Рак лимфоузлов при вич
Часто ВИЧ-инфекция на протяжении длительного периода остается незамеченной. Одним из первых симптомов серьезного недуга является увеличение размеров лимфатических узлов на теле больного. Это значит, что со временем лимфоузлы при ВИЧ не только набухнут, но воспалятся. Сопровождается этот процесс активной выработкой антител и распространением вируса в организме пациента.
Роли лимфатической системы
Описываемое явление имеет место при ВИЧ по причине прямого поражения иммунной системы человека вирусом. Лимфоузлы поражаются сразу, поскольку вирусные частицы делятся именно в них. Инфекция в большей степени воздействует на лимфоциты (Т-хелперы). Именно эти клетки ответственны за регулировку силы иммунной реакции.
Лимфатические узлы человека при ВИЧ-инфекции подвергаются изменению не сразу после инфицирования, а спустя некоторое время. Обычно этот период составляет несколько месяцев. Время проявления симптома зависит от силы ответа иммунной системы, вирусной нагрузки, с которой телу больного предстоит бороться.
Причины увеличения лимфоузлов

Самый частый вариант воспаления лимфатических узлов, который заставляет обратить внимание не только больного, но и окружающих, что заставляет заболевшего обратиться к врачам
Именно по этой причине при проникновении в организм вируса или бактерии первостепенно воспаляются лимфоузлы. Подобная реакция в практической медицине называется реактивным лимфаденитом.
Факт! Течение некоторых заболеваний сопровождается локальным увеличением узлов. Например, при недугах ЛОР-органов у больного чаще страдают подчелюстные, шейные и заушные лимфатические углы.
ВИЧ воздействует на весь организм в целом, поэтому при инфицировании вирусная нагрузка распределяется по всем составляющим системы. Такое увеличение лимфоузлов при ВИЧ-инфекции называется генерализованной лимфоаденопатией.
Однако при развитии рассматриваемого заболевания наблюдается ослабление иммунной системы и развитие локальных воспалений. Последние могут перемещаться на лимфатические узлы, а те – увеличиваться. Подобное явление приравнивают к лимфадениту в острой или хронической форме.
Лимфаденопатия при ВИЧ наблюдается еще и по причине активного роста в полости узлов измененных клеток. Вирус СПИДа поражает лимфоциты – именно о них и идет речь. Атипичные, злокачественные клетки накапливаются в процессе развития инфекционного процесса – в лимфатических узлах формируется опухоль. Это явление зовется лимфомой.
Обобщив, стоит сказать, что медицинская практика демонстрирует следующие вероятные причины опухания узлов:
- инфекция (бактериального, вирусного, грибкового типа);
- размножение паразитарных микроорганизмов;
- системные или аутоиммунные недуги;
- онкологические заболевания системы.
Таким образом, лимфатические узлы могут увеличиваться и воспаляться, когда количество инородных представителей в лимфатической ткани резко увеличивается. В ответ на это организм человека находит дополнительный ресурс в экстренной выработке новых клеток иммунной системы. Лимфоузлы при этом неминуемо увеличатся.
Внимание! Только если увеличение узлов не сопровождается краснотой и болевым синдромом при пальпации, может заходить речь о лимфоаденопатии. В противном случае симптом (проявление лимфаденита) с высокой степенью вероятности вызван прочими воспалительными недугами, которые присоединились к инфекции вследствие отсутствия соответствующего лечения на этапе начальной стадии развития ВИЧ-инфекции.
Лимфоаденопатия при ВИЧ: почему болят лимфоузлы
Как правило, лимфатические узлы у ВИЧ-инфицированного человека увеличены всегда. А как насчет боли, болят ли у пациента лимфоузлы при ВИЧ? Как уже упоминалось ранее, в начале развития рассматриваемой болезни, а именно с началом проявления первой симптоматики у пациента наблюдается лимфоаденопатия. Если же больной через какое-то время заражается прочими инфекционными, бактериальными или грибковыми недугами, иммунная система человека не выдерживает перегрузки – развивается лимфаденит, который сопровождается не только увеличением лимфоузлов, но и их воспалением. Этот процесс выдает себя болью. Следовательно, при наличии в организме пациента вируса иммунодефицита человека лимфатические узлы на теле не только набухают, но и могут болеть.
Сколько длится генерализованная лимфоаденопатия? Этот период может растянуться на несколько месяцев или лет с регулярными ремиссиями, рецидивами, возникающими при СПИДе в лимфатической системе. С развитием заболевания может появиться бактериальный лимфаденит или онкология.
Когда в организме больного прогрессирует ВИЧ, лимфоузлы увеличиваются – это нормальная реакция организма. Поэтому вне зависимости от того, на какую часть лимфатической системы пришелся основной удар, проведения специальной терапии этот симптом не предусматривает. При иммунодефиците осуществляется лечение ВИЧ и сопутствующих заболеваний.
Где воспаляются лимфоузлы при ВИЧ?
Как скоро и какие именно лимфоузлы увеличиваются при ВИЧ, зависит от возможности иммунитета больного противостоять болезни. Если иммунная функция пациента подорвана, лимфоаденопатия может наблюдаться в самом начале развития патологии и протекать на фоне недуга и других присоединившихся инфекций, регулярно появляясь и исчезая.

На фото воспаленные лимфоузлы
В некоторых случаях набухания узлов незначительны, они практически незаметны человеку. Однако если внимательно осмотреть тело больного, можно однозначно констатировать факт увеличения основной группы лимфоузлов.
Обычно деформируются следующие лимфатические узлы:
- околоушные;
- под челюстью;
- шейные;
- на затылке;
- под и над ключицей;
- локтевые;
- слюнные
Как правило, эти узлы непросто прощупать. Когда происходит заражение, они превращаются в более плотные образования, но сохраняют свою эластичность. Краснота и боль наблюдаются исключительно в случае воспаления лимфоузлов при ВИЧ в момент присоединения дополнительных инфекций.
Чаще опухают узлы верхней части корпуса. В их числе лимфоузлы на шее, в месте расположения слюнных желез, подчелюстные, локтевые и пр. У болеющих беременных может наблюдаться генерализованная лимфоаденопатия. Особенно это актуально в случае заражения вирусом герпеса.
Внимание! Если пациент замечает существенное увеличение паховых узлов лимфатической системы, ему необходимо обратиться к венерологу, т. к. подобный симптом с высокой степенью вероятности указывает на течение ЗППП.
Важно! Одиночное существенное набухание шейных, подчелюстных, слюнных лимфоузлов не является однозначным симптомом ВИЧ. Подобное может наблюдаться при ряде альтернативных заболеваний, например, поражении век и конъюнктивы глаза.
Туберкулез лимфоузлов при ВИЧ
Инфицированные ВИЧ – обладатели ослабленной иммунной системы, потому эти представители человечества наиболее подвержены различным заболеваниям, в том числе, туберкулезу.
Когда бактерия оказывается в дыхательных путях пациента, формируется первичный очаг недуга. Наблюдается инфицирование лимфы, последняя распространяет вредоносный организм по всей системе, поражая и узлы.
Туберкулез лимфоузлов при ВИЧ диагностируется случае легочной формы болезни либо в качестве самостоятельной патологии. С началом развития заболевания клинические симптомы весьма размыты и напоминают признаки лимфоаденопатии, т.к. лимфатические узлы набухают несильно, болевой синдром при их пальпации отсутствует.
Спустя некоторое время, пациент может жаловаться на:
- высокую температуру (до 39 градусов);
- бледность кожного покрова;
- чрезмерную усталость;
- активность потоотделения.
За появлением вышеописанных признаков наблюдается дальнейшее увеличение лимфоузлов, они походят на скопления наростов, при пальпации ощущается боль. Затем могут сформироваться свищи гноя, которые разрываясь, приводят к спаду температуры – это делает диагностику туберкулеза затруднительной.
Внимание! Для постановки точного диагноза обычной пробой Манту и анализом мокроты обойтись не удастся. В таком случае назначают биопсию либо томографию пораженной области.
Лимфома и злокачественные опухоли
Злокачественное образование лимфоузлов (лимфома) проявляется рядом дополнительных признаков:
- чешущаяся сыпь;
- повышенное выделение пота в ночное время;
- потеря массы тела;
- увеличение печени, селезенки;
- константное повышение температуры тела (до 38 градусов).
Когда патологический процесс затрагивает ЦНС пациента, наблюдаются регулярные припадки эпилепсии.
Лимфома или злокачественные опухоли при ВИЧ могут развиваться в головном мозге больного, что вызывает сильнейшие головные боли у последнего.
Внимание! Не во всех случаях мигрень при развитии рассматриваемого заболевания говорит о развитии злокачественных патологий в лимфатических узлах. Явление может быть вызвано обычным ОРВИ, скачком давления, менингитом, интоксикацией организма, например, при пневмонии.
Когда головная боль не унимается на протяжении нескольких суток, невзирая на прием традиционных анальгетиков, необходимо обратиться к специалисту.
Для подтверждения факта формирования злокачественных патологий в лимфоузлах больного при ВИЧ-инфекции, кроме обычного осмотра, прибегают к проведению общего анализа крови, биопсии. Если же узел находится в недоступном для осмотра месте, рекомендована лучевая диагностика (томография). Для выявления метастазов в системе костного мозга проводят исследование костномозговой ткани.

Диагностика и лечение лимфаденопатии
В случае когда у больного наблюдается стойкая лимфоаденопатия (3 месяца и более) и нет возможности найти причину данного явления, стоит всерьез поразмыслить о вероятности заражения ВИЧ.
Первым этапом проводят анамнез у потенциального больного и выясняют, имели ли место случайные половые связи, переливания крови, оперативные вмешательства, искусственное оплодотворение.
Диагностика и лечение лимфоаденопатии всегда начинается с лабораторных исследований. Для этого функционируют специальные лаборатории. При получении положительного результата проводят повторные анализы. Если и второй тест определяет присутствие в крови антител к ВИЧ, то диагноз подтверждается.
Когда причиной лимфоаденопатии становится сама ВИЧ-инфекция, непосредственное лечение лимфоузлов не проводят – осуществляется терапия основного недуга в следующих направлениях:
- антиретровирусная терапия;
- повышение иммунитета.
В случаях, когда клетки иммунной системы ослаблены, возможно развитие дополнительных заболеваний, лечение которых проводят стандартными методами.
Данная терапия выступает основным способом лечения ВИЧ.
Выделяют следующие группы используемых препаратов:
- нуклеозидные ингибиторы обратной транскриптазы – Абакавир, Ставудин, Фосфазид;
- ненуклеозидные ингибиторы обратной транскриптазы – Делавирдин, Рилпивирин;
- ингибиторы протеазы – Ампренавир, Дарунавир, Фосампренавир.
Следует помнить, что медикаменты данной группы не способны вылечить от ВИЧ-инфекции или защитить от заражения. Лекарственные средства только снижают способность клеток вируса размножаться, что способствует повышению уровня жизни человека и улучшению общего самочувствия.
Применение специальных лекарственных средств для терапии инфицированного пациента имеет свои плюсы и минусы.
В числе преимуществ:
- продление жизни больного;
- поддержание стабильного качества жизни без симптомов заболевания;
- улучшение условий жизни;
- предупреждение развития вторичного протекания заболевания;
- снижение риска передачи инфекции.
Недостатки же сводятся к следующим характеристикам:
- постоянный прием препаратов;
- высокая токсичность препаратов с риском развития побочных эффектов:
- завышенная стоимость лекарственных средств, особенно препаратов с меньшей токсичностью;
- необходимость регулярной смены антиретровирусных средств из-за развития у вируса устойчивости к терапии.
Факт! Антиретровирусная терапия позволяет повысить продолжительность жизни пациента. В настоящий момент известны случаи, когда ВИЧ-инфицированные доживали до глубокой старости.
Следующим шагом в лечении ВИЧ является повышение иммунитета за счет:
- применения иммунных препаратов, таких как Имунофар, Циклоферон и др.;
- нормализации режима дня;
- умеренной физической нагрузки;
- отказа от вредных привычек;
- регулярных прогулок на свежем воздухе;
- сбалансированного питания;
- применения витаминно-минеральных комплексов;
- средств народной медицины с использованием отваров целебных трав.
В отношении увеличенных (воспаленных) лимфоузлов не исключено назначение противовоспалительных мазей местного применения, а также хирургического вмешательства. Удаление лимфоузлов производится в крайних случаях, когда они сильно мешают пациенту в повседневной жизни.
Осложнения и профилактика ВИЧ
Несвоевременное обнаружение симптомов, определение причин и проведение лечения увеличения лимфоузлов при СПИДе, быстрее всего, приведет к последующему развитию осложнений и усугубит течение ВИЧ.
Для удобства восприятия информации сведения, касательно основных заболеваний и применяемых лекарственных средств, сведем в таблицу:
| Вид заболевания | Применяемые препараты |
| Инфекционная лимфоаденопатия | Противоинфекционная терапия с применением антибиотиков |
| Туберкулез | Сильнодействующие антибиотики (Изониазид, Циклосерин, Амикацин) |
| Онкология | Стандартная лучевая терапия и полихимиотерапия |
Опыт многих лет доказывает, что одним из ключевых моментов в профилактике СПИДа является санитарно-информационная работа. Людям необходимо четко понимать, как возможно заразиться вирусом иммунодефицита и быть знакомыми с симптомами СПИДа, которые могут стать поводом обращения к врачу (увеличение лимфоузлов, константное повышение температуры тела, утомляемость и пр.).
Обезопасите себя от заражения можно, соблюдая ряд простых правил:
- избегайте случайных половых контактов;
- прибегайте к использованию механического метода контрацепции;
- соблюдайте правила личной гигиены и не пользуйтесь чужими зубными щетками, лезвиями, маникюрными приборами, т.к. они могут сохранять клетки крови инфицированного человека.
Борьба с наркоманией и проституцией идет бок о бок с профилактическими мероприятия.
Существует категория граждан, которой рекомендуется регулярно проходить обследование на наличие ВИЧ-инфекции:
- доноры крови;
- женщины на ранних стадиях беременности;
- люди, которым неоднократно проводили переливание крови;
- пациенты, у которых наблюдаются клинические симптомы СПИДа;
- представители с рецидивирующим опоясывающим герпесом.
Использование одноразовых шприцов, иголок при медицинских манипуляциях позволяет избежать заражения вирусом. Индивидуальные средства защиты, которые можно увидеть в любых заведениях здравоохранения, помогут защитить лечащего врача.
Если произошел контакт с кровью или другой биологической жидкостью человека, у которого подтверждена ВИЧ-инфекция, следует:
- промыть место контакта мыльным раствором;
- пройти профилактику в виде приема антиретровирусных препаратов в течение 5-ти недель;
- оформить регистрацию случая связи с носителем ВИЧ-инфекции.
Каждый человек должен самостоятельно отвечать за профилактику СПИДа. При появлении повышенной температуры тела, беспричинного увеличения лимфоузлов, следует незамедлительно обратиться в медицинское учреждение.
Опыт показывает, что болезнь всегда легче предупредить, чем потом лечить, поэтому в любой жизненной ситуации не стоит забывать о несложных мерах безопасности, которые могут спасти жизнь.
Лимфопролиферативный синдром (синонимы: синдром увеличения лимфатических узлов, лимфаденопатия) имеет в своей основе увеличение размеров лимфатических узлов различной природы. Лимфоузлы при этом синдроме пальпируются в одной или нескольких группах.
Лимфатические узлы представляют собой особые образования, располагающиеся по ходу лимфатических сосудов и в ямках сгибательных поверхностей конечностей. В них созревают белые кровяные тельца (лимфоциты), которые играют важную роль в защите организма от инфекций, опухолевых клеток и чужеродных веществ.
Увеличение лимфатических узлов наблюдается при различных инфекциях, воспалительных процессах, опухолях, иммунных реакциях (рис. 1). Выделяют четыре группы причин увеличения лимфоузлов:
а) увеличение числа доброкачественных лимфоцитов и макрофагов в процессе иммунного ответа на антиген;
б) инфильтрация воспалительными клетками при инфекциях, когда в процесс вовлекаются лимфоузлы;
в) пролиферация в лимфоузлах злокачественных лимфоцитов и макрофагов;
г) инфильтрация лимфоузлов метастатическими злокачественным клетками Морфологически можно выделить две группы лимфаденопатий: воспалительные и опухолевые.
Увеличение лимфатических узлов чаще всего указывает на воспалительный процесс или опухоль.

Рис. 1. Этиология и патогенез увеличения лимфоузлов
Среди инфекционных заболеваний лимфаденопатия чаще всего встречается при инфекционном мононуклеозе, краснухе, аденовирусных заболеваниях, бруцеллезе, токсоплазмозе, туберкулезе, ВИЧ-инфекции.
Целый ряд патологических процессов в лимфатической системе вообще, и в лимфатических узлах в частности ассоциированы с ВИЧ-инфекцией. Однако ВИЧ-ассоциированная лимфоидная пролиферация может быть обусловлена и другими инфекционными агентами, наслаивающимися на ВИЧ/СПИД, такими как микобактерии, пневмоцисты, герпетические вирусы. При ВИЧ-инфекции к основным причинам поражений лимфатической системы относятся:
а) прямое воздействие ВИЧ на лимфатическую систему;
б) вторичные суперинфекции, развивающиеся на фоне иммунодефицита;
в) опухоли, также относящиеся к суперинфекциям, так как причиной их являются известные вирусы.
Прямое воздействие ВИЧ на лимфатическую систему определяется тем обстоятельством, что клетками-мишенями для вируса в лимфатической системе являются прежде всего СD4-лимфоциты, дендритные клетки, моноциты/ макрофаги. Поэтому уже в периоде острой сероконверсии лимфатические узлы становятся местом локализации вируса с развитием мононуклеозоподобного синдрома. Процесс в лимфатических узлах в последующем носит динамический характер с развитием стадий (вариантов): фолликулярная гиперплазия; гиперваскулярный фолликулярный тип, смешанный фолликулярный тип, фолликулярная инволюция с лимфоидным истощением.
При фолликулярной гиперплазии фолликулы крупные, неправильной формы, увеличено число плазматических клеток, гемофагоцитируюших макрофагов, мелких скоплений полиморфноядерных лейкоцитов, многоядерных гигантских клеток.
При гиперваскулярном фолликулярном типе лимфаденопатин характерно увеличение количества плазматических клеток, выявляется много мелких древовидноветвящихся кровеносных сосудов. Фолликулы изменены от крупных с гиперплазированными герминативными центрами до гиалинизированных. Этот тип лимфаденопатии часто сочетается с саркомой Капоши.
Для смешанного фолликулярного типа лимфаденопатии характерно наличие как гиперплазированных, так и инволютивных фолликулов с уменьшением числа дендритных клеток, заселением паракортикальной зоны плазматическими клетками. Обычно этот тип лимфаденопатии сочетается с суперинфекциями.
Фолликулярная инволюция с лимфоидным истощением проявляется полным отсутствием различимых фолликулов и герминативных центров.
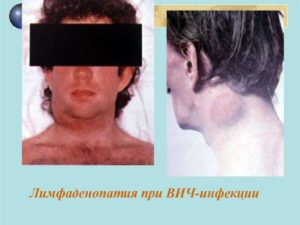
Для клиники острой ВИЧ-инфекции характерна полиаденопатия, обычно увеличиваются вначале лимфатические узлы затылочной или заднешейной области, позднее подчелюстные, подмышечные и паховые. Размер их чаще 1-3 см в диаметре, имеют мягковато-эластическую консистенцию, не спаяны друг с другом и безболезненны, кожа над лимфатическими узлами не изменена. Держится полиаденопатия в стадии острой ВИЧ-инфекции 2-4 нед.

Рис. 2. Пораженные микобактериями мезентериальные лимфатические узлы
В дальнейшем, по мере прогрессирования ВИЧ-инфекции лимфатические узлы постепенно уплотняются и становятся плотновато-эластической консистенции. Но в терминальной стадии наблюдается заметное уменьшение и даже исчезновение большинства из увеличенных в предшествующем лимфатических узлов, что связано с фолликулярной инволюцией с лимфоидным истощением.
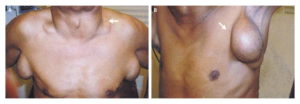
Иногда у больных происходит быстрое локальное увеличение лимфатических узлов, особенно бедренных, парааортальных, забрюшинных, что связано с развитием саркомы Капоши или злокачественной лимфомы. При лимфоме и микобактериозах (рис. 2) увеличенные лимфатические узлы представляют собой бубоны.

При ВИЧ лимфома — одно из самых частых злокачественных процессов и развивается буквально в 200 раз чаще, чем в прочих популяциях взрослых. При носительстве вируса иммунодефицита появление клинических признаков лимфомы свидетельствует о переходе инфекционного заболевания в терминальную стадию, когда значительно снижается численность иммунных клеток. Среди всех больных СПИД, страдающих злокачественными новообразованиями, пятая часть приходится на пациентов с лимфопролиферативным процессом.
Какие лимфомы развиваются при ВИЧ
Лимфомы многообразны, их десятки, но при вторичном иммунном дефиците возникают только несколько разновидностей.
Как правило, из десяти ВИЧ-пациентов с лимфопролиферативным процессом диагностируется:
- крупноклеточная В-лимфома — у половины;
- лимфома Беркитта — у трети;
- первичная лимфома ЦНС — головного мозга — только одна;
- болеет высоко агрессивной плазмобластной лимфомой тоже один.
По российской статистике на одного больного лимфомой Ходжкина приходится 13 страдающих другими неходжкинскими вариантами, не столь благоприятными по прогнозу.
На фоне нормального иммунитета — без признаков дефицита лимфома Беркитта чаще развивается в детском возрасте, взрослых пациентов с таким вариантом очень немного. Так же очень нечасто в клинической практике встречается и первичное поражение головного мозга.
При СПИД и Т-клеточные лимфомы — большая редкость, хотя именно Т-клетки становятся местом внедрения и воспроизводства вируса иммунодефицита.
Чем отличается течение лимфом при СПИД
Замечено, что СПИД-лимфомы агрессивнее аналогичных процессов у не инфицированных, ярче их клинические проявления и больше вероятность рецидива после успешной терапии.
Особенность лимфопролиферативных злокачественных процессов при ВИЧ и в преимущественно нетипичной локализации, когда опухолью поражена не только лимфатическая система, но и другие органы. У большинства пациентов скорость замещения опухолью нормальных тканей так высока, что болезнь диагностируется уже в продвинутой стадии.
Чаще всего при СПИД-лимфоме поражается желудочно-кишечный тракт, легкие, печень. Поражение лимфоидного аппарата кишечника, слизистая оболочка которого изобилует фолликулами, у больного без дефицита манифестирует переход давнего злокачественного процесса в стадию лейкоза, у ВИЧ-инфицированных с этого симптома может начинаться заболевание.
Для не компрометированных ВИЧ онкогематологических пациентов совсем не характерно изначальное поражение костного мозга или выстилающих внутренние полости серозных оболочек — плевры, брюшины и перикарда, что довольно часто отмечается у инфицированных в дебюте болезни.
Как лечат лимфомы при ВИЧ
Тактику лечения злокачественной лимфомы определяет агрессивность процесса, который на раннем этапе может проявляться многообразием клинических симптомов с интоксикацией в виде высокой температуры, сильнейшей слабости и ночной потливости.
Все страдающие злокачественными новообразованиями ВИЧ-пациенты должны получать противовирусную терапию (ВААРТ), но у некоторых её приходится откладывать из-за необходимости спасения жизни, которой угрожает генерализованный злокачественный процесс, с помощью химиотерапии. Первый курс химиотерапии, как правило, оказывает позитивное действие, и тогда присоединяют ВААРТ.
Если состояние пациента и скорость прогрессии лимфопролиферативного заболевания позволяют, лечение начинается именно с ВААРТ, как минимум, двухнедельного курса до начала химиотерапии. Противовирусные препараты прописываются с перспективой пожизненного приёма.
При СПИД лимфомы лечатся также, как и у обычных пациентов, но не без особенностей. СПИД проявляется не только снижением иммунных клеток, но и развитием на этом фоне инфекций и воспалительных процессов, причиной которых становятся не патогенные для обычных людей микроорганизмы. Оппортунистические заболевания протекают тяжело, трудно лечатся и часто рецидивируют, что накладывает ограничения на схемы противоопухолевой терапии.
Какая химиотерапия проводится при СПИД-лимфоме
При злокачественных лимфомах рекомендуется проводить стандартную высокодозную химиотерапию с последующей пересадкой донорских стволовых клеток. Лучевая терапия не помощник химиотерапии, поскольку не повышает эффективность лечения ВИЧ-инфицированных.
Начать химиотерапию можно при наличии в миллилитре крови более двухсот CD4-лимфоцитов. Для применения в схемах химиотерапии ритуксимаба важно содержание CD4-лимфоцитов и отсутствие носительства хронического гепатита В.
Соблюдение стандартных доз цитостатиков и интервалов между инъекциями — залог успешности лечения. Недостаточность популяции клеток крови в процессе курсовой химиотерапии часто приводит к тяжёлой гематологической токсичности, поэтому невозможно обойтись без стимуляторов кроветворения и даже переливания компонентов крови.
Одному онкогематологу не справиться с таким объёмом медицинской помощи, с пациентом постоянно должен работать инфекционист и специалист по реабилитационным программам, диетолог и диагносты, вовремя выявляющие нежелательное и направляющие клинический вектор в правильную сторону.
Вирус иммунодефицита обладает высокой тропностью к лимфатической системе и иммунным клеткам организма. Размножение и репликация вируса происходит только внутри Т-лимфоцитов. При попадании инфекционного агента в кровоток, он проникает в лимфатические узлы и только затем распространяется по другим органам и тканям. Лимфоузлы представляют собой своеобразный барьер для ретровируса.
Их функция заключается в замедлении инфекционного процесса. Иммунные клетки, из которых состоит лимфатический узел, вырабатывают антитела и ферменты, уничтожающие вирус. Повышенная противовирусная активность клинически проявляется гиперплазией лимфоидной ткани и последующим увеличением узлов. Лимфоузлы при ВИЧ-инфекции увеличены на всех стадиях заболевания. По мере прогрессирования болезни иммунокомпетентных клеток становится меньше, и вирус свободно распространяется по всему организму.
- Функции лимфатической системы и лимфообразование
- Лимфаденопатия при ВИЧ – что это такое
- Причины увеличения
- Симптомы воспаления
- Болят ли лимфоузлы при ВИЧ
- Где и какие узлы воспаляются
- Виды диагностики
- Лечение лимфоузлов при ВИЧ
Функции лимфатической системы и лимфообразование
Лимфатическая система представляет собой разветвленную сеть сосудов и лимфоидных скоплений — узлов. Она является своеобразным коллектором для возбудителей или биологическим фильтром, который защищает наш организм от инфекционных агентов.
Лимфатическая система имеет несколько функций:
- фильтрация и очищение тканевой жидкости от продуктов обмена и инфекционных агентов;
- выработка защитных иммуноглобулинов всех типов;
- удаление из лимфы отмирающих клеток организма и крупных белков.
Тканевая жидкость, проходя по лимфатическим узлам, очищается, а затем из неё образуется лимфа. Химический состав лимфы во многом схож с составом жидкости внутри тканей. В ней постоянно присутствуют лимфоциты и нейтрофилы, которые выполняют защитную функцию. При попадании инфекционного агента в лимфатический узел, лимфоидная ткань не даёт ему проникнуть в кровоток или близлежащие ткани. Иммунные клетки быстро обезвреживают патоген, тем самым предотвращая генерализацию инфекции.
Лимфатические узлы представляют собой скопления лимфоидной ткани, расположенные в определенных частях тела. Как правило, они расположены группами из нескольких узлов и образуют скопления — регионарные лимфоузлы. Собранная от органов лимфа течет к региональным узлам, а от них направляется крупным лимфатическим сосудам. Эти крупные коллекторы собирают лимфу со всех отделов тела и направляются в большие венозные сосуды грудной полости.
Лимфоидные скопления являются местом первичной локализации не только для инфекционных возбудителей. Изменения в размерах и консистенции узлов — один из признаков злокачественных новообразований. Все онкологические заболевания метастазируют лимфогенным путём. Это значит, что распространение раковых клеток по организму происходит посредством их перехода на ближайшие лимфоузлы. Здесь злокачественные клетки оседают, и начинается рост нового опухолевого клона.
Лимфатические узлы при попадании ВИЧ в организм первыми сталкиваются с миллионами вирусных частиц. Они усиленно пытаются элиминировать их из крови и лимфы, что клинически проявляется острой воспалительной реакцией или гиперплазией лимфатического узла. Со временем лимфоузлы при наличии ВИЧ-инфекции и при СПИДе становятся большими и плотными. В клинической практике этот синдром является одним из ведущих критериев для постановки диагноза.
Лимфаденопатия при ВИЧ – что это такое
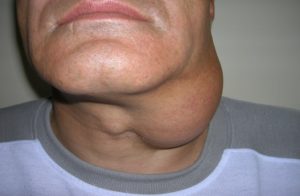
Клинический синдром, который характеризуется увеличением размеров лимфоузлов, называется лимфаденопатией. Лимфаденопатия — патологическое состояние, возникающее в ответ на вирусную инвазию и направленное на ограничение инфекционного очага.
Лимфаденопатия при ВИЧ является одним из ведущих симптомов болезней. Характерной особенностью лимфаденопатии у ВИЧ-инфицированных лиц становится гиперплазия множества групп узлов — генерализованная лимфаденопатия. Она, как правило, начинается с вовлечения в патологический процесс двух или трёх групп узлов, но по мере прогрессирования болезни гиперплазия распространяется на практически все лимфоузлы.
При наличии острой воспалительной реакции в лимфатической системе развивается лимфаденит. В отличие от лимфаденопатии лимфаденит характеризуется яркой клинической симптоматикой в виде болезненности и отечности тканей. Наличие воспаленных узлов может быть связано не только с ретровирусной инфекцией. Воспалительный процесс начинается в ответ на проникновение множества инфекционных агентов, поэтому наличие лимфаденита ещё не подразумевает положительный ВИЧ-статус.
Причины увеличения

Первичное увеличение лимфоузлов при инвазии ВИЧ возникает у половины пациентов. Оно появляется через несколько месяцев после заражения на фоне абсолютного здоровья. Часто такое состояние путают с ОРВИ или гриппоподобным синдромом. При воспалении паховых узлов на начальной стадии может быть ошибочное подозрение на наличие скрытых инфекций, передающихся половым путём. По мере прогрессирования заболевания лимфоузлы начинают увеличиваться в диаметре, достигая при ВИЧ-инфекции до трех и более сантиметров.
Вторичная лимфаденопатия при ВИЧ-положительном статусе обусловлена снижением защитных свойств организма и проникновением новых инфекционных агентов, которые вызывают лимфаденит или лимфангит. Так, при респираторных инфекциях увеличатся в первую очередь шейные, подбородочные, затылочные, околоушные, подмышечные или над- и подключичные узлы. При возникновении инфекции урогенитального тракта начинают воспаляться группы лобковых, паховых и бедренных лимфоузлов.
Снижение иммунных свойств организма влияет и на противоопухолевую защиту. Это может приводить к онкологическим процессам. Для каждого онкологического заболевания существует своя группа метастазов, которые поражаются в 100% случаев.
Симптомы воспаления
Воспаление и болезненность лимфоузлов при ВИЧ — признак присоединения новой инфекционной патологии. Симптомы лимфаденита включают в себя местные проявления воспалительной реакции и общие признаки интоксикации.
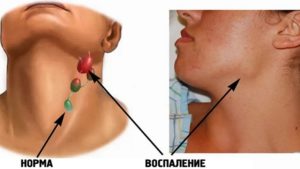
Локальная симптоматика лимфаденита представлена несколькими симптомами:
- резкая болезненность в области пораженного узла;
- увеличение в диаметре — размер лимфоузла может достигать 3 и более см;
- отечность и гиперемия кожных покровов и мягких тканей вокруг зоны воспаления;
- бугристая поверхность узла при пальпации, спаянность с подлежащими тканями.
Синдром общей интоксикации проявляется повышением температуры и общей слабостью. При большой концентрации токсинов в крови присоединяются головные и мышечные боли, нарушение сна и аппетита.
Болят ли лимфоузлы при ВИЧ
В лимфатических образованиях нет болевых рецепторов. Боль возникает в ответ на раздражение токсинами, образующимися во время жизнедеятельности возбудителей. Болят ли лимфоузлы при инфицировании ВИЧ, зависит от наличия воспаления. Если у пациента только лимфаденопатия, то болевой синдром отсутствует. Единственное, что беспокоит пациентов — сам факт наличия большого узла.
В редких случаях лимфоузлы при ВИЧ могут достигать чрезвычайно больших размеров и сдавливать расположенные рядом нервные стволы. В этом случае боль нарастает постепенно, в течение нескольких лет. Сначала наблюдается лёгкий дискомфорт и покалывание. На поздних стадиях сильное сдавление проявляется упорной стреляющей болью, иррадирующей по ходу нервного волокна. Болезненное состояние усиливается при движениях и не стихает в покое. Чтобы предупредить развитие такого грозного осложнения, при обнаружении увеличенного образования необходимо пройти полное обследование.
Лимфаденит отличается выраженными болями. Боль локализуется строго в проекции воспалённого узла и быстро прогрессирует, нарастая в течение нескольких суток. Характер болевого синдрома колеблется от слабовыраженных до сильных ноющих болей. Они усиливаются при надавливании на кожу над лимфоузлом или при пальпации самого узла.
Где и какие узлы воспаляются

Лимфаденопатия имеет диффузный характер и может локализоваться в любых местах. Какие лимфоузлы увеличиваются первыми при ВИЧ-инфекции, зависит от многих факторов. Значение имеет продолжительность заболевания и степень иммунодефицита.
На ранних стадиях у больных в патологический процесс вовлечено не более 3 или 4 групп лимфатических узлов. Наиболее часто в клинической практике наблюдается увеличение шейных узлов. Они расположены на передней поверхности шеи вдоль мышц. На втором месте по распространенности находятся подчелюстные или затылочные лимфоидные скопления. Гораздо реже могут воспаляться височные и околоушные лимфоузлы. Распространение лимфаденопатии происходит нисходящим путем. После головы и шеи поражаются подмышечные и околоключичные узлы, а затем в процесс вовлекаются лимфоузлы верхней конечности.
На лобке, в области паховых складок и промежности узлы воспаляются в 80% случаев. Сначала преимущественно поражается группа лобково-паховых лимфоузлов, затем процесс распространяется на область гениталий. На нижних конечностях лимфаденопатия проявляется на более поздних стадиях.
Виды диагностики
Предварительный диагноз устанавливается после физикального осмотра пациента. Врач пальпирует все группы лимфоузлов и оценивает их состояние. Учитывается болезненность, консистенция и подвижность узлов. Для лучшей визуализации назначают УЗ-исследование мягких тканей в области увеличенных узлов. Метод УЗИ позволяет точно определить их размеры и оценить состояние. Всем пациентам также показано проведение общеклинического и биохимического анализа крови для выявления симптомов воспалительной реакции.
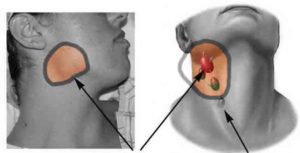
Диагностические мероприятия требуют проведения лабораторного обследования на ВИЧ и мазки на скрытые половые инфекции. Для женщин в список обязательных исследований включают онкоцитологический мазок, позволяющий исключить рак шейки матки. В некоторых случаях требуется проведение биопсии лимфатических узлов. Материал забирают тонкой пункционной иглой под зрительным контролем при помощи ультразвука. Для точного результата забор биоматериала осуществляется из нескольких пораженных узлов. Полученный материал исследуют под микроскопом для выявления аномальных (раковых клеток), воспаления или гиперплазии.
Лечение лимфоузлов при ВИЧ
Лимфаденопатия не имеет специфической фармакотерапии. Лечение подразумевает выявление и терапию этиологических факторов, послуживших причиной ее развития. При вторичных инфекциях подбирают схему антибиотикотерапии или противовирусные препараты. Для терапии лимфаденопатии, вызванной только вирусом иммунодефицита, назначают антиретровирусные медикаменты. При наличии болевого синдрома показана симптоматическая терапия: противовоспалительные и обезболивающие таблетки или мази. Выраженный положительный эффект оказывают курсы физиотерапии.
Читайте также:

