Рак кожи от компьютера

- Причины и предрасполагающие факторы
- Рак кожи: симптомы
- Диагностика рака кожи
- Лечение рака кожи
Рак кожи – очередное подтверждение того, что определяющим моментом для развития онкологических заболеваний у человека, служит агрессивное влияние внешних факторов.
Именно онкологическими заболеваниями кожи и её придатков, чаще всего рискует заболеть среднестатистический человек, чем опухолями с локализацией в других органах. Доказательством можно считать тот факт, что у более половины людей, доживших до семидесяти лет, наблюдался хоть один гистологический вариант рака кожи.
А источников, из которых может образоваться злокачественная опухоль в коже – вполне достаточно.
Кожа состоит из эпидермиса и из её придатков.
Эпидермис представлен многослойным плоским ороговевающим эпителием, лежащим на базальной мембране, ограничивающей его от подлежащих тканей.
При микроскопическом исследовании, в эпителии можно выделить следующие слои:
- базальный (нижний);
- шиповатый (мальпигиевый);
- зернистый;
- роговой (внешний).
В базальном слое эпидермиса содержится в различных количествах пигмент меланин, определяющий цвет кожи. Вблизи базальной мембраны, по обе её стороны, лежат меланоциты, вырабатывающие меланин. Здесь же, вблизи мембраны, расположены и придатки кожи, к которым относят потовые и сальные железы, волосяные фолликулы.
Тканевая принадлежность опухолей кожи такова:
- Базалиома. Развивается из клеток базального слоя многослойного плоского эпителия.
- Плоскоклеточный рак (иначе: сквамозно-клеточная карцинома). Его источником являются другие слои эпидермиса.
- Меланома. Опухоль из меланоцитов, вырабатывающих под влиянием солнечного излучения, пигмент меланин. Именно избыточное напряжение меланоцитов и приводит к развитию этого вида рака кожи.
- Аденокарциномы. Железистые опухоли из секретирующего эпителия потовых и сальных желез.
- Из элементов волосяного фолликула (как правило, плоскоклеточные формы).
- Смешанные опухоли. Имеют в себе несколько тканевых источников.
- Метастатические опухоли. Метастазы раков внутренних органов в кожу по частоте встречаемости: лёгкие, гортань, желудок, поджелудочная железа, толстый кишечник, почка, мочевой пузырь, матка, яичники, предстательная железа, яичко.
Ранее, часть классификаций относили некоторые опухоли мягких тканей к ракам кожи по их поверхностному расположению и проявлениям (дерматосаркома кожи, лейомиосаркома кожи, ангиосаркома, множественная геморрагическая саркома Капоши и др.). Несомненно, нужно не забывать и о них при проведении дифференциальной диагностики.
Причины и предрасполагающие факторы
- облигатные (во всех случаях переходящие в рак);
- факультативные (при достаточно высоком риске, переход в рак не обязателен).
К облигатным относят болезнь Педжета, Боуэна, эритроплазию Кейра и пигментную ксеродерму .

Болезни Педжета, Боуэна и эритроплакия Кейра внешне выглядят примерно одинаково: шелушащиеся красно-коричневые очаги неровной овальной формы с платообразным возвышением. Они возникают в любых отделах кожных покровов, однако болезнь Педжета чаще локализуется в околососковой области и на коже половых органов. Основная дифференцировка их происходит при гистологическом исследовании, после взятия биопсии.
Пигментная ксеродерма – генетически обусловленное заболевание, проявляющееся с детства в виде повышенной реакции на солнечное облучение. Под его влиянием у больных развиваются сильнейшие ожоги и дерматиты, сменяющиеся очагами гиперкератоза с последующей атрофией кожи и развитием рака.
К факультативным предраковым заболеваниям кожи относят хронические, неподдающиеся лечению, дерматиты различной этиологии (химические, аллергические, аутоиммунные и пр.); кератоакантома и старческий дискератоз; длительно незаживающие трофические язвы; рубцовые изменения после ожогов и кожных проявлений таких заболеваний как сифилис, системная красная волчанка; меланоз Дюбрейля; меланомоопасные пигментные невусы (сложный пигментный невус, голубой невус, гигантский невус, невус Ота); подвергающиеся постоянной травматизации доброкачественные заболевания кожи (папилломы, бородавки, атеромы, родинки); кожный рог.
- Курение и особенности курительных привычек (рак нижней губы у курильщиков сигарет без фильтра).
- Контактное воздействие агрессивных методов лечения имевших место ранее быть онкологических заболеваний других локализаций (контактная лучевая и химиотерапия).
- Снижение общего иммунитета под влиянием различных факторов. К примеру – наличие в анамнезе СПИДа. Сюда так же относят прием иммуносупрессоров и глюкокортикоидов при терапии аутоиммунных заболеваний и после трансплантации органов. Этот же эффект имеет системная химиотерапия при лечении онкологических заболеваний других локализаций.
- Возраст старше 50 лет.
- Наличие рака кожи у близких родственников.
- Часть исследований отмечает влияние дисгормональных нарушений и особенностей гормонального статуса человека, на развитие рака кожи. Так, был отмечен факт частой малигнизации (переход в рак) меланоопасных пигментных невусов у беременных женщин.
- Половые особенности: меланомы встречаются чаще у женщин.
Рак кожи: симптомы
Важной особенностью клиники злокачественного новообразования кожных покровов можно считать теоретическую возможность выявления этого заболевания на ранних стадиях. Настораживающими признаками, в первую очередь обращающими на себя внимание, тут служат появления на коже ранее не наблюдаемых элементов крупной сыпи и изменение внешнего вида, с одновременным зудом или болевыми ощущениями, ранее имеющихся на коже рубцов, папиллом, родинок (невусов), трофических язв.
Появление новых элементов сыпи, в отличии от кожных проявлений инфекционных, аллергических и системных заболеваний – не сопровождается какими-либо изменениями общего состояния больного.
Общие признаки, на которые следует обратить внимание!
- Потемнение прежде обычного участка кожи с тенденцией к увеличению.
- Долго не заживающее изъязвление с сукровичным отделяемым или просто влажной поверхностью.
- Уплотнение участка кожи с приподнятием его над общей поверхностью, изменением цвета, блеска.
- К этим признакам присоединяется зуд, покраснение и уплотнение вокруг зоны, причиняющей беспокойство.
Разные гистологические формы рака имеют свои особенности клинические проявления.
- Выявляют в 10% случаев.
- Высокодифференцированная его форма развивается от момента первых проявлений до крайних стадий, очень медленно – что делает её прогностически благоприятной в плане диагностики и лечения. Однако, встречаются и формы с очень низкой гистологической дифференцировкой, течение которых может быть весьма агрессивное.
- Его появлению предшествуют, как правило, факультативные предраки (дерматиты, трофические язвы различного происхождения, шрамы).
- Чаще имеет вид красной чешуйчатой бляшки с чёткой границей от окружающих тканей. Легко травмируется, после чего не заживает, а имеет изъязвлённую влажную поверхность, покрытую или не покрытую чешуйками. Язвенные дефекты в коже имеют постоянный резкий неприятный запах.
- Определённой, характерной для него, локализации, плоскоклеточный рак не имеет. Чаще развивается на конечностях, лице.
- Локализация плоскоклеточного рака кожи без признаков ороговения (образования чешуек) на головке полового члена – получила название болезни Кейра.
- Появление постоянной неудержимой боли в области кожных проявлений рака кожи – служат признаком прорастания в глубокие ткани, распада и присоединения вторичной инфекции.
- Гематогенные метастазы, в отдалённые органы не характерны, выявляются только в единичных, сильно запущенных случаях.
- Наличие метастазов в региональных лимфоузлах при расположении опухоли на лице, встречается чаще, чем при локализации опухоли на конечностях, туловище и волосистой части головы. Региональные лимфоузлы сначала увеличиваются в размерах, оставаясь подвижными и безболезненными. Позже происходит их фиксация к коже, они становятся резко болезненными, происходит из распад с изъязвлением кожи в их проекции.
- Опухоль хорошо отвечает на вовремя начатое лучевое лечение.
- Появляется в возрасте за 60 лет.
- Иногда сочетается с опухолями других внутренних органов.
- Встречается в 70-76% случаев всех раков кожи.
- Характерная локализация – открытые части тела. Чаще всего на лице (с одной из сторон переносицы, надбровная область, наружные края крыльев носа, висок, крылья носа, на верхней губе и в области носогубной складки). Так же часто базалиому выявляют на шее и ушных раковинах.
- Изначально появляется как плоское единичное (достигающее, в среднем, 2 см в диаметре) или сливное (из нескольких мелких, до 2-3 мм. узловатых элементов) образование, с насыщенным темно-розовым цветом и перламутровым блеском. Опухоль растёт очень медленно. Распространение базалиомы на другие части тела, вне первичного очага, отмечают в очень редких случаях. В отличие от других форм рака кожи, поверхность базалиомы остаётся целой довольно долго, до нескольких месяцев.
- Со временем, бляшка изъязвляется и приобретает вид расползающейся по поверхности кожи язвы, с характерными приподнятыми краями в виде утолщённого вала. Дно язвы частично покрывается сухой корочкой. Неизъязвлённые участки сохраняют свой белесоватый блеск.
- Дно язвенного дефекта постепенно углубляется и расширяется, прорастая в глубокие ткани и разрушая на своём пути мышцы, кости. Дефекты со временем могут занимать обширные участки кожи, распространяясь вширь. Метастазы при базалиоме не наблюдаются.
- При локализации на лице или ушных раковинах, опухоль опасна вероятностью прорастания в полость носа, в глазное яблоко, костные структуры внутреннего уха вплоть до головного мозга.
Выделяют следующие разновидности базалиомы:
- аденоидная;
- гиалинизированная;
- дермальная;
- кистозная;
- педжетоидная;
- мультицентрическая;
- ороговевающая;
- пигментная (приобретает сходный с меланомой в поздних стадиях чёрно-коричневый или даже чёрно-голубой цвет, за счёт пигмента крови, гемосидерина, в дне язвенного дефекта);
- сетчатая;
- трабекулярная;
- узелково-язвенная;
- ороговевающая.
- Эта очень редкая форма рака возникает в местах, наиболее богатых сальными и потовыми железами: в складках под молочными железами, в паховой области, в подмышечных впадинах.
- В этих областях появляется единичный, выступающий над поверхностью, мелкий узел величиной в несколько миллиметров синевато-фиолетового цвета. Узел отличается очень медленным ростом. В редких случаях опухоль достигает больших размеров (до 8-10 см). Так же весьма редко она прорастает в глубокие мышцы и межмышечные пространства и метастазирует.
- Основные жалобы связаны с болезненностью опухоли при изъязвлении и присоединении вторичной инфекции.
- После хирургического удаления, возможен рецидив на прежнем месте.
В поздних стадиях меланомы, преобладающее значение принимают признаки общей интоксикации и проявления метастазирования:
- увеличенные лимфатические узлы, особенно в подмышечной впадине или в паху;
- уплотнения под кожей с её избыточной пигментацией или обесцвечиванием над ними;
- необъяснимая потеря веса;
- тёмно-серый оттенок всей кожи (меланоз);
- приступообразный, неподдающийся купированию, кашель;
- головные боли;
- потеря сознания с развитием судорог.
Следует знать, что появление доброкачественных невусов, или, как их называют в народе, родимых пятен, родинок - прекращается после полового созревания. Каждое, новое, подобного вида образование, появившееся на коже в зрелом возрасте, требует к себе пристальное внимание!
Диагностика рака кожи
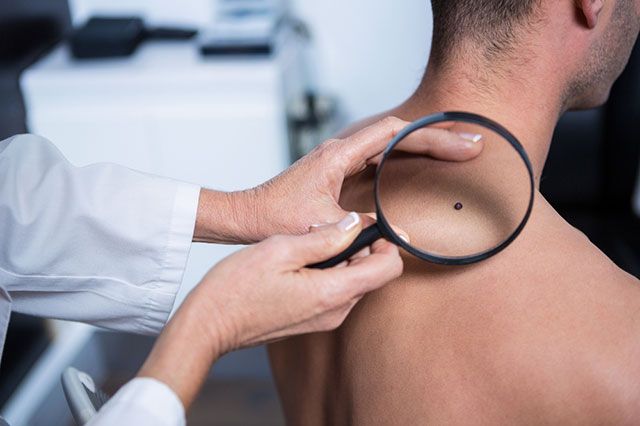
- Выявление в кожных покровах новообразований, ранее не отмеченных или изменение внешнего вида, консистенции и размеров ранее имевшихся. Для этого осматривается и прощупывается вся поверхность кожи, в том числе места естественных впадин и складок, область наружных половых органов, перианальная зона и волосистая часть головы.
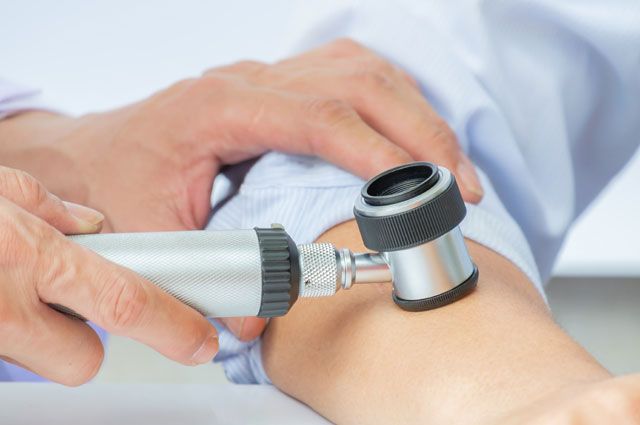
- Проведение эпилюминесцентной микроскопии измененного участка кожи при помощи оптического прибора дерматоскопа и иммерсионной среды.
- Определение состояния доступных осмотру и прощупыванию всех поверхностно расположенных лимфоузлов.
- Взятие мазков-отпечатков при наличии изъязвлённых поверхностей опухолевидных образований на цитологическое исследование.
- Для диагностики меланомы дополнительно используются радиоизотопные методы при помощи фосфора (Р32), который в ней накапливается в 2-7 раз интенсивнее, чем аналогичном участке кожи с другой стороны тела.
![]()
О наличии меланомы могут говорить данные термографии, по данным которой, в опухоли температура превышает окружающие ткани на 2-4°С.- Как альтернативный метод диагностики меланомы на ранних стадиях, во многих странах уже используются специально обученные собаки, которые выявляют малигнизацию ещё до визуальных изменений на коже.
- Аспирационная тонкоигольчатая биопсия увеличенных лимфоузлов с исследованием на цитологию или пункционная на гистологическое исследование.
- Рентгенологическое исследование органов грудной клетки на наличие метастазов.
- Ультразвуковая диагностика региональных лимфоузлов и органов брюшной полости.
- КТ или МРТ тазовых органов при увеличении лифмоузлов пахово-подвздошной группы.
- Для определения отдаленных метастазов, при наличии изменений со стороны внутренних органов, дополнительно проводится остеосцинтиграфия (на наличие метастазов в костях), КТ или МРТ головного мозга.
- Дополнительно производят ряд лабораторных исследований: серологическую реакцию на сифилис; общие анализы крови и мочи; биохимическое исследование крови (для определения степени функционального напряжения почек и печени).
- Исключается метастазирование аденокарцином из внутренних органов.
Лечение рака кожи
Большинство опухолей и опухолевидных образований кожи – доброкачественные процессы. Их лечение ограничивается механическим удалением с обязательной последующей отправкой на гистологическое исследование. Подобные операции проводят на поликлиническом этапе.
Если вопрос о наличии меланомы не ставится, то лечение любого диагностированного рака кожи стандартно – удаление.
![]()
Размеры новообразования меньше 2 см. Опухоль вырезается отступя 2 см. от её края по бокам и вглубь, с частью подкожной клетчатки и мышечной фасции при её расположении рядом.- Если опухоль превышает 2 см., но в добавление к этому, проводят облучение послеоперационного рубца и окружающих его на 3-5 см ткани вместе с ближайшими региональными лимфоузлами.
- При выявлении метастазов в регионарных лимфоузлах, к описанным хирургическим манипуляциям добавляется лимфодиссекция. Разумеется, в программу лечения в послеоперационном периоде входит облучение с расширением зоны и с определённым курсом дозы.
- Если в результате исследований выявлены отдалённые метастазы, то лечение становится комплексным: к описанным методам присоединяют химиотерапию. В данном случае, очередность методик, объём операционного вмешательства, количество курсов облучения и приёма цитостатиков, определяются индивидуально.
Прогноз пятилетней выживаемости больных раком кожи такой:
- при начавшемся лечении в I-II стадиях выживаемость 80-100%;
- при выявлении в процессе диагностики метастазов в региональных лимфоузлах с прорастанием опухоли нижележащие ткани и органы – выживает около 25%.
Основным методом лечения является хирургическое удаление опухоли с комбинацией лучевой и химиотерапии при наличии отсевов.
При диагностированных случаях меланомы, операция идёт под общим наркозом в условиях онкологического стационара. Обязательным условием удаления опухоли должна быть возможность интраоперационного гистологического исследования для уточнения степени прорастания и объёма дальнейшего операционного пособия.
Границы визуально неизмененных тканей, в пределах которых происходит удаление меланомы не менее:
| in situ | 0,5 см |
| £1,0 мм | 1,0 см |
| 1,01 - 2 мм | 1-2 см |
| более 2 мм | 2 см |
Если опухоль уже имеет большие размеры и изъязвленную поверхность, то иссечение происходит не менее трёх сантиметров от края в направлении от группы расположения региональных лимфоузлов и не менее 5 см. в направлении к ним. Удаление происходит одномоментно, единым участком с подкожной клетчаткой и подлежащей под ней фасцией.
Если опухоль расположена на фалангах конечностей, то производят ампутацию пальцев.
При локализации опухоли в верхних третях ушной раковины, то она удаляется целиком.
Удаление поражённых региональных лимфоузлов происходит одновременно с удалением опухоли.
Для устранения кожных дефектов, образовавшихся по итогам операции, используют элементы пластической хирургии для их устранения.
Прогноз пятилетней выживаемости больных меланомой:
- I стадия – 97-99%
- II стадия – 81-85%
- III стадия – 54-60%
- IV стадия – 14-19%
Прогноз десятилетней выживаемости больных меланомой:
- I стадия – 94-95%
- II стадия – 65-67%
- III стадия – 44-46%
- IV стадия – 10-15%
Профилактика рака кожи:
- Устранение повреждающих факторов.
- Регулярный самоосмотр имеющихся пигментных образований.
- Неотложное обращение за медицинской помощи при появлении беспокоящих высыпаний на кожных покровах.

В Приволжском федеральном медицинском исследовательском центре открылся первый и пока единственный в России научно-клинический центр диагностики и лечения опухолей кожи.
Беседуем с его руководителем — профессором кафедры кожных и венерических болезней, доктором медицинских наук НижГМА Иреной Шливко.
Глубокие проблемы — на поверхности
Ирена Шливко: — Проблема злокачественных новообразований кожи в последние годы стала особенно актуальной. Так, с 2005 года заболеваемость меланомой выросла на 35%. В Нижегородской области распространённость онкопатологии кожи выше, чем в среднем по России.
Меланома представляет особую опасность для жизни пациентов. Она быстро даёт отдалённые метастазы и плохо поддаётся химиотерапии. Единственный эффективный способ её лечения — своевременное и качественное удаление злокачественного новообразования.
— В чём сложность раннего распознавания меланомы? Ведь эта опухоль в прямом смысле лежит на поверхности.
— Парадоксально, но факт: злокачественные опухоли кожи, хотя и располагаются в прямой доступности для исследования, нередко выявляются на запущенных стадиях, когда лечение малоэффективно.
— При ряде онкологических заболеваний применяется скрининг. Есть ли нечто подобное при раннем выявлении опухолей кожи?
— При заболеваниях кожи лучший скрининг происходит не в медицинских учреждениях, а в семье пациента. Либо он сам, либо его родственники замечают, что с кожей что-то не так. Если дефект наносит эстетический ущерб, то пациент (в подавляющем большинстве — пациентка) обычно обращается к косметологам. Хорошо, если там проведут необходимые исследования. Но это происходит далеко не всегда, и порой меланому удаляют, как обычную родинку. Последствия могут быть очень печальны.
Здравоохранение + образование + наука
— Центр создан под эгидой государственного исследовательского центра. Значит ли это, что помимо оказания помощи больным здесь будет проводиться научная работа?
— Конечно, это одна из важнейших задач. В приоритете наших научно-исследовательских интересов — разработка неинвазивных методов ранней диагностики злокачественных новообразований кожи, а также технологии выявления метастазов. Мы тесно сотрудничаем с НИИ биомедицинских технологий НижГМА и Институтом прикладной физики РАН. Наши совместные исследования касаются оптических, мультифотонных и флуоресцентных методов диагностики. Мы поддерживаем постоянное научное взаимодействие с РОНЦ им. Н. Н. Блохина и НИИ онкологии им. Н. Н. Петрова. Кроме того, мы заключили меморандум о партнёрстве с Всемирным обществом меланомы и Евразийской федерацией онкологии.
— Какие ещё задачи вы ставите, кроме научных и собственно медицинских?
— Мы ставим своей целью повышение образовательного уровня в отношении опухолей кожи. С одной стороны, важно разъяснить пациентам необходимость своевременного обращения к нужному специалисту, с другой — давать профессиональные знания по онкодерматологии врачам разных специальностей.
— Зачем онкодерматология терапевту или педиатру?
— Где работают аналогичные центры?
— В европейских странах, США. В России с 2016 года действует Ассоциация специалистов по проблемам меланомы под председательством д. м. н., профессора, руководителя отделения биотерапии РОНЦ им. Н. Н. Блохина Льва Демидова. В нашем учреждении создан центр так называемого полного цикла, где осуществляется бесплатный приём всех желающих обследовать свои новообразования и получить дальнейшее высококвалифицированное лечение. Надеемся, что дерматоонкологические центры полного цикла появятся и в других регионах. В XXI веке люди не должны умирать от рака кожи.
Рак кожи - неконтролируемый рост и размножение клеток кожи, которые образуют злокачественную опухоль, обычно начинающуюся в эпидермисе. Одно из самых распространенных онкологических заболеваний. Чаще встречается в пожилом возрасте, как правило, на открытых участках тела. Наиболее распространены три разновидности рака кожи: базалиома (базальноклеточный рак), плоскоклеточная карцинома и злокачественная меланома.
Существует также очень редкий рак из придатков кожи (сальных, потовых желез, волосяных фолликулов).
Рак кожи обнаружить гораздо легче, чем любые другие типы рака, потому что он развивается на коже. Зная признаки рака кожи, его можно обнаружить даже без помощи сложных исследований.
Общие признаки раков кожи:
- рак кожи выглядит на первый взгляд как крупная родинка или аномальное скопление клеток;
- периодическая кровоточивость припухлостей (особенно в летнее время);
- изменения в структуре кожи;
- появление на коже новообразований;
- повреждение кожи, длительно не поддающееся лечению.
Разумеется, эти признаки не обязательно свидетельствуют о раке. В зависимости от того, из какого типа эпителия, возникает рак, он подразделяется на несколько видов, каждый из которых имеет свои признаки.
Опухоль при плоскоклеточном раке кожи – это небольшой узелок с неровной поверхностью, иногда покрытый шероховатым ороговевшим эпителием, который обычно появляется на слизистой оболочке дна ротовой полости, языка, на губах, нередко - около ноздрей, глаз, а также на рубцах, старых язвах и фистулах, а также на уже существующих старческих кератомах, папилломах, на основании кожного рога (доброкачественное новообразование кожи, обычно наблюдается у людей пожилого возраста, имеет вид плотной слоистой роговой массы, чаще цилиндрической формы) и т. д.
Больной обычно замечает опухоль, когда она изъязвляется, затем значительно углубляется и расширяется. Возникает характерный признак плоскоклеточного рака - дно и края язвы - ярко-красные и плотные по консистенции, края ее словно вывернуты наружу.
Плоскоклеточный рак кожи часто поражает близлежащие лимфатические узлы и иногда причиняет мучительные боли. Это очень опасная разновидность рака кожи.
Базальноклеточный рак (базалиома, базально-клеточная эпителиома) - самый частый из всех раков кожи. Опухоль возникает в поверхностных слоях кожи (обычно на разращенном эпидермисе, к которому склонна старческая кожа) в виде твердого плоского невоспаленного узелка от желтовато-коричневого до беловато-серого цвета, овальной или неправильно округлой формы, заметно отграниченного от окружающих тканей. К сожалению, на начальных стадиях люди не обращают внимания на опухоль и обращаются к врачу, лишь когда опухоль изъязвляется - дно язвы покрывается небольшим количеством гноя и имеет несколько зернистую поверхность, края язвы напоминают твердый, серовато-белый полупрозрачный валик.
По мере распада очага поражения дно язвы остается неглубоким, а на ее периферии обнаруживается упомянутый выше характерный валик, все это время эпителиома остается плотной. Боль появляется только при значительной глубине распада опухоли.
Злокачественная меланома (меланокарцинома; Melanoma malignum) развивается обычно из родимых пятен, как правило, после их химического или физического повреждения. Вначале вокруг пигментированного пятна образования появляется постоянная пигментация и покраснение, со временем к ним присоединяются зуд и боли.
Затем опухоль приобретает вид узлов, которые начинают распадаться через короткое время и превращаются в язву кратерообразной формы, дно которой покрыто кровянистыми продуктами распада. Вокруг основной опухоли могут возникнуть небольшие, порой пигментированные узлы. Метастазы меланокарциномы проникают во внутренние органы и поражают лимфатические узлы, что делает ее особо злокачественным заболеванием, часто заканчивающимся смертельным исходом.
Кроме меланомы, которая может развиться по разным причинам, раки кожи, как правило, возникают вследствие чрезмерного воздействия солнца. Их могжет также вызвать злоупотребление соляриями, особенно со старыми лампами. Если у человека светлая кожа, легко сгорающая на солнце, или, наоборот, очень смуглая, вероятность возникновения рака кожи очень высока.
Между прочим, с тех пор как в моду вошел загар, полученный любой ценой, заболеваемость раками кожи значительно выросла. И хотя врачи бьют тревогу по поводу стоящих на каждом углу соляриев, где люди, не задумываясь, добровольно подвергают себя неограниченному по времени опасному облучению, это глас вопиющего в пустыне.
Риск заболеть раком кожи выше у мужчин и людей старше 50 лет, а также у тех, у кого в семье уже болели этим заболеванием, или они болели им сами.
Большая вероятность возникновения рака кожи у людей, часто подвергающихся воздействию сильных рентгеновских лучей, определенных химических веществ (креозота, мышьяка, каменноугольной смолы) или радиоактивных веществ.
Как при любом раке, при раках кожи важен как можно более ранний диагноз, чтобы гарантировать наиболее успешное лечение. При малейшем подозрении на рак проводится биопсия пораженного участка и гистологическое исследование, которые абсолютно точно диагностируют ту или иную форму заболевания.
При лечении раков кожи проводятся оперативное вмешательство или лучевая терапия, а также криодеструкция опухоли. Если рак кожи небольшой (поверхностный), то его эффективно лечат даже с помощью мазей, содержащих цитостатики. При больших опухолях и метастазах применяется химиотерапия.
Лечение рака из придатков кожи только хирургическое, другие методы неэффективны. Более 95% базально-клеточного и плоскоклеточного раков излечиваются полностью. Если вовремя начать лечение злокачественной меланомы (самой серьезной формы рака кожи), то и она излечивается в 90 %. Но на поздних стадиях со злокачественной меланомой выживают только 39 %. Поэтому при появлении на коже любых, даже кажущихся совершенно незначительными, подозрительных пятнышек, нужно немедленно обратиться к врачу. Но, к сожалению, зачастую человек не только не придает им значения, но даже продолжает валяться под жарким солнцем или подставляет тело лампам в солярии, чем обрекает себя на страшную, не всегда излечимую болезнь.
Чтобы избежать рака, необходимо вовремя лечить предраковые заболевания (возрастной и возникающий вследствие интенсивного ультрафиолетового излучения гиперкератозы, пигментная ксеродерма, болезнь Бовена, радиационный дерматит, альбинизм, хронические язвы и рубцы и т.д.). Их лечение, особенно при нарастании клинических проявлений, существенно уменьшает частоту возникновения рака кожи.
Поскольку главной причиной рака кожи является хроническое избыточное солнечное облучение (всего пара солнечных ожогов увеличивают риск возникновения злокачественной меланомы в несколько раз!), то предотвратить рак кожи можно, избегая прямых солнечных лучей, соблюдая правила получения солнечных ванн (по утрам до 11 часов и по вечерам только с 16 часов), используя кремы для загара с высокой УФ-защитой. Людям с бледной кожей загорать вообще не стоит.
Для профилактики рака кожи нужно также придерживаться ряда правил: кожу (особенно старческую) содержать в исключительной чистоте (нужно ежедневно обмывать лицо и руки теплой водой с мылом), а также оберегать их (особенно родимые пятна) от продолжительных раздражений (химических, механических и ультрафиолетовых).
- Очередная родинка или доброкачественное образование абсолютно безвредны, и удалять их не нужно, если они не мешают. Обычно у человека десятки родинок и других кожных образований, которые являются доброкачественными. Это:
- родимые пятна, или врожденные образования, которые появляются у человека с рождения;
- приобретенные родинки, которые начинают развиваться в начале подросткового возраста, увеличиваясь и темнея. У многих взрослых также появляются новые родинки, и страшного в этом обычно ничего нет.
- пигментные пятна, развивающиеся с возрастом;
- бородавки и приобретенные родинки (крупные округлые красные пятна, возникающие с возрастом, как правило, на груди или спине);
- доброкачественные кожные образования (они одного цвета с кожей, обычно появляются из-за частого трения на шее, в подмышечных впадинах, а также паховой области).
Но показать их врачу не вредно – лишняя предосторожность никогда не помешает.
Читайте также:



