Рак грудной железы у мамы

Если у вашей мамы был диагностирован рак молочной железы, то, по-видимому, вам интересно знать, какова вероятность развития данного заболевания у вас. Несмотря на то, что в большинстве случаев рак молочной железы не является наследственным, важно знать, был ли поставлен данный диагноз у кого-либо из членов вашей семьи. Так как отягощенный семейный анамнез (онкологическое заболевание у кровных родственников) рассматривается как один из основных факторов риска возникновения онкологии груди.
Если у матери, сестры или дочери был рак молочной железы (особенно если диагноз был поставлен в молодом возрасте, до менопаузы), то, как утверждают онкологи, риск заболеть онкологией повышается в два раза.
С помощью новых методов генетического тестирования гены рака молочной железы могут быть идентифицированы еще до развития заболевания. Однако генетический анализ на рак молочной железы несовершенен с точки зрения определения вашего риска. Несмотря на то, что носительство мутаций генов, ассоциированных с раком молочной железы, увеличивает вероятность заболеть онкологией ― независимо от того, есть ли у вас семейный анамнез по раку молочной железы или нет ― отсутствие такого гена не означает, что вы находитесь в группе обычного риска.

Семейный анамнез и риск рака молочной железы
Рак молочной железы ― это второе по частоте после бронхогенного рака онкозаболевание в популяции в целом (считая и мужское население; рак груди иногда встречается и у мужчин, но случаи этого вида злокачественного новообразования у мужчин составляют менее 1 %). Каждая восьмая женщина столкнется с диагнозом рак молочной железы в течение жизни. Наличие в семье случаев этого заболевания повышает ваш риск, а насколько ― зависит от степени родства.
Вот общее представление о том, как семейный анамнез влияет на риск возникновения рака груди:
| Семейный анамнез рака груди | Ваш риск |
| Родственник первой линии (родитель, ребенок, брат, сестра) | 24% |
| Два родственника первой линии | 36% |
| Родственник второй линии (бабушка, дедушка, тетя, дядя, племянница, племянник) | 22% |
| Родственник третьей линии (прабабушка, двоюродный брат, двоюродная сестра или дядя) | 16% |
Если рак простаты был у родственника мужского пола, то это также увеличивает риск развития рака молочной железы, на сколько процентов ― неизвестно.
Риск заболеть выше, если у ваших родственников рак молочной железы или рак простаты выявлен в более молодом возрасте (до менопаузы или в возрасте до 50 лет).
Сбор семейного анамнеза
Безусловно, если у вашей мамы был рак молочной железы, то она будет ключевой фигурой при составлении вашего профиля риска. Тем не менее, учитывая вышеизложенное, также полезно выяснить, был ли рак у других членов семьи (бабушек и дедушек, тетей, дядей и двоюродных братьев). Не стоит думать, что вы владеете полной информацией ― удостоверьтесь, что вы владеете ею в полном объеме.
В процессе сбора семейного анамнеза вам необходимо выяснить следующее:
- Какой вид злокачественного новообразования был у родственника
- В каком возрасте онкология была выявлена
- Если родственники были вылечены, живы ли они или умерли
Другие детали, такие как степень злокачественности опухоли, её гистологический тип и стадия рака, не так важны.
Если ваши мать или отец живы и могут поделиться с вами сведениями о родственниках, заполните Анкету по семейной истории онкологических заболеваний, которую предлагает Американское общество клинической онкологии. Это поможет вам отслеживать информацию. После того, как вы соберете семейный анамнез, имеет смысл сохранить эту запись для себя и для других членов семьи.
Безусловно, собранная вами информация необходима вашим врачам. Доктор может порекомендовать вам пройти генетическую консультацию или молекулярно-генетические исследования для выявления мутаций в генах наследственной предрасположенности к развитию онкологии груди, если ваш семейный анамнез предполагает, что у вас может быть ген рака молочной железы.
- Если вы имеете близкого родственника, у которого диагностировано онкологические заболевания, возникшие в возрасте до 45 лет.
- У двух родственников одно и тоже онкологическое заболевание.
- У одного родственника было диагностировано два и более злокачественных новообразований.
- У одного из членов семьи был выявлен рак, который не характерен для этого пола, например рак молочной железы у мужчины.
- Определенные комбинации онкологических заболеваний, такие как сочетание рака молочной железы с раком яичников, матки, толстой кишки, простаты, поджелудочной железы или меланома.
- Двустороннее поражение парных органов, например, двусторонний рак молочной железы или рак яичников.
Возможен вариант, когда женщина не знает, что у её мамы, сестры или дочери был рак молочной железы.
Вы может не знать, какие заболевания были выявлены у родственников. Например, ваши близкие родственники скончались в молодом возрасте или у них не был доступ к нормальному медицинскому обслуживанию (и, возможно, болезни не были диагностированы), или вы были усыновлены.
Да, знание семейный анамнез является важной составляющей своевременного выявления рака молочной железы. Однако не следует забывать, что основа скрининга онкологии груди ― это маммография и самообследование молочных желез.
Генетическое тестирование
Выделяют ряд генов, которые непосредственно ассоциированы с раком молочной железы. Наиболее известные из них ― это гены BRCA1 и BRCA2. Носительство определённых мутаций в этих генах существенно повышает риск возникновения рака груди. Инфицированы и другие гены (более 70), мутации в которых также связаны с повышенным риском возникновения злокачественных новообразований груди (для их описания часто используется термин «мутации в не-BRCA генах«).
Не следует думать, что данные семейного анамнеза (перечень болезней, которые были диагностированы у членов вашей семьи) и генетического тестирования ― одинаково определяют риск заболеть онкологией, существуют некоторые отличия в их интерпретации.
Вы можете унаследовать ген рака груди, даже если никто в вашей семье не страдал этим заболеванием. И у вас может присутствовать наследственная предрасположенность к онкологии, даже если генетический анализ не выявил ген рака молочной железы.
Учитывая это, а также стоимость генетического анализа (пока это достаточно дорогое удовольствие), принятия решения о проведении теста ― это достаточно сложным и неоднозначным процесс. Ваш возраст, история болезни, семейный анамнез, принадлежность к расе и этническое происхождение ― это основные факторы, которые должны учитываться при принятии решения о том, какие гены нужно проверить.
Геномный тест (полногеномное секвенирование) и полное экзомное секвенирование (whole exome sequencing, WES) ― это генетические тесты, позволяющие обнаружить генетические изменения, которые могут приводить к возникновению заболеваний. Предоставляя информацию обо всех ваших генах, данные тесты позволяют выявить не только гены рака молочной железы, но генетические изменения характерные для других заболеваний, таких как атеросклероз, болезнь Альцгеймера и т. д.
Несколько слов от OncoInfo
Независимо от того, отягощен ли ваш семейный анамнез по раку молочной железы или нет, в вашем распоряжении имеются различные способы снижения риска развития данного заболевания. Обязательно сообщите вашему врачу, если ваш анамнез отягощен (врач должен знать о том, было ли у вашей мамы, сестры, дочери или других членов семьи это заболевание). Кроме того, не забудьте сообщить ему, была ли выявлена у вас или у кого-либо из ваших родственников мутация в гене, ассоциированного с раком молочной железы.
Список использованных источников:
Как выявить рак молочной железы на ранней стадии и подобрать эффективное лечение

Ирина Суховей редактор сайта 7ya.ru
Почти каждая третья женщина носит в груди зачатки рака, но у большинства они никогда не разовьются в болезнь благодаря работе иммунной системы. Это показало исследование женщин, погибших от других, не онкологических причин, в основном в автокатастрофах. На этой стадии еще неинформативны обследования, и анализы на онкомаркеры тоже ничего не покажут. Как же не упустить момент, когда злокачественное новообразование уже можно обнаружить и победить?
В России в 80% случаях рак молочной железы (РМЖ) выявляется больной самостоятельно, в 10% — при врачебном осмотре, и только в 10% — при маммографии. Хотя в современной ситуации, когда обследования молочной железы — УЗИ и маммография — доступны по ОМС, должно быть наоборот. Однако лишь 20% женщин проходят маммографию по графику. Остальные или не задумываются о своем здоровье, или боятся, что у них что-то найдут.
Если удастся заменить этот иррациональный страх конструктивным поведением, сразу изменится и статистика смертности от рака груди, которая пока в России неутешительная, говорит Татьяна Владимировна Чичканова, врач-маммолог, онколог, рентгенолог клиники К+31:
— Опухоли, обнаруженные на 1-й стадии, успешно лечатся в нашей стране в 98% случаев — так же, как и в США. Но у них на 1-2-й стадии выявляется более 90% РМЖ, а у нас — лишь 68%. Вывод: не страшно услышать диагноз, страшно не узнать о нем вовремя.
Зачем нужна ранняя диагностика
Рак молочной железы развивается медленно. От возникновения мутации, которая вызывает неконтролируемое деление клеток, до того момента, как опухоль достигнет размера 5-10 мм и ее можно будет обнаружить при УЗИ или маммографии, обычно проходит 5-10 лет. Если ежегодно делать исследование, в идеале — у одного и того же врача, чтобы он мог заметить разницу между прошлой маммограммой и нынешней, нет риска, что у вас выявят рак груди на 3-4-й стадии.
Как развивается опухоль
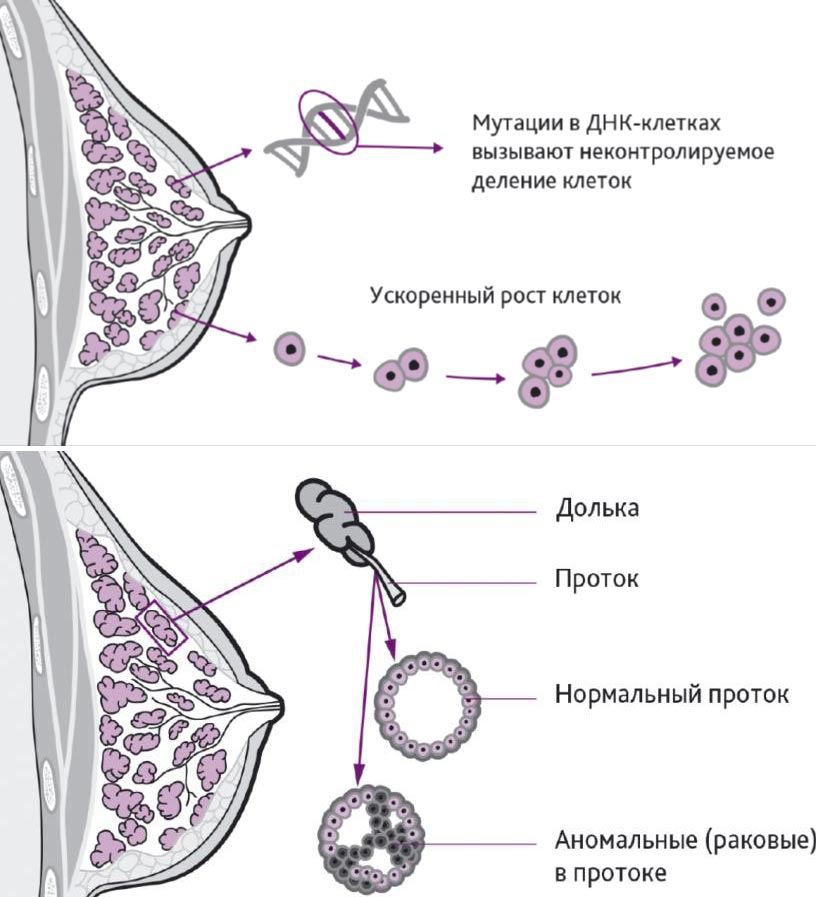
В 90% случаев обнаруженная при маммографии опухоль будет доброкачественной — на рак приходится только 10%. Проблема в том, что раковые клетки способны прорастать в окружающие ткани и метастазировать — попадать с током крови или лимфы в другие органы.
Увы, повлиять на заболеваемость раком груди современная медицина не может. Но может выявить его как можно раньше и удлинить так называемый клинический этап. Что это значит?
— Доклинический этап болезни — это когда пациента ничего не беспокоит, и он никуда не обращается, — объясняет Сергей Юрьевич Абашин, профессор, врач-онколог, ведущий эксперт центра ядерной медицины "ПЭТ-Технолоджи". — Клинический этап — тот, когда можно выявить заболевание и начать лечение. Скажем, при сахарном диабете доклинический этап короткий, а клинический — довольно длинный. От возникновения жалоб и проблем со здоровьем до возможного фатального финала проходит много времени.
У онкологических заболеваний все наоборот: очень длинный доклинический этап, когда пациент ничего не чувствует, а клинический — очень короткий. И идея ранней диагностики заключается в том, чтобы увеличить клинический этап. Чем раньше выявлено онкологическое заболевание, тем больше времени для его лечения и тем выше вероятность успеха.
Когда делать УЗИ и маммографию
Первое, с чего стоит начать женщине любого возраста, — самообследование молочных желез. Его рекомендуют делать ежемесячно, начиная с 20 лет, на 5-12-й день месячного цикла, когда ткани груди мягкие и нет предменструального нагрубания груди. Научить делать самообследование груди может врач гинеколог или маммолог, можно воспользоваться многочисленными памятками.
Чек-лист для самообследования молочных желез

Клиническое обследование молочных желез для женщин, не входящих в группу риска, заложено в программу ОМС начиная с 25 лет. Раз в год до 40 лет делается УЗИ молочных желез, раз в два года после 39 лет — рентгеновская маммография. После 50 лет она делается раз в год. Эти сроки основываются на данных о заболеваемости раком груди, которая повышается с возрастом, но не учитывают индивидуальных особенностей организма женщины. В чем они могут заключаться?
— В идеале метод диагностики надо выбирать в зависимости от структуры молочной железы, — считает Татьяна Чичканова. — Самый удобный вариант и для врача, и для пациента — когда УЗИ-аппарат и маммограф стоят в одном кабинете, и такое случается все чаще. Сначала женщине любого возраста делают УЗИ молочных желез и регионарных лимфатических узлов (подмышечных, надключичных, подключичных). А затем врач решает, надо ли делать маммографию.
Дело в том, что структура молочных желез у женщин часто зависит не только от возраста. Три основных вида ткани — жировая, железистая и соединительно-опорная — могут находиться примерно в равной пропорции. Но может преобладать железистая ткань — например, у худеньких молодых женщин и во время лактации, или жировая — например, у женщин с пышными формами. В одних случаях информативнее УЗИ, в других — маммография.
Самые распространенные опасения по поводу маммографии касаются вреда рентгеновского излучения и сдавливания молочной железы, которое неизбежно происходит при исследовании.
— Давление на грудь гарантированно не вызывает травматизации тканей, — успокаивает доктор Чичканова. — Кстати, с грудными имплантами маммографию делать можно — надо только найти врача, который имеет такой опыт. Что касается рентгеновских лучей, то при маммографии используются более низкие дозы, чем, например, в стоматологии.
Рентгеновская маммография
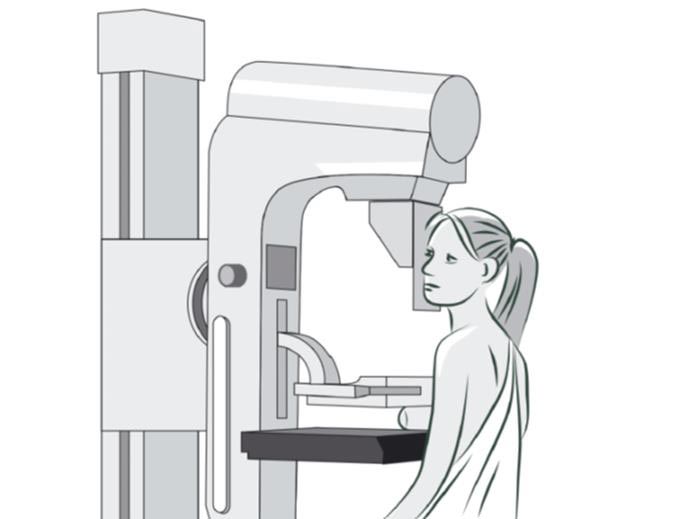
Для женщин, чьи матери страдали раком молочной железы, у врачей-онкологов такая рекомендация: начинать регулярно наблюдаться у маммолога за 10 лет до того возраста, когда рак груди был обнаружен у матери, — или еще раньше. Остальным женщинам из группы риска график наблюдений стоит согласовать с врачом-маммологом.
Как происходит лечение рака молочной железы
Если в молочной железе обнаружено новообразование, пациентку направят на дообследование. Оно включает трепан-биопсию опухоли — с помощью иглы берется столбик ткани толщиной 2-3 мм и высотой до 10 мм, он называется биоптат. Его клеточный состав уточняется с помощью гистологического исследования. Если в биоптате обнаруживаются злокачественные клетки, проводится еще одно исследование — иммуногистохимическое (ИГХ). Оно позволяет определить молекулярно-биологический подтип опухоли, а от него, в свою очередь, будет зависеть программа лечения.
Важно понимать, что все эти исследования занимают время, и сразу после постановки диагноза начать лечение не получится — и не из-за чьей-то нерасторопности или злого умысла. Несколько недель уходит на гистологическое исследование. Далеко не всегда сразу ясна клеточная структура опухоли. Иммуногистохимия будет готова тоже не на следующий день. Это еще одна причина, почему врачи предпочитают выявлять онкологические заболевания на ранней стадии: чтобы оставалось как можно больше времени на лечение.
— Биологические особенности развития рака молочной железы таковы, что большая часть пациенток начнет своё лечение с хирургического этапа, — рассказывает профессор Сергей Абашин. — Остальным будет назначена химиотерапия, гормональная или лучевая терапия. Чтобы оценить ее эффективность, до начала лечения и после него проводится позитронно-эмиссионная томография в сочетании с компьютерной томографией (ПЭТ-КТ).
В отличие от других методов визуальной диагностики (УЗИ, рентген, КТ, МРТ), которые позволяют видеть только анатомические структуры, с помощью ПЭТ можно отслеживать, как меняется метаболизм образований — например, злокачественных опухолей.
Для этого за 30-40 минут до исследования пациенту вводится радиофармпрепарат, который изготавливается индивидуально, исходя из его роста и веса, и имеет ограниченный срок годности, так как в его основе — аналог глюкозы, который метят радиоактивным веществом. Так, ПЭТ-КТ с 18-ФДГ означает, что радиофармпрепарат изготовлен из фтордезоксиглюкозы и помечен фтором 18, продолжительность жизни которого составляет 14 часов.
— В организме меченую глюкозу начинают активно поглощать злокачественные клетки, — поясняет Сергей Абашин. — Те образования, которые накопили больше радиофармпрепарата, имеют более высокий метаболизм и ярче светятся на изображении. Если по окончании курса лечения метаболизм опухоли меняется, она стала потреблять меньше радиофармпрепарата, значит, лечение подобрано верно. Это касается в том числе и лечения метастатического рака.
Для чего ПЭТ комбинируется с КТ — компьютерной томографией? Последняя выполняет роль навигатора, т.к. хорошо видит расположение новообразования в организме и приостанавливает кольцо сканера, чтобы оценить уровень метаболизма в конкретной точке.
Здесь важно отметить, что количество лекарственных препаратов, дающих положительный эффект, при лечении рака груди гораздо выше, чем при любой другой злокачественной опухоли. Современные таргетные препараты позволяют лечить те формы рака, которые раньше считались неизлечимыми.
Онкологические заболевания по степени угрозы для жизни сегодня не очень сильно отличаются от других хронических болезней, убеждены специалисты. Однако диагноз, который раньше старались вообще не сообщать больному, по-прежнему вызывает страх — хотя давно перестал равняться смертному приговору. Как только пациент перестает бояться и начинает понимать, что с ним происходит, он видит, что для лечения рака есть все возможности, и начинает действовать.
Это кажется несовместимым – карцинома и кормление грудью. Рак молочной железы при лактации относится к вполне реальным ситуациям: хоть и редко, но прогностически плохо из-за поздней выявляемости.

К сожалению, и в этом счастливом периоде жизни бывают серьезные проблемы
Ассоциированный с беременностью рак груди
Длительное кормление грудью – это лучший вариант профилактики онкологии в груди, особенно при наличии наследственной предрасположенности. Лучшее, что может сделать женщина для предотвращения карциномы – несколько раз вынашивать, рожать и долго кормить каждого из малышей.
Именно поэтому рак молочной железы при лактации кажется нереальной ситуацией: как же так, орган активно выполняет свою основную функцию, никакой злокачественной перестройки в железистых тканях не должно быть?
Увы, тенденция последних лет указывает на увеличение количества выявленных пациенток с раком груди, связанным с беременностью. Выделяют 3 варианта:
- Опухоль обнаружена на фоне вынашивания плода;
- Рак молочной железы при лактации;
- Карцинома выявлена в течение 1 года после завершения беременности, вне зависимости от исхода (роды, искусственное или самопроизвольное прерывание).
Карцинома все чаще и чаще приходит к молодым. Значительная часть женщин откладывают деторождение на потом – за 30 и позже. Эти 2 фактора определяют средний возраст обнаружения ассоциированного с беременностью рака груди (33 года).
Рак молочной железы при лактации
Возникновение и начало опухолевого роста протекает скрытно, длительно. И абсолютно незаметно. Рак молочной железы при лактации не возникает, а прогрессирует. Скорее всего, к моменту зарождения новой жизни (наступление беременности) в железистой ткани груди уже имеются предраковые изменения или начальные формы карциномы. Вынашивание плода – это всегда иммунодефицитное состояние, на фоне которого создаются оптимальные условия для ускорения опухолевого роста.
Беременность ускоряет уже имеющийся онкологический процесс, а на фоне многочисленных изменений в тканях груди, связанных с вынашиванием плода и кормлением грудным молоком, не удается вовремя обнаружить опухолевый узел.
К типичным проблемам диагностики относятся:
- Анатомические изменения в молочных железах, за которыми прячется-маскируется карцинома (увеличение размеров груди, гипертрофия клеточных структур, значительное увеличение количества сосудов, появление застойных очагов скопления молока – лактостаза, стертые проявления воспалительного процесса – мастит);
- Отсутствие онконастороженности у врача и пациентки (рак молочной железы при лактации – нет, этого не должно быть);
- Сложности проведения диагностических процедур (обнаруженные при пальпации любые объемные образования в груди относятся к проявлениям лактостаза, которые надо согреть и расцедить, маммография при беременности и лактации низко информативна из-за анатомических изменений, при УЗИ далеко не всегда удается поставить диагноз, а МРТ используется только при явных подозрениях на опухоль).
Увы, рак молочной железы при лактации – это:
- Обнаружение злокачественного новообразования при величине узла от 5 см и более;
- Две трети пациенток с 3-4 стадией онкологии;
- У 20% уже имеются отдаленные метастазы.
Зачастую проблему в груди кормящая мама находит самостоятельно. Совсем не обязательно, что это будет обнаруживаемая руками шишка или узел (хотя это самый часто определяемый симптом). Иногда первым проявлением проблемы может стать отказ малыша от одной груди (из одной сосет молоко, а от другой отказывается). Кроме этого, могут быть неприятные ощущения в соске (боль, жжение, покалывание), внешние изменения груди в виде (краснота, отек или бугристое выбухание с одной стороны), увеличение подмышечных лимфоузлов.
В большинстве случаев рак молочной железы при лактации – это протоковая карцинома средней степени злокачественности, выявляемая на 2-3-4 стадии онкологии с поражением близко расположенных лимфоузлов. Лечение – комбинация операции и химиотерапии. Прогноз зависит от множества факторов (выживаемость ухудшается при обнаружении заболевания на 4 стадии онкологии).
Анастасии 28 лет. Год назад она закончила лечение от рака груди и согласилась рассказать Onliner свою историю, чтобы показать: жизнь после рака существует. Более того — счастливая жизнь.
— До 27 лет я, конечно, знала, что онкология существует. Но искренне думала, что меня это никогда не коснется.

Когда в поликлинике мне делали биопсию (берут большой шприц, вставляют иголку — и прямо в грудь, без анестезии), я потеряла сознание. Пришлось онкологу нашатырь мне нести. А потом сказали ждать 10 дней — и будет готов результат.

Онколог сказал, что мне придется удалять грудь полностью. Тяжело было это принять. Я каждый день плакала. Долго думала, советовалась с мамой, с женихом, но в итоге согласилась. Меня оперировал Ростислав Киселев — спасибо ему большое, он человечный доктор. Успокаивал меня, объяснял нюансы. В итоге мне вырезали не только грудь, но и лимфоузлы. Операция прошла хорошо.

На химию я ездила на метро, боялась садиться за руль из-за слабости. Представьте: лето, я сижу в парике, мне жарко, ресниц уже нет, на руках синяки от капельниц… И мне кажется, что все, абсолютно все в вагоне смотрят на меня и понимают, что я онкобольная. Такое неприятное чувство.

Честно, я не ожидала такого поступка от мужа. Я ведь специально рассказала ему все в максимально страшных подробностях. А он все равно от меня не отказался.

Пока что я стесняюсь своего тела — такого, каким оно стало после операции. Пробовала ходить в бассейн, но там раздевалки общие. Я прямо в шкафчик этот залажу, только бы никто не увидел меня без купальника. На очередном осмотре онколог посоветовал удалить и вторую, здоровую грудь, чтобы обезопасить себя. А потом сделать операцию по восстановлению груди, вставить импланты. Сама операция бесплатная, но один имплант в среднем стоит около $1500 по курсу. То есть нужно $3000. Это очень большие деньги для нашей семьи. Как собрать такую сумму.
Мне хотелось бы сказать всем женщинам: пожалуйста, не забывайте, не откладывайте, регулярно делайте УЗИ и маммографию! При малейших подозрениях сразу же идите к врачу. Об этом нужно говорить в СМИ постоянно.

— Маммография — наследница рентгена?
— Это самый первый метод лучевой диагностики, который подарил нам Вильгельм Рентген, когда в 1895 году открыл икс-лучи. Изначально о маммографах речь не шла, возможность рентгеновской визуализации молочной железы появилась после изучения удаленного постоперационного материала на обычном рентген-аппарате. Технический прогресс с 1900 года и до наших дней занимался тем, чтобы улучшить качество изображения, а еще — снизить лучевую нагрузку, ведь ткань молочной железы очень чувствительна к излучению. Сначала появились аналоговые маммографы, а начиная с 2000-х годов — цифровые. Сегодня и в Центральной Европе, и в Минске практически все исследования молочной железы проводятся с помощью цифровой аппаратуры.

— Что изменила цифровая эпоха?
Но, несмотря на высокое качество оборудования, опыт и квалификация врача имеют решающее значение. Важно иметь возможность эту квалификацию поддерживать на высоком уровне. Например, в Великобритании, в Лондоне, где я была на стажировке, есть программа по обучению и аттестации врачей-рентгенологов. Есть пакет изображений, врач должен их оценить, а система начислит определенное количество баллов за правильно поставленный диагноз. И доктор тут же увидит, какое место он занимает среди коллег своего района, области, Лондона, всей Великобритании. Это не карательная мера. Смысл в том, чтобы врачи более тщательно подходили к обучению и стандартам. Важный момент — эта программа с помощью видеозаписи может фиксировать, как именно доктор читает снимки: на всех ли изображениях он начинает с соска и ареолы, потом идет по часовой стрелке, рассматривая всю молочную железу, и заканчивает аксиллярным отростком? Если у доктора есть стандарт чтения снимка, вряд ли он что-либо пропустит.
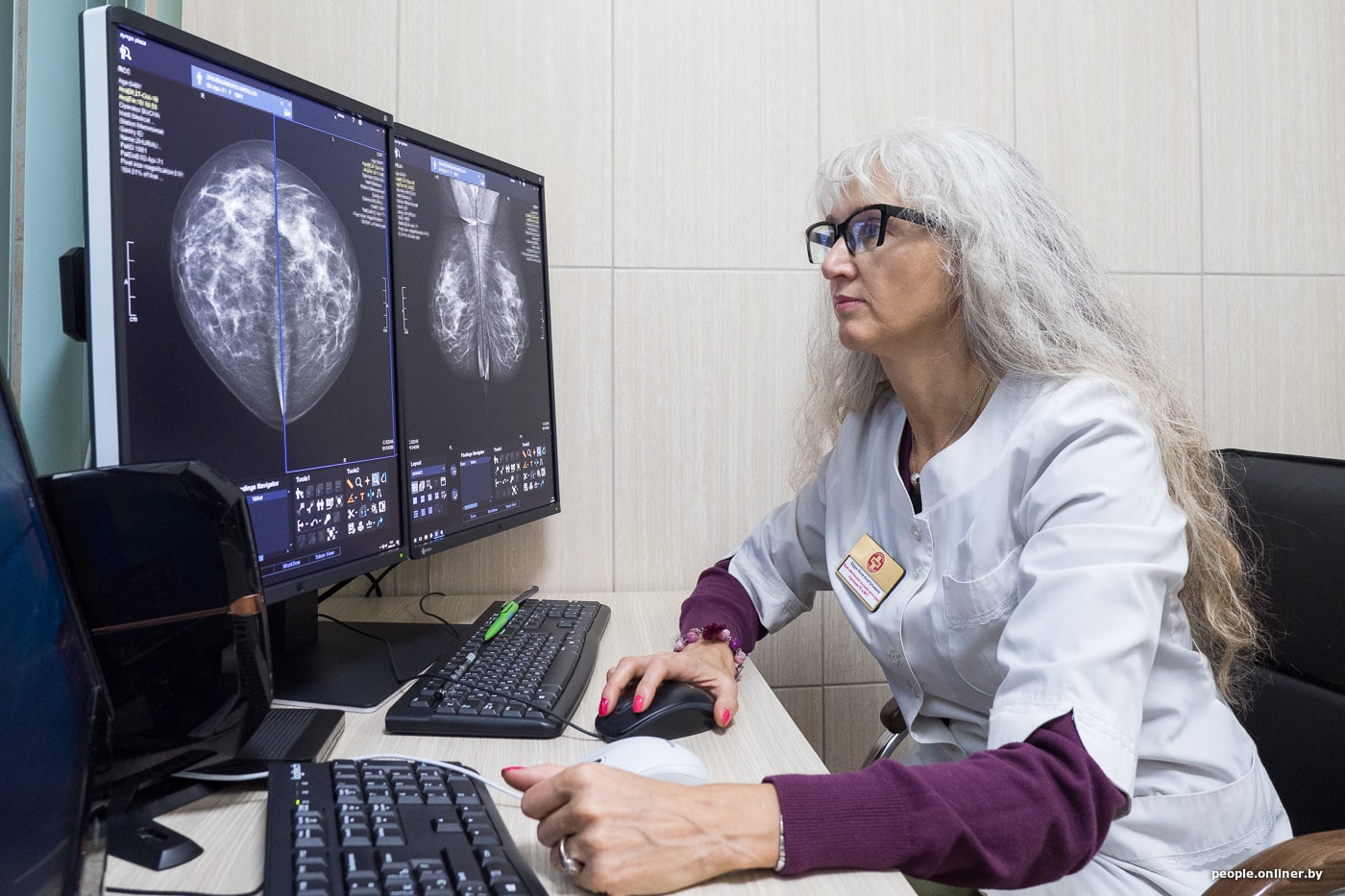
— Многие женщины опасаются, что маммография вредна. Почему-то этот миф очень устойчив. А что на самом деле?
— Это миф, конечно. Любое направление на лучевое исследование (и маммографию в том числе) обосновывается врачом. Цифровые маммографы последнего поколения обладают малой лучевой нагрузкой, которая сопоставима с рентген-исследованием органов грудной клетки.
Наблюдать за состоянием молочных желез нужно начинать с 20 лет. В первую очередь, необходимо раз в год проводить УЗИ молочных желез, а также раз в год посещать маммолога. Это касается тех женщин, которых ничего не беспокоит. Если же что-то беспокоит, то начать нужно с посещения врача-маммолога, который, учитывая возраст пациентки, направит изначально либо на УЗИ, либо на маммографию.
Начиная с 45—50 лет женщина в первую очередь выполняет маммографию с последующей консультацией маммолога, который при необходимости может добавить УЗИ молочной железы. Такая комбинация методов в разном возрастном периоде у женщин обусловлена разным структурным состоянием молочных желез.
— МРТ молочных желез подходит молодым женщинам?
— МРТ — это не метод массового обследования. МРТ молочных желез применяется в трудных диагностических случаях, когда результаты УЗИ и маммографии не совпадают; когда у женщины известен генетический статус: она является носителем BRCA1 и BRCA2; когда в семье было заболевание молочной железы у близких родственников: мамы, родной сестры, тети и так далее.
Раком молочной железы называют онкологическое заболевание, во время которого образуется опухоль злокачественного характера. Она образуется из ткани молочной железы. Опухоль активно развивается и осуществляет метастазирование в прочие системы и органы, поражая, в том числе, и лимфатические узлы.
Причины
От чего может быть рак молочной железы у кормящей женщины? Существует несколько факторов, обуславливающих риск развития болезни:
- Возраст. В группу риска с большей вероятностью заболеть попадают кормящие женщины старше 30-ти лет;
- Родственная предрасположенность может вызвать рак. Риск заболеть раком молочной железы выше, если подобная болезнь была у родственниц (матери, сестры) или других женщин по линии отца или матери;
- Поздние роды. Первая беременность и роды после 30-ти лет могут с небольшой вероятностью стать толчком к развитию рака молочной железы;
- К возникновению злокачественной опухоли может привести неполноценное грудное кормление (менее одного месяца);
- Аномальные отклонения в менструации – появление в возрасте ранее 12 лет;
- Перенесённые воспалительные процессы в молочной железе после родов;
- Присутствие патологических генов BRCA1 и BRCA2 в организме, как благоприятствующих элементов для развития рака с вероятностью до 85%. Выявлены они не так давно, зато зависимость появления заболевания от их наличия доказана полностью.
К дополнительным факторам риска, которые могут остановить грудное кормление и вызвать опасную болезнь, можно отнести:
- Употребление пищи, насыщенной жирами;
- Пристрастие к курению и алкоголю.
Симптомы
Многих кормящих женщин интересует вопрос, как проявляется рак молочной железы? Насторожить в этом случае обязаны следующие первые признаки:
- начинается регулярное напряжение сосков и появляются выделения из них;
- присутствуют боли в груди;
- происходит изменение цвета кожи в области ареолы молочной железы.
Подобные тревожные признаки должны стать незамедлительным поводом посетить маммолога.
Периодическая профилактика в виде регулярного осмотра кормящей женщины у маммолога в большей степени помогает распознать и диагностировать заболевание на ранних стадиях, подтвердить или опровергнуть диагноз.
К дополнительным способам диагностики относятся:
- Ультразвуковое исследование. Данный вид диагностики помогает врачу-маммологу определить, есть ли опухоль в груди у кормящей женщины или нет. Чаще всего подобное исследование применяется для женщин в возрасте до 40 лет;
- Анализы крови на наличие опухоли.
Осложнения
Крайняя мера борьбы с раком – удаление молочной железы, может привести к нарушению кровотока в области подмышки, вследствие чего возникает отёчность, ограничивается подвижность руки. При выполнении лечебной физкультуры есть большая вероятность устранения таких последствий.
Лучевая, химиотерапия, назначенная в ходе лечения, также имеет свои негативные стороны в виде неприятных явлений: сухости, шелушения, покраснение, утончение кожи, хрупкие, серые ногти. В период лечения важно избегать солнечных лучей, так как поток в них радиоактивных частиц многократно усиливает воздействие облучения. Для уменьшения раздражения кожи необходимо носить вещи из натуральных волокон.
Химические и лучевые процедуры ослабляют иммунитет, что может проявиться в излишней чувствительности к привычным косметическим средствам, аксессуарам и личным вещам из разных материалов, а также бактериям и вирусам. Нужно оберегать себя от риска заболеть другими недугами – например, простудой. Необходимо усиленно следить за гигиеной, питаться в соответствии с требованиями врачей.
Правильное проведение реабилитационных методик после интенсивного лечения рака молочной железы приводит женский организм в норму – восстанавливается кожный покров и ногти, отрастают волосы.
Не нужно бояться осложнений традиционного лечения. Они все, как правило, поправимы. Главное, не отказываться от него и не заменять полностью народными средствами. Их применение без медикаментозных препаратов может привести к трагическому исходу.
Диагностика и терапевтические процедуры, проведённые на ранних стадиях, помогут без осложнений справиться с болезнью и сохранить жизнь кормящей женщине.
Лечение
Можно ли вылечить рак молочной железы у кормящей женщины? Прогноз рака молочной железы и лечение будут зависеть от разных факторов:
- Стадия заболевания;
- Размер самой опухоли;
- Тип заболевания;
- Симптоматика рака;
- Общее состояние здоровья женщины.
В первую очередь, следует приостановить кормление малыша. Грудное вскармливание при хирургическом вмешательстве либо химиотерапии должно быть прекращено. Многие препараты, применяемые для лечения заболевания, могут выделяться с материнским молоком в опасных для грудного ребёнка концентрациях.
После первичного осмотра доктор даёт первичное заключение. В случае, если присутствует подозрение на наличие новообразования в груди, назначается более глубокое обследование, по результатам которого назначается соответствующее лечение. Лечение может включать в себя химиотерапию, приём гормональных препаратов, лучевую терапию и хирургическое вмешательство. Выбор способов лечения зависит от стадии заболевания и состояния здоровья женщины.
Профилактика
Как предотвратить заболевание у кормящих женщин:
- Ежемесячное пальпаторное обследование молочных желез;
- Регулярное посещение маммолога или маммолога-онколога;
- Выполнение маммографии или УЗИ в профилактических целях;
- Сокращение животных жиров в рационе;
- Поддержание веса в норме;
- Регулярная физическая активность;
- Кормление грудью ребёнка не менее полугода;
- Употребление продуктов, богатых клетчаткой, особенно фруктов и овощей.
Кормящая мама должна знать, что следует сообщить маммологу о любых подозрительных видоизменениях в груди. Если ощущается дискомфорт в молочной железе, то не стоит откладывать визит к специалисту на потом. Необходимо безотлагательно обратиться к врачу, который сможет определить причину недуга.
Читайте также:

