Пути метастазирования при колоректальном раке
Международное медицинское сообщество в марте традиционно стремится привлечь внимание к росту заболеваемости раком ободочной и прямой кишки и повысить осведомленность людей о проблеме. Это важно потому, что вовремя выявленный колоректальный рак излечим. При постановке диагноза на ранней стадии 9 из 10 пациентов могут быть спасены.

- Алексей Викторович, кто и почему заболевает колоректальным раком?
- Этимология данного вида рака, как и многих других онкозаболеваний, до сих пор неясна. Есть предрасполагающие факторы, или факторы риска. Это прежде всего наличие в анамнезе пациента доброкачественного образования толстой кишки (есть такое понятие, как трансформация или перерождение доброкачественного образования в злокачественное). В зоне риска также пациенты с язвенным колитом и болезнью Крона. Чаще других подвержены заболеванию и те, у кого в анамнезе у родственников есть подобные новообразования. Существует фактор генетической предрасположенности, виды наследственного колоректального рака - это семейный аденоматоз толстой кишки и синдром Линча. Эти заболевания передаются по наследству от родителей детям, и пациенты составляют особую группу, поскольку заболевание развивается у них еще в подростковом и даже детском возрасте. В меньшей мере, но тоже играют роль экологические факторы, факторы питания. По данным мультицентрового исследования, проведенного в США, доказано, что курение - один из предрасполагающих факторов к развитию не только рака легких и желудка, но и кишечника.
Основную группу наших пациентов составляют граждане от 60 лет и старше, еще недавно на них приходилось до 95% случаев заболеваний. Но сейчас колоректальный рак стал молодеть, это тренд последнего десятилетия, появляются пациенты от 40 до 50 лет, их где-то 10%.
- Как проявляется заболевание и как ставится диагноз?
- Ранних клинических проявлений колоректальный рак практически не имеет, чем он и коварен, чем и обусловлена его поздняя диагностика. Начальные проявления заболевания дают о себя знать чаще всего болью в животе, появлением крови в кале, отмечается чередование поносов и запоров. На поздних стадиях появляются анемия, потеря массы тела. Онконастороженность у наших пациентов немного притуплена, из-за чего болезнь часто выявляется на 3-й и 4-й стадиях, когда уже проявляются первые симптомы. Поздние симптомы – это кишечная непроходимость, сопровождающаяся отсутствием самостоятельного стула, выраженным дефицитом веса, кахексией.
В диагностике колоректального рака золотым стандартом признана колоноскопия - эндоскопическое исследование толстой кишки и терминального отдела подвздошной кишки при помощи специального гибкого эндоскопа. Только она дает возможность при малейших подозрениях взять у пациента биопсию для верификации выявленных образований. А вспомогательными методами могут быть компьютерная и магнитнорезонансная томография, ирригоскопия и ультразвуковое исследование. В качестве скрининга может использоваться исследование кала на скрытую кровь. Есть еще онкомаркеры - раково-эмбриональный антиген (РЭА) и СА19.9. Но они не всегда коррелируют с наличием опухоли, то есть могут давать как ложноотрицательные, так и ложноположительные результаты. Поэтому онкомаркеры обычно используются для диагностики возможного рецидива у пациентов, которым уже был установлен диагноз и проведено комплексное лечение.
- Каковы показатели смертности и выживаемости от колоректального рака?
- Если лечение включено на ранней стадии, то полное излечение достигается в 97-99% случаев, если больной обращается на 2-й стадии, то в 90-95%. На 3-й стадии результат будет значительно хуже: в зависимости от вида опухоли и ее гистологического строения – около 60-70%, и уже высока частота рецидивов заболевания. При 4-й стадии прогноз еще хуже, выживаемость невысокая и зависит от количества метастазов, характера течения заболевания, характера опухоли.
В нашей стране годичная летальность от колоректального рака все еще высока - в некоторых субъектах достигает 60-65%. И смертность от заболевания высока. Если в год у нас регистрируется около 60 тыс. случаев, то и смертность составляет где-то 50-60 тыс. случаев. Но это не годичная летальность. Половину составляют люди, которым поставили диагноз меньше года назад, а вторая половина - это те, у кого рецидивы возникли на поздних стадиях, они прожили больше года, но все равно пополнили этот список.
- Как лечат этих больных? Какие новые методики применяются?
- Лечение колоректального рака прежде всего хирургическое. Хирургический этап лечения может выполняться врачами-онкологами или колопроктологами. Есть комплексное лечение, включающее предоперационную лучевую терапию, которая особенно актуальна при лечении рака прямой кишки. Есть и комплексная дооперационная и послеоперационная химиотерапия. Дооперационная используется для уменьшения объемов самой опухоли или метастазов. Чаще всего опухоль метастазирует в печень и легкие, и химиотерапия позволяет уменьшить размеры поражения этих органов и открывает возможность радикального удаления метастазов. Что касается послеоперационной комплексной химиотерапии, ее используют при метастатическом колоректальном раке у пациентов с 3-й и 4-й стадиями или когда есть риск развития метастазов. В последние годы активно применяется персонифицированный индивидуальный подход, исследуется эпителиально-мезенхиальный переход, иммуногистохимическое типирование опухоли, по которому с применением четких прогнозирующих критериев определяется, будет опухоль метастазировать или нет. При средних и высоких рисках метастазирования проводится послеоперационная химиотерапия. Если же риск низкий, ее не применяют, поскольку химиотерапия сама по себе токсична, не говоря уже о том, что стоит недешево.
В последние годы в практику широко внедряются лапароскопические технологии. Вместе с лапароскопией стали применяться люминесцентные методы. Это специальное свечение в узком спектре света, при котором видна зона анастомоза, а также метастазы, которые могут быть не обнаружены на глаз и пропущены хирургом. Очень важно их увидеть, потому что увеличивается радикализм операции и снижается риск возможного рецидива. Среди эндоскопических технологий – трансанальная эндомикрохирургия и радикальное удаление опухоли через гибкий эндоскоп, которое можно делать, не совершая разрезы, а внутрипросветно. Но такая технология чаще применяется для колоректального рака на первой стадии.
- Как финансируется лечение и какова его стоимость?
- Общая стоимость лечения колоректального рака на 1-2 стадиях колеблется от 80 до 200 тысяч рублей. Лечение на 3-й стадии дороже - 300-500 тысяч, а на 4-й сумма достигает уже от 500 тысяч до 1,5 миллиона рублей. Названные цифры – это то, во сколько обходится государству лечение каждого пациента. Практически 100% больных получают необходимое лечение в рамках Программы государственных гарантий бесплатного оказания гражданам медицинской помощи. Часть средств получаем по программам ВМП из ОМС, часть идет по программе дополнительного лекарственного обеспечения, которое закупается за бюджетные средства.
- Дайте, пожалуйста, рекомендации: что должно насторожить врача первичного звена при осмотре пациента с колоректальным раком? И каким должно быть взаимодействие врачей разных специальностей в борьбе против этого заболевания?
- На самом деле на данный момент уже выстроена система организации такой помощи, включающая врачей-онкологов, колопроктологов, радиологов, эндоскопистов, химиотерапевтов, ну и в меньшей степени врачей общей практики и некоторых других специальностей.
Мультидисциплинарный подход – ключевой момент в успешности диагностики и лечения рака толстой кишки. По хирургии колоректального рака мы проводили пять лет назад исследование и выяснили, что органосохраняющие операции при раке прямой кишки в основном делают как раз специалисты-колопроктологи, а не онкологи. Последние делают в основном радикальную операцию с удалением сфинктерного аппарата без дальнейшей возможности реконструктивно-восстановительных операций. Поэтому такое взаимодействие очень важно.
По данным исследования, проведенного на медицинском факультете Стэнфордского университета (Stanford University School of Medicine), до 80% случаев метастатического колоректального рака, вероятно, распространились в отдаленные части тела, прежде чем размер исходной опухоли превысил размер макового семени. Данное исследование опубликовано в Nature Genetics.
Выявление пациентов с ранней стадией колоректальной опухоли может помочь врачам определить, кто должен получать раннее лечение, такое как системная химиотерапия, чтобы убить раковые клетки, скрывающиеся далеко от первоначального местоположения опухоли. 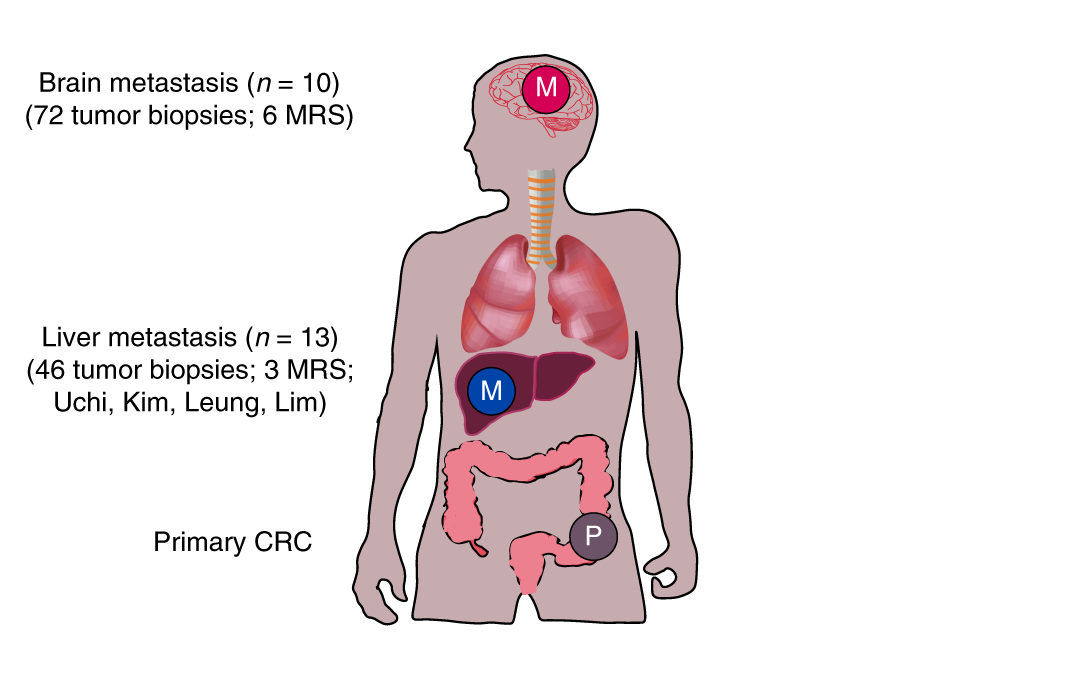
Актуальность исследования
Исследователи и клиницисты предположили, что рак приобретает способность метастазировать за счет постепенного накопления молекулярных изменений с течением времени. Эти изменения придают особые черты, которые в конечном итоге позволяют раковым клеткам выходить из окружающей ткани, попадают в кровоток и поселяются в новых местах. В этом случае метастазирование, если оно произойдет, будет относительно поздним событием в развитии первичного рака.
Рак ободочной и прямой кишки является второй по значимости причиной смерти от рака у мужчин и женщин в Соединенных Штатах. Метастазирует он чаще всего в печень, редко метастазирует в мозг, где это почти всегда заканчивается смертельно.
Первоначальные изменения в геноме, вызывающие развитие колоректального рака, хорошо известны, что делает его хорошей моделью, чтобы узнать больше о том, как и когда заболевание прогрессирует. Кертис пыталась восстановить, когда метастазирование происходило от пациента к пациенту, и идентифицировать его причины, анализируя данные генома опухоли.
Материалы и методы исследования
Изучая биопсию опухоли, исследователи сравнили образцы генетических мутаций в первичных опухолях 23 пациентов с образцами их метастазов в печени или головном мозге. Ученые искали сходства или различия между первичным и метастатическим раком, полученным от одного и того же человека. Затем авторы исследования использовали эти паттерны для создания своего рода эволюционного дерева рака каждого пациента — подобного тому, которое биолог мог бы сделать, чтобы проследить эволюцию вида животных от одного предка.
Результаты научного исследования
Результаты исследования показали, что у 17 из 21 пациента (два из исходных пациентов были исключены из анализа) метастатические опухоли были вызваны только одной клеткой или небольшой группой генетически сходных клеток, которые откололись в начале своего развития.
Выводы

Приглашаем подписаться на наш канал в Яндекс Дзен
КРР включает в себе сразу несколько онкологических заболеваний, которые находятся в разных отделах кишечника. Очень неприятная болезнь, которая протекает тяжело на последних стадиях. По статистике в РФ данная онкология стоит на 3 месте — у женщин после меланомы и рака молочной железы, а у мужчин после карциномы легких и рака желудка.
Чаще колоректальный рак встречается в развитых странах: Южной Америке, Новозеландии, Северной Америке и в Европе. Менее распространен в Африке, Южной Азии и т.д. Скорее всего это связано с экологическими проблемами стран, из-за быстро шагающего прогресса.
- Причины
- Симптомы
- Стадии
- Виды
- Диагностика колоректального рака
- Терапия
- Метастазирование
- Прогноз выживаемости
- Профилактика
- Питание
- Народная медицина и колоректальный рака
- Полынь горькая
- Дурнишник обыкновенный
- Белозором болотный
Причины
Полипоз кишечника может возникать из-за разных экзогенных и эндогенных факторов, которые напрямую влияют на эпителиальный слой слизистой оболочки кишечника.
- Генетика
- Алкоголь
- Сигареты и курение
- Употребление жирных белков животного происхождения в больших размерах.
- Дефицит клетчатки, когда человек мало употребляет: овощи, фрукты, зелень, каши и т.д.
- Вредная пища с канцерогенами, красителями, консервантами и другими химическими веществами.
- Постоянный контакт с хим. реагентами на работе: бензол, пластик, нефтяные продукты, бензин, резина и т.д.
- Экология
- Радиация и радиационный фон
- Болезнь крона
ПРИМЕЧАНИЕ! Данные факторы риска увеличивают шанс заболеть колоректальным раком, но не вызывают его на 100%. Уменьшить риск можно только с уменьшением в своей жизни данных факторов риска.
Симптомы
Проблемой этого заболевания является очень поздняя диагностика и довольно запоздавшие симптомы. Признаки колоректального рака проявляются очень слабо на 1 и 2 стадии, и начинает беспокоить больного чаще на последних, финальных этапах развития новообразования. Ученые по этому поводу выдвинули теорию, что рак кишечника выделяет в ближайшие пораженные ткани обезболивающие вещества, чтобы больной чувствовал себя нормально.
Рассмотрим первые симптомы колоректального рака:
- Слабая боль в животе.
- Расстройство кишечника.
- Поносы, сменяющиеся запорами.
- Небольшая слабость по утрам.
Как видите симптомы очень слабые и могут указывать на обычное расстройство. Давайте теперь рассмотрим более позднюю симптоматику:
- Анемия.
- Кровь в кале — стул становится более темного цвета или напрямую видны сгустки крови.
- Постоянные поносы с запорами.
- Вздутие живота.
- Изжога.
- Тошнота и сильная рвота.
- Головные боли.
- Кал в виде ленты из-за нарушения кишечной проходимости в результате закупорки опухолью кишечного просвета.
- Боль во время и после акта дефекации.
- Повышенная температура.
- Понижение аппетита.
- Стремительная потеря веса.
- Кишка у женщин близко находится с яичниками, маткой и мочевым пузырем. Метастазы могут проникать туда и вызывать: кровь в моче, сильные боли в этой зоне.
- Выделения гноя и крови из анального отверстия.
Кровь в кале обусловлено тем, что опухоль имеет огромные размеры и в процессе роста разрушает кровеносные сосуды кишечника. Также новообразование выделяет огромное количество ядов и продуктов жизнедеятельности, из-за обширной закупорки кишечника кал застаивается и продукты жизнедеятельности пациента начинают всасываться, повышается интоксикация.
Стадии
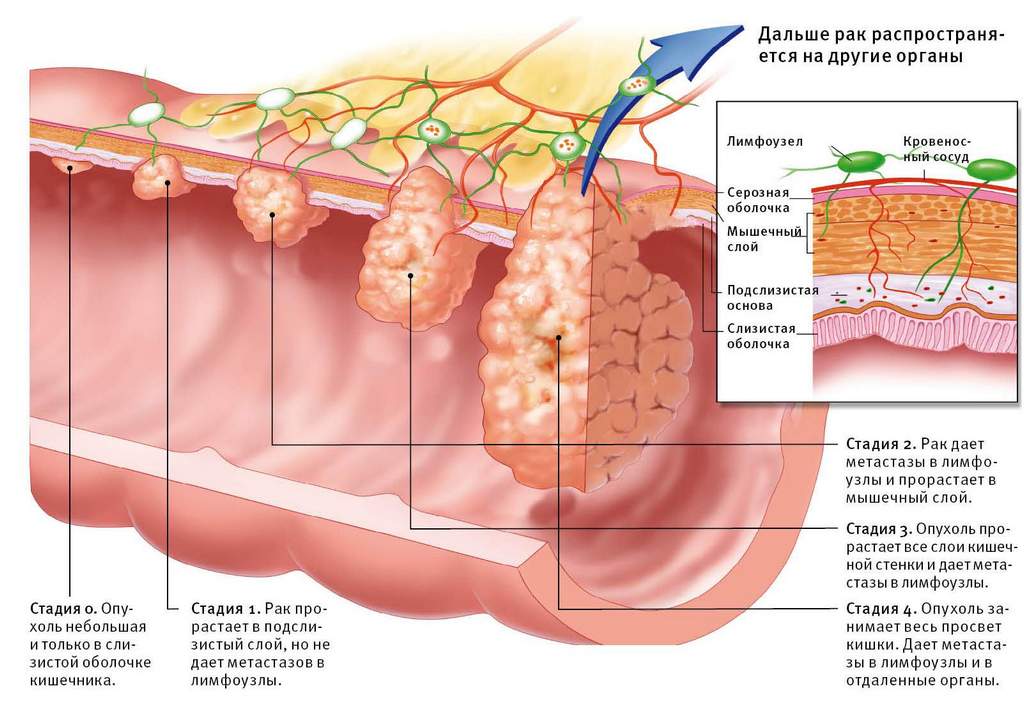
| Этап | Выживаемость | Описание |
| 0 Стадия | 100% | Предраковая доброкачественная опухоль. Находится в тканной капсуле. |
| 1 Стадия | 90% | Произошла мутация клеток. Опухоль имеет малые размеры, но находится в эпителиальном слое, не поражает ближайшие соседние ткани. |
| 2 Стадия | 65% | Опухоль начинает прорастать в ближайшие ткани. Метастаз нет. |
| 3 Стадия | 45% | Метастазы начинают поражать соседние лимфатические узлы. |
| 4 Стадия | 5% | Опухоль практически перекрывает кишечный проход и прорастает в ближайшие органы. Также метастазы начинают распространяться по лимфатической и кровяной системе в отдаленные органы. |
- Меланома — происходит мутация меланоцитов в анальном отверстии.
- Аденокарцинома — встречается в 78% случаев. Возникает в результате мутации железистого эпителия. Начинает произрастать из желез, которые просто напичкан кишечник. Чаще имеет низкую степень дифференцировки, очень агрессивный и опасный рак.
- Плоскоклеточный — чаще возникает в прямой кишке. Растет не так быстро, но метастазирует уже на 2 стадии.
- Солидный — низкодифференцированный железистый рак, состоящий с пластиночных клеток.
- Перстневидно-клеточный — очень опасное заболевание, но встречается довольно редко в 5 % случаев. При цитологическом исследовании клетки карциномы, можно увидеть ядро, которое имеет вид кольца с большим камнем — именно поэтому он и получил такое интересное название.
- Скир — рак встречается очень редко. Состоит в основном из жидкости.
Диагностика колоректального рака
- Осмотр — изначально врач выслушивает все жалобы и осматривает, пальпирует живот больного.
- Колоноскопия — ректальное исследование кишечника на наличие образований. В анальное отверстие вводится эндоскоп с камерой и фонариком. При обнаружении хоть какого-либо образования, кусочек берут на гистологическое исследование.
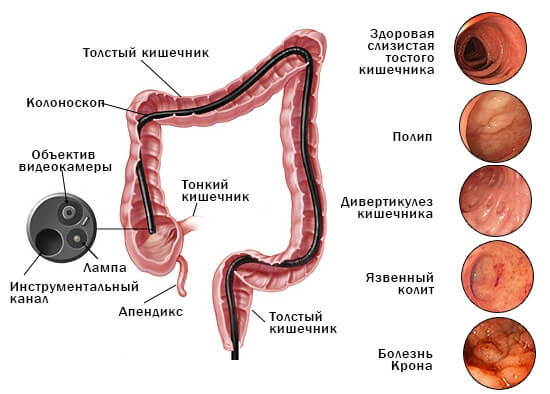
- Анализ крови и мочи — общий анализ может показать анемию и повышенное количество лейкоцитов, что говорит о воспалении. Биохимический анализ крови покажет отклонение веществ от нормы в красной жидкости. Врач-онколог может назначить тест на онкомаркеры: СА 125, СА 19-9, РЭА. Анализ на скрытую кровь, кусочки опухоли в кале.
- Биопсия — гистологическое исследование кусочка опухоли на злокачественность.
- УЗИ — просматривают поражение и метастазы в ближайшие органы от кишечника.
- КТ, МРТ — более детальное обследование самой опухоли, ее размера, инвазии в ближайшие ткани, а также ее форму.
Терапия
Лечение колоректального рака начинается только после проведения полного осмотра, диагностики и постановления точного диагноза.
- Хирургическое удаление рака — опухоль вместе с ближайшими тканями и лимфатическими узлами просто удаляют, а здоровые концы сшивают. Если удаляется полностью прямая кишка, то могут остальной здоровый конец вывести в брюшную полость, через специальную дырку.
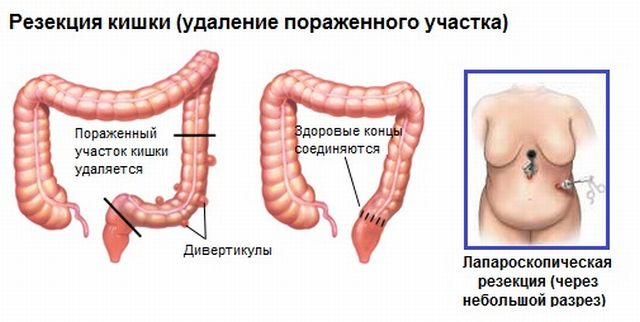
- Лучевая терапия — высокой дозой ионного излучения воздействуют на раковые клетки и уничтожают их. Проводят до операции, чтобы снизить риск метастазирования и после, чтобы уничтожить остатки раковых клеток. В последнее время стали применять и во время удаления опухоли.
- Химиотерапия — очень эффективный метод, применяется в комплексе с радиотерапией — после и перед операцией. Врач-онколог измеряет дозировку химических препаратов для максимальной эффективности. Часто применяют: капецитабин, тегафур, иринотекан, лейковорин.
Метастатический колоректальный рак — это неизлечимое заболевание, и врачи стараются при данном диагнозе вести поддерживающую терапию:
- Хирургическое удаление
- Удаление метастазов с помощью химио- и радиотерапии.
- Назначается иммунотерапия — для повышения иммунитета больного в борьбе с раковыми клетками.
Метастазирование
Метастазы колоректального рака чаще поражают органы брюшной полости, так как данный орган непосредственно находится и соприкасается со многими другими органами этой локализации.
- В первую очередь поражаются ближайшие лимфатичесмкеи узлы.
- Часто метастазы добираются по кровеносной системе до печени. Данный орган практически всегда поражает при онкологии, так как он постоянно проводит через себя огромное количество крови через воротную вену.
- Также поражаются кости и появляются боли в мышцах и суставах.
Симптомы метастазов
- Сильная слабость в конечностях, сонливость.
- Желтизна склер глаз и кожных покровов.
- Сильнейшие боли в животе, которые можно снять только сильными обезболивающими.
Прогноз выживаемости
Все зависит от стадии, агрессивности, вида рака и возраста самого пациента. Само злокачественное новообразование чаще возникает у мужчин и женщин после 50 лет. Рак без метастаз имеет большой процент выживаемости от 60% до 90%. А вот при метастазах уже выживаемость сильно падает до 35%. Риск летального исхода может быть повышен при дополнительных заболеваниях ЖКТ.
Профилактика
- Ежегодно сдавайте биохимический и общий анализ крови, мочу и кал.
- Старайтесь больше питаться растительной пищей.
- Больше двигайтесь и занимайтесь спортом.
- Следите за своим весом.
- Откажитесь от алкогольных напитков и курения.
Питание
Сейчас мы разберем основные аспекты питания при колоректальном раке. Эти советы помогут тем, кто перенес операцию, так и тем, кто к ней готовится.

- Ешьте больше растительной пищи: овощи, фрукты, ягоды, каши, орехи.
- Можно также есть белковую пищу — не жирное молодое мясо, рыбу и курицу.
- Из молочных продуктов можно творог, домашний йогурт, кефир.
- Вся пищу должна быть жидкой. Для этого готовятся овощные, фруктовые супы, соки, кисели и т.д.
- Твердую пищу размельчаем в блендере, чтобы снизить нагрузку на кишечник и улучшить пищеварение.
- Побольше пьем воды до 6-7 стаканов в день.
- Выпевайте стакан чистой воды за 20-30 минут до приема пищи.
- Пейте зеленый чай.
- Ни в коем случае не пейте алкоголь и не курите.
- Есть нужно только теплую пищу. Холодная и сильно горячая нарушает выработку желудочного сока.
Народная медицина и колоректальный рака
ПРИМЕЧАНИЕ! Все ниже приведенные рецепты можно использовать только с разрешением вашего лечащего врача-онколога.

- Мелко режим верхнюю часть с цветами.
- Берем 20 грамм и заливаем спиртом 200 мл.
- Ставим в темное место на 14-16 дней. Периодически взбалтываем, чтобы не было осадка.
- Процеживаем.
- Принимать по 10 капель до приема пищи 3 раза в сутки.

- 1 ч.л. сухого экстракта заливаем кипятком.
- Ставим на 20-30 минут.
- Пьем по стакану после приема пищи 3 раза в день.
Хорошо помогает при раке толстой и прямой кишки.

- Сухую траву измельчаем до порошка и берем 1 с.л.
- Кладем в стакан и на водяной банке настаиваем 2 часа.
- Процеживаем.
- Пьем 1 маленькую ложку 3 раза в сутки за пол часа до приема пищи.
Колоректальный рак – злокачественная опухоль толстого кишечника. Новообразование может локализоваться в ободочной, сигмовидной или прямой кишке. По распространённости колоректальный рак занимает второе место после рака лёгких среди всех локализаций злокачественных опухолей.
Для ранней диагностики заболевания онкологи Юсуповской больницы применяют все современные диагностические методы, проводят тест на колоректальный рак. NADAL тест на комплекс гемоглобин-гаптоглобин (тест-кассета) является визуальным иммуноферментным двойным экспресс-тестом для качественного обнаружения гемоглобина человека и комплекса гемоглобин-гаптоглобин в пробах кала.
Врачи клиники онкологии проводят мультидисциплинарное лечение колоректального рака:
Выполняют радикальные и паллиативные оперативные вмешательства;
Назначают эффективнейшие противоопухолевые препараты, которые обладают минимальным спектром побочных эффектов;
Проводят лучевую терапию с помощью новейших радиотерапевтических установок ведущих мировых производителей.
Медицинский персонал осуществляет профессиональный уход за пациентами после операции. В случае формирования стомы проводят гигиенический уход за противоестественным анусом, обучают пациентов и их родственников правильно пользоваться калоприёмником. Пациенты в терминальной стадии колоректального рака получают паллиативную медицинскую помощь.

По механизму развития различают наследственный семейный неполипозный, наследственный при семейном аденоматозе и спорадический (ненаследственный) колоректальный рак. По характеру роста разграничивают экзофитную, эндофитную и смешанную (блюдцеобразную) форму рака толстого кишечника, которая характеризуется сочетанием двух предыдущих форм.
Экзофитный колоректальный рак растёт преимущественно в просвет толстого кишечника. Он представляет собой легкоранимую опухоль, имеющую значительные размеры. Часто осложняется кровотечением, но редко перекрывает просвет кишки. Локализуется преимущественно в правых, более широких отделах толстого кишечника.
Эндофитный колоректальный рак распространяется в основном в толще стенки кишки. Опухоль сравнительно быстро вызывает сужение её просвета и задержку каловых масс. Располагается преимущественно в левых, более узких отделах толстого кишечника.
По гистологической структуре различают аденогенный и плоскоклеточный рак толстого кишечника. Аденогенная злокачественная опухоль представляет собой аденокарциному высокой, средней или низкой степени дифференцировки. Чем ниже дифференцировка, тем агрессивнее раковый процесс. Особенной агрессивностью отличаются следующие гистологические типы колоректального рака:
Колоректальный рак гематогенным путём метастазирует в печень, лимфогенным – в яичники, лёгкое и по брюшине. По количеству выделяют одиночные и первично-множественные карциномы толстого кишечника.
Современная классификация, предложенная Международным противораковым союзом для определения стадии колоректального рака, включает обозначение распространения опухолевого процесса буквами (Т – tumor, опухоль, N – nodus, узел, M – metastasis, метастазы).
Онкологи Юсуповской больницы используют следующую характеристику колоректального рака:
Tis (рак на месте – эпителиальное новообразование или опухоль с инвазией в слизистую оболочку;
Т1 – новообразование инфильтрирует стенку кишки до подслизистого слоя и занимает менее половины её окружности;
Т2 – опухоль инфильтрирует мышечный слой и занимает более половины окружности кишки;
Т3 – новообразование инфильтрирует все слои кишечной стенки;
Тх – опухоль прорастает висцеральную брюшину или распространяется на соседние ткани и органы.
N0 характеризуется отсутствием метастазов в регионарных лимфоузлах. N1 свидетельствует о наличии метастазов в лимфоузлы первого порядка. При стадии N2 метастазы выявляют в лимфоузлах первого и второго порядка. Обозначение Nх используют в том случае, когда нет достаточных данных для подтверждения наличия регионарных метастазов в лимфоузлы.
В зависимости от наличия и распространения метастазов выделяют следующие варианты течения колоректального рака:
М0 – нет отдаленных метастазов;
M1 – имеются отдаленные метастазы;
Мх – недостаточно данных для установления отдалённых метастазов.
Колоректальный рак часто поражает печёночный и селезёночный изгибы толстой кишки или ректосигмоидный угол, где наблюдается задержка каловых масс.
Причины и механизмы развития заболевания
Колоректальный рак занимает лидирующие позиции по заболеваемости и смертности от злокачественных опухолей в России. Развитие молекулярной биологии привело к расшифровке механизмов образования и прогрессирования опухоли. Данные процессы требуют аккумуляции генетических и эпигенетических изменений в опухолевой клетке. Происходит накоплением мутаций в генах, которые контролируют рост и дифференцировку эпителиальных клеток. Это приводит к их генетической нестабильности.
Один из вариантов генетических изменений – микросателлитная нестабильность при колоректальном раке. Она характеризуется нарушением механизма репарации (особой функции клеток, заключающейся в способности исправлять химические повреждения и разрывы неспаренных оснований ДНК). Это приводит к тому, что мутации в геноме клетки накапливаются с большей скоростью, чем в нормальном состоянии.
При семейном аденоматозном полипозе возникают мутации генов, которые повреждают ДНК клеток с образованием микросателлитов. У больных с наследственными формами колоректального рака установлено наличие генных дефектов в различных хромосомах. При наследственных формах заболевания выявлены структурные изменения нуклеотидов. При спорадическом (ненаследственном) колоректальном раке наследственная предрасположенность является причиной заболевания у 18% пациентов.
Возможен непосредственный переход нормальной клетки к аденокарциноме. Чаще этот процесс развивается последовательно: сначала снижается дифференцировка колоноцитов, затем формируются доброкачественные новообразования (аденоматозные, аденопапилломатозные), потом они перерождаются в раковую опухоль.
В развитии колоректального рака определённую роль играют экзогенные и эндогенные факторы, в том числе нутритивные, функциональные нарушения толстого кишечника (хронический запор). К нутритивным факторам риска развития колоректального рака относят:
Употребления большого количества красного мяса (говядины, свинины, баранины);
Избыток в рационе пищевых жиров;
Преобладание рафинированных продуктов, лишённых растительной клетчатки;
Систематическое употребление алкоголя.
Важный фактор риска развития колоректального рака – хронические идиопатические воспалительные заболевания толстой кишки: гранулематозный и язвенный колит. Определённую роль играет дисбиоз толстого кишечника высоких степеней. Аденоматозные полипы почти неизбежно трансформируются в колоректальный рак. Малигнизация возникает в разное время в течение 13–15 лет. Причиной спорадического колоректального рака могут быть нарушения в клетках желудочно-кишечного тракта, способных к выработке и накоплению биогенных аминов и пептидных гормонов.
Симптомы
Поздняя диагностика колоректального рака связана со значительным интервалом между началом заболевания и его симптомами. Первыми признаками колоректального рака являются:
Примесь крови в кале;
Задержка опорожнения кишечника.
Колоректальный рак в дальнейшем проявляется следующими симптомами:
Диспепсическими – тошнотой, рвотой, потерей аппетита, чувством вздутия и тяжести в эпигастральной области, болью в животе;
Энтероколитическим – вздутием живота, урчанием, болью в области заднего прохода, в животе, усиливающейся перед дефекацией;
Токсико-анемической – признаками малокровия (бледностью кожных покровов, быстрой утомляемостью, постоянной слабостью) и повышением температуры тела.
Большое значение для появления признаков заболевания имеет место локализации опухоли. Расположенные в более широких отделах толстой кишки новообразования длительное время протекают бессимптомно. При расположении новообразования в узком отделе кишечника (левой части толстой кишки) первые симптомы появляются рано, так как растущая опухоль вызывает частичную или полную непроходимость кишечника. При развитии злокачественной опухоли в прямой кишке или нижнем отделе толстого кишечника появляются прожилки крови в кале, боль в животе, усиливающаяся перед дефекацией, а также во время стула.
Даже при наличии этих симптомов 50% пациентов обращаются за медицинской помощью только спустя 6 месяцев, а 22% – через год. Только в 37% случаев врачи общей практики устанавливают правильный диагноз во время обращения. Онкологи Юсуповской больницы начинают проводить комплексное обследование пациентов на предмет наличия колоректального рака при наличии следующих симптомов заболевания:
Задержки эвакуаторной функции толстого кишечника (хронического запора);
Признаков кишечного кровотечения или скрытой крови в кале;
Тенезмов (ложных позывов на дефекацию).
Боли в животе – поздний симптом колоректального рака у женщин и мужчин. Болевой синдром развивается в случае перифокального воспалительного процесса, кишечной непроходимости или прорастании раковой опухоли в соседние ткани. Новообразование иногда можно прощупать через брюшные покровы или при пальцевом исследовании прямой кишки. Вследствие скрытых или явных кишечных кровотечений развиваются признаки анемии:
Бледность кожных покровов;
Ломкость ногтей и волос;
Уменьшение количества эритроцитов в периферической крови;
Снижение уровня гемоглобина.
При канцероматозе и наличии отдалённых метастазов отмечается резкое снижение массы тела, похудение. При частичной кишечной непроходимости и выраженной интоксикации появляются следующие симптомы:
Отвращение к пище;
Тошнота и рвота;
Чувство тяжести и переполнения;
Упорные запоры, изредка сменяющиеся поносами;
Если колоректальный рак поражает сигмовидную ободочную и прямую кишку, в кале обнаруживают примесь крови, иногда слизь и гной. При акте дефекации у пациентов появляется ощущение наличия инородного тела, неполного опорожнения прямой кишки.
При объективном обследовании на поздних стадиях колоректального рака онкологи выявляют бледность кожных покровов и видимых слизистых оболочек, увеличение объёма живота. При прощупывании отрезков толстого кишечника определяется опухолевое образование. Если имеют место метастазы в печень, она увеличивается в размерах, становится плотной, бугристой. Увеличиваются паховые лимфатические узлы.
Диагностика
Пальцевое исследование прямой кишки в коленно-локтевом положении пациента в 25% случаев позволяет прощупать опухоль в дистальных отделах кишки. Она имеет вид плотного образования, которое суживает просвет кишки. Врач определяет протяжённость поражения, подвижность или неподвижность опухоли, состояние тазовых лимфатических узлов и клетчатки таза. Может обнаружить кровь на перчатке. При прогрессирующем сужении кишки появляется приступообразная боль в брюшной полости, симптомы частичной обтурационной кишечной непроходимости.
Помимо клинического обследования, онкологи Юсуповской больницы в диагностике колоректального рака используют различные лабораторные и инструментальные методы. Ранний диагноз (в стадии Tis и T1N0M0) может быть установлен у 2–3% бессимптомных больных только во время случайной ректороманоскопии. С помощью теста на скрытую (оккультную) кровь в кале проводят скрининг колоректального рака. Чтобы подготовиться к исследованию, пациенту рекомендуют исключить из пищевого рациона продукты, содержащие пероксидазу (мясо, редис, турнепс), препараты железа и аскорбиновую кислоту. Кал в течение трёх дней собирают в специальную коробку.
Второй метод скрининга колоректального рака – иммунохимический тест на скрытую кровь в кале. Исследование проводят методом гемагглютинации с утилизированными антителами к глобину человеческого гемоглобина. Метод не реагирует на присутствие нечеловеческой пероксидазы. Она содержится в овощах и фруктах. Перед сбором биологического материала пациенту не нужно соблюдать диету. Это упрощает исследование.
Применяются и другие лабораторные методы диагностики колоректального рака:
Определение темпа клеточной пролиферации путем изучения некоторых ядерных белков;
Определение фекального кальпротектина;
Иммунологический тест с определением раково-эмбрионального (онкофетального) антигена (РЭА) и онкомаркера СА19–9.
В диагностике колоректального рака онкологи Юсуповской больницы используют следующие инструментальные методы:
Гибкую (на волоконной оптике) и жёсткую ректороманоскопию, позволяющую обнаружить опухоль в нижних отделах толстого кишечника, установить её расположение, протяженность, характер роста, сделать прицельную биопсию для гистологического исследования (вместо биоптата можно взять с поверхности опухоли мазки-отпечатки с помощью поролонового тампона для цитологического изучения на предметном стекле);
Колонофиброскопию – выполняется однократно с временным промежутком в 5 лет, сочетается с прицельной биопсией;
Виртуальную колоноскопию – предполагает проведение компьютерной томографии с анализом трансформированного изображения, напоминающего таковое, полученное оптическим колоноскопом;
Трансабдоминальную и эндоскопическую ультрасонографию – неинвазивный метод, с помощью которого выявляют наличие объёмного образования в брюшной полости, метастазы в лимфоузлах и печени, распространение опухоли в окружающие органы;
Компьютерную томографию – позволяет уточнить степень инвазии опухоли, наличие метастазов в печень и регионарные лимфоузлы;
Ирригоскопию и ирригографию – позволяют определить локализацию и протяжённость ракового поражения, распад опухоли, прорастание в соседние органы, наличие осложнений (свищей, абсцессов, кишечной непроходимости, перфорации).
Для диагностики колоректального рака используют двойное контрастирование и многопроекционное рентгенологическое исследование.
Лечение
Онкологи проводят комплексное лечение колоректального рака: оперативные вмешательства, лучевую и химиотерапию. Часто их комбинируют друг с другом для достижения большего эффекта. Хирурги-онкологи Юсуповской больницы виртуозно владеют техникой выполнения всех известных сегодня оперативных вмешательств, которые проводятся по поводу колоректального рака. Радикальная операция заключается в удалении первичной опухоли с лимфатическими узлами. Суть оперативного вмешательства заключается в резекции пораженного сегмента толстой кишки (новообразования, брыжейки и вовлечённых в опухолевый процесс тканей или органа). Чтобы избежать осложнений, проводят тщательную предоперационную подготовку.
Хирурги индивидуально выбирают вид операции каждому пациенту:
Левостороннюю или правостороннюю гемиколэктомию с наложением трансверзоректального анастомоза;
Субтотальную резекцию ободочной кишки;
Сигмоидэктомию с десцендоректальным анастомозом.
При раке прямой кишки проводят брюшно-промежностную экстирпацию, осуществляют меры по созданию искусственного запирательного аппарата из гладкомышечного лоскута стенки низведенной кишки в области промежностной колостомы или производят брюшно-анальную резекцию кишки и формируют колоанальный анастомоз.
При II–III стадиях колоректального рака хирургическое лечение сочетают с адъювантной химиотерапией и лучевой терапией. Они снижают риск рецидива и развития опухолей другой локализации. Для подавления роста опухоли используют 5-фторурацил внутривенно, внутриартериально и ректально, лейковорин. Для уменьшения их токсического действия пациентам назначают интерферон-а2a. В качестве химиотерапевтических препаратов второго ряда применяют кселоду, томудекс, элоксатин. Химиотерапию сочетают с приёмом фолиевой кислоты и иммуномодуляторов.
Колоректальный рак достаточно устойчив к действию цитостатиков. Относительно хорошую противоопухолевую активность в отношении него проявляют препараты иринотекан, оксалиплатин, ралтитрексид и капецитабин. Их комбинации действуют эффективнее и увеличивают шансы пациентов на продление жизни.
При раке ободочной кишки с метастазами в регионарные лимфоузлы после операции для предотвращения рецидивов назначают адъювантную химиотерапию (стандартная схема — фторурацил и лейковарин). Еще лучше будут результаты, если сочетать химиотерапию с лучевой терапией. При метастазах колоректального рака в другие органы (печень, легкие) химиотерапия носит паллиативный характер, лишь облегчая состояние пациента.
По стандартам лечения колоректального рака перед операцией проводится короткий курс лучевой терапии. При этом могут быть использованы наружный и внутренний (брахитерапия) способы облучения опухоли.
Результаты лечения колоректального рака во многом определяются стадией, на которой начато лечение, и комбинацией доступных методов лечения. Сочетание хирургической операции с лучевой терапией при раке прямой кишки снижает риск рецидивов в 2 раза и увеличивает 5-летнюю выживаемость пациентов на 20%.
Для того чтобы пройти диагностику при подозрении на колоректальный рак, записывайтесь на приём к онкологу, позвонив по номеру телефона Юсуповской больницы. При выявлении опухоли врачи клиники онкологии выполнят операцию, проведут адекватную терапию инновационными методами. Ранняя диагностика колоректального рака увеличивает шансы на выздоровление.
Читайте также:

