Проявлениями гормонально активной опухоли аденогипофиза могут быть
Опухоли гипофиза – группа доброкачественных, реже – злокачественных новообразований передней доли (аденогипофиза) или задней доли (нейрогипофиза) железы. Опухоли гипофиза, по статистике, составляют около 15% новообразований внутричерепной локализации. Они одинаково часто диагностируются у лиц обоих полов, обычно в возрасте 30-40 лет. Подавляющее большинство опухолей гипофиза составляют аденомы, которые подразделяются на несколько видов в зависимости от размеров и гормональной активности. Симптомы опухоли гипофиза представляют собой сочетание признаков объемного внутримозгового процесса и гормональных нарушений. Диагностика опухоли гипофиза осуществляется проведением целого ряда клинических и гормональных исследований, ангиографии и МРТ головного мозга.
- Причины опухолей гипофиза
- Классификация опухолей гипофиза
- Симптомы опухолей гипофиза
- Диагностика опухолей гипофиза
- Лечение опухолей гипофиза
- Прогноз при опухолях гипофиза
- Цены на лечение
Общие сведения
Опухоли гипофиза – группа доброкачественных, реже – злокачественных новообразований передней доли (аденогипофиза) или задней доли (нейрогипофиза) железы. Опухоли гипофиза, по статистике, составляют около 15% новообразований внутричерепной локализации. Они одинаково часто диагностируются у лиц обоих полов, обычно в возрасте 30-40 лет.
Гипофиз является железой внутренней секреции, осуществляющей регулятивно-координирующую функцию в отношении некоторых других эндокринных желез. Гипофиз расположен в ямке турецкого седла клиновидной кости черепа, анатомически и функционально связан с отделом головного мозга – гипоталамусом. Вместе с гипоталамусом гипофиз составляет единую нейроэндокринную систему, обеспечивающую постоянство гомеостаза организма.
В гипофизе выделяют две доли: переднюю – аденогипофиз и заднюю – нейрогипофиз. Гормонами передней доли, вырабатываемыми аденогипофизом, являются: пролактин, стимулирующий секрецию молока; соматотропный гормон, влияющий на рост организма через регуляцию белкового обмена; тиреотропный гормон, стимулирующий метаболические процессы в щитовидной железе; АКТГ, регулирующий функцию надпочечников; гонадотропные гормоны, влияющие на развитие и функцию половых желез. В нейрогипофизе образуются окситоцин, стимулирующий сократительную способность матки, и антидиуретический гормон, регулирующий процесс реабсорбции воды в канальцах почек.
Аномальное разрастание клеток железы приводит к образованию опухолей переднего или заднего отдела гипофиза и нарушению гормонального баланса. Иногда в область гипофиза прорастают менингиомы – опухоли мозговых оболочек; реже железа поражается метастатическими отсевами злокачественных новообразований других локализаций.

Причины опухолей гипофиза
Достоверные причины развития опухолей гипофиза до конца не изучены, хотя известно, что некоторые виды новообразований могут быть обусловлены генетически.
В число факторов, предрасполагающих к развитию опухолей гипофиза, входят нейроинфекции, хронические синуситы, черепно-мозговые травмы, гормональные изменения (в том числе вследствие длительного применения гормональных препаратов), неблагоприятное воздействие на плод в период беременности.
Классификация опухолей гипофиза
Опухоли гипофиза классифицируются с учетом их размеров, анатомического расположения, эндокринных функций, особенностей микроскопического окрашивания и т. д. В зависимости от размера новообразования выделяют микроаденомы (менее 10 мм в максимальном диаметре) и макроаденомы (при наибольшем диаметре более 10 мм) гипофиза.
По локализации в железе различают опухоли аденогипофиза и нейрогипофиза. Опухоли гипофиза по топографии относительно турецкого седла и окружающих его структур бывают эндоселлярными (выходящими за границы турецкого седла) и интраселлярными (расположенными в пределах турецкого седла). С учетом гистологической структуры опухоли гипофиза подразделяются на злокачественные и доброкачественные новообразования (аденомы). Аденомы исходят из железистой ткани передней доли гипофиза (аденогипофиза).
- соматотропная аденома
- соматотропинома – опухоль гипофиза, синтезирующая соматотропин - гормон роста;
- пролактиновая аденома
- пролактинома – опухоль гипофиза, синтезирующая гормон пролактин;
- кортикотропная аденома
- кортикотропинома - опухоль гипофиза, секретирующая АКТГ, стимулирующий функцию коры надпочечников;
- тиротропная аденома
- тиротропинома - опухоль гипофиза, секретирующая тиротропный гормон, стимулирующий функцию щитовидной железы;
Фоллтропинпродуцирующие или лютропинпродуцирующие аденомы (гонадотропные). Эти опухоли гипофиза секретируют гонадотропины, стимулирующие функцию половых желез.
Гормонально-неактивные опухоли гипофиза и пролактиномы встречаются наиболее часто (в 35% случаев соответственно), соматотропинпродуцирующие и АКТГ-продуцирующие аденомы – в 10-15% случаев от всех опухолей гипофиза, другие виды опухолей образуются редко. По особенностям микроскопии различают хромофобные опухоли гипофиза (гормонально-неактивные аденомы), ацидофилиные (пролактиномы, тиротропиномы, соматотропиномы) и базофильные (гонадотропиномы, кортикотропиномы).
Развитие гормонально-активных опухолей гипофиза, продуцирующих один или несколько гормонов, может приводить к развитию центрального гипотиреоза, синдрома Кушинга, акромегалии или гигантизма и т. д. Повреждение гормонопродуцирующих клеткок при росте аденомы может вызывать состояние гипопитуаризма (гипофизарной недостаточности). У 20% пациентов отмечается бессимптомное течение опухолей гипофиза, которые обнаруживаются лишь при аутопсии. Клинические проявления опухолей гипофиза зависят от гиперсекреции того или иного гормона, размеров и скорости роста аденомы.
Симптомы опухолей гипофиза
По мере увеличения опухоли гипофиза развиваются симптомы со стороны эндокринной и нервной систем. Соматотропинпродуцирующие аденомы гипофиза приводят к возникновению акромегалии у взрослых пациентов или гигантизма, если они развиваются у детей. Пролактинсекретирующие аденомы характеризуются медленным ростом, проявляются аменореей, гинекомастией и галактореей. Если такие опухоли гипофиза продуцируют неполноценный пролактин, то клинические проявления могут отсутствовать.
АКТГ-продуцирующие аденомы стимулируют секрецию гормонов коры надпочечников и ведут к развитию гиперкортицизма (болезни Кушинга). Обычно такие аденомы растут медленно. Тиротропинпродуцирующие аденомы нередко сопровождают течение гипотиреоза (функциональной недостаточности щитовидной железы). Они могут вызывать упорный тиреотоксикоз, чрезвычайно устойчивый к медикаментозному и хирургическому лечению. Гонадотропные аденомы, синтезирующие половые гормоны, у мужчин приводят к развитию гинекомастии и импотенции, у женщин – к нарушению менструального цикла и маточным кровотечениям.
Увеличение размеров опухоли гипофиза ведет к развитию проявлений со стороны нервной системы. Поскольку гипофиз анатомически соседствует с перекрестом зрительных нервов (хиазмом), то при увеличении размеров аденомы до 2 см в диаметре развиваются зрительные нарушения: сужение полей зрения, отек сосочков зрительного нерва и его атрофия, ведущие к падению зрения, вплоть до слепоты.
Аденомы гипофиза больших размеров вызывают сдавление черепных нервов, сопровождающееся симптомами поражения нервной системы: головные боли; двоение в глазах, птоз, нистагм, ограничение движений глазных яблок; судороги; упорный насморк; деменцию и изменения личности; повышение внутричерепного давления; кровоизлияния в гипофиз с развитием острой сердечно-сосудистой недостаточности. При вовлеченности в процесс гипоталамуса могут наблюдаться эпизоды нарушения сознания. Злокачественные опухоли гипофиза встречаются крайне редко.
Диагностика опухолей гипофиза
Необходимыми исследованиями при подозрении на опухоль гипофиза являются тщательное офтальмологическое и гормональное обследования, нейровизуализация аденомы. Исследование мочи и крови на содержание гормонов позволяет установить вид опухоли гипофиза и степень ее активности. Офтальмологическое обследование включает оценку остроты и полей зрения, позволяющих судить о вовлеченности в процесс зрительных нервов.
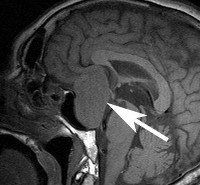
Нейровизуализацию опухоли гипофиза позволяет осуществить рентгенография черепа и зоны турецкого седла, МРТ и КТ головного мозга. Рентгенологически могут определяться увеличение размеров турецкого седла и эрозия его дна, а также увеличение нижней челюсти и пазух носа, утолщение костей черепа, и расширение межзубных промежутков. С помощью МРТ головного мозга возможно увидеть опухоли гипофиза диаметром менее 5 мм. Компьютерная томография подтверждает наличие аденомы и ее точные размеры.
При макроаденомах ангиография сосудов головного мозга указывает на смещение сонной артерии и позволяет дифференцировать опухоль гипофиза с внутричерепной аневризмой. В анализе спинномозговой жидкости может определяться повышенный уровень протеинов.
Лечение опухолей гипофиза
На сегодняшний день в лечении опухолей гипофиза эндокринология применяет хирургический, лучевой и лекарственный методы. Для каждого вида опухолей гипофиза существует специфический, наиболее оптимальный вариант лечения, который подбирается эндокринологом и нейрохирургом. Наиболее эффективным считается хирургическое удаление опухоли гипофиза. В зависимости от размеров и локализации аденомы проводится либо ее фронтальное удаление через оптический прибор, либо резекция через клиновидную кость черепа. Оперативное удаление опухолей гипофиза дополняется лучевой терапией.
Гормонально-неактивные микроаденомы лечатся с помощью лучевой терапии. Проведение лучевой терапии показано при наличии противопоказаний к оперативному лечению, а также пожилым пациентам. В послеоперационном периоде проводится гормонозаместительная терапия (кортизоном, тиреоидными или половыми гормонами), при необходимости - коррекция электролитного обмена и инсулинотерапия.
Из лекарственных препаратов используют агонисты дофамина (каберголин, бромокриптин), вызывающие сморщивание пролактин- и АКТГ-секретирующих опухолей гипофиза, а также ципрогептадин, понижающий уровень кортикостероидов у пациентов с синдромом Кушинга. Альтернативным методом лечения опухолей гипофиза является замораживание участка ткани железы при помощи зонда, введенного через клиновидную кость.
Прогноз при опухолях гипофиза
Дальнейший прогноз при опухолях гипофиза во многом определяется размерами аденом, возможностью их радикального удаления и гормональной активностью. У пациентов с пролактиномами и соматотропиномами полное восстановление гормональной функции наблюдается в четверти случаев, при адренокортикотропинпродуцирующих аденомах - в 70-80% случаев.
Макроаденомы гипофиза размером более 2 см полностью удалить невозможно, поэтому возможны их рецидивы в течение 5-летнего срока после операции.

Опухоли гипофиза почти всегда доброкачественные и встречаются приблизительно у 10% взрослых.
В большинстве случаев они небольших размеров, их обнаруживают случайно при радиологическом обследовании.
Частота гормон-продуцирующих опухолей:
- пролактин-секретирующие — 25—30%;
- гонадотропин-секретирующие (обычно клинически бессимптомные, т.е. фактически субклинические) — 25—30%;
- АКТГ-секретирующие — 15%;
- СТГ-секретирующие — 15%;
- плюригормональные — 12%;
- ТТГ-секретирующие — 2%.
Симптомы гормонально-активной опухоли гипофиза связаны, с одной стороны, с гиперпродукцией соответствующего гормона. С другой стороны, симптомы могут быть связаны с воздействием на ЦНС массы макроопухоли (диаметром более 1 см) или же опухоли размером менее 1 см, когда происходит экстраселлярный её рост:
- головная боль;
- нарушение зрения (обычно битемпоральная гемианопсия, обусловленная давлением опухоли на перекрест зрительных нервов);
- паралич глазодвигательных нервов;
- гидроцефалия;
- инсульт;
- ринорея цереброспинальной жидкости.
Следует также заметить, что макроопухоль может разрушать гипофиз, вызывая гипопитуитаризм или симптомы НД.
Спонтанное кровоизлияние в опухоль гипофиза (апоплексия гипофиза) регистрируют в 15—20% случаев, причём у 1/3 больных проявляется определёнными симптомами:
- головная боль;
- снижение зрения;
- паралич глазодвигательных нервов;
- другие неврологические симптомы поражения ЦНС.
Лечение при кровоизлиянии в гипофиз может потребовать хирургического удаления гематомы, а также введения глюкокортикоидов и возмещения потери жидкости.
Среди радиологических методов обследования МРТ служит методом выбора в диагностике и оценке степени распространённости опухоли гипофиза. МРТ более чувствительна, чем КТ, в выявлении микроаденом. МРТ можно выполнять как с контрастом, так и без него. Исследование позволяет выявить взаимоотношения опухоли с хиазмой и другими структурами ЦНС. Следует заметить, что нормальная МРТ-картина гипофиза не исключает наличия микроаденом диаметром менее 2—3 мм.
Выбор метода лечения опухоли гипофиза
| Показания | Не показано |
|---|---|
| Хирургический транссфеноидальный доступ | |
| Микроаденома (диаметром менее 1 см). Опухоль распространяется в сфеноидальный синус или происходит ринорея цереброспинальной жидкости. Развилось кровоизлияние в аденому. Макроаденома (диаметром более 1 см) с минимальным или умеренным супраселлярным ростом | Обычно не показано при небольших интраселлярных опухолях без гормональной активности |
| Хирургический трансфронтальный доступ | |
| Большая опухоль с супраселлярным ростом, особенно если распространяется в область диафрагмы турецкого седла или с латеральным супраселлярным ростом. Противопоказание к транссфеноидальному доступу (у больных хроническим синуситом или неполной пневматизацией сфеноидального синуса) | Не проводят при небольших интраселлярных опухолях |
| Лечение допаминергическими агонистами | |
| Главное лечение пролактин-секретирующих опухолей. Быстрое устранение неврологических последствий больших пролактин-секретирующих опухолей. Уменьшение размера опухоли перед её хирургическим удалением. | Нефункционирующие опухоли гипофиза (хотя у некоторых больных возможно уменьшение размера опухоли). Основное лечение акромегалии, за исключением случаев, когда удаление опухоли невозможно |
| Лечение беременных с пролактин-секретирующей опухолью, у которых выявлена склонность к её росту. Дополнительное лечение больных акромегалией или с ТТГ-секретирующей опухолью | |
| Лечение октреотидом | |
| Вспомогателная терапия у больных акромегалией или с ТТГ-секретирующей опухолью. Основное лечение, когда удаление опухоли невозможно | Другие типы опухоли |
| Лечение пегвисомантом | |
| Постоянная гиперсекреция СТГ после удаления опухоли и/или лечение октреотидом | Ведущее лечение акромегалии, за исключением случаев, когда невозможно никакое другое лечение |
| Радиотерапия | |
| Небольшие или среднего размера опухоли с минимальным или умеренным супраселлярным ростом. Хирургическое лечение противопоказано, или больной от него отказывается. Дополнительное лечение после неполного удаления опухоли | Значительный супраселлярный рост опухоли (опасность поражения зрительного нерва облучением). Значительные выпадения полей зрения. Акромегалия, когда уровень СТГ >50 нг/мл перед началом лечения. |
Предоперационная подготовка заключается в исследовании всех гормонов гипофиза, которые затем после операции должны быть исследованы повторно для оценки степени сохранности функции гипофиза. Кроме того, необходимо обязательно исключить дефицит тиреоидной функции (Т3, Т4), так как он существенно влияет на исход операции. Исследование пролактина и ИРФ-1 нужно для исключения так называемых оккультных (субклинических) вариантов течения акромегалии или пролактиномы. Независимо от резервов АКТГ перед операцией в большинстве случаев вводят дополнительно глюкокортикоиды как в предоперационном периоде, так и во время операции, чтобы исключить развитие острого гипокортицизма во время стрессорного хирургического вмешательства.
Послеоперационное наблюдение заключается в оценке необходимости соответствующей заместительной терапии тиреоидными, половыми гормонами и/или глюкокортикоидами, т.е. оценка гипофизарной недостаточности. Регулярный менструальный цикл у женщин после операции указывает на сохранённую в достаточной мере секрецию эстрогенов, поэтому не требуется дополнительного обследования, если не возникает проблема с бесплодием. Аналогично оценивают функцию гипофиза после радиотерапии.
Длительное наблюдение сводится к регулярному осмотру и обследованию больного.
При частых головных болях, беспричинной слабости, повышенной утомляемости, перепадах настроения, ухудшении зрения, резком изменении веса нужно посетить эндокринолога. При углубленном обследовании медики нередко выявляют опухоль гипофиза. У женщин патологический процесс в важной железе встречается чаще.
При подтверждении развития доброкачественной либо злокачественной опухоли нужно пройти курс лечения под руководством эндокринолога, при необходимости требуется помощь онколога. Своевременное удаление новообразования снижает риск осложнений, избавляет от негативной симптоматики, мешающей привычной жизни.
Общая информация о гипофизе и опухолевом процессе

Важный орган находится между полушариями головного мозга. Небольшая структура отвечает за правильное функционирование всей эндокринной системы, развитие, рост, работу организма. Одна часть аденогипофиз продуцирует пролактин, соматотропин, тиреотропин, гонадотропины, адренокортикоидный гормон. Второй элемент гипофиза нейрогипофиз проводит распределение регуляторов, продуцируемых гипоталамусом.
На фоне опухолевого процесса нарушается синтез гормонов, происходит сдавление структур эндокринной железы, что приводит к неправильному функционированию гипофиза. Негативная симптоматика у большей части пациенток появляется, вне зависимости от характера опухолевого процесса (злокачественный либо доброкачественный).
Нередко новообразование само вырабатывает гормоны, что приводит к избыточной концентрации определенных веществ. Признаки гормонального сбоя у женщин проявляются в разных органах и системах, изменяется самочувствие и внешний вид, нередко развивается слабость, ухудшается сон и работоспособность.
Наиболее распространенный вид опухоли аденома гипофиза. У женщин эта разновидность доброкачественных новообразований формируется на фоне нарушения метаболизма, вирусных инфекций, заболеваний эндокринной системы.
Что такое кистозная мастопатия молочной железы и как лечить образование? У нас есть ответ!
О характерных симптомах сахарного диабета 1 типа и об особенностях терапии заболевания прочтите по этому адресу.
Причины возникновения образования
Патологические изменения вызывают несколько факторов, но точно определить причину опухолевого процесса медики могут не всегда. Существует несколько теорий о развитии аденомы, пролактиномы, других видов новообразований в гипофизе у женщин.
Врачи считают наиболее вероятными следующие факторы:
- обменные нарушения,
- генетическая предрасположенность,
- воздействие высоких доз радиации,
- травмы головного мозга, сильные ушибы, поражение костей черепа,
- отрицательное влияние на плод во время беременности,
- часто повторяющиеся синуситы. Наиболее опасны заболевания, протекающие глубоко в пазухах носа,
- врожденные аномалии,
- тяжелые вирусные инфекции, распространяющиеся на ткани мозга,
- бесконтрольный прием гормональных составов,
- аутоиммунные патологии.
Первые признаки и симптомы
Клиническая картина при росте и развитии гормонпродуцирующей опухоли:

- сонливость,
- частые головные боли, которые сложно подавить при помощи мощных анальгетиков,
- резкие колебания веса,
- отечность и одутловатость лица,
- ладони и ступни имеют размер больше привычного,
- исчезают либо заметно редеют волосы на бровях, теле, голове,
- нарушается регулярность менструального цикла,
- периодически беспокоят судороги,
- снижается сексуальное влечение,
- без причины появляется насморк,
- мужчины сталкиваются с гинекомастией увеличением грудных желез,
- изменяется состояние эпидермиса: усиливается сухость либо жирность кожных покровов, появляются трещины, морщины,
- повышается чувствительность к воздействию жары и холода,
- у женщин активно растут волосы на теле и над верхней губой,
- повышается давление,
- нарушается чувствительность кожных покровов,
- часто слезятся глаза, снижается зрение,
- возникают расстройства интеллекта, памяти, речи,
- изменяются контуры и форма элементов лица.
Развитие гормонпродуцирующей опухоли гипофиза провоцирует патологии:
- синдром Кушинга,
- гипотиреоз,
- гигантизм или акромегалию,
- гипопитуитаризм,
- формирование пролактиномы.
На заметку! Более 80 % пациентов ощущают негативное влияние опухоли гипофиза. Признаки развития гормонпродуцирующего новообразования выражены слабо или более ярко. Если опухоль не вырабатывает гормоны, то отрицательное влияние незначительное, симптоматика практически отсутствует. Некоторые люди не догадываются, что в тканях гипофиза сформировалось новообразование.
Виды опухоли гипофиза

Опухолевый процесс бывает доброкачественным и злокачественным. У 75 % пациенток и более обследование подтверждает развитие гормонпродуцирующего новообразования. Опухоль вырабатывает тиреотропин, кортикостероиды, пролактин, соматотропин, гонадотропины.
В зависимости от размеров и вида образования, появляются местные и периферические симптомы. Чем дольше протекает патологический процесс с активной выработкой дополнительного количества гормонов, тем сильнее нарушается неврологический статус, ухудшается обмен веществ, возникают признаки, указывающие на избыток определенного регулятора.
Основные виды опухолей гипофиза:
- образование, вырабатывающее адренокортикотропный гормон. Пациентки жалуются на растяжки, истончение конечностей при увеличении живота, поредение и выпадение волос, странные кровоподтеки на поверхности эпидермиса. Характерный признак луноподобное (круглое) лицо,
- пролактинома. Избыток гормона пролактина отрицательно влияет на функционирование яичников и состояние молочных желез. Грудь набухает, появляются выделения из молочных желёз, отсутствуют менструации, развивается гормональное бесплодие. Пока уровень пролактина не придет в норму, зачатие невозможно,
- опухоль, вырабатывающая половые гормоны. Избыток гонадотропинов приводит к маточным кровотечениям вне привычного режима менструаций, снижению периодичности месячных либо к их полному отсутствию. Опасное осложнение аденома в тканях гипофиза провоцирует развитие вторичного бесплодия,
- тиреотропинома. Нарушение выработки ТТГ провоцирует избыток либо недостаток гормонов щитовидной железы Т3 и Т4. Гормональный дисбаланс приводит к гипо- или гипертиреозу. Специфические признаки: экзофтальм, нарушение аппетита и сна, повышение температуры либо озноб, отеки, сухость кожи либо усиленная потливость. При тиреотоксикозе женщины часто раздражаются, страдают от панических атак и депрессивных состояний,
- опухоль, вырабатывающая соматотропин. Специфический признак повышение объема соединительной ткани. При этой разновидности опухолевого процесса происходит утолщение кончика носа, губ, фаланг пальцев, скул, мочек ушей, надбровных дуг, подбородка. Симптомы акромегалии изменяют внешность, провоцируют появление комплексов, нервозность, замкнутость. Один из специфических признаков акромегалии деформирующий артрит, нарушающий способность к активному передвижению.
Диагностика

Симптомы опухолевого процесса в важной железе повод для обращения к эндокринологу. Врач назначает МРТ гипофиза для получения подробных срезовых снимков железы. По результатам томограммы профильный специалист подбирает оптимальный вид оперативного вмешательства. Обязательна консультация нейрохирурга. При подозрении на злокачественный процесс нужна консультация онколога, анализ крови для уточнения значений онкомаркеров.
Эффективные методы лечения
Прием препаратов малоэффективен, пока опухоль находится в тканях гипофиза. Медикаментозную терапию для коррекции гормонального фона назначают после удаления аденомы гипофиза либо другого вида опухоли. В зависимости от размера новообразования, извлечение тканей опухоли выполняют через носовые ходы либо проводят трепанацию черепа.
При активном разрастании всех видов новообразований, появлении комплекса негативных признаков важно выяснить, какие факторы провоцируют быстрое прогрессирование патологического процесса. Периферические и местные симптомы исчезают спустя определенный период после удаления опухоли, но при сохранении провоцирующих факторов возможны рецидивы.
При малом размере тела пролактиномы, аденомы, тиреотропиномы, других видов образований, отсутствии местных негативных признаков возможная лучевая терапия. Воздействие специфических частиц подавляет рост клеток опухоли. При низкой эффективности метода назначают операцию для удаления новообразования.
Важно обратиться к опытному нейрохирургу: оперативное вмешательство, затрагивающее ткани гипофиза, требует высокой квалификации врача, правильного подбора гормональных составов после резекции опухоли.
Узнайте о том, как проявляется острый аднексит у женщин и как лечить воспалительное заболевание.
О причинах повышенного эстрадиола у женщин и о норме показателей гормона по возрасту написано на этой странице.
Возможные осложнения
При отсутствии грамотной терапии возможны хронические патологические процессы в организме, особенно, при формировании в тканях гипофиза гормонпродуцирующей опухоли. Чем дольше сохраняется повышенная концентрация пролактина, соматотропина, ТТГ, гонадотропных гормонов, АКТГ, тем больше негативных признаков проявляется у женщин.
При гормональном дисбалансе страдает репродуктивная система, появляются стойкие неврологические нарушения, изменяется внешность и характер. Дефицит сна, постоянные головные боли, стеснение из-за внешних признаков опухолевого процесса, снижение работоспособности факторы, отрицательно влияющие на повседневную жизнь и профессиональную деятельность. Гормональное бесплодие (вторичная форма) распространенное осложнение на фоне гормонпродуцирующих новообразований гипофиза.
Если вовремя не лечить злокачественные опухоли, то промедление с началом терапии может окончиться плачевно для пациента. Даже при доброкачественном характере опухоли нельзя оставлять новообразование без внимания: разрастание тела аденомы, тиреотропиномы, пролактиномы, синтез дополнительной порции гормонов, избыточное давление на соседние ткани нарушает функционирование мозга, отрицательно влияет на рост и развитие организма.
Опухоли гипофиза часто продуцируют собственные гормоны, что приводит к сбоям в работе эндокринной системы. Следствие патологических процессов нарушение функций и общего состояния организма. Женщины должны знать: опухоли гипофиза, особенно, пролактинома, негативно влияют на способность к зачатию. При своевременном лечении патологии прогноз благоприятный. Если сохраняется действие провоцирующих факторов, то возможны рецидивы опухолевого процесса.
В следующем видео выпуск телепередачи Жить здорово!, из которого можно узнать подробнее о лечении аденомы гипофиза:
Опухоли гипофиза - это эндокринное заболевание, являющееся доброкачественным или злокачественным (очень редко) новообразованием в передней или задней доли гипофиза - эндокринной железы.
Опухоли гипофиза встречаются, как у мужчин, так и у женщин в возрасте 30-40 лет и составляют около 15% от всех внутричерепных новообразований.
Гипофиз выполняет регуляционную функцию в отношении других эндокринных желез и играет большое значение в обеспечении постоянства гомеостаза. Опухоль гипофиза головного мозга приводит к нарушению гормонального баланса организма и, соответственно, его гомеостаза, что приводит к многочисленным патологиям.
Опухоли гипофиза: классификация
Опухоли гипофиза бывают злокачественными и доброкачественными, которые называют аденомами.
Самое основное различие этих опухолей - по их функциональной активности. Они бывают:
- гормонально-неактивными (не продуцирующие самостоятельно гормоны);
- гормонально-активными (вырабатывают какой-то из гормонов).
Среди гормонально-активных опухолей различают:
1. Соматотропинпродуцирующие аденомы.
Продуцирует гормон роста - соматотропин.
2. Пролактинсекретирующие аденомы (встречаются наиболее часто - в 35% среди всех случаев опухолей гипофиза).
Продуцирует пролактин - гормон ацидофильных клеток.
3. Адренокортикотропинпродуцирующие аденомы (встречается в 10-15%).
Продуцирует АКТГ - адренокортикотропный гормон, который стимулирует функциональность надпочечников.
4. Тиротропинпродуцирующие аденомы.
Продуцирует тиротропный гормон, который активизирует работу щитовидки.
5. Фоллтропинпродуцирующие (гонадотропные) аденомы.
Продуцируют гонадотропины - гормоны, стимулирующие половую систему.
По месту локализации опухоли гипофиза встречаются в передней части железы - это аденогипофиз (встречается в 75% от всех случаев новообразований железы) и задней его части - нейрогипофиз.
Опухоль гипофиза: причины
Исследователи так до конца и не установили причины этих новообразований. Единственно, что предполагается так это то, что они могут быть обусловлены генетическим фактором.
Кроме всего прочего, принято выделять провоцирующие опухоль гипофиза обстоятельства:
- синуситы хронической природы;
- тяжелые инфекционные заболевания с поражением нервной системы человека;
- черепно-мозговые травмы;
- длительное применение гормональных препаратов для нормализации гормонального фона;
- различные вредные факторы, влияющие на нормальное внутриутробное развитие плода.
Опухоль гипофиза: симптомы
Чаще всего (в 75%) встречаются гормонально-активные опухоли гипофиза и в зависимости от того, какой гормон они продуцируют, идет проявление тех или иных симптомов.
1. Соматотропинпродуцирующие аденомы зачастую являются причиной акромегалии и характеризуются следующими симптомами:
- сильные головные боли;
- соматики в суставах и мышцах;
- увеличение массы тела и изменение черт лица;
- двоение в глазах;
- увеличение размеров черепа;
- увеличение размеров грудной клетки и стоп с ладонями;
- нарушение роста волосяного покрова.
2. Пролактинсекретирующие опухоли гипофиза характеризуются следующими симптомами:
- увеличение молочных желез у мужчин;
- снижение либидо;
- головные боли;
- у женщин отсутствие менструации.
3. Адренокортикотропинпродуцирующие аденомы проявляют следующие симптомы:
- жировые отложения в области лица и шеи;
- формирование лунообразного лица;
- проблемы с кожей (тонкая и сухая);
- повышенное артериальное давление;
- сердечно-сосудистые нарушения;
- чрезмерная психологическая "подвижность" (приступы депрессии чередуются с эйфорией).
4. Тиротропинпродуцирующие опухоли гипофиза проявляют синдромы характерные для недостаточности щитовидной железы или тиреотоксикоза.
5. Гонадотропные аденомы проявляются:
- у мужчин импотенцией и гинекомастией;
- у женщин нарушением меноцикла и маточными кровотечениями.
Большие опухоли гипофиза вызывают различные дисфункции нервной системы и могут характеризоваться судорогами, нарушением сознания и деменцией.
Опухоль гипофиза: осложнения
Эти новообразования головного мозга могут быть причиной следующих заболеваний:
- акромегалия у взрослых;
- в детском возрасте гигантизм;
- аменорея у женщин;
- гинекомастия у мужчин;
- галакторея;
- болезнь Иценко Кушинга;
- артериальная гипертензия;
- остеопороз;
- сахарный диабет;
- инфаркт миокарда;
- тиреоидит.
Так же, опухоль гипофиза головного мозга может стать причиной резкого ухудшения зрения вплоть до его полной потери.
Опухоль гипофиза: диагностика
При подозрении на это заболевание, необходимы:
- обследование на гормональный фон;
- нейровизуализация опухоли;
- офтальмологические исследования.
Для выявления гормонального фона проводят исследование мочи и крови, что позволяет установить уровень тех или иных гормонов и определить вид опухоли гипофиза и степень ее активности.
Нейровизуализация опухоли гипофиза делается при помощи инструментальной диагностики:
- рентгенографии;
- магнитно-резонансной и компьютерной томографии головного мозга.
Офтальмологические исследования позволяют определить степень вовлеченности в этот патологический процесс зрительных нервов.
Опухоль гипофиза головного мозга должна быть выявлена как можно раньше, т.к. это является залогом ее успешного лечения.
Опухоль гипофиза: лечение
Есть несколько способов лечения этих новообразований головного мозга: медикаментозный, лучевой и хирургический.
Самым радикальным и наиболее эффективным методом считается удаление опухоли гипофиза. Как правило, оно сопровождается лучевой терапией. У этого метода есть один большой недостаток: при его проведении "убивается" иммунная система человека, сбои которой и так явились причиной появления этого заболевания.
Во время лечения опухоли гипофиза врач сталкивается с огромной проблемой: параллельно с терапией необходимо еще поднимать иммунный статус самого больного, чтобы его организм тоже "включался" в борьбу с болезнью. Если этого не происходит, то лечение крайне затрудненно и неэффективно. Тем более нужно учесть тот факт, что без устранения проблем с иммунной системой, болезнь, даже если ее "загнать" в рецессию, все равно вернется. Когда происходит удаление опухоли гипофиза, то справится с тяжелым состоянием организме в послеоперационный период, поможет только сильная иммунная система.
Применение медикаментозного метода тоже имеет свои недостатки: лекарственные препараты вызывают достаточно неприятные побочные эффекты, что тоже негативным образом сказывается на иммунитете.
Для решения этих вопросов в комплексной терапии опухолей гипофиза применяют иммунный препарат Трансфер фактор.
Основу этого препарата составляют одноименные иммунные молекулы, которые, попадая в организм, выполняют три функции:
- устраняют сбои эндокринной и иммунной систем, и способствует их дальнейшему нормальному развитию и формированию;
- являясь информационными частицами (той же природы, что и ДНК), трансферфакторы "записывают и хранят" всю информацию о чужеродных агентах - возбудителях различных заболеваний, которые (агенты) вторгаются в организм, и при повторном их вторжении, "передают" эту информацию иммунной системе, которая нейтрализует эти антигены;
- устраняют все побочные явления, вызываемые применением других лекарственных препаратов одновременно усиливая их терапевтический эффект.
Имеется целая линейка этого иммуномодулятора, из которой Трансфер фактор Эдванс и Трансфер фактор Глюкоуч используются в программе "Эндокринная система" для профилактики и комплексного лечения эндокринных заболеваний, в т.ч. и опухолей гипофиза.
Читайте также: