Прорастание опухоли в стенку мочевого пузыря
Каждой стадии рака мочевого пузыря свойственна своя симптоматика и степень распространения по стенке или слизистой оболочке. На рак мочевика приходится 3% из всех зафиксированных случаев заболевания. Этот тип считается агрессивным и быстро распространяется по мочевому пузырю. Зачастую выявляется в период 1 стадии развития болезни.
Стадии и симптомы опухолей мочевого пузыря
Как и любой другой рак, имеет свои признаки на каждой фазе развития. Стадии рака различают по общим признакам, размерам опухоли, как глубоко она проросла в мочевом пузыре, по присутствию метастаз. Рак протекает с момента инфицирования — 0 стадия до заключительной — 4 стадия:
Заболевание только начинает развиваться и не особо проявляется дискомфортом. Злокачественные клетки образуются на стенке или слизистой оболочке мочевого пузыря. При этом 0 стадия разделяется на 2 типа: 0а и 0is. Тип 0а обозначен как неинвазивный папиллярный рак мочевого пузыря, опухоль не движется вглубь стенок, а прорастает в просвет органа. 0is — это карцинома, сохраняющая пассивность, и в первой стадии развития не является агрессивным раком, не прорастает в просвет или стенки органа.
Для начальной фазы симптоматика почти отсутствует и начинает проявляться по мере развития болезни. Возможная симптоматика:
- легкое недомогание;
- дискомфорт при мочеиспускании;
- боли в области малого таза.
Рак начинает прогрессировать, при этом проникает неглубоко, задевая только слизистую оболочку и стенки органа. Возможно прорастание в глубокие слои стенки мочевого пузыря, не достигая мышечных слоев. Заболевание остается неинвазивным, но также быстро прогрессирует, из-за высокоинтегрированных клеток.

Для первой стадии болезни характерно общее недомогание.
Для этой фазы развития, характерно первое проявление выраженной симптоматики, к которой относится:
- кровь в моче — 30% случаев;
- усиление боли, возможны обострения при мочеиспускании;
- субфебрильная температура;
- недомогание и незначительные потери в весе.
Рак мочевого пузыря 2 стадии: опухоль становится значительно больше и прорастает в мышечную ткань, такое прогрессирование заболевания называют — инфильтративный рак мочевого пузыря. Становится инвазивным, затрагивая внутренние отделы мочевого пузыря. Болезнь на таком этапе разделяется на виды 2А и 2B. В первом случае, злокачественные клетки проникли в мышечный пласт, но не пробили его. В случае 2B, раковые клетки проникли сквозь мышечный пласт и начинают затрагивать другие ткани. Метастазирование на 2 этапе наблюдается крайне редко.
Клинические проявления прогрессируют, усиливается общая симптоматика на фоне начальной интоксикации организма, возможные симптомы:
- рвота;
- гематурия;
- ложные позывы к мочеиспусканию;
- возможен застой урины.
На этой фазе зачастую опухоль прорастает в поперечно-полосатую мышцу, называется рабдомиосаркома мочевого пузыря. Опухоль мочевого пузыря прогрессирует и затрагивает регионарные органы. В таком случае жалобы на боли и дискомфорт у мужчин и женщин различны. В большинстве случаев мужчины жалуются на боль в зоне предстательной железы, у женщин боли распространяются на матку или влагалище. Формирование метастаз и обнаружение в регионарных лимфоузлах. А также возможно гематогенное распространение раковых клеток.

На этой стадии больного беспокоят сильные боли в области поражения опухолью.
На этом этапе развития болезни характерна ярко выраженная симптоматика:
- сильные боли в области малого таза;
- кровь в урине;
- частичное или полное нарушение мочеиспускания:
- сильная интоксикация;
- значительные потери веса.
Рак мочевого пузыря 4 стадии означает полное прорастание опухоли в ближайшие органы. На этом этапе наблюдаются множественные метастазы в легких, костях, почках и других органах. Лимфатическая система частично или полностью утрачивает свойства биологического фильтра, из-за множественных поражений. Болезнь достигает заключительной фазы, что означает необратимый вред всему организму.
Симптоматика последнего этапа, многообразна в силу множественных поражений органов, выделяются:
- сильные боли по всему телу;
- полная или частичная непроходимость желудочного тракта;
- сильная интоксикация;
- прекращение функционирования мочеполовой системы;
- нарушение пищеварения.
Прогрессирование зависит от генетических особенностей, возраста и типа рака.
TNM-классификация
Самая распространенная и эффективная классификация рака мочевого пузыря — TNM. Для точного описания стадии рака взяты 3 основных фактора:
- T — размер или распространение опухоли;
- N — отсутствие либо наличие регионарного метастазирования;
- M — присутствие либо отсутствие метастаз в других органах.
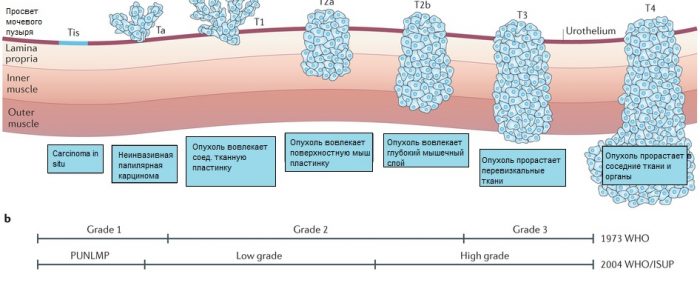
Классификация позволяет определить степень пролиферации опухоли в ткани органа и распространение по организму.
Каждой букве присваивается цифра, которая обозначает степень заболевания, отрицательный либо положительный результат. Например, T2N0M0 означает, что опухоль добралась до мышечного слоя, при этом отсутствует поражение регионарных лимфоузлов и не выявлено наличие метастаз в отдельных органах. Существуют и другие понятия:
- TX, NX, MX — обозначают невозможность определения наличия опухоли, метастаз.
- Та — паппилярный тип поверхностного рака;
- Тis — неинвазивное раковое образование.
| Т | N | M |
| T1 — раковое образование находится в слизистой оболочке; | – | – |
| T2 — задет мышечный слой; | NX — состояние лимфоузлов невозможно определить; | – |
| T2a — повреждения поверхности мышечного пласта; | N0 — отсутствие метастаз; | MX — невозможность определения ввиду удаленности метастаз; |
| T2b — раковая опухоль проникла вглубь мышечной стенки; | N1 — поврежден узел в единичном случае; | |
| T3 — новообразование проросло за пределы мышечной ткани, поражен жировая прослойка; | N2 — метастазирование 2-х или более регионарной лимфатической системы; | M0 — отдаленные метастазы не выявлены; |
| Т3а — незначительное проникновение в жировой слой, определяется при биопсии; | N3 — метастазы распространены в отдаленных лимфоузлах. | – |
| T3b — более сильное прорастание, можно определить по способам KT или МРТ; | – | – |
| T4 — злокачественная опухоль проникает за стенки мочевого пузыря; | – | M1 — метастазирование отдаленных органов; |
| T4a — у мужчин рак переходит на предстательную железу, у женщин матку либо влагалище; | – | – |
| T4b — опухоль занимает большую часть малого таза и живота. | – | – |
Методы диагностики
Установление диагноза проводится по методам анализов и процедур, назначают:
- анализ мочи — выявление скрытой крови и цитологию;
- цистоскопия;
- рентген;
- урография;
- УЗИ.
На более поздних стадиях, назначают процедуры, такие как:
- биопсия опухоли;
- микроскопические исследования пораженной области;
- сбор лимфы.
Лечение рака
Терапия зависит от стадии заболевания и разновидности. Назначается химиотерапия, лучевая терапия, иммуномодулирующие препараты. А также назначение болеутоляющих или направленной терапии на устранение симптоматики. Почти во всех случаях проводится оперативное вмешательство, трансуретральная резекция новообразования. Лечение рака мочевого пузыря строго контролируется и проводиться под пристальным наблюдением специалистов.
Прогноз и продолжительность жизни на разных стадиях
Такой рак хорошо поддается терапии на 0 и 1 стадии, 2 и 3 этап заболевания значительно уменьшает шансы, четвертая фаза не поддается лечению. Прогноз на разных стадиях рака:
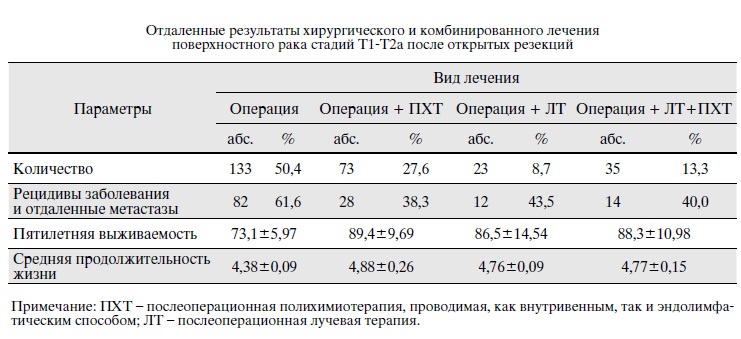
Выживаемость пациентов при начальных стадиях болезни зависит от степени прорастания опухоли и схемы лечения.
- 0 этап — поддается хорошему лечению, продолжительность жизни в течении 5 лет от 96%;
- 1-я — прогноз выживаемости составляет 85%
- 2-я — зависит от степени распространения, успешность 60% и выше, если рак не успел прорости мышечную ткань;
- 3-я — вероятность выздоровления при хорошем ответе на лечение достигает 40%;
- 4-я — живут минимум 5 лет, около 15%.
Профилактика
Методы профилактики назначаются врачом. Для избежания рецидива назначают комплексные фармпрепараты для иммунитета, противовирусные и противогрибковые, чтобы предупредить проявления каких-либо инфекций мочеполовых путей. Требуется отказ от всех вредных привычек и соблюдение строгой диеты. Назначаются обследования у назначенного специалиста.
Рак мочевого пузыря — заболевание, при котором в слизистой оболочке или стенке мочевого пузыря образуется злокачественное образование. Первые симптомы такого образования: кровь в моче, боль над лобком. У мужчин болезнь встречается в несколько раз чаще женщин, что связано с болезнями предстательной железы, ведущих к застою мочи. Симптомы могут долго отсутствовать, что приводит к поздней диагностике и затруднению лечения.
Лечение рака передовыми методами проводится в Юсуповской больнице. Одним из ведущих направлений клиники является онкоурология, специализирующаяся на лечении и диагностике злокачественных образований мочеполовой системы.
Причины рака мочевого пузыря
Конкретной причины, вызывающей РМК не обнаружено. Известно, что метаболиты, содержащиеся в высоких концентрациях в моче, повреждают уротелий и вызывают его озлокачествление. Такими свойствами обладают ароматические амины и их производные (бензидин, нитрозамины, аминобифенил, анилин), бензол, моющие и красящие вещества. Для возникновения новообразования потребуется около 20 лет контакта с канцерогеном. Опухоль может быстро развиваться и затрагивать глублежащие слои.
Врачи относят к факторам риска РМП следующее:
- Работу на потенциально опасных предприятиях: красильных, резиновых, текстильных, алюминиевых, пластмассовых, каучуковых и нефтяных;
- Проживание на расстоянии менее 1 км от промышленных объектов, загрязняющих окружающую среду дымом, копотью, химическими веществами;
- Работу на автомобильном и сельскохозяйственном транспорте: водители грузовиков, трактористы, комбайнеры, шоферы, заправщики;
- Курение более 10 лет. Курильщики страдают РМП в 3 раза чаще. Особенно опасны папиросы и сигареты без фильтра и черный табак из-за высокого содержания аминов;
- Постоянный мочевой катетер провоцирует нарушение воспаление слизистой и присоединение инфекции;
- Хромосомные мутации, инактивация генов-супрессоров;
- Длительное употребление больших доз спиртного;
- Воспаление органов малого таза: циститы, камни МП. Увеличение предстательной железы в размере и её поражение может привести к застою и нарушению вывода мочи.
Доказано влияние лекарственных препаратов на появление злокачественных образований МП. Анальгетики, содержащие фенацетин, при длительном применении оказывают токсическое воздействие на почки и эпителий мочевыводящего органа. По результатам международных исследований химиотерапия с применением циклофосфамида увеличивает риск РМП.
Появлению РМП у женщин способствует облучение органов малого таза по поводу рака шейки, тела матки и яичников. У мужчин причиной облучения малого таза может быть рак предстательной железы.
Установлена связь между онкологией мочевого пузыря и шистосомозом. Эта паразитарная инфекция носит эндемичный характер на Ближнем Востоке, Юго-Востоке Азии и Северной Африке.
Рак мочевого пузыря: классификация
Опухоль мочевыводящего органа соответствуют по МКБ-10 коду С67. Классификация новообразований МП по МКБ-10. По расположение РМП делят на:
- Рак треугольника МП;
- Рак шейки МП;
- Рак боковой стенки МП;
- Рак задней стенки МП;
- Рак передней стенки МП;
- Рак купола МП.
Распространение новообразования в мышечный слой делит пациентов на 2 группы:
- С мышечно-инвазивный раком;
- С мышечно-неинвазивным раком МП.
Это разделение важно для выбора стратегии лечения больных так как неинвазивные (более раннее название – поверхностные) новообразования могут быть удалены трансуретральной резекцией МП (ТУР).
Морфологическая классификация подразумевает деление согласно гистологическому строению злокачественного образования:
- Эпителиальные (карцинома);
- Неэпителиальные (саркома).
Наиболее часто диагностируется переходно-клеточный рак. Другое название патологии уротелиальная карцинома. По степени злокачественности выделяют низкодифференцированную и высокодифференцированную карциному. Низкодифференцированная уротелиома является более опасной формой, хуже поддается лечению и чаще возвращается.
Переходно-клеточная карцинома мочевого пузыря in situ (in situ – на месте) представляет неинвазивное плоское образование, ограниченное одним слоем стенки моченакопительного органа — эпителием. Злокачественная трансформация не всегда поражает все слои. Иногда патологические образования находятся лишь в поверхностном или базальном слое в виде групп, расположенных среди нормальных эпителиальных клеток. Карцинома ин ситу — первичная стадия РМП, долгое время не вызывает симптоматику и зачастую диагноз ставится случайно на профосмотре. Прогноз для пациентов с карциномой ин ситу после лечения благоприятный — сто процентная пятилетняя выживаемость.
Уротелиальная промежуточно-клеточная опухоль мочевыводящего органа — обычно изолированное образование небольшого размера, выступающее в просвет органа. Чаще бывает у мужской половины населения в возрасте, рецидивирует в 8% случаев.
Нефрогенная опухоль нередко формируется на фоне хронического цистита, после травм и операций мочевыводящего органа. Может быть по ошибке принята за рак так как растет в виде полиповидного образования.
К неэпителиальным новообразованиям МП относятся:
- Опухоли фиброзной ткани: фибромы — зрелые и фибросаркомы — незрелые;
- Опухоли из мышечной ткани.
Для установления стадии болезни в онкологии применяют типологию TNM, которая состоит из трех составляющих:
- T (от лат. tumor – опухоль). Дополнительные цифры 1-2 определяют поверхностный опухолевый процесс. Цифры 3-4 указывают на прорастание образования в мышечный и глубоколежащие слои;
- N (от лат. nodus — узел). Дополнительно обозначается цифрой 0, если метастазы в регионарных лимфоузлах никак не формируются. N1 указывает на единичный пораженный лимфоузел, N2 метастаз в 2-5 лимфоузлах;
- M (от греч. metastasis — перемещение). При помощи буквы M онкологи отмечают присутствие или недостаток дальних метастазов.
1 стадия характеризуется наличием раковых клеток только в эпителиальном слое, метастазов нет. При своевременном лечении пятилетняя выживаемость может быть более 90%.
2 стадия. На это степень указывает распространение образования в мышечный слой. Пятилетняя выживаемость 70%.
3 стадия имеет менее благоприятный прогноз, пятилетняя выживаемость 55%. На этой степени развития помимо прорастания в мышечный слой характерно поражение региональных лимфоузлов.
На 4 стадию РМП указывают метастазы в регионарные и отдаленные лимфоузлы, опухоль неоперабельна.
Симптомы РМП
- Гематурия;
- Боль над лобком;
- Дизурия.
На начальном этапе заболевание протекает бессимптомно. Наиболее характерный ранним симптом РМП всех стадий — кровь в моче. Существует микро- и макрогематурия. Микрогематурия обнаруживается лишь микроскопическом анализе, макрогематурию можно обнаружить самостоятельно в виде капель крови в моче. Врачи выделяют терминальную и тотальную гематурию.
Терминальная макрогематурия выявляется в конце акта мочеиспускания и наблюдается при раке шейки МП. Тотальная макрогематурия характеризуется выделением сгустков крови на протяжении всего акта мочеиспускания. Этот тип определяется при образованиях МП любого положения. При этом цвет мочи изменяется на ярко-красный. В последних стадиях формирования новообразования и его распада моча принимает вид мясных помоев.
Кровотечение зачастую появляется безболезненно и внезапно, может повторяться неоднократно несколько суток. Сгустки крови способны закрывать просвет сфинктера и вызвать затруднения оттока мочи. Частая гематурия приводит к потере крови, развитию анемии и слабости.
Течение рака мочевого пузыря сопровождается расстройствами акта мочеиспускания. Дизурия является вторым по частоте признаком РМП. Больные жалуются на учащенное до 10 раз в сутки, болезненное мочеиспускание. По мере роста объемов злокачественного образования вместительность мочевыводящего органа и количество испражнений уменьшается, частота позывов увеличивается. При закрытии просвета мочеиспускательного канала новообразованием или сгустками крови наблюдается задержка мочи и приступ почечной колики. Длительный застой мочи вызывает развитие инфекций, таких как пиелонефрит и цистит.
Боль на первых стадиях болезни появляется над лобком и с увеличением размеров опухоли усиливается.
Боль при новообразованиях в мочевом пузыре способна иррадиировать в:
- Промежность;
- Область крестца;
- Головку полового члена;
- Задний проход;
- Нижние конечности.
Общие симптомы РМП:
- Стойкое повышение температуры;
- Быстрая утомляемость;
- Истощение, потеря веса;
- Нарушение сна;
- Появление отеков ног, промежности, мошонки на поздних стадиях заболевания;
- Хронические боли в надлобковой области;
- В терминальной стадии возникает синдром полиорганной недостаточности.
Метастазами при РМП поражаются следующие органы:
- Костная ткань. Опухолевые клетки приводят к усилению активности остеокластов;
- Легкие;
- Печень;
- Половые органы.
Диагностика РМП
Важнейший фактор успешного излечения подобных болезней — ранняя диагностика. Чем раньше опухоль будет обнаружена, тем меньше риск осложнений. РМП способен рецидивировать в 50% случаев поэтому важна не только диагностика, но и полное удаление очагов раковых клеток. Диагноз ставится на основании сбора анамнеза, физикального обследования, итогах лабораторной и приборной диагностики.
Диагностика РМП включает:
- Анализ жалоб пациента и последующее физикальное обследование. Во время осмотра больного врач проводит пальпацию мочевого пузыря, возможных зон метастазирования.
- Лабораторные анализы крови и мочи. Общие и биохимические исследования крови не дают нужной информации для установления диагноза РМП. Специфичным методом является определение белка UBS - антигена РМП. При положительном результате количество белка увеличено в 15 раз. Однако возможны ложноположительные результаты при воспалительных заболеваниях мочевыводящей системы. Среди других анализов мочи используется микроисследование осадка мочи на наличие патологических клеток. В Этом случае более информативно исследование смывов со стенок пораженного органа. Цистоскопия не всегда дает возможность определить безошибочное заключение и используется при наличии противопоказаний к цистоскопии или как скрининг-тест для определения РМП на ранней стадии;
- Инструментальные исследования. Наиболее информативный способ обнаружения РМП — цистоскопия. Этот инвазивный, но высокоинформативный метод позволяет установить размер, локализацию, форму и характер роста патологического очага. Цистоскопия предоставляет возможность взятия биопсии – куска ткани для дифференциальной диагностики рака и предракового состояния. При правильном проведении биопсии МП процедура не опасна для здоровья пациента и не влияет на темпы развития новообразования.
При помощи УЗИ органов малого таза определяют форму, характер роста, размеры патологического очага, а также наличие метастазов в лимфоузлах. Исследование высокоинформативное при размерах опухоли более 5мм.
Экскреторная урография отображает проходимость мочевыводящих путей, которая может быть нарушена вследствие давления образования или сгустком крови.
КТ и МРТ при раке мочевого пузыря устанавливает наличие опухоли, прорастания в близлежащие органы. КТ помогает определять стадию формирования РМП по TNM.
Для выявления распространения образования МП на соседние органы используют тазовую артериографию (изучение сосудов таза после введения контрастного вещества).
В Юсуповской больнице имеется все необходимое для сдачи анализов и проведения диагностики РМП. Достоинством клиники является комфортные условия обследования, современное высокотехнологичное оборудование в распоряжении специалистов различных профилей, профессионалов своего дела.
Лечение рака мочевого пузыря
Лечение РМП на первой стадии, когда раковые опухоли находятся на поверхностных слоях уротелия, следует начинать с ТУР мочевого пузыря. ТУР — трансуретральная резекция. На основе такой операции выносится решение о том, проросла или нет опухоль в мышечную оболочку стенки МП. Морфологический анализ вещества, выявленный с помощью ТУР является важным шагом в определении диагноза РМП.
В основе БЦЖ терапии рака мочевого пузыря лежат длительные наблюдения за пациентами с туберкулезом. Оказалось, что они намного реже остальных страдают подобными новообразованиями. Это период и стал причиной для углубленного исследования эффективности БЦЖ. БЦЖ — вакцина от туберкулеза, которая получила свое название от сокр.: Бацилла Кальметта-Герена (фр. «Bacillus Calmette — Guerin, BCG). При контакте клеток моченакопительного органа с препаратом иммунотерапии (БЦЖ), иммунная система усиливает синтез защитных клеток организма и лучше борется с атипичными клетками. Прибегают к БЦЖ терапии при большой вероятности повторного заболевания.
К удалению МП или цистэктомии прибегают только в крайних случаях, когда ни один другой способ не помог избавиться от патологии. Для подобной операции необходимы тщательная подготовка и диагностика, а также высокий профессионализм специалиста. Но больных чаще интересует не это, а вопрос выживаемости после подобной операции.
Существует несколько видов операций — цистэктомия, при которой удаляют МП. И радикальная цистэктомия, но её используют только в крайних случаях, когда необходимо дополнительно удалить близлежащие органы.
Показания к удалению МП:
- Стадия Т3, в случае поражения жировой капсулы;
- Сморщенный мочеполовой орган;
- Стадия Т4 — наличие образования за пределы МП;
- Множественные злокачественные папилломы.
Противопоказания к цистэктомии:
- Острая форма воспалительных заболеваний мочевой системы;
- Низкая свертываемость крови;
- Люди, которые могут не выдержать продолжительный наркоз.
Подготовка к удалению МП. Больной в обязательном порядке проходит консультацию у анестезиолога, так как операция длится от 3 до 9 часов. Пациент проходит диагностику, которая включает в себя различные процедуры. За неделю-две до хирургического вмешательства больной может пройти курс пробиотиков (препараты с полезными бактериями), чтобы снизить риски инфицирования после операции. С вечера перед операцией нельзя употреблять пищу, жидкости, никотин и т.д. Перед операцией необходимо иметь гладковыбритую паховую область.
Внутрипузырная химиотерапия — метод борьбы с РМП, когда препарат вводят не внутривенно, а в полость мочевыводящего органа для непосредственного контакта с патологическим очагом. Перед проведением такой химиотерапии пациенту запрещена любая жидкость. Побочные эффекты от подобной терапии, такие как рвота, ломкость ногтей, выпадение зубов, волос, нарушение памяти отсутствуют.
Эмболизация при раке мочевого пузыря — это инновационный способ борьбы с отдаленными метастазами, когда нет возможности быстро удалить новообразование.
Прогноз и выживаемость при РМП:
| Стадия | Описание | Лечение | Прогноз | Процент выживаемости |
| 1 | В этой стадии раковые опухоли находятся в поверхностных слоях. | Уменьшить или полностью удалить раковые опухоли с помощью процедуры под названием трансуретральная резекция (ТУР МП). Использование химиотерапии или иммунотерапии. | Быстрое восстановление. | Более 91 % |
| 2 | Клетки рака входят в мышечную стенку мочевого пузыря. | Трансуретральная резекция мочевого пузыря вместе с химиотерапией (реже лучевой терапией). | Быстрое восстановление. | Более 73 % |
| 3 | Раковые клетки распространились на ближайшие органы. | Часто удаляют МП, используют химиотерапию. | После операции рак может вернуться. | 50 % могут прожить более 5 лет. |
| 4 | Метастазы в регионарные и отдаленные лимфоузлы, опухоль неоперабельна. | Удаление рака хирургическим путем невозможно. Используют непроверенные клинические испытания. | Восстановление невозможно. Выход: помочь больному справляться с проявлениями болезни. | Меньше 7 %. |
Рак мочевого пузыря - лечение в Москве
Частое урологическое заболевание, составляет 3-4% всех опухолей. Встречается преимущественно в возрасте старше 50 лет, у мужчин - в 3-4 раза чаще, чем у женщин. В последние годы частота этого заболевания нарастает.
Классификация. Различают опухоли мочевого пузыря эпителиального и неэпителиального происхождения. Доброкачественные неэпителиальные опухоли - фибромы, миомы, фибромиксомы, гемангиомы - в клинической практике встречаются крайне редко. Несколько чаще наблюдаются злокачественные неэпителиальные опухоли - саркомы, обладающие быстрым ростом и способностью давать ранние отдаленные метастазы. Наиболее часты эпителиальные новообразования мочевого пузыря - папиллома и рак. Папиллома - морфологически доброкачественная опухоль, но по клиническому течению потенциально злокачественная, так как по мере своего существования и роста малигнизируется. В настоящее время принята международная классификация рака мочевого пузыря по системе TNM, рекомендованная Международным противораковым союзом (T - первичная опухоль; N - регионарные лимфатические узлы; M - отдаленные метастазы): T1 - опухоль инфильтрирует подэпителиальную соединительную ткань, не распространяясь на мышечную. Бимануально прощупывается мягкая, свободно смещаемая опухоль; Т2 - опухоль инфильтрирует поверхностный мышечный слой. Бимануально прощупывается подвижное уплотнение стенки мочевого пузыря; Т3 - опухоль инфильтрирует глубокий мышечный слой. Бимануально прощупывается подвижная плотная или бугристая опухоль; Т4 - опухоль прорастает в тазовую клетчатку или соседние органы. При бимануальном исследовании фиксирована к стенке таза либо переходит на предстательную железу, влагалище или брюшную стенку; Nx - состояние лимфатических узлов до операции оценить невозможно (после гистологического исследования удаленных лимфатических узлов могут быть дополнены Nx-, или Nx+); N1 - метастазы в регионарных лимфатических узлах определяются рентгенологическими или радиоизотопными методами исследования; M0 - отдаленные метастазы не обнаружены; M1 - имеются метастазы в отдаленных органах.
Симптоматика. Основные симптомы опухолей мочевого пузыря - гематурия и дизурия. Обычно кровь в моче появляется внезапно. Гематурия - наиболее ранний симптом, длится в течение 1-2 сут, часто бывает однократной, но может повториться через определенное время, иногда даже спустя несколько лет. Гематурия может быть тотальной либо терминальной, имеет разную интенсивность. Дизурия появляется в случае присоединения цистита к основному заболеванию, а также при распаде опухоли или значительной инфильтрации ею пузырной стенки. По мере прорастания опухолью стенки мочевого пузыря и вовлечения в процесс имеющихся в ней нервных окончаний усиливаются боли, главным образом в конце мочеиспускания. Емкость мочевого пузыря постепенно уменьшается. Наступают частые мучительные тенезмы, странгурия, почти постоянные боли в надлобковой области и промежности. Серьезным осложнением рака мочевого пузыря является сдавление терминального отдела мочеточника, что приводит к нарушению динамики опорожнения верхних мочевых путей. Постепенно развиваются гидроуретеронефроз и пиелонефрит, сопровождающиеся болью в поясничной области, повышением температуры тела. Вовлечение в процесс обоих мочеточников постепенно приводит к хронической почечной недостаточности, уремии, уросепсису. Раковый процесс долго ограничивается поражением стенки мочевого пузыря, и сравнительно поздно в процесс вовлекаются регионарные лимфатические узлы. Метастазы в отдаленных органах встречаются редко.
Диагностика основывается главным образом на результатах цистоскопии. Все остальные методы исследования имеют вспомогательное значение. Пальпаторные данные можно получить при большой плотной опухоли у худого больного, когда она прощупывается над лобком. Инфильтрация опухолью дна мочевого пузыря, тазовой клетчатки и соседних органов может быть определена под наркозом при бимануальном исследовании через прямую кишку у мужчин и влагалище у женщин. Цистоскопия, помимо обнаружения самой опухоли, дает представление о ее локализации, величине, характере, отношении к стенке мочевого пузыря. Папиллома имеет нежные удлиненные ворсинки, свободно флотирующие в полости мочевого пузыря. Часто удается видеть, что ворсинки просвечивают и в центре их расположен кровеносный сосуд. Ножка папилломы имеет различную длину и ширину. Встречаются папилломы с узкой длинной ножкой, а также папилломы на широком основании. Они могут быть одиночными и множественными.
Ценные сведения могут быть получены при рентгенологическом исследовании, которое следует начинать с экскреторной урографии. Она позволяет судить по состоянию верхних мочевых путей об отношении опухоли к устьям мочеточников. При различной степени инфильтрации интрамуральной части мочеточников наблюдаются разные изменения в верхних мочевых путях: от небольшого нарушения динамики их опорожнения до развития гидроуретеронефроза и даже полного выключения почки на стороне поражения мочевого пузыря. Нисходящая цистограмма обнаруживает дефект наполнения при экзофитном росте опухоли и асимметрию мочевого пузыря при инфильтрирующем эндофитном росте. Контуры мочевого пузыря и более четкое изображение самой опухоли можно получить с помощью осадочной цистографии. Цистография при необходимости может быть дополнена полицистографией (см. Цистография), перицистографией с томографией, а также тазовой венографией и тазовой артериографией. В последние годы для определения степени инфильтрации опухолью стенки мочевого пузыря с успехом применяют эхографию (см. Ультразвуковое сканирование мочеполовых органов). Метастазы в подвздошных и поясничных лимфатических узлах удается выявить с помощью рентгеноконтрастной лимфоаденоангиографии или радиоизотопного лимфосканирования [см. Сканирование (сцинтиграфия) почек и мочеполовых органов]. При дифференциальной диагностике опухолевого процесса с язвой, лейкоплакией, туберкулезом, сифилисом, эндометриозом и другими патологическими процессами в мочевом пузыре важное значение имеет эндовезикальная биопсия, при которой кусочек ткани из мочевого пузыря получают специальными инструментами типа щипчиков, проводимыми через операционный цистоскоп. При несомненном наличии новообразования биопсия имеет весьма относительную ценность, так как взятие кусочка ткани с поверхности опухоли не может решить главного вопроса - о глубине распространенности опухолевого процесса.
Цитологическое исследование мочи приобретает особое значение в тех случаях, когда по какой-то причине цистоскопическое и цистографическое исследование затруднено или невозможно.
Лечение представляет трудную задачу по нескольким причинам. Во-первых, больные поздно обращаются к врачу ввиду довольно длительного бессимптомного периода заболевания; во-вторых, опухоли мочевого пузыря чрезвычайно склонны к рецидивированию; в-третьих, попытка соблюсти основной онкологический принцип лечения - полное удаление пораженного органа (в данном случае мочевого пузыря) - встречает ряд затруднений, связанных не столько с тяжестью оперативного вмешательства, сколько со сложностью проблемы отведения мочи и возможными послеоперационными осложнениями. Основным методом лечения является оперативное вмешательство. При папилломах применяют трансуретральную электрорезекцию мочевого пузыря. Если по техническим причинам она не может быть выполнена, осуществляют электроэксцизию папиллом на вскрытом мочевом пузыре. При раке в стадиях T1-3 производят резекцию стенки мочевого пузыря в пределах здоровых тканей, т.е. отступя не менее 2 см от края опухоли. Если опухоль расположена в области устья мочеточника, удаляют соответствующий участок мочевого пузыря с пересадкой одного или обоих мочеточников в оставшуюся его часть (см. Уретероцистоанастомоз). При вовлечении в опухолевый процесс части шейки мочевого пузыря должна быть произведена клиновидная резекция шейки. При изолированном поражении всей или большей части шейки мочевого пузыря удаляют шейку с окружающей клетчаткой, у мужчин вместе с предстательной железой и семенными пузырьками. Края оставшейся верхней части пузыря прошивают длинными шелковыми лигатурами, которые выводят по мочеиспускательному каналу и фиксируют к коже бедра.
Подобная операция может быть произведена при вовлечении в раковый процесс не только шейки, но и треугольника мочевого пузыря. Мочеточники в этом случае предварительно имплантируют в купол мочевого пузыря. При обширном поражении мочевого пузыря раковой опухолью, исключающей возможность резекции органа в пределах здоровых тканей, показана цистэктомия. Резекцию мочевого пузыря и цистэктомию сочетают с удалением подвздошных лимфатических узлов. Иноперабельным больным при мучительных позывах на мочеиспускание, а также глубоком прорастании шейки мочевого пузыря приходится прибегать к паллиативным операциям с целью отведения мочи. Это может быть осуществлено путем эпицистостомии, однако больные с далеко зашедшим опухолевым поражением мочевого пузыря плохо переносят пребывание в нем дренажной трубки. Поэтому для отведения мочи при иноперабельном раке мочевого пузыря предпочтительнее применять двустороннюю нефропиелостомию либо уретерокутанеостомию. Последняя операция более выгодна в связи с удобством последующей смены дренажных трубок и возможностью одновременно произвести перевязку внутренних подвздошных артерий (для уменьшения кровотечения из опухоли и возможного замедления ее роста). В случае сдавления обоих мочеточников раковым инфильтратом только дренирование одной или обеих почек через паренхиму, лоханку или мочеточник может на некоторое время продлить жизнь больного.
Химиотерапия как самостоятельный метод воздействия пока еще не приносит существенного облегчения больным раком мочевого пузыря. Известны лишь отдельные случаи благоприятных результатов при сочетании оперативного вмешательства с назначением спиразидина, циклофосфана или 5-фторурацила. Имеются отдельные наблюдения благоприятного действия блеомицина, а также ТиоТЭФ при введении его в мочевой пузырь по 20-30 мг через день. В последние годы у ряда больных получен положительный эффект от внутрипузырного введения дибунола (ионол). Лучевую терапию как самостоятельный метод лечения рака мочевого пузыря применяют главным образом при иноперабельных опухолях, чаще с паллиативной целью. Операбельные опухоли подвергаются лучевой терапии только при категорическом отказе больного от операции или противопоказаниях к ней со стороны общего состояния.
В качестве вспомогательного метода при оперативном лечении больных раком мочевого пузыря лучевую терапию применяют: 1) в предоперационном периоде, когда операбельность опухоли сомнительна (T3N0M0, T3N1M0). Если в результате предоперационной лучевой терапии опухоль не переведена в операбельное состояние, целесообразно продлить облучение, превратив его в самостоятельный метод лечения; 2) в послеоперационном периоде, когда нет уверенности в радикальном выполнении резекции мочевого пузыря или цистэктомии. Из способов облучения наиболее эффективна при опухолях мочевого пузыря телегамматерапия. Использование в клинической практике последних лет мощных источников высоких энергий (бетатроны, линейные ускорители) открывает новые перспективы лучевой терапии больных с опухолями мочевого пузыря. Результаты лечения в настоящее время, к сожалению, нельзя еще считать удовлетворительными. Папилломы и рак мочевого пузыря при органосохраняющих операциях часто рецидивируют. Своевременное удаление мочевого пузыря при отсутствии метастазов и до прорастания опухоли в соседние органы и ткани связано с необходимостью пересадки мочеточников в кишечник или кожу передней брюшной стенки, что сопряжено с тяжелыми осложнениями. Пока еще велик процент осложнений в ближайшие и более поздние сроки после этих операций. Наилучшие результаты у больных раком мочевого пузыря наблюдаются при комбинированном органосохраняющем лечении (резекция пузыря и лучевая терапия в послеоперационном периоде).
Прогноз зависит главным образом от стадии опухоли мочевого пузыря и радикальности проведенного лечения. Весьма важным условием благоприятного исхода после любого метода лечения является систематическое диспансерное наблюдение. В связи с большой склонностью опухолей мочевого пузыря к рецидивам больным необходимо регулярное контрольное цистоскопическое обследование в течение всей жизни: в течение первого года - каждые 3 мес, в следующие 3 года - 2 раза в год, затем - 1 раз в год. Это позволяет своевременно выявлять и ликвидировать рецидивы опухолей мочевого пузыря.
Профилактика сводится к строжайшему врачебному наблюдению за рабочими анилинокрасочной промышленности, своевременному и упорному лечению воспалительных, трофических и паразитарных заболеваний мочевого пузыря, устранению условий для застоя мочи в пузыре. Большое значение имеет разъяснение необходимости немедленного обращения к урологу в случае появления крови в моче.
Читайте также:

