Профилактика послеоперационных осложнений при раке прямой кишки

В настоящее время значительная часть больных раком прямой кишки поступает в стационары с распространенным процессом и на фоне развития осложнений [4, 8]. Всё это приводит к увеличению частоты послеоперационных осложнений – от 20 до 60 % [3, 9, 10]. Степень распространенности опухоли субъективна, т.к. оценивается преимущественно во время интраоперационной ревизии брюшной полости и забрюшинного пространства. Очевидна необходимость достоверной дооперационной оценки распространённости карциномы с использованием комплекса клинико-лучевых методов исследований [1, 2, 5, 6, 7, 11]. Актуальным на сегодняшний день также является вопрос расширения показаний для выполнения сфинктеросохраняющих операций.
Материалы и методы исследования
Мы располагаем опытом хирургического лечения 1228 больных раком прямой кишки в период с 1980 по 2009 год. Из них женщин было 686 (55,9 %), мужчин – 542 (44,1 %). Средний возраст больных составил 69,9 лет. Таким образом, подавляющее число пациентов находились в старшей возрастной группе.
У большинства больных были явные клинические проявления опухоли прямой кишки: эвакуаторные нарушения (запоры, поносы) – у 494 (40,2 %), анемия – 460 (37,5 %), снижение массы тела у 274 (22,3 %). Таким образом, у большинства пациентов наблюдались клинические проявления поздних стадий рака прямой кишки.
При местно распространенном раке прямой кишки у женщин часто происходит прорастание опухоли в соседние органы – матку, влагалище, мочевой пузырь. Это требует расширения объема операции с целью соблюдения принципов онкологической радикальности. При этом ввиду тесного анатомического расположения прямой кишки и органов мочеполовой системы и местной распространенности опухолевого роста не всегда возможно выполнять нервосохраняющие операции, что в послеоперационном периоде приводит к неизбежным расстройствам мочеиспускания. У женщин при мобилизации прямой кишки повреждается фиксирующий связочный аппарат матки, что в свою очередь приводит к вторичной ретроверсии матки. При этом возникает опущение задней стенки мочевого пузыря и смещение ее кзади, что изменяет угол между мочеиспускательным каналом и мочевым пузырем и приводит к недержанию мочи. В наибольшей степени описанные расстройства возникают после комбинированных операций (брюшно-промежностной экстирпации и брюшно-анальной резекции), сопровождающихся удалением задней стенки влагалища и матки. С целью профилактики возникающего осложнения у 29 больных (подгруппа D) нами проведена хирургическая коррекция пузырно-уретрального сегмента подшиванием круглых связок матки к задней поверхности мочевого пузыря путем их укорочения или сшивания их культей между собой после удаления матки.
Укорочение круглых связок матки выполнено у 15 больных после брюшно-промежностной экстирпации с задней стенкой влагалища, а 14 больным осуществлено сшивание между собой культей круглых связок матки после комбинированных операций, сопровождавшихся гистерэктомией – задняя экзентерация таза (9 больных); брюшно-анальная резекция с экстирпацией матки с придатками (4 больных) и внутрибрюшная резекция прямой кишки с надвлагалищной ампутацией матки с придатками (2 больных).
Полученные в процессе исследования клинические результаты анализировали c использованием программной системы STATISTICA for Windows (версия 5.5 Лиц. № AXXR402C29502 3FA). Анализ частотных характеристик качественных показателей проводили с помощью непараметрических методов c2, c2 с поправкой Йетса (для малых групп), критерия Фишера. Сравнение количественных параметров в обследованных группах осуществлялось с использованием критериев Манна–Уитни, Вальда, медианного c2 и модуля ANOVA. Используемые системой методы статистического анализа не требуют специального контроля достаточности количества наблюдений, все допустимые оценки и заключения делаются при автоматическом учете фактически имеющихся данных. Критерием статистической достоверности получаемых выводов мы считали общепринятую в медицине величину p 0,05). Использование современных методов лучевой диагностики в обследовании больных раком прямой кишки способствует выбору адекватного объёма хирургического вмешательства, что обусловливает снижение частоты послеоперационных осложнений и уровня послеоперационной летальности.
Хирургическое лечение рака прямой кишки в начале разработки этой проблемы было связано с обеспечением безопасности оперативных вмешательств и борьбой с интраоперационными осложнениями, затем - с возрастанием радикальности операций и расширением зоны лимфодиссекции. Впервые радикальную операцию по поводу рака прямой кишки - брюшно-промежностную экстирпацию - выполнил W.Miles. Суть операции заключалась в футлярном удалении непосредственно самой прямой кишки. В отечественной хирургии приоритет в разработке и внедрении в клиническую практику передней (чрезбрюшинной) резекции прямой кишки принадлежит Б.А. Петрову, впервые выполнившему эту ССО в 1937 году.
Уважаемые пациенты! Обратите внимание на следующие материалы сайта:
- Наши сотрудники оказывают оперативную помощь в оформлении талона на ВМП на высокотехнологичные виды медицинской помощи
- В нашей больнице применяется малоинвазивное хирургическое лечение различных видов рака с использованием робота Да Винчи по квотам на ВМП
Новые возможности для увеличения доли ССО появились с внедрением в хирургическую практику циркулярных сшивающих аппаратов последних моделей в сочетании с зажимом для наложения кисетного шва и монофиламентных нитей на прямых гнущихся иглах. Все это упростило выполнение предельно низких от анокутанной линии резекций прямой кишки. К этому добавились специальные исследования об особенностях внутрикишечного распространения ракового поля в дистальном направлении от видимого края опухоли. Оказалось, что достаточно отступить на 1,5 - 2 см от нижней границы пальпируемой части раковой опухоли, чтобы линия резекции пришлась по здоровой, непораженной опухолевыми клетками кишке. Стали выполняться не только низкие, но и ультранизкие резекции прямой кишки. Появились сообщения из высококвалифицированных и специализированных лечебно-научных учреждений о транссфинктерных резекциях ПК.
Jin-ichi Hida et all (1998 г.) приходят к заключению, что при резекции прямой кишки выше 4 см от зубчатой линии нужно выполнять прямой колоанальный анастомоз, а ниже 4 см - формировать J-резервуар.
Для оценки колоректальной функции у больных после резекций прямой кишки с формированием толстокишечного резервуара используется метод анкетирования (вопросник) и объективные исследования аноректальной функции в разные сроки после оперативного вмешательства.
Интересный вариант ССО предложили В.В.Яновой с соавт. при низких резекциях ПК, когда опухоль располагается не выше 3 см от зубчатой линии анального канала. Эти авторы с 1989 г. делают в низведенной кишке две продольные насечки с последующим сшиванием их поперек, что создает S-образный изгиб и увеличивает объем кишки. Функция финктерного аппарата признана хорошей и удовлетворительной у 60.5% больных: 5-летнее выживание - 69%. Опыт авторов - лечение 700 больных РПК.
Поиск лучших вариантов формирования толстокишечных резервуаров и оценка колоанальной функции в таких случаях продолжается. Совершенствование колопластических операций в этом плане, вероятно, займет определяющее место.
В связи с тем, что рак прямой кишки, согласно исследованиям, обладает склонностью к лимфотропизму, именно лимфаденэктомии в хирургическом лечении рака прямой кишки придается весьма важное значение. Лимфогенное метастазирование рака прямой кишки является одной из вероятных причин развития локорегионального рецидива после операции. Поэтому наряду с удалением первичной опухоли целью хирургического лечения является радикальное удаление зон регионарного метастазирования опухоли.
Еще W.Miles в 1908 г. были определены три основные пути лимфогенного метастазирования при раке прямой кишки - восходящий, нисходящий и латеральный, что послужило началом разработки принципов лимфодиссекции при неопластических образованиях ПК.
- Восходящее метастазирование охватывает параректальные, верхние ректальные и нижние брыжеечные лимфоузлы.
- Латеральное метастазирование затрагивает средние ректальные, запирательные, внутренние подвздошные и общие подвздошные узлы.
- Нисходящее метастазирование - паховые лимфоузлы.
При наличии инвазии опухоли в нервную ткань метастазы в лимфоузлах обнаруживается в 81%, а без такового - в 37%.
Первичный рак прямой кишки характеризуется тем, что опухоль остается длительное время локализованной и относительно медленно растет по сравнению с другими опухолями пищеварительного тракта. Локализованный и медленный рост характерен так же и для метастазов в лимфоузлы. Исходя из этой биологической особенности рака прямой кишки, было сделано предположение, что, увеличив объем лимфаденэктомии, можно достичь снижения количества рецидивов.
Впервые расширенная лимфаденэктомия была описана Kuru в 1942 г. Однако, результаты исследований не показали статистически значимой разницы в 5-летней выживаемости между группами больных, которым проводились стандартная и расширенная лимфаденэктомия. Вновь интерес к расширенной лимфаденэктомии появился в 80-е годы, когда Heald и соавт. предложили выполнение тотальной мезоректумэктомии, т.е. удаление совокупности тканей и органов, находящихся в пределах фасциальной оболочки прямой кишки, включающей в себя параректальную клетчатку, кровеносные и лимфатические сосуды. Используя данную методику, этим авторам удалось снизить частоту местных рецидивов до 5%, что, однако не удалось воспроизвести другим исследователям, но вновь возник интерес к расширенной лимфаденэктомии.
Takahashi T. и соавт. предложили различать несколько вариантов лимфаденэктомии: ограниченную, стандартную и расширенную. Однако такое деление не является общепризнанным.
- Ограниченной лимфаденэктомии соответствует тотальная мезоректумэктомия.
- Стандартная лимфаденэктомия - ограниченная + высокая перевязка нижней брыжеечной артерии у аорты и удаление лимфоузлов по ходу подвздошных сосудов.
- Расширенная лимфаденэктомия - стандартная + лимфодиссекция в запирательном пространстве.
По мнению японских хирургов, ограниченная лимфаденэктомия показана при ранних стадиях рака прямой кишки, стандартная - при распространенном раке верхних отделов ПК, расширенная - при распространенном раке нижних отделов ПК.
Данные о влиянии расширенной лимфаденэктомии на 5-летнюю выживаемость больных раком стадии В и С по Dukes весьма противоречивы. Необходимы дальнейшие многоцентровые исследования.
Основным недостатком лимфаденэктомии является нарушение мочевой и половой функций, которые встречаются в 30% и 80 - 100% наблюдений соответственно. Такие нарушения могут быть связаны с разными причинами, но, несомненно, они возникают при пересечении вегетативных нервов таза. Выясняя функциональные результаты ССО выполненных по поводу РПК, мы также обращали внимание на частоту мочеполовой дисфункции у этих больных. Это послужило поводом для проведения собственных исследований по выяснению особенностей строения и расположения вегетативных нервов таза.
Казалось бы очевидным, что для получения лучших функциональных результатов после низкой резекции ПК необходимо позаботиться о сохранении вегетативной иннервации органов таза, однако специальных исследований в этом плане очень мало. Вероятно, правы Yasutomi Masayuki et all. (1995 г.), которые пишут, что в предыдущие годы все внимание было сосредоточено на повышение радикальности операций. К этому нужно добавить, что не существует, а мы специально интересовались, специфических методов идентификации нервных структур (окраска, свечение и т.д.).
Проблему составляет сохранение иннервации при резекциях ПК и ряд хирургов призывают бережно относиться к нервным структурам таза. В этом отношении нужно отметить определенную настойчивость и последовательность исследований японских хирургов.
Сохранение вегетативных нервов малого таза при операциях у больных РПК реально при начальных формах ракового поражения при стадиях по Dukes А и В. Окончательно неясным и спорным является вопрос о возможности и целесообразности сохранения гипогастральных нервов при более распространенных формах опухолевого поражения ПК, не пренебрегая онкологическими интересами.
Оригинальные исследования T.Kono et all. (1998 г.), которые провели исследование на крысах по трансплантации тазовых нервов после их предварительного иссечения. Через 6 недель они уже регистрировали ритмичные сокращения мочевого пузыря у всех подопытных. Авторы делают смелый вывод, что трансплантация нервов таза успешно восстанавливает функцию мочевого пузыря и поэтому такую операцию можно рекомендовать в практику.
Yasutomi M. et all. при низких резекциях ПК у 185 больных ранними формами ракового поражения всегда стремились сохранить пучки вегетативных нервов. Дисфункция мочеиспускания после операции уменьшилась до 15% (раньше - 33%), половая потенция снизилась до 21% (раньше - 81%), 5-летняя выживаемость - 81%.
Sugihara Kenichi et all., сохраняя нервные пучки с обеих сторон при резекциях прямой кишки отметили способность к произвольному мочеиспусканию у 93,5%, а половую потенцию - у 70,4%. При ранних раках прямой кишки, замечают авторы, нервы должны сохраняться полностью, а при обнаружении метастазов опухоли в тазу - следует стремиться к сохранению нервов хотя бы с одной стороны. 5-летняя выживаемость составила при стадиях по Dukes А - 96,4%, В - 84,0%, С - 67,3%. Ishikura S. et all. (1999 г.) оперировали 50 больных низким РПК, сохраняя нервные тазовые пучки. 3-летняя выживаемость составила в среднем - 88%. При I-II стадиях - 97%, при III стадии - 73%. Авторы подчеркивают, что сохранение нервных пучков не было причиной местного рецидива раковой опухоли. Matsumoto A. et all. (1995 г.) обращают внимание на то, что рассечение пучка гипогастрального нерва с одной стороны не нарушает функцию мочевого пузыря. Sugihara K. et all. (1996 г.) при операции 214 больных с низким РПК сберегали нервы таза. У 70,4% мужчин сохранилась половая функция. 5-летняя выживаемость после таких операций составила: при стадии А - 96,4%, В - 84%, С - 67,3%.
Интересна работа хирургов из Нидерланд. Хирурги этой страны обратили внимание на то обстоятельство, что после операций по поводу рака на прямой кишке, возникает значительное число мочеполовых нарушений, что, безусловно, сказывается на КЖ этих пациентов. В связи с этим они пригласили японских хирургов и с их помощью оперировали 47 больных с низким раком ПК, которым сохраняли нервы таза. Мочевых расстройств не развилось ни у кого из больных. 19 из 30 мужчин были сексуально активны. Половое бессилие связано по их наблюдениям с повреждением гипогастрального сплетения. Для сохранения эякуляции необходимо сохранение верхнего гипогастрального сплетения. Авторы заключают, что операции с сохранением нервов таза должны стать хирургическим стандартом при оперативном лечении начальных форм рака прямой кишки.
О возможности сохранения нервов таза при резекциях прямой кишки сообщают и отечественные авторы: Г.И.Воробьев с соавт., П.В.Царьков с соавт. А.И.Темников и Ю.П.Дугин.
Мы провели собственное исследование с целью изучить некоторые особенности и варианты расположения верхнего подчревного сплетения, подчревных нервов и их ветвей, с целью возможного сохранения их при операциях по поводу низкого рака ПК.
Материалом для исследования послужили 12 бальзамированных и 5 нефиксированных трупов людей, умерших от причин не связанных с патологией органов малого таза. Методика исследования заключалась в проведении общей и специальной антропометрии, препарирования, зарисовки, протоколирования, фотографирования, видеозаписи.
Маловетвистая форма строения нервов характеризовалась наличием отдельных, немногочисленных, относительно толстых волокон с единичными анастомозами между ними. Волокна сплетения так же располагаются кзади от позадипрямокишечной клетчатки, верхних прямокишечных сосудов и не связаны с этими образованиями.
С учетом особенностей топографо-анатомического расположения автономных нервов таза, мы применили нерв-сберегающую технику оперирования при выполнении операций на прямой кишке по поводу рака ее различной локализации.
После предварительной перевязки нижних мезентериальных сосудов у аорты и пересечения сигмовидной кишки, мы считали необходимым выяснить особенности строения верхнего гипогастрального сплетения, а затем приступали к выделению правого и левого подчревных нервов, до этапа мобилизации прямой кишки. Ориентиром для определения верхнего гипогастрального сплетения является тазовый мыс, где нетрудно визуализировать его нижний край. Над поверхностью нерва тупфером сдвигали жировую ткань, брали его на “держалку” и преимущественно острым путем выделяли из параректальной клетчатки, передвигая “держалку” вниз к боковой связке прямой кишки. С помощью такого приема выделяли нерв с другой стороны. После этого подчревные нервы становились подвижными и смещаемыми в стороны на 5 - 6 см. Это обстоятельство является весьма важным, так как дает возможность производить иссечение мезоректальной клетчатки в необходимом объеме, без ущерба для онкологических принципов проведения операции. У большинства больных гипогастральные нервы никак не выделяются, а сливаются с окружающими тканями и представляются в виде тонкой и узкой “полоски”. Именно у таких пациентов подчревные нервы могут быть легко повреждены при мобилизации прямой кишки или иссечения мезоректальной клетчатки. Только у трех больных подчревные нервы были представлены хорошо контурирующимися, достаточно толстыми стволами и легко визуализировались.
При дальнейшей мобилизации прямой кишки, мы старались выделить и визуализировать боковые связки ее (которые пересекаем на зажимах), с тем чтобы в инструмент, вместе со средними прямокишечными сосудами, попали только те веточки нижнего билатерального сплетения, которые направляются к стенке прямой кишки. Ветви идущие к другим органам малого таза, сохраняли с удалением окружающей их клетчатки. В тех случаях, когда раковая опухоль распространялась на окружающие ткани и вовлекала гипогастральный нерв с одной стороны, мы принебрегали им, соблюдая онкологические принципы оперирования и старались сохранить целостность подчревного нерва с другой стороны. Так мы оперировали трех больных.
В тех же случаях, когда опухоль распространяется на окружающие ткани с вовлечением вегетативных нервов таза с обеих сторон, ее следует удалять единым блоком совместно с нервами.
Мочевую функцию оценивали путем расспроса пациентов о характере позывов, частоте мочеиспускания и объеме выделяемой мочи, после удаления мочевого катетера, который вводили на 2 - 4 суток. У 94% больных было свободное, произвольное мочеиспускание сразу после извлечения катетера Фоллея. Пациенты не отмечали разницы в характере позывов, частоте мочеиспускания и объеме мочи, по сравнению с дооперационным периодом. У всех сексуально-активных мужчин сохранилась половая функция.
- Мы представили современное состояние проблемы, связанной с функциональными результатами после операций на прямой кишке при раковом поражении ее.
- Мы не склонны давать категорические рекомендации относительно выбора одного единственного способа лечения, для уменьшения частоты функциональных расстройств после операций на прямой кишке.
- Знание литературы этой проблемы - залог для оперирующих хирургов правильно подойти к выбору нужной тактики в каждом конкретном случае. Однако несомненно, что соблюдение онкологических принципов оперирования нужно иметь в виду прежде всего. Далее - всегда следует стремиться к выполнению ССО, если даже для этого придется делать интерсфинктерные резекции ПК. Несомненно, оперирующим на ПК хирургам нужно освоить методику формирования толстокишечных резервуаров и колопластику.
- Бережное отношение к нервам таза - еще одна забота при операциях на прямой кишке. Это реально, о чем свидетельствуют, как литературные данные, так и наши целенаправленные исследования и результаты проводившихся оперативных вмешательств.
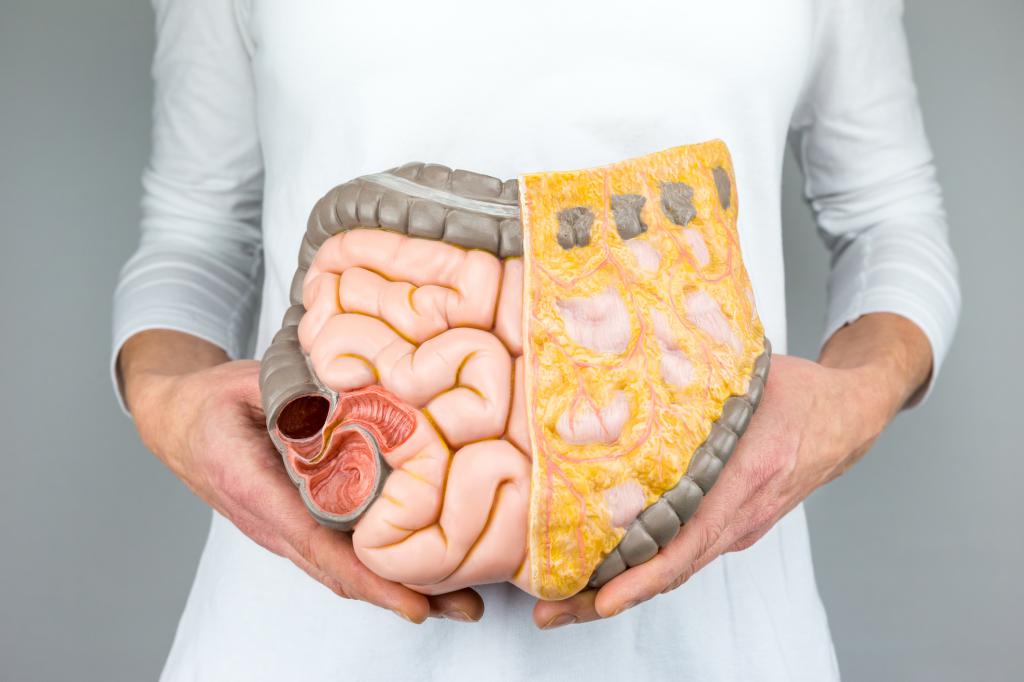
Главный способ излечения злокачественного образования на прямой кишке - операция. В борьбе с опухолями нынешняя онкология совмещает в себе немного способов лечения. В некоторых случаях, чтобы преодолеть рак, перед проведением процедуры иссечения может быть пройден курс химио - или лучевой терапии. Но процедура по удалению злокачественной опухоли считается наиболее продуктивным, хотя и радикальным, методом излечения этой болезни. Множества больных интересует какие первые симптомы рака прямой кишки, выживаемость после операции, и какой реабилитационный промежуток, чтобы целиком одолеть болезнь?
Разновидности операций
В случае если новообразование диагностировано на ранней стадии (I), не проросло через стенку внутренности и располагается неподалеку от ануса, выполняют местную трансанальную резекцию или операцию рака прямой кишки лазером. В период данной процедуры не совершают разрезов на коже: доктор внедряет приборы через орган. Разрез совершают через целую толщу стены кишки. Устраняют пораженный участок и близкие к нему материи, возникший недостаток ушивают.
Местную трансанальную резекцию выполняют под местной анестезией. В период процедуры больной пребывает в сознании. Так как лимфоидные участки не иссекают, уже после вмешательства выполняют курс лучевой терапии, в некоторых случаях в комбинации с химиотерапией, чтобы ликвидировать оставшиеся в организме онкологические клетки.
В случае если новообразование на I стадии располагается в прямой кишке довольно высоко, то используют метод под названием трансанальная эндоскопия. По сути это та же трансанальная операция, что ведется при поддержке наиболее трудоемкого нынешного оснащения, гарантирует значительную достоверность вмешательства.
Передняя резекция
При первых трех стадиях, когда новообразование располагается в 10 см выше заднепроходного сфинктера, проводят переднюю резекцию. Процедуру выполняют раскрытым либо лапароскопическим методом. Врач-хирург устраняет опухоль с захватом определенного числа здоровой материи по обе стороны, а также близкие лимфоидные участки и окружающую клетчатку. Далее прикладывают анастомоз: окончание прямой кишки объединяют с окончанием ободочной.
Сильнее всего анастомоз прикладывают сразу в течение время резекции. Но, в случае если до процедуры сделали химио- или лучевую терапию, прямой кишке необходим период, чтобы возобновиться, иначе стандартного заживления не случится. Больному прикладывают временную илеостому: в стенке подвздошной кишки (конечный отдел тонкого кишечника) делают проем и вводят его в кожу. Как правило, спустя два месяца илеостому прикрывают и прикладывают анастомоз.
Низкая резекция
Операция производится при образовании опухоли в нижней и средней части кишечного тракта. Этот способ зовут тотальной мезоректумэктомией и является в медицине привычным методом для удаления новообразования непосредственно в этой части прямой кишки. Врачом при этом вмешательстве производится почти абсолютное устранение прямой кишки.

Процедура Гартмана
Выполняется при условии непроходимости кишечника, в качестве срочной меры, выполняют процедуру Гартмана. Осуществляют резекцию прямой и сигмообразной внутренности в отсутствии наложения анастомоза с формированием колостомы.
Проктэктомия
В некоторых случаях следует убрать целую прямую кишку и находящийся вокруг ее лимфоидные участки. Подобная процедура именуется проктэктомией. Заканчивается она наложением коло-анального анастомоза — окончание толстого кишечного тракта подшивают к анусу.
Брюшно-промежностная операция
Операция начинается с 2-ух разрезов – в районе живота и промежности. Способ ориентирован на устранение прямой кишки, зон анального канала и находящихся вокруг материй.
Местная резекция дает возможность убрать небольшие опухоли на начальном этапе болезни. Для ее исполнения используется эндоскоп – инструмент с небольшой камерой. Подобная эндоскопическая хирургия дает возможность благополучно сражаться с новообразованиями на первичных стадиях болезни. В случае, если новообразование пребывает возле ануса, микроэндоскоп может не использоваться доктором. Врачи злокачественную опухоль больному устраняют напрямую с помощью хирургических приборов. Их вставляют в анальное отверстие.
Трансанальное иссечение
В нынешней медицине имеются новые методы своевременного излечения болезни. Они дают возможность сберечь сфинктер органа, по этой причине радикальные мероприятия используются в хирургии крайне редко. Один с подобных способов считается трансанальное иссечение.
Способ применяется для ликвидации маленьких опухолей, что локализованы в нижней части. Ради исполнения операции применяется специализированное оборудование и мед приборы. Они дают возможность устранить незначительные зоны прямой кишки и сберечь находящиеся вокруг ткани. Эта процедура производится без устранения лимфоидных конструкций.
Лапароскопия
Удаляют раковую опухоль также с помощи раскрытой лапароскопии. При лапароскопическом способе доктором делается ряд маленьких разрезов в брюшной полости. Затем, в них вставляется эндоскоп с камерой, что оборудован подсветкой. Хирургические приборы для вытаскивания опухоли вводятся через другие разрезы. Отличается такая операция от полостных действий стремительным восстановительным этапом и техникой выполнения хирургического вмешательства.
После процедуры большинству больным создается особая стома для выведения испражнений. Собою она представляет искусственного происхождения проем в брюхе, к которому прикрепляется резервуар для сбора экскрементных масс. Стома производится с открытого места кишечного тракта. Проем бывает временным или оставлен навсегда. Кратковременная стома создается докторами для заживления прямой кишки уже после анального вмешательства. Подобного рода проем прикрывается врачами спустя несколько месяцев. Непрерывное отверстие необходимо только лишь в том случае, если опухоль была возле ануса, достаточно низко в прямой кишке.
Если опухоль поражает находящиеся вблизи с прямой кишкой органы, исполняются обширные процедуры по удалению– тазовая экзентерация, что содержит неотъемлемое устранение уринозного пузыря и в том числе и половых органов.
Иногда онкологическая опухоль способна сформировать непроходимость кишечного тракта, заблокируя орган и вызывая тошноту и боли. В такой ситуации используются стентирование или хирургическое вмешательство. При стентировании в блокированный участок вводится колоноскоп, сохраняет кишку раскрытой. При оперативном способе заблокированный участок удаляется доктором, уже после чего формируется кратковременная стома.
Абдомино-перинеальная резекция
Этот тип хирургического вмешательства используют при первых трех стадиях, если новообразование располагается невысоко, прорастает в сфинктер (мышечный жом в сфере ануса, отвечает за сохранение экскрементных масс).Процедуру выполняют посредством разрезы в брюхе и в области ануса. Так как анус будет удален, после абдомино-перинеальной резекции прикладывают долговременную колостому: окончание толстой кишки выводят на кожу, прикрепляют калоприемник.
Допускается отвести конец кишки в зону промежности. По сути, это та же колостома, однако располагается она в обычном участке, там,где ранее был анус.
Тазовая эвисцерация
Это самое значительное хирургическое вмешательство, что выполняют при прорастании опухоли в окружающие органы. Вырезают прямую кишку и органы мочеиспускательной системы.Уже после действия накладывают колостому, уростому (проем в передней брюшной стенке дляотведения мочи).
Подготовка к операции
Операция при раке прямой кишки потребует неотъемлемой подготовки. За день до хирургического вмешательства ведется абсолютная очистка кишечного тракта от экскрементных масс. Эти действия нужны с целью того, чтобы энтеробактериальное содержание внутренности не попало в период операции в брюшину и не спровоцировало воспаление в послеоперационном этапе. В тяжелых случаях при попадании инфекции в брюшную полость возможно формирование опасного осложнения, в виде воспаление.
При подготовке к конструктивной операции доктором могут быть назначены конкретные фармацевтические вещества, что дают возможность вычистить кишечный тракт. От приема этих средств невозможно отказываться. Немаловажно четко руководствоваться абсолютно всем медицинским советам– принимать необходимое количество воды, придерживаться диеты при раке прямой кишки до операции и т.д.

Реабилитация
Операция требует соблюдения абсолютно всех медицинских советов на восстановительном этапе. В отдельных случаях проводится химиотерапия после операции рака прямой кишки. Она зависит от степени болезни. Процедура дает возможность усовершенствовать качество жизни пациентов и повышает процент выживаемости при заболевании. На сегодняшний день, врачи нацелены в осуществление органосохраняющих способов и стараются сблизить к минимальному количеству разнообразные многофункциональные патологии организма уже после выполнения процедуры. Межкишечный анастомоз дает возможность сберечь беспрерывность внутренности и сфинктера. В таком случае, стома не вводится на стенку кишечного тракта.
Послеоперационный период рака прямой кишки наступает еще в реанимации. Под присмотром персонала заболевший выходит с наркоза. Врачебный надзор даст возможность локализовать вероятные осложнение, предотвращает кровотечение. На второй день после операции доктор позволяет садиться.
После операции обязательно назначаются анальгетики, которые снимают дискомфорт и болевые ощущения. Обо всех недомоганиях необходимо информировать мед персонал. Прием медикаментов даст возможность облегчить положение. Доктором может быть определена спинальная или эпидуральная анэстезия при помощи инъекций. Обезболивающие вещества вводятся в тело с помощью капельниц. В область операционной раны может быть помещен специально предназначенный дренаж, какой служит ради убывания излишней воды. Через несколько дней он убирается.
Принимать пищу позволяется через три дня спустя проведения процедуры. Меню обязательно складывается только лишь с супов в виде пюре и жидких каш. Пища не жирная, не соленная и не заправленная маслом.
Выживаемость при разных стадиях рака
Многих интересует вопрос сколько живут после операции рака прямой кишки. Ответ дать сложно, ведь все зависит от стадии болезни и организма. Выделяют четыре стадии рака. Прогнозы выживаемости ниже:
- I. На данной стадии злокачественное образование только лишь разрастается и не имеет существенной симптоматики. Проще осуществить хирургическое устранение, и, в соответствии с этим, предпочтительно мониторинг. Сколько живут после операции рака прямой кишки? Опухоль на этой стадии имеет наиболее значительную выживаемость: наиболее 90 %.
- II. Новообразование на такой стадии уже более распространено, большего размера, способен задевать окружающие органы мочеполовой системы. По этой причине выживают на протяжение 5 лет после излечения приблизительно 75 % пациентов. Отзывы о операции рака прямой кишки 2 стадии гласят о легком течении восстановительного периода и увеличении продолжительности жизни.
- III. Только лишь пятьдесят процентов вынесших процедуру на этой стадии выживают в дальнейшие пять лет. А все потому, что для третьей степени свойственно разрушение регионарных лимфоузлов.
- IV. Эта стадия имеет тяжелые последствия. Характеризуется возникновением метастазов в других органах. В случае если новообразование имеет распространение в единственный орган, то прогноз улучшается, если же в пару, то это плохой критерий. На этой стадии, прожить пять лет могут только шесть процентов людей.
При первых симптомах рака прямой кишки необходимо срочное лечение, иначе последствия будут плачевными.
Читайте также:

