Профилактика и уход детей с лейкозами
Это онкологическая патология кроветворной системы, к которой можно отнести обширную группу заболеваний разной этиологии [3] .
При лейкозе клетки костного мозга не производят нормальные лейкоциты, а мутируют и превращаются в раковые. От других разновидностей онкологических заболеваний лейкоз или лейкемия отличается тем, что раковые клетки не образуют опухоль, а находятся в костном мозге, в крови или во внутренних органах. Костный мозг замещается раковыми клетками и не производит достаточное количество здоровых клеток крови. Из-за этого к крови возникает дефицит тромбоцитов, лейкоцитов и эритроцитов. Дефективные лейкоциты не способны нормально функционировать, организм становится восприимчив к инфекциям.
Лейкоз считается самым распространенным онкологическим заболеванием у детей, на его долю приходится около 30% от всех раковых патологий.
Острая лейкемия развивается вследствие перерождения незрелых клеток крови. Несозревшие клетки подвергаются злокачественному перерождению и прекращают нормально развиваться. Такой вид лейкоза назвали острым, так как еще каких-то 50 лет назад такая патология приводила к смерти больного. В наши дни эта форма лейкемии успешно поддается терапии, особенно на ранних стадиях.
Острому лейкозу особенно подвержены дети в возрасте 3-5 лет и, как правило, мужчины 60-70 лет.
Хроническая или медленно развивающаяся форма чаще всего встречается у подростков и у взрослых людей в возрасте 50-60 лет. При хронической лейкемии перерождаются уже созревшие клетки крови.
Точные причины возникновения лейкоза все еще не установлены. На сегодняшний день 60-70% причин развития лейкемии не выяснены. Однако можно выделить ряд факторов риска, которые угнетают мозговое кроветворение, к которым относятся:
- 1 поражение организма вирусными и инфекционными заболеваниями, при этом здоровые клетки могут переродиться в атипичные;
- 2 курение;
- 3 генетическая предрасположенность, особенно от отца к детям;
- 4 генетические нарушения – синдром Дауна, нейрофиброматоз;
- 5 токсическое воздействие на организм химическими соединениями – пестициды, растворители, некоторые лекарственные средства;
- 6 побочный эффект после химиотерапии;
- 7 патологии кровеносной системы – анемия и другие.
Под воздействием какой-либо причины в костном мозге начинают размножаться недифференцированные клетки, которые вытесняют здоровые. Для развития лейкоза достаточно лишь одной онкологической клетки, которая быстро делится, клонируя раковые клетки. Атипичные клетки с кровью разносятся по организму и образуют метостазы в жизненно важных органах.
Начало заболевания обычно протекает бессимптомно. Больной чувствует себя нормально до тех пор, пока пораженные клетки не начинают распространяться по кровеносной системе. Затем появляется анемия, пациент постоянно чувствует себя уставшим, жалуется на одышку и тахикардию. В связи с уменьшением количества тромбоцитов в крови возможно развитие гемофилии. Поэтому возможна кровоточивость десен, склонность к незаживающим синякам, носовым, маточным и желудочным кровотечениям. Затем появляются боли в позвоночнике, ногах, вплоть до хромоты.
При некоторых формах лейкемии может подниматься температура, у больного пропадает аппетит. Часто лейкозные клетки поражают клетки печени, селезенки, кожи, почек и головного мозга, поэтому печень и селезенка могут быть незначительно увеличены, возможны боли в области живота.
При лимфобластной лейкемии поражаются и, соответственно, увеличиваются лимфатические узлы на шее или в паху б, при пальпации больной не испытывает болевой синдром.
Если лейкозные клетки проникают в почки, то развивается почечная недостаточность.
При лейкозной пневмонии пациент жалуется на хриплое дыхание, сухой кашель и одышку.
Хроническая форма лейкоза может протекать без явных симптомов в течение нескольких лет.
Настороженность относительно лейкемии должны вызвать:
- воспаление и кровоточивость десен;
- рецидивирующая ангина;
- потеря веса;
- ночная потливость;
- бледность кожных покровов;
- склонность к кровоизлияниям на коже;
- увеличение лимфоузлов после перенесенных инфекций.
Острая форма лейкоза возникает внезапно, быстро прогрессирует и может привести к смерти пациента.
Со стороны сосудистой системы распространение раковых клеток может привести к закрытию просвета лейкемическими тромбами и закончиться инфарктом.
При проникновении лейкозных клеток в оболочку головного мозга и больного развивается нейролейкоз. При этом у пациента возможны обмороки, судороги, головокружения, рвота.
При проникновении метостаз в жизненно важные органы, у больного могут появиться головные боли, кашель, одышка, зуд кожных покровов, интенсивные маточные и носовые кровотечения.
При поражении кожных покровов у больного на поверхности кожи могут появиться узелки, сливающиеся между собой.
Специальных профилактических мер против лейкемии нет. Для людей с отягощенной наследственностью и людям, чья профессиональная деятельность связана с радиоактивными и токсическими веществами важна ранняя диагностика.
Общие профилактические меры лейкоза – это здоровый образ жизни, умеренные регулярные физические нагрузки, правильное питание, сезонная витаминотерапия.
Чем раньше начать терапию лейкоза, тем более вероятность выздоровления. Вид комплексного лечения зависит от стадии и типа патологии. В первую очередь пациент нуждается в консультации гематолога. В зависимости от симптомов затем подключают хирурга, дерматолога, ЛОР-врача, гинеколога или стоматолога.
Пациенту с лейкемией необходима химиотерапия с целью уничтожения лейкозных клеток. При этом противоопухолевые средства можно комбинировать. Лечение начинают с индукционной терапии, продолжительность которой должна составлять 4-5 недель.
Хороших результатов в терапии лейкоза можно добиться с помощью трансплантации костного мозга. Для этого сначала клетки крови больного облучают, и они разрушаются, а затем в костный мозг вводят здоровые донорские клетки с идентичным типом ткани. Донором, как правило, выступают близкие родственники больного.
Терапия лейкоза возможна только в условиях стационара, так как организм пациента ослаблен и нельзя допустить возможности инфицирования.
Полезные продукты при лейкозе
Пациентам с лейкемией важно витаминизированное правильно сбалансированное питание, так как в период терапии больные испытывают слабость из-за анемии и токсического воздействия химиотерапии. Поэтому рацион пациента должен включать:
- 1 продукты с большим количеством витамина С и микроэлементов, которые способствуют восстановлению красных кровяных телец;
- 2 такие овощи как кукуруза, хрен, тыква, краснокочанная капуста, кабачки, красная свекла;
- 3 фрукты: виноград темных сортов, земляника, гранат, апельсины, черника, вишня;
- 4 каши из пшена, гречки и риса;
- 5 морепродукты и такая рыба как сельдь, скумбрия, форель, треска;
- 6 молочные продукты: нежирный сыр, творог, пастеризованное молоко;
- 7 мясо кролика;
- 8 субпродукты: печень, язык, почки;
- 9 мед и прополис;
- 10 шпинат;
- 11 ягоды черной смородины;
- 12 отвар ягод шиповника.
Лечение лейкоза народными средствами не может заменить терапию в стационаре, но вполне может быть дополнением лечению, назначенным гематологом.
- отвар цветов барвинка отличается хорошим противоопухолевым эффектом;
- для очистки лимфы по 1 л сока грейпфрута и апельсина смешивают с 300 г сока лимона и добавляют 2 л воды. Принимать 3 дня подряд по 100 г через каждые 30 минут, ничего при этом не есть [1] ;
- как можно больше черники в свежем виде или отвар из листьев и стеблей растения;
- березовые почки залить водой в соотношении 1:10 и настаивать в течение 3-х недель, принимать по 1 ч.л. трижды в день;
- принимать 4 раза в день по 150-200 г запеченной тыквы;
- пить как чай отвар из листьев брусники;
- 1 ст. очищенных орехов кедра залить ½ л водки, настаивать в темноте 14 дней и пить 3р в день по 1 ч.л. [2] ;
- употреблять 2 р в день по 1 ст.л. распаренных семян льна;
- пить чай из травы земляники;
- употреблять 3 р в день по 1 ч.л. пыльцы, запивая молоком.
Больным лейкозом следует отказаться от:
- мяса с тугоплавкими жирами – свинины, баранины, говядины, а также сала, так как они способствуют формированию тромбов.
- для того, чтобы лучше усваивалось железо необходимо исключить продукты с содержанием кофеина: чай, кофе, пепси-колу;
- ограничить прием продуктов, разжижающих кровь, таких как орегано, карри, имбирь, калину, чеснок;
- сдобной выпечки, крепких бульонов и бобовых при низком уровне нейтрофилов;
- уксуса и маринованных овощей, так как они разрушают кровеносные тельца.
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
От лейкемии или рака крови часто страдают дети. Это тяжелое заболевание, поражающее костный мозг и другие части организма. Клетки крови заменяются незрелыми, образуется опухоль, что грозит тяжелыми последствиями. Особое значение имеет правильный уход за больным ребенком при лейкозе. Без этого эффективное лечение невозможно.
Помощь в решении физиологических проблем ![]()
Ребенку при лейкозе приходится сталкиваться со множеством проблем:
- социальных, например, непониманием сверстников;
- психологических;
- физиологических.
Родители и медперсонал должны помогать детям решать любые трудности. В первую очередь это касается физиологических проблем, потому что они появляются обязательно. Представляют собой всевозможные неудобства, причиненные болезнью, например, боль или слабость.
Лейкоз требует правильной диагностики и лечения. Ребенок помещается в гематологический стационар. Уход, включая выбираемые методы обследований и подготовку к ним, контроль за лечением, ложится на медработников. После выписки родители должны делать все необходимое самостоятельно. Сюда относится и умение узнавать случаи, когда нужно обращаться к медикам за помощью.
За детьми с белокровием ухаживать — непросто. Часто их беспокоят боли. Вызываются разными причинами, например.
- Интоксикационным синдромом. Он обычно приводит к головным болям.
- Хроническим миелолейкозом. Если болезнь запущена, появляются боли в левом подреберье, костях.
- Различными кровотечениями, допустим, легочными или желудочными.
- Нарушениями нервной системы, например, защемлениями. Подобные осложнения чаще встречаются именно у детей с поражениями костного мозга. Может быть мигрень и другие сильные боли.
- Психологическими причинами. Дискомфорт вызван только эмоциональным состоянием: самовнушением, страхом. Обезболивающие здесь не помогут.
Неприятные ощущения бывают неодинакового характера и силы. Появляться могут на разных участках тела, например, в брюшной полости, суставах.
Иногда боли долго не проходят. Терапия назначенными препаратами не помогает. В стационаре медсестры контролируют самочувствие. Особое наблюдение — за детьми с повышенной кровоточивостью и другими тяжелыми симптомами. О состоянии и эффективности лечения они обязаны сообщать врачу.
В зависимости от общей картины и силы боли назначаются разные средства: от парацетамола до наркотических анальгетиков. Решение об их применении принимает только врач. Дома для правильного лечения лейкоза родители должны строго соблюдать схему. При необходимости вызывается скорая.
Отсутствие аппетита ![]()
Любым детям требуется хорошее питание для развития и нормального самочувствия. Ребенку, страдающему лейкозом — тем более. При этой болезни очень часто появляется железодефицитная анемия и другие расстройства. Получение детьми всех необходимых веществ важно для укрепления иммунитета и поддержания сил.
При лейкемии у ребенка часто пропадает аппетит. Чтобы справиться с проблемой, можно готовить любимые блюда. Однако есть ограничения и рекомендации, о которых нужно знать. В медицинском учреждении меню подбирается профессионалами. Дома родным важно помнить.
- Свежие овощи или фрукты — нежелательны: повышается угроза инфекций.
- Копченые, жирные, жареные блюда влияют на состояние печени. В результате самочувствие ребенка может серьезно ухудшиться.
- Еда должна содержать много калорий и легко усваиваться.
- Учитывается потребность в витаминах, калии, кальции и других веществах. Она зависит от возраста и состояния здоровья.
- Кормить нужно 5–6 раз в сутки небольшими порциями. Между основными приемами желательно перекусить что-нибудь легкое и невредное.
- Хорошее средство при отказе от еды — соус. Он стимулирует аппетит. Отлично сочетается с мясом или рыбой.
Конечно, многое зависит от формы заболевания. Однако правильное питание важно всегда. В тяжелых случаях оно поддержит силы и позволит избежать ухудшения. В более простых может стать одним из средств для выздоровления.
Так, у детей чаще всего наблюдается острая миелоидная лейкемия. Примерно в каждом десятом случае встречается ее разновидность — острый промиелоцитарный лейкоз. Обычно он лечится успешнее других. Без препаратов не обойтись, но с учетом диеты прогноз на стойкое улучшение, как правило, — около 80%.
Повышенное потоотделение и кожные проблемы ![]()
При лейкозе у ребенка может выделяться больше пота, чем обычно, особенно ночью. Это иногда приводит, например, к мацерации кожи: ее набуханию, разрыхлению. Поможет тальк. Стоит чаще менять постельное белье, мерить температуру.
Гигиена очень важна при лейкемии. При ее несоблюдении могут появиться инфекции, кожные расстройства как при других заболеваниях. Иногда их путают с проявлениями лейкоза. Однако на фоне ослабленного иммунитета, восприимчивости к инфекциям могут появиться кожные болезни:
- псориаз;
- экзема;
- крапивница.
При лейкозе нередко бывает зуд. Обычно он сильный и беспокоит постоянно. В результате появляются:
- небольшие гнойники;
- начесы;
- трещины.
В этом случае для помощи детям, больным малокровием назначается местное лечение. Его должен определять только врач. Неумелая терапия, в том числе других кожных заболеваний, может ухудшить положение. Факторы лейкозов многочисленны и до конца не изучены. Считается, что к болезни может привести, например, даже неправильный прием некоторых антибиотиков.
Хотя чаще кожные проблемы детей с лейкозом связаны с кровоизлияниями или малой подвижностью.
- Ослабленного ребенка нужно проводить в туалет, иногда соблюдается строгий постельный режим. Могут появиться пролежни. Их обрабатывают тальком.
- При лейкозе нередки различные кровоизлияния. Они проявляются, например, как мелкая красная сыпь на коже или слизистой (петехии).
Если проводится лучевая терапия, стоит быть осторожными с длительными поездками, прогулкам. Кожа ребенка становится уязвима к солнцу. Это нужно учесть в одежде. Нельзя забывать про головной убор.
Проблемы с работой сердечно-сосудистой системы ![]()
Лейкоз поражает различные части, системы организма, в том числе — сердечно-сосудистую. Из возможных осложнений могут быть, например:
- расширение венозной сети на грудной стенке;
- миокардиодистрофия;
- скачки давления в любую сторону;
- тахикардия;
- сердечная недостаточность.
В стационаре медсестра следит за состоянием ребенка. Давление, пульс, температура измеряются четыре раза в сутки. В специальные журналы постоянно вносятся эти и прочие результаты наблюдений.
Дома можно сделать что-то подобное: допустим, завести тетрадь и вносить туда записи. Регулярные измерения помогут вовремя справиться со сложностями своими силами или вызвать медиков.
Стресс разрушает организм: на показатели давления он влияет напрямую. Поэтому не нужно забывать о положительных эмоциях. Из-за особенностей детского организма и психики здесь появляются даже преимущества. Ребенок быстрее увлекается, чаще радуется мелочам, легче восстанавливается в физическом отношении. Важно занять детей интересными играми, разговорами и лишний раз не напоминать о трудностях.
Борьба с угрозой инфекций
При уходе за ребенком в больнице или дома особое внимание уделяется борьбе с различными микробами. При поражении клеток костного мозга иммунитет ослаблен. К имеющимся расстройствам могут добавиться другие, вызванные грибками, бактериями. Риск повышается при химиотерапии или приеме антибиотиков.
При инфекционных заболеваниях главное — профилактика и правильное лечение. Важно помнить.
Если инфекция все же проникла в организм, самолечением заниматься нельзя. Это может сильно осложнить течение лейкоза и сопутствующей болезни. Терапию назначает врач.
Контроль за массой тела и количеством выпитой воды ![]()
Уход за ребенком, больным лейкозом включает контроль над весом. Часто пропадает аппетит, поэтому масса тела может снижаться. Подбираются блюда, которые нравятся ребенку. Важно следить, чтобы в еде было все необходимое, и не забывать о возможных осложнениях. Подойдет не любое блюдо, поэтому нужно посоветоваться с врачом.
Другая проблема, приводящая к снижению веса — частая рвота. При появлении дается посуда для сбора. Если ребенок в постели, он поворачивается, голова немного опускается. Это нужно, чтобы выходящие массы не попали в дыхательные пути. После рвоты рот полоскается водой, дезинфицируется, например, отваром ромашки.
Для улучшения состояния больного принимаются специальные средства. При рвоте выходит много жидкости, которую нужно обязательно восполнять. Важно следить, чтобы ребенок пил больше воды. Количество жидкости употребляется в зависимости от возраста. Здесь также придется найти то, что нравится: минералку, чай из трав или другие невредные напитки.
Кровотечение
При лейкемии нарушается нормальная выработка кровяных телец. Из-за недостатка лейкоцитов страдает иммунитет, количество эритроцитов и тромбоцитов также падает. Все это приводит к разнообразным патологиям. К спутникам болезни относятся, например, анемия, тромбоцитопения и другие расстройства.
При лейкозе развивается геморрагический синдром. Он проявляется различными кровотечениями:
- из десен;
- носовыми;
- подкожными: синяками, петехиями;
- в слизистых, например, языка;
- сильными внутренними: ДВС-синдромом.
В больнице медсестра постоянно следит за самочувствием ребенка, состоянием кожи, слизистых и принимает, если нужно, меры. Регулярно сдается кровь. Обо всех изменениях сообщается врачу.
Дома также нужно внимательно наблюдать за ребенком. Стоит избегать даже мелких травм, например, при слишком активных играх. Слабые кровотечения останавливаются самостоятельно, допустим, некоторые носовые. Пораженные места иногда присыпаются тальком. Если кровотечения сильные, нужно срочно обращаться к медикам.
После выписки ребенок наблюдается у гематолога. При самостоятельном уходе важно выполнять советы врача. Они касаются разных случаев, в том числе — оказания первой помощи.
Уход за ребенком при лейкозе : 1 комментарий
- Константин Автор записи 18.06.2018
Современные взгляды на этиологию, клиническую картину, терапию лейкозов у детей. Клиническая картина заболевания. Диагностика лейкозов у детей, принципы лечения. Деятельность медицинской сестры. Примеры реализации сестринского процесса в ряде случаев.
| Рубрика | Медицина |
| Вид | дипломная работа |
| Язык | русский |
| Дата добавления | 01.08.2016 |
| Размер файла | 1,7 M |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
лейкоз ребенок сестринский
Актуальность темы. Детская онкология - одна из самых страшных и острых тем для современного общества. Каждый год в России онкологические заболевания диагностируются более чем у тысячи детей.
По данным мировой статистики, в структуре детской смертности онкология занимает 2 место, на первом - несчастные случаи.
Среди детских онкозаболеваний наиболее распространены лейкемии и рак головного мозга - 49,1% у мальчиков и 43,1% у девочек. Острый лимфобластный лейкоз - наиболее широко известное на сегодняшний день заболевание, лечение которого может быть вполне успешным.
Необходимо отметить, что 20% впервые заболевших детей нуждаются в трансплантации костного мозга.
Лейкемии - это группа злокачественных новообразований кроветворной системы, происходящих из костного мозга. Для этих заболеваний характерно прогрессирующее течение, неблагоприятные клинические проявления, которые ухудшают состояние здоровья, снижают качество жизни, приводят к ранней инвалидизации и обусловливают высокую смертность.
В течение последних десятилетий проблема заболеваемости лейкемии приобрела особую актуальность через постоянный рост числа больных злокачественными заболеваниями системы крови, недостаточность сведений об этиологии, патогенезе и малой эффективностью существующих методов лечения.
Острые лейкозы (ОЛ) считаются достаточно редкими заболеваниями и составляют около 3% всех опухолей человека. Однако среди гемобластозов ОЛ занимают видное место. Заболеваемость ОЛ в мире составляет 5 случаев на 100 тыс. населения в год. 75% случаев приходится на взрослых. Среднее соотношение острого миелобластного лейкоза (ОМЛ) и острого лимфобластного лейкоза (ОЛЛ) составляет 6: 1. В детском возрасте 80-90% ОЛ приходится на ОЛЛ (медиана возраста - 10 лет), а после 40 лет у 80% больных ОЛ диагностируется миелоидный вариант заболевания. Медиана возраста ОМЛ составляет 60-65 лет.
До появления современных цитостатических препаратов и программ лечения ОЛ принадлежали к группе заболеваний, быстро прогрессирующих и заканчивающихся фатально. Средняя продолжительность жизни таких больных составляла 2,5-3 мес. Причинами смерти были тяжелые инфекционные осложнения, которые возникали на фоне агранулоцитоза, геморрагического синдрома и явлений тромбоцитопении. Современные схемы лечения ОЛ цитостатиками, гормональными препаратами, методами трансплантации, применением генной и иммунной терапии способствуют увеличению продолжительности жизни и продлению безрецидивного периода болезни.
Углубить знания медицинской сестры о лейкозах. Изучить современные лабораторно-инструментальные методы диагностики, лечения различных лейкозов. Определить функциональные обязанности медицинской сестры по уходу, лечению, профилактике детей с лейкозами.
Объект исследования: сестринский процесс при лейкозах у детей.
Для достижения поставленной цели исследования необходимо изучить:
- этиологию и предрасполагающие факторы лейкозов;
- клиническую картину и особенности диагностики лейкозов;
- методы обследований и подготовку к ним;
- принципы лечения и лейкозов;
- манипуляции, выполняемые медицинской сестрой;
- особенности сестринского процесса при данной патологии.
Для достижения поставленной цели исследования необходимо проанализировать:
- случаи, иллюстрирующие тактику медицинской сестры при осуществлении сестринского процесса у пациентов с лейкозами;
- основные результаты обследования и лечения описываемых больных в стационаре.
Для исследования использовались следующие методы:
- научно-теоретический анализ медицинской литературы по данной теме;
Дополнительные методы исследования:
- организационный (сравнительный, комплексный) метод;
- субъективный метод клинического обследования пациента (сбор анамнеза);
- объективные методы обследования пациента (физикальные, инструментальные, лабораторные);
- биографические (анализ анамнестических сведений, изучение медицинской документации);
Практическое значение дипломной работы: Исследование по выбранной теме курсовой работы позволит улучшить качество медицинской помощи, своевременность, результативность, профессиональную компетентность медицинского работника, эффективность, непрерывность и безопасность медицинских потребностей пациента.
Глава 1. Современные взгляды на этиологию, клиническую картину, диагностику и терапию лейкозов у детей
1.1 Этиология и патогенез
Для ОЛ, как и для большинства других заболеваний, специфический этиологический фактор не установлен. Выделяют несколько факторов, которые могут обеспечивать склонность к ОЛ и увеличивать риск развития заболевания: врожденные заболевания с повышенной хромосомной нестабильностью (врожденный агранулоцитоз, синдромы Блюма, Дауна, Клайнфельтера, Тернера, Вискота-Олдрича, анемия Фанкони и т.п.); инфицирования вирусами, в частности HTLV-1, который может вызывать возникновение Т-клеточного ОЛ / лимфомы, РНК-ретровирусами, ДНК-вирусами, в частности Эпштейна-Барра, роль которого доказана в патогенезе лимфомы Беркитта и ряда В-клеточных ОЛЛ и лимфом; вирусом иммунодефицита человека и других; связь с ионизирующим облучением, а также химио- и / или лучевой терапии по поводу других опухолей (в 10-13% больных наблюдают вторичные ОМЛ, возникающих в течение 2-9 лет, особенно после применения таких препаратов, как хлорестезин, прокарбазин, хлорбутин, циклофосфан, тенипозид, этопозид); применение некоторых медикаментов и тому подобное.
Согласно современной теории патогенеза ОЛ, их возникновение является следствием повреждения (мутации) в генетическом аппарате клоногенной кроветворной клетки, в результате чего на молекулярном уровне происходят нарушения контроля клеточного цикла, изменения транскрипции, продукции ряда ключевых белков. Потомки клетки, которая подверглась мутации, теряют способность к дальнейшему созреванию и становятся автономными в отношении любых регулирующих воздействий со стороны организма. Вследствие неуправляемой пролиферации и отсутствия дифференцировки накапливаются патологические клетки, и происходит клиническая манифестация ОЛ.
1.2 Классификация
В 1976 гематологи Франции, Америки и Британии (FAB) разработали классификацию ОЛ, основанной на морфологических признаках клеток, а позже (1980 г.) - и на цитохимических. Со временем классификацию совершенствовали (J. Bennett et al., 1985; 1991). На сегодняшний день она имеет следующий вид:
· Острые нелимфобластные лейкозы:
- Острый миелобластный лейкоз без созревания (М1);
- Острый миелобластный лейкоз с созреванием (М2);
- Острый промиелоцитарный лейкоз (М3);
- Острый миеломонобластный лейкоз (М4);
- Острый монобластный лейкоз (М5);
- Острый эритробластный лейкоз (острый эритромиелоз, М6);
- Острый мегакариобластный лейкоз (М7);
- Острый миелобластный лейкоз с минимальным дифференцированием (М0).
· Острый лимфобластный лейкоз:
- L1-ОЛЛ микролимфобластный (у 80% детей);
- L2-ОЛЛ (преобладает у взрослых - 70% всех случаев ОЛЛ);
- L3-ОЛЛ (встречается одиночно - 10 тыс/л находят в 60% случаев, > 100 тыс/л - в 10%. Такой лейкоцитоз при ОЛЛ, как правило, не сопровождается церебральной или легочной недостаточностью, как в случае ОМЛ.
Тромбоцитопению 100 тыс/л наблюдают лейкостаз в сосудах головного мозга, клинически проявляющийся головной болью или болью в легких, характеризующееся дыхательной недостаточностью.
Костный мозг при ОМЛ гиперклеточный. Обнаруживают от 30 до 90% бластных клеток, количество мегакариоцитов основном уменьшена. В биохимическом анализе крови уровень ЛДГ повышенный, отмечают гиперурикемию.
1.4 Диагностика лейкозов у детей
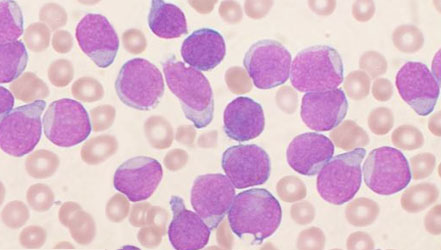
Лабораторная диагностика ОЛ включает исследования периферической крови, КМ, в отдельных случаях - проведение трепанобиопсии. Диагноз устанавливают только при наличии в КМ или периферической крови более 20% бластных клеток, характеризующихся сетчатой структурой ядерного хроматина. Нормальные ростки гемопоэза в КМ сужаются. В отдельных случаях наблюдается увеличенное количество патологических форм нормобласты (эритромиелоз) или мегакариоцитов (в случае аномалии хромосомы 3). Иногда при ОЛ пункция КМ не информативна, поэтому возникает необходимость в проведении трепанобиопсии. Исследование трепаната дает представление о клеточности КМ, его состав и архитектонику костной ткани.
В периферической крови определяют различной степени выраженности лейкоцитоз, бластемию, лейкемический провал - отсутствие промежуточных форм созревания между бластными и зрелыми клетками. При алейкемическом варианте болезни формула крови может быть практически неизмененной и без бластных клеток.
После установления диагноза ОЛ необходимо уточнить его вариант. Определение принадлежности опухолевых клеток к миелоидной или лимфоидной линии кроветворения в мазке периферической крови с использованием обычной окраски по Романовскому-Гимзе возможно в 70% случаев. Определение лейкозных бластов имеет решающее значение для выбора терапии и прогнозирования заболевания. Для более точной идентификации типа бластных клеток необходимо применять и другие исследования: цитохимические, иммунофенотипные, цитогенетические, молекулярно-биологические и культуральные.
Цитохимически все варианты ОЛЛ являются отрицательными на миелопероксидазы, липиды (окраска Суданом черным), хлорацетатэстеразу и б-нафтилестеразу. Характерной для ОЛЛ является выразительная реакция на гликоген (РАS-реакция). Т-клеточный вариант ОЛЛ отличает положительная реакция на кислую фосфатазу при возможной негативной реакции на гликоген. Для более точного установления варианта ОЛЛ проводят иммунофенотипирование клеток (табл. 1.1).
Таблица 1.1 Иммунологический фенотип ОЛЛ: частота, прогноз и ассоциированные генетические аномалии (А.Э. Ермолин, 2008).
Читайте также:






