При сужении трахеи опухолью выслушивается тест
Трахея являет собой часть дыхательной системы. Это непарный орган, располагающийся ниже гортани, но выше бронхов. Трахея состоит из хрящевых колец в 2/3 окружности, которые соединены фиброзными связками. Ее диаметр составляет 15-18 миллиметров, длина – 9-11 сантиметров.
На задней, перепончатой стенке трахеи находятся мышцы, обеспечивающие ее активное движение при кашле и дыхании. Внутри она покрыта слизистой, в которой много желез и лимфоидной ткани. Щитовидная железа охватывает шейный отдел трахеи, по бокам находятся сонные артерии, сзади прилегает пищевод, грудной отдел прикрыт вилочковой железой и грудиной.
Стеноз трахеи – это ее патологическое сужение. Он может быть как врожденным, так и приобретенным, как первичным, так и вторичным. Первичный появляется из-за изменения строения трахеи, вторичный – при ее сдавливании.
Причины развития стеноза трахеи
Причиной врожденного первичного стеноза является неправильное развитие стенки трахеи, врожденного вторичного – двойная дуга аорты, которая охватывает трахею и приводит к ее сужению. Врожденный вторичный стеноз трахеи также развивается из-за врожденных кисты или опухолей.
Дети с врожденным выраженным стенозом обычно на первом году жизни погибают, хотя иногда это состояние удается вылечить.
Приобретенные первичные стенозы наиболее часто возникают в результате интубации или искусственно проводимой длительное время вентиляции легких, осуществляющейся трахеостому (специально созданное в дыхательном горле отверстие).
Стеноз появляется либо по причине образования в стенке трахеи пролежня, либо из-за рубца в районе трахеостомы, который образовался после того, как вынута трубка. Причиной приобретенного первичного стеноза также могут быть операции на трахее, ее термические и химические ожоги, травмы. Приобретенный первичный стеноз может развиться в результате хронического воспаления или туберкулеза.
Также встречаются компенсированный, субкомпенсированный и декомпенсированный стенозы трахеи. Компенсированный стеноз характеризуется минимальными проявлениями заболевания. Субкомпенсированный развивается медленно. Организм в процессе его формирования успевает адаптироваться к изменениям. Из-за этого заболевание проявляется только стридором и одышкой, появляющимися во время физических нагрузок.
При декомпенсированном стенозе цианоз и расстройство дыхания отмечаются даже в покое. Голова пациента с таким заболеванием находится в вынужденном положении с наклоном вперед, гортань неподвижна, дыхание производится с помощью вспомогательной мускулатуры. В этом случае межреберные промежутки при вдохе втягиваются, а при выдохе – выбухают.
Симптомы стеноза трахеи
Главным симптомом стеноза трахеи является шумное затрудненное дыхание (стридор), которое слышно даже на расстоянии. Часто появляется мучительный приступообразный кашель, из-за которого возникает подозрение на бронхиальную астму. Зачастую стенозу трахеи сопутствуют цианоз (синюшность слизистых и кожи) и одышка, которые усиливаются при физических нагрузках. Дети со стенозом трахеи могут отставать в физическом развитии.
Диагностика стеноза трахеи
При диагностике стеноза трахеи специалист осматривает пациента и фиксирует его жалобы. Однако из-за неспецифичности симптомов заболевания необходимо проведение дополнительных исследований. Для постановки правильного диагноза пациенту делают артериографию, МРТ (магнитно-резонансную томографию), КТ (компьютерную томографию), фибробронхоскопию, спирографию, бодиплетизмографию.
Лечение стеноза трахеи
Стеноз трахеи лечится хирургическим путем. Для этого используются современные эндовидеоскопические методики – бужирование, ультразвуковая деструкция, электрорассечение, криодеструкция, лазерная фотодеструкция. В случае невозможности оперативного вмешательства или временного противопоказания к его проведения применяют стентирование трахеи. При стенозе трахеи, вызванном опухолью щитовидной железы, опухоль удаляют, и назначают необходимое лечение.
Стеноз трахеи – патологическое ее сужение. Может быть врожденным и приобретенным.
Основной симптом стеноза трахеи – затрудненное шумное дыхание, слышное на расстоянии, – стридор. Часто наблюдается приступообразный мучительный кашель, такой, что врачи подозревают бронхиальную астму. Также часто могут быть одышка, усиливающаяся при физической нагрузке, и цианоз (синюшная окраска кожи и слизистых оболочек). У детей возможно отставание в физическом развитии.
Трахея – это часть воздухоносных путей, непарный орган, который находится между гортанью и бронхами. Длина ее 9-11 см, а диаметр 15-18 мм. Она состоит из неполных, 2/3 окружности, хрящевых колец, соединенных фиброзными связками. Задняя стенка трахеи перепончатая, на ней расположены мышцы, которые обеспечивают активное движение трахеи при дыхании и кашле. Внутри трахея покрыта слизистой оболочкой, в которой много лимфоидной ткани и желез. Шейный отдел трахеи охватывает щитовидная железа, сзади к трахее прилегает пищевод, а по бокам расположены сонные артерии. Грудной отдел трахеи прикрыт грудиной и вилочковой железой.
Стеноз трахеи может быть врожденным или приобретенным, а также первичным, возникающим при изменении строения трахеи, или вторичными, возникающим при сдавливании органа.
Причина первичного врожденного стеноза – аномалия развития стенки трахеи. Вторичный врожденный стеноз возникает из-за двойной дуги аорты, охватывающей трахею и вызывающей ее сужение. Также причиной вторичного врожденного стеноза трахеи могут быть врожденные опухоли или кисты средостения (пространства в среднем отделе грудной полости).
Пациенты с выраженным врожденным стенозом, как правило, погибают на первом году жизни, хотя известны случаи успешного лечения этого состояния.
Первичные приобретенные стенозы чаще всего развиваются после интубации или длительной искусственной вентиляции легких, которая осуществляется через трахеостому (искусственное отверстие в дыхательном горле). Стеноз развивается либо из-за образования пролежня стенки трахеи, либо из-за рубца в области трахеостомы, образовавшегося после изъятия трубки. Также причиной первичного приобретенного стеноза могут быть травмы, химические и термические ожоги трахеи, операции на трахее. Первичный приобретенный рубцовый склероз может появиться как следствие туберкулеза или хронического воспалительного процесса.
Стеноз трахеи также может быть:
- компенсированным, при котором проявления заболевания минимальны;
- субкомпенсированным, который формируется медленно, за время его формирования организм успевает приспособиться к изменениям, поэтому болезнь проявляется всего лишь одышкой и стридором при физических нагрузках;
- декомпенсированным, при котором расстройства дыхания и цианоз есть даже в состоянии покоя. Такие пациенты держат голову в вынужденном положении, наклонив ее вперед, гортань их неподвижна, а в дыхании участвует вспомогательная мускулатура. Проявляется это тем, что при вдохе межреберные промежутки втянуты, а при выдохе они, наоборот, выбухают.
Диагностика стеноза трахеи начинается со сбора жалоб и осмотра пациента. Но так как симптомы заболевания неспецифичны, нужны дополнительные исследования. Необходимо сделать:
- бодиплетизмографию, которая покажет, как пациент переносит сужение трахеи, и насколько утрачена дыхательная функция;
- спирографию, которая позволит выяснить проходимость дыхательных путей, степень выраженности патологических изменений, подобрать оптимальную тактику лечения;
- фибробронхоскопию, которая поможет оценить размер просвета трахеи;
- компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), которая позволит оценить состояние тканей и органов, окружающих трахею;
- артериографию, с помощью которой можно увидеть аномалии сосудов, окружающих трахею.
Дифференцировать стеноз трахеи нужно с бронхиальной астмой и инородным телом трахеи.
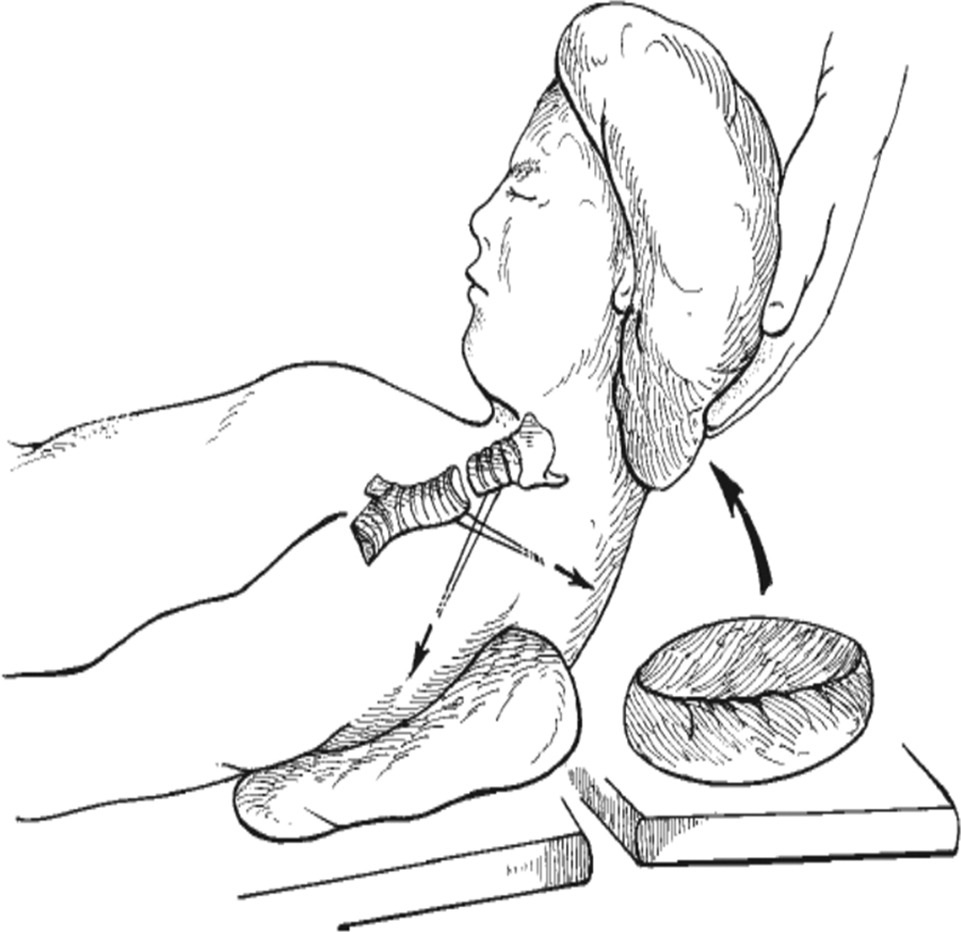
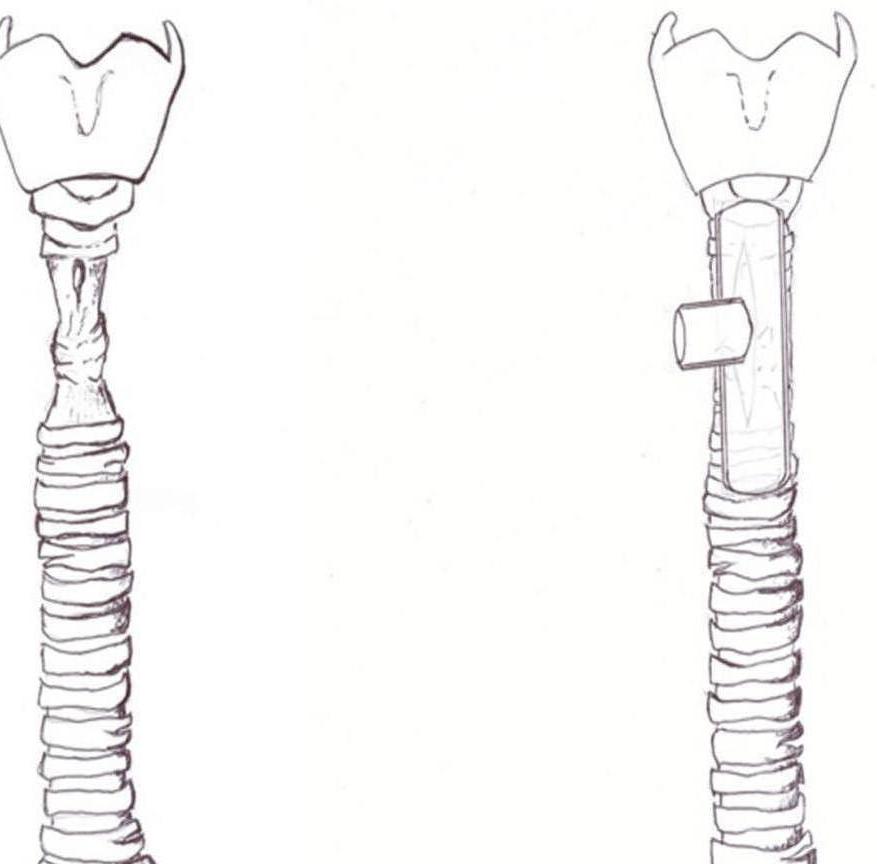
Лечение стеноза трахеи хирургическое. Для этого применяют современные эндовидеоскопические методы – лазерную фотодеструкцию, криодеструкцию, электрорассечение, ультразвуковую деструкцию, бужирование. Если есть временное противопоказание к операции, или по каким-либо причинам ее нельзя провести, делают стентирование трахеи. В трахею вставляют гибкую металлическую трубку – стент. Он может быть линейным и т-образным. Стент может находиться в трахее до 18 месяцев.
Если сужение трахеи произошло из-за разрастания вилочковой железы, проводят тимэктомию (удаление железы), рентгеновское облучение, терапию глюкокортикоидами.
Если стеноз трахеи вызван опухолью щитовидной железы, удаляют опухоль и назначают соответствующее лечение.
Прогноз при стенозе трахеи зависит от сложности аномалии, его вызвавшей, возраста и состояния пациента. В целом, у взрослых прогноз этого заболевания более благоприятный, чем у детей.
Лучшая профилактика стенозов трахеи – это ранняя диагностика и своевременное и адекватное лечение заболеваний трахеи, бронхов, близлежащих лимфатических узлов. Если у человека есть трахеостома или интубационная трубка, за ней нужно правильно ухаживать.
В качестве профилактики стенозов трахеи нужно оберегать себя от травм грудной клетки и шеи.
Важно раз в год проходить обследование у врача, чтобы вовремя заметить, например, какую-либо патологию щитовидной железы или опухоль трахеи.
Не на последнем месте стоит и правильное рациональное питание, здоровый образ жизни, отказ от вредных привычек, особенно курения.
Стеноз трахеи - болезненное состояние, характеризующееся трудностями в прохождении воздуха из носовой полости в нижние части дыхательной системы. Спровоцировать заболевание могут как органические, так и функциональные факторы. Патология бывает врожденной или приобретенной. По статистике, стеноз трахеи диагностируется в 0,4-21 % всех случаев поражения верхних дыхательных путей.
Причины развития патологии

Эта патология является опасной для жизни и здоровья, поэтому бороться с ней нужно незамедлительно. Но сначала следует выяснить, что спровоцировало заболевание. Причины стеноза трахеи таковы:
- Механическое сдавливание органа опухолью или увеличившимся лимфоузлами. Изменение размера щитовидной железы тоже может спровоцировать появление проблемы.
- Гнойные патологии.
- Хирургическое вмешательство, при котором на поверхности трахеи появляются рубцы.
- Химический или термический ожог слизистых оболочек.
- Врожденные аномалии строения дыхательных путей.
- Туберкулез или другие патологии инфекционного характера, воспалительный процесс.
- Присутствие инородного тела в области гортани.
Спровоцировать стеноз трахеи может аллергическая реакция, если она сопровождается отеком Квинке. Негативно действует на дыхательные пути продолжительная интубация. Ткани, не выполняя свои функции, начинают атрофироваться.
Стадии развития патологии
Итак, если понятно, чем вызван стеноз трахеи, необходимо также рассмотреть стадии его развития. Они таковы:
- Компенсированная. На данном этапе симптоматика практически незаметна. У человека иногда может проявляться одышка и затруднение дыхания. Чаще это происходит после физической нагрузки.
- Субкомпенсированная. В этом случае проблемы с дыханием появляются даже при незначительной нагрузке. Человек не способен подняться по ступенькам, долго ходить.
- Декомпенсированная. На данном этапе симптоматика появляется даже в состоянии покоя. Чтобы облегчить их, человеку приходится принимать вынужденную позу.
- Стадия асфиксии. Это смертельно опасное состояние. При отсутствии неотложной помощи человек умирает в течение нескольких минут.
Чем быстрее развивается стеноз трахеи, тем выше шанс летального исхода, поэтому игнорировать симптоматику нельзя.
Классификация болезни
Указанная патология может протекать в острой или хронической форме. В первом случае симптомы развиваются стремительно, опасность для жизни возрастает. Острая форма часто требует реанимационных действий.
Кроме того, классификация стеноза трахеи предусматривает такие его виды:
- Врожденный (появляется вследствие пороков внутриутробного развития).
- Первичный. Его причиной становится патологическое изменение в тканях самой трахеи вследствие механического, химического или термического поражения.
- Вторичный. Тут вызвать стеноз могут внешние факторы: опухоли, увеличенные лимфоузлы.
- Идиопатический. В таком случае определить причину не получается.
- Экспираторный. Он развивается вследствие переполнения легочной ткани воздухом.
- Рубцовый. Его причиной является появление стриктур после оперативного вмешательства.
Если патологический процесс захватывает только некоторые участки, то он ограниченный. При распространенной форме поражается весь орган. Классификация стеноза трахеи позволит точно определить тип патологии и применить эффективное лечение.
Симптоматика патологии
Проявления болезни зависят от формы ее развития. Существуют такие симптомы стеноза трахеи:
Врожденный стеноз трахеи проявляется буквально сразу. Ребенок ведет себя беспокойно, ему трудно взять грудь, он не может нормально кушать.
Диагностика стеноза
Прежде, чем начать лечение стеноза трахеи, нужно тщательно обследоваться. Диагностика предусматривает применение таких методик:
- Исследования крови (общего и биохимического), мочи. Также лабораторная диагностика предусматривает анализ содержимого трахеи. Тут проводится типирование присутствующих организмов, а также проверка их чувствительности к лекарственным препаратам.
- Спирографии. Благодаря ей определяется скорость прохождения воздуха по трахее, а также степень ее сужения.
- Прямой ларингоскопии.
- Стробоскопии.
- Фибробронхоскопии. Тут осмотр тканей трахеи производится с использованием зонда, оснащенного миниатюрной видеокамерой. При этом врачи могут взять их фрагменты для последующего гистологического анализа.
- Артериографии. Такое исследование проводится с применением контрастного вещества. Она необходима для подтверждения или опровержения присутствия ангиомы.
- КТ или МРТ. Данные методики помогут точно установить причину и тип патологии.
- Бодиплетизмографии. Используется исследование для определения степени сужения трахеи, утраты дыхательной функции.
Только комплексное обследование позволит установить точный диагноз. Неправильно выбранное лечение способствует дальнейшему развитию патологического процесса.
Экстренная помощь пострадавшему
Если ее не оказать человеку при остро возникнувшем приступе, то он умрет. Причем все мероприятия лучше проводить на первой стадии развития патологического процесса, так как потом они просто не помогут. Нужно произвести такие действия:
- Организовать приток воздуха. Следует в комнате открыть окна, снять всю одежду, которая мешает дышать, стесняет движения.
- Успокоить больного. Чем больше он будет волноваться, тем сильнее будет спазм.
- Если приступ начался у ребенка, для отвлечения его внимания на стопы разрешается положить горчичники.
- Пациенту можно дать выпить теплый чай, причем небольшими глотками.
Вызвать скорую помощь следует обязательно, даже если состояние пострадавшего улучшилось.
Консервативное лечение
Лечение стеноза трахеи производится разными способами. Если патология имеет хронический характер, то на первых этапах поможет консервативная терапия. Пациенту назначаются такие препараты:
- Муколитики: "АЦЦ", "Лазолван".
- Противокашлевые: "Синекод".
- Витаминные комплексы, антиоксиданты: "Токоферол".
- НПВС: "Нимесил".
- Иммуностимуляторы.
Лечение рубцового стеноза трахеи производится при помощи трахеоскопии. В образовавшиеся стриктуры вводится специальный препарат, который содержит ферменты, глюкокортикоиды. Практикуется также орошение антисептиками и антибактериальными препаратами.
Не менее полезными способами терапии патологии являются акупунктура, физиотерапевтические процедуры, а также массаж. Также помогают специальные упражнения при стенозе трахеи. Вот несколько из них:
- парные короткие вдохи через рот, длинный, медленный выдох через нос;
- длинный, медленный вдох чрез рот, парные короткие выдохи через нос;
- при зажатом носе: длинный, медленный вдох, парные короткие выдохи;
- имитация парных вдохов-выдохов при помощи мышц живота с закрытым носом и ртом.
Что касается острой формы заболевания, то для улучшения состояния пациенту внутривенно вливают стероидные препараты. Такая терапия длится 3-4 дня, после чего лечение еще неделю осуществляется при помощи пероральных средств.
Оперативное вмешательство
В случае отсутствия эффекта от консервативной терапии, пациенту назначается хирургическое лечение стеноза трахеи. Причем операции могут быть разными. Одни из них направлены на сохранение органа и восстановление его функции, а другие являются радикальными и предусматривают установку искусственного протеза.
К органосохраняющим операциям относятся:
- Бужирование при помощи эндоскопа.
- Удаление рубцов и их спаек.
- Дилатация с использованием баллона.
- Лазерная вапоризация.
Не менее популярным является установка стента. Однако такое вмешательство носит временный характер. Через 1,5 года приспособление удаляется. Если же такие процедуры неэффективны, то у человека удаляется зауженный фрагмент трахеи с последующим наложением анастомоза.
Если причиной развития стеноза является опухоль, то ее нужно удалить. Тут уже берется во внимание характер новообразования и риск онкологического заболевания. Иногда применяется пересадка трахеи.
Особенности подготовки к операции
Любое оперативное вмешательство требует подготовки. При ее правильном осуществлении снижается риск возникновения осложнений. Делать операцию должен только опытный хирург. При этом пациент проходит всестороннюю предварительную диагностику.
Если случилась острая форма стеноза, то тут придется в срочном порядке делать трахеостомию. При этом во избежание инфицирования раны место разреза нужно тщательно дезинфицировать.
Особенности проведения операции
Указанная процедура является очень серьезной. За 2 суток до ее проведения пациенту придется пройти курс антибиотикотерапии. Он поможет избежать гнойных осложнений, а также инфицирования раневой поверхности. Если ситуация тяжелая и приходится делать экстренную трахеостомию, то антибиотики вводятся прямо во время вмешательства.
При назначении операции врач оценивает анатомические особенности пациента, степень гипоксии. Любое вмешательство такого типа осуществляется под общим наркозом.
Операция на гортани и трахее требует высокого мастерства от врача. Она сложна и технологична. Если нужна установка протеза, то нужно определить, постоянным он будет или временным. Во втором случае изделие извлекается из трахеи после достижения положительного результата.
При выборе протеза нужно обращать внимание на гипоаллергенность, качество материалов (они должны быть биологически совместимыми, нетоксичными, экологически чистыми). Также искусственная трубка обязана быть достаточно гибкой, но упругой, быть устойчивой к воздействию внутренних и внешних негативных факторов.
Длительность использование временного протеза определяется индивидуально. Все зависит от того, насколько быстро будет восстанавливаться функциональность органа.
Период реабилитации
После того как пациент будет выписан из стационара, он продолжает оставаться под наблюдением оперировавшего его хирурга. Каждые 2-3 недели производится диагностика дыхательной функциональности человека. В период послеоперационного восстановления пациенту назначаются физиотерапевтические процедуры, ингаляции, а также дыхательные упражнения.
К работе человек может приступать не ранее, чем через 2-3 недели. Если у больного диагностирована хроническая форма патологии, то тут период нетрудоспособности гораздо длиннее. Важно помнить, что во время восстановления противопоказаны тяжелые физические нагрузки, спиртные напитки и сигареты. Спортивные тренировки можно будет возобновить, как только разрешит врач.
Профилактика патологии
Для того чтобы избежать повторного приступа или не допустить развития приобретенной формы заболевания. Для этого нужно соблюдать такие профилактические меры:
- Вовремя лечить любые воспалительные и инфекционные процессы в организме. Особое внимание нужно уделить лимфатической системе и щитовидной железе.
- Предупреждать болезни дыхательной системы, респираторные инфекции.
- Каждый год проходить профилактический осмотр, делать флюорографию.
- Избегать вдыхания табачного дыма или химических веществ.
- При наличии трахеостомической трубки за ней нужно тщательно ухаживать.
Стеноз - тяжелая патология, при которой сужается просвет верхней части дыхательной системы. Она является очень опасной для жизни, поэтому при наличии симптомов необходимо обязательно обратиться к доктору.
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
9. Какой основной дыхательный шум наиболее часто выслушивается при наличии полости, соединяющейся с бронхом (диаметром менее 5 см)?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
10. Какой основной дыхательный шум наиболее часто выслушивается при наличии полости, соединяющейся с бронхом (диаметром более 5 см)?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
11. Какой основной дыхательный шум наиболее часто выслушивается при долевом воспалительном уплотнении?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание;
Д. Смешанное бронховезикулярное дыхание.
12. Какой основной дыхательный шум наиболее часто выслушивается при начальной стадии долевого воспаления?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
13. Какой основной дыхательный шум наиболее часто выслушивается при закрытом пневмотораксе?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
14. Какой основной дыхательный шум наиболее часто выслушивается при обтурационном ателектазе?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
15. Какой основной дыхательный шум наиболее часто выслушивается при сужении мелких бронхов?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
16. Какой основной дыхательный шум наиболее часто выслушивается при гидротораксе?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
17. Какой основной дыхательный шум наиболее часто выслушивается при интерстициальном отёке лёгких?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
18. Какой основной дыхательный шум наиболее часто выслушивается при компрессионном ателектазе?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
19. Какой основной дыхательный шум наиболее часто выслушивается при заращении плевральной полости?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
20. Какой основной дыхательный шум наиболее часто выслушивается при эмфиземе лёгких?
А. Ослабленное везикулярное дыхание;
Б. Амфорическое дыхание;
В. Бронхиальное дыхание;
Г. Жёсткое дыхание.
21. Чем обусловлено появление влажных крупнопузырчатых хрипов?
А. Вязкая мокрота в крупных бронхах;
Б. Вязкая мокрота в мелких бронхах и (или) их спазм;
В. Жидкая мокрота в крупных бронхах или полостях, сообщающихся с бронхом;
Г. Жидкая мокрота в мелких бронхах при сохранённой воздушности окружающей лёгочной ткани;
Д. Жидкая мокрота в мелких бронхах и воспалительное уплотнение окружающей легочной ткани.
22. Чем обусловлено появление влажных мелкопузырчатых незвонких хрипов?
А. Вязкая мокрота в крупных бронхах;
Б. Вязкая мокрота в мелких бронхах и (или) их спазм;
В. Жидкая мокрота в крупных бронхах или полостях, сообщающихся с бронхом;
Г. Жидкая мокрота в мелких бронхах при сохранённой воздушности окружающей лёгочной ткани;
Д. Жидкая мокрота в мелких бронхах и воспалительное уплотнение окружающей легочной ткани.
23. Чем обусловлено появление влажных мелкопузырчатых звонких хрипов?
А. Вязкая мокрота в крупных бронхах;
Б. Вязкая мокрота в мелких бронхах и (или) их спазм;
В. Жидкая мокрота в крупных бронхах или полостях, сообщающихся с бронхом;
Г. Жидкая мокрота в мелких бронхах при сохранённой воздушности окружающей лёгочной ткани;
Д. Жидкая мокрота в мелких бронхах и воспалительное уплотнение окружающей легочной ткани.
24. Чем обусловлено появление сухих свистящих (дискантовых) хрипов?
А. Вязкая мокрота в крупных бронхах;
Б. Вязкая мокрота в мелких бронхах и (или) их спазм;
В. Жидкая мокрота в крупных бронхах или полостях, сообщающихся с бронхом;
Г. Жидкая мокрота в мелких бронхах при сохранённой воздушности окружающей лёгочной ткани;
Д. Жидкая мокрота в мелких бронхах и воспалительное уплотнение окружающей легочной ткани.
25. Чем обусловлено появление крепитации?
А. Наличие в альвеолах (пристеночно) небольшого количества экссудата или транссудата;
Б. Воспаление листков плевры;
В. Альвеолы полностью заполнены экссудатом или транссудатом;
Г. Вязкая мокрота в крупных бронхах;
Д. Вязкая мокрота в мелких бронхах и (или) их спазм.
26. Чем обусловлено появление сухих жужжащих (басовых) хрипов?
А. Наличие в альвеолах (пристеночно) небольшого количества экссудата или транссудата;
Б. Воспаление листков плевры;
В. Альвеолы полностью заполнены экссудатом или транссудатом;
Г. Вязкая мокрота в крупных бронхах;
Д. Вязкая мокрота в мелких бронхах и (или) их спазм.
27. Чем обусловлено появление шума трения плевры?
А. Наличие в альвеолах (пристеночно) небольшого количества экссудата или транссудата;
Б. Воспаление листков плевры;
В. Альвеолы полностью заполнены экссудатом или транссудатом;
Г. Вязкая мокрота в крупных бронхах;
Д. Вязкая мокрота в мелких бронхах и (или) их спазм.
28. Чем обусловлено появление дискантовых хрипов?
А. Наличие в альвеолах (пристеночно) небольшого количества экссудата или транссудата;
Б. Воспаление листков плевры;
В. Альвеолы полностью заполнены экссудатом или транссудатом;
Г. Вязкая мокрота в крупных бронхах;
Д. Вязкая мокрота в мелких бронхах и (или) их спазм.
ПРАВИЛЬНЫЕ ОТВЕТЫ:
1-г; 2-б; 3-а; 4-а; 5-б; 6-в; 7-г; 8-а; 9-в; 10-б; 11-в; 12-а; 13-а; 14-а; 15-г;
16-а; 17-а; 18-в; 19-а; 20-а; 21-в; 22-г; 23-д; 24-б; 25-а; 26-г; 27-б; 28-д.
ПРАКТИЧЕСКИЕ НАВЫКИ:
1. Научиться методике аускультации лёгких.
2. Уметь интерпретировать аускультативные данные, выслушиваемые над лёгкими.
САМОСТОЯТЕЛЬНАЯ РАБОТА:
Аускультация легких в норме и при патологии.
литература:
1. Гребенёв А.Л., Шептулин А.А. Непосредственное исследование больного. М. : Медицина, 1999.
2. Ивашкин В.Т, Султанов В.К. Пропедевтика внутренних болезней : Практикум. – Санкт-Петербург, 2000.
3. Курс лекций по пропедевтике внутренних болезней.
4. Пропедевтика внутренних болезней / под ред. А.Л. Гребенёва. – М.: Медицина, 2002 (5 издание).
1. Мухин Н.А., Моисеев В.С. Основы клинической диагностики внутренних болезней (пропедевтика). – М. : Медицина, 1997.
2. Шамов И.А. Пропедевтика внутренних болезней. – Махачкала : Юпитер, 2002 (5 издание).
3. Губергриц А.Я. Непосредственное исследование больного. – М. : Медицина, 1972.
Аускультативные симптомы, характерные для поражения миокарда (миокардит, инфаркт миокарда)?
б) приглушение тонов, акцент 2 тона во II межреберье слева, иногда систолический шум у мечевидного отростка.
в) ослабление I тона и систолический шум у мечевидного отростка, акцент 2 тона во II межреберье слева.
г) приглушение тонов, иногда систолический шум на верхушке, положительный симптом Сиротинина - Куковерова.
д) усиление 1 тона на верхушке, раздвоение 2 тона на верхушке, диастолический шум на верхушке, акцент 2 тона во II межреберье слева.
е) ослабление 2 тона и диастолический шум во II межреберье справа, который проводится по грудине.
2. Признак, наиболее всего характерный для органических шумов сердца… .
а) отношение шума к той или другой фазе деятельности желудочков
б) изменение громкости шума (убывающий, нарастающий)
в) характер шума (мягкий, грубый, дующий, свистящий и т.д.)
г) место наилучшего выслушивания и характер проведения шума
3. Признак, более всего характерный для митральной недостаточности… .
а) систолический шум на верхушке сердца, иррадиирущий в левую подмышечную область
б) шум на верхушке сердца в начале систолы
в) систолический шум на верхушке, ослабевающий при глубоком вдохе, в конце выдоха шум
4. Место наилучшего выслушивания шума трения перикарда… .
а) верхушка сердца
б) область абсолютной тупости сердца
в) область основания сердца над рукояткой грудины
г) у мечевидного отростка
5. Наиболее характерные изменения шума трения перикарда… .
а) шум нарастает при усилении прижатия стетоскопа к грудной клетке
б) шум усиливается при наклоне туловища больного вперед
в) шум усиливается в положении на левом боку
г) шум усиливается в положении на правом боку
6. Место наилучшего выслушивания систолического шума при стенозе устья аорты… .
а) II межреберье у правого края грудины
б) на верхушке сердца
в) в точке Боткина-Эрба
г) у мечевидного отростка
7. Наиболее характерные зоны проведения диастолического шума при недостаточности клапанов аорты… .
а) по направлению тока крови в сторону левого желудочка (у левого края грудины, в точке Боткина-Эрба)
б) к мечевидному отростку
в) в левую подмышечную область
8. Место наилучшего выслушивания пресистолического (диастолического) шума при митральном стенозе… .
а) в области верхушки сердца
б) в области проекции митрального клапана
в) у мечевидного отростка
г) у основания сердца
д) вдоль левого края грудины
9. Наиболее характерная зона проведения систолического шума при сужении устья легочной артерии… .
а) с места наилучшего выслушивания (II межреберье слева у грудины), вниз и вправо, по направлению к правому желудочку
б) на сосуды шеи
в) в левую подмышечную область
10. Положение, в котором у больного лучше выслушивается систолический шум при митральной недостаточности… .
а) в положении больного лежа
б) в положении больного стоя
в) в положении сидя, наклонившись вперед
11. Место наилучшего выслушивания 3-х створчатого клапана… .
а) в области верхушки сердца
б) II межреберье у левого края грудины
в) II межреберье у правого края грудины
г) у мечевидного отростка справа
12. Место наилучшего выслушивания 2-х створчатого клапана… .
а) в области верхушки сердца
б) II межреберье у правого края грудины
в) у мечевидного отростка
Ответы к тестам:
| 1. а 2. г 3. а 4. б | 5. а 6. а 7. а 8. а | 9. а 10. а 11. г 12. а |
Приложение 2. Ситуационные задачи
Задача 1.
Задача 2.
К ревматологу обратился больной Т., 40 лет, с жалобами на ознобы, потливость, повышение температуры в течение месяца до 37,5 -38,0 С. В анамнезе: ревматизм, недостаточность митрального клапана, по поводу которого находился на учете у ревматолога.
Объективно: заметна бледность кожных покровов с умеренным желтушным оттенком, рассеянная единичная петехиальная сыпь. Пульс учащен, ритмичный, удовлетворительного наполнения. Сердце расширено влево до среднеключичной линии, верхушечный толчок в области шестого межреберья, первый тон на верхушке ослаблен, второй тон на аорте ослаблен, выслушивается систолический шум на верхушке и диастолический - во втором межреберье справа. Артериальное давление 150/60 мм рт. ст. Живот, печень и селезенка умеренно увеличены.
Что должен заподозрить врач? Какое важное исследование он должен назначить для подтверждения своей мысли?
Задача 3.
Больной К., 28 лет, к концу рабочего дня обратился к врачу с жалобами на одышку, возникающую при физическом напряжении, сердцебиение, быструю утомляемость. Врач обратила внимание на цианоз губ, умеренные отеки в области голеностопных суставов. Объективно: сердце расширено влево, 1-й тон на верхушке ослаблен, выслушивается систолический шум, проводящийся в подмышечную область.
О каком поражении сердца должен подумать врач (мышечном или клапанном)? Какие исследования необходимо назначить для уточнения диагноза?
Задача 4.
У больного выслушивается протодиастолический ритм галопа, ослаблен первый тон на верхушке, определяется дефицит пульса в 15 ударов/мин., на верхушке выслушивается систолический шум, распространяющейся в левую подмышечную область.
О каком поражении сердца следует думать? Как изменились границы сердца? Каким будет второй тон? Изменится ли артериальное давление?
Задача 5.
Сердце имеет аортальную конфигурацию, второй тон на аорте резко ослаблен, на верхушке периодически выслушивается систолический шум.
При каком поражении сердца может быть подобная симптоматика? Какой будет определяться пульс у данного больного? Изменится ли артериальное давление и первый тон сердца? Будут ли выслушиваться другие шумы?
Задача 6.
У больного несколько ослаблен первый тон на верхушке, в области основания мечевидного отростка выслушивается систолический шум, зона его проведения ограничена.
О каком пороке должен подумать врач? Изменятся ли границы относительной тупости сердца? Какие исследования необходимо назначить?
Ответы к ситуационным задачам:
Задача 1.
Задача 2.
Врач должен заподозрить бактериальный эндокардит, возникший на фоне уже имеющегося заболевания сердца - ревматического порока сердца и сопровождающийся бактериемией и поражением различных органов и систем: тромбоэмболические осложнения, иммуновоспалительные (нефрит, васкулит, гепатит и др.) и дистрофические изменения внутренних органов.
Необходимо назначить исследование крови на стерильность на высоте лихорадки 4-5 раз с определением чувствительности флоры к антибиотикам.
Задача 3.
Врач должен подумать об органическом поражении клапанов сердца - о недостаточности 2-х створчатого клапана, т.к. выявлен эпицентр (область максимального выслушивания) шума - верхушка сердца; имеется зона проведения шума - подмышечная область. Кроме того, выявлено ослабление I тона на верхушке и обнаружено смещение левой границы относительной тупости сердца влево (именно негерметичное смыкание митрального клапана приводит к регургитации крови во время систолы левого желудочка в левое предсердие, этим увеличивая преднагрузку на данные отделы, что сопровождается гипертрофией и дилатацией ЛП и ЛЖ).
Для уточнения диагноза необходимо назначить электрокардиографию (ЭКГ) и ультразвуковое сканирование сердца (ЭхоКГ).
Задача 4.
Следует подумать о недостаточности митрального клапана, сердечной недостаточности, мерцательной аритмии.
Перкуторно выявляется смещение границы вверх и влево за счёт увеличения левого предсердия и левого желудочка.
При повышении артериального давления в малом круге кровообращения появляется акцент второго тона над лёгочным стволом.
Артериальное давление не изменится.
Задача 5.
Подобная симптоматика может наблюдаться при аортальной недостаточности, относительной недостаточности митрального клапана.
Пульс скорый, высокий, большой. АД изменяется: повышается систолическое давление, а диастолическое снижается, повышается пульсовое давление. I тон у верхушки ослаблен, т.к. отсутствует период замкнутых клапанов.
Выслушивается диастолический шум на аорте и в точке Боткина-Эрба - мягкий, дующий, убывающий протодиастолический.
Реже появляется диастолический (пресистолический) шум - шум Флинта.
Задача 6.
В данном случае врач должен подумать о недостаточности трехстворчатого клапана. Перкуторно отмечается значительное смещение границ сердца вправо за счёт гипертрофии правого предсердия и правого желудочка.
Назначаются исследования: Эхо-КГ, ЭКГ, рентгенография органов грудной клетки.
1.Тема и её актуальность:
Исследование сосудов. артериальный пульс и его свойства, исследование вен. измерение артериального давления. суточное мониторирование артериального давления. лабораторные методы исследования в кардиологии
Исследовани6е сосудов является неотъемлемой частью обследования больного с заболеваниями органов кровообращения, а определять свойства пульса должен уметь врач любой специальности (терапевт, хирург, акушер-гинеколог, стоматолог, педиатр), также как уметь измерять АД. Необходимо отметить, что нередко клиническая симптоматика повышения АД или его понижение АД может быть сходной (головокружение, шум в ушах и др.), а тактика ведения больного противоположной.
2. Учебные цели:
освоить методику осмотра артерий и вен, пальпацию периферических сосудов и клиническую оценку артериального пульса.
усвоить методики измерения АД и оценки его показаний.
познакомиться с инструментальными методами исследования сосудов (сфиллография, осциллография, капилляроскопия, определение скорости пульсовой волны, допплерография); функциональными методами исследования системы органов кровообращения (ЭХО КГ, рентгенологические, радиоизотопные и др.).
В результате освоения темы занятия студенты должны уметь:
проводить осмотр сосудов;
определять свойства артериального пульса;
выделять симптомы; выявленные осмотром и пальпацией сосудов; дать клиническую оценку полученным данным;
измерять артериальное давление по методу Короткова; дать клиническую оценку полученным данным;
Для формирования умений студенты должны знать:
жалобы больных при заболеваниях сосудов;
данные осмотра и пальпации сосудов;
методику измерения артериального и венозного давления;
нормативы АД и ВД;
3. Материалы для самоподготовки к освоению данной темы:
Вопросы для самоподготовки:
1.Какие изменения формы пульса Вы знаете? Их причины?
2.Что такое артериальное давление?
3.Какие факторы определяют уровень артериального давления?
4.Что такое пульсовое давление?
5.Какие нормативы артериального давления?
6.Как может измениться артериальное давление в условиях патологии?
7.Что такое венозное давление? Его нормативы.
4.Вид занятия: практическое занятие.
5.Продолжительность аудиторной СРС: 80 минут.
Содержание занятия.
7.1. Контроль исходного уровня знаний и умений.
Читайте также:

