При позитивной сцинтиграфии опухоль будет выглядеть
Сканирование с использованием радиоактивных изотопов является простой и наиболее широко распространенной техникой обнаружения опухолевых метастазов. В ряде случаев эта методика бывает весьма неточна, т. е. выдает большой процент некорректных результатов. Это может быть связано, с одной стороны, с недостаточной чувствительностью детектирующих методов (влияет на процент позитивных результатов в опухолевой ткани), а с другой стороны — с низкой специфичностью (влияет на процент негативных результатов в здоровой ткани).
Однако доза получаемой пациентами радиации крайне низка, методика признана безопасной и обладает хорошей воспроизводимостью результатов. Кроме того, она относительно дешева в применении.
Изотопное сканирование наиболее ярко проявляет себя в диагностике скелетных метастазов. Сканирование костной ткани в настоящее время является процедурой, которую наиболее часто проводят в большинстве сервисных клинико-диагностических лабораторий. В сканировании обычно используют фосфоросодержащие соединения, помеченные технецием.
Изотопы быстро накапливаются в костной ткани, причем уровень поглощения зависит от регионального кровоснабжения и скорости образования новых костных тканей. Так как метастазы обычно характеризуются усиленным кровоснабжением и повышенной активностью остеобластов, эти области накапливают изотопные метки более интенсивно, чем здоровые ткани. У данного правила есть и исключения. Например, множественная миелома характеризуется крайне низкой активностью остеокластов.
Так как процесс поглощения изотопов является неспецифическим процессом, множество причин могут вызвать его увеличение. Трещины и переломы ребер, артриты и деформации позвоночника при остеопорозе — все это может вызвать повышенное поглощение изотопной метки и быть ошибочно принято за наличие метастазов у больных раком. Таким образом, наличие единичной области повышенного поглощения изотопа следует интерпретировать с большой осторожностью.
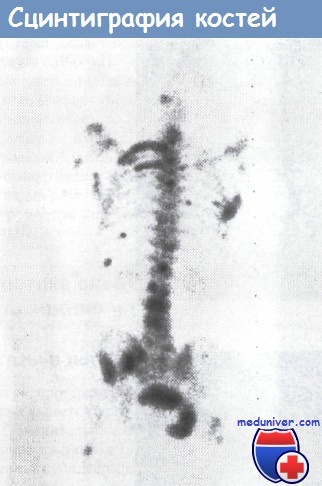
Изотопное сканирование костей скелета обнаруживает многочисленные костные метастазы.
Представлены исследования больного карциномой простаты.
При обнаружении данного факта следует обследовать подозрительную область организма радиографически, а если потребуется, то и с помощью компьютерно-томографических методов. Особенно это касается обнаружения единичных областей повышенного поглощения в позвоночном столбе, так как для него характерна высокая вероятность дегенеративных заболеваний. И все же обнаружение областей повышенного накопления радиоактивной метки у онкологических больных чаще всего бывает связано с возникновением вторичных опухолей, и каждый такой случай нуждается в тщательной проверке.
При обнаружении множества очагов повышенного накопления изотопа почти с уверенностью можно говорить о распространении опухоли. В настоящее время изотопное сканирование костей считается основной диагностической процедурой в определении стадии заболеваемости и проводится у всех больных с первичной карциномой молочной железы.
При диагностике опухолей печени в сканировании используют серный коллоид, меченный 99m Тс. Метастазы детектируются как области пониженного поглощения изотопа. Изотопное сканирование печени является менее точным методом, чем КТ-сканирование, и использование этой методики в последнее время постоянно сокращается.
Для обнаружения отдаленных метастазов при колоректаль-ном раке сейчас используют сцинтиграфию — новую методику с применением следовых количеств меченных монокло-нальных антител. При раке молочной железы и злокачественной меланоме сейчас часто практикуется удаление железы Вирхова как альтернатива стандартной региональной лимфаденоктомии.
При хирургическом удалении железы Вирхова часто отпадает необходимость в чистке подмышечных лимфоузлов — например, у больных раком молочной железы эта операция с вероятностью 95% предотвращает их поражение. Данная методика требует предварительного проведения лимфосцинтиграфии для точной локализации железы и минимализации хирургического вмешательства.
В диагностике опухолей нейроэндокринной системы для точной локализации метастазов можно пометить лекарственные препараты, такие как окситоцин (аналог соматостатина), которые будут специфически связываться с соматостатиновыми рецепторами.
Статическая позитивная сцинтиграфия
Метод визуализации исследуемых объектов и количественная оценка распределения введенного в организм диагностического органотропиого РФП. Статический режим исследования предполагает однократную регистрацию изображения объекта. Позитивная сцинтиграфия позволяет проводить поиск опухолевых очагов во всем организме больного и осуществлять количественную оценку активности опухолевой ткани. В основе позитивной сцинтигра- фии опухолей лежит использование туморотропных РФ11, которые могут содержать гамма-излучающие радионуклиды (гамма-сцин- тиграфия) или позитрон-излучающие радионуклиды (ПЭТ). В зависимости от механизма включения РФП в опухолевую ткань выделяются отдельные варианты позитивной сциптиграфин опухолей.
- ? Тс-технетрил имеет наибольшую практическую ценность в диагностике рака молочной железы и его регионарных метастазов (сцинтимаммография). Кроме того, позитивная сцинтиграфия с 99 "'Тс применяется для диагностики опухолей головного мозга, щитовидной и паращитовидных желез, легких, мягких тканей и костей.
- ? Технеций |99тТс] сестамиби — комплекс технеция с ди- меркаптоянтарной кислотой — при попадании в кровяное русло имеет биохимическое сходство с фосфатным ионом. Обмен фосфата как аналога кальция регулируется кальцитопином — опухолевым маркером медуллярного рака щитовидной железы. Сцинтиграфия с 99 "'Тс-карбомек — очень информативный метод диагностики медуллярного рака щитовидной железы (чувствительность — 95%, специфичность — до 100%) и эффективный способ мониторинга этих пациентов после операции.
- ? Галлия [67Ga| цитрат, подобно железу, транспортируется из крови сывороточным белком трансферрином и связывается внутри опухолевой клетки со специфическими траисферриновыми рецепторами, которых в этих клетках значительно больше, чем в нормальных. Сциитиграфия с галлия [67Ga] цитратом используется для мониторинга лечения злокачественных лимфом и диагностики их рецидивов (диагностическая чувствительность и диагностическая специфичность — 95 и 89% соответственно). При первичной диагностике лимфом сциитиграфия с [67Ga] не обладает достаточной специфичностью, поскольку РФП может интенсивно включаться в воспалительные очаги, а также в лимфоузлы при туберкулезе и саркоидозе.
РФП на основе радиоактивного йода:
- ? l2,i l-MIBG (метайодбеиз1!лгуаниди11) — соединение, сходное по химической структуре с норадреналином. Поэтому оно включается и накапливается в секретирующих катехоламины хромаффинных клетках и происходящих из них опухолях. Сциитиграфия с l2i I-MIBG эффективна в диагностике феохромоцитомы, нейробластомы и карцииоидов.
- ? |23 1-1МТ — меченный йодом аналог аминокислоты тирозина. При внутривенном введении конкурируете природными L-амиио- кислотами за транспорт в нормальную и опухолевую ткань головного мозга. Опухоль обладает более высоким уровнем транспорта и на этом основана дифференциальная диагностика с помощью |23 1-1МТ глиом и доброкачественных опухолей головного мозга.
- ? 12,1 1-IlJdR — меченный йодом аналог тимидина. Как маркер синтеза ДНК отражает скорость пролиферации клеток в нормальных и опухолевых тканях, поэтому используется для диагностики рака молочной и предстательной желез, яичников, печени, головного мозга.
- ? l23 I-IBZM разработан для диагностики меланомы. Механизм накопления в опухоли объясняется специфическим связыванием РФП с рецепторами мембраны мелаиоцитов.
Сциитиграфия с натрия йодидом |3| 1 применяется для диагностики метастазов рака щитовидной железы в легкие, кости, лимфатические узлы и для определения показаний к радиойодтерапии. Диагностика основана на способности метастазов, подобно ткани железы, участвовать в обмене йода, что возможно лишь в отсутствие самой железы. В связи с этим радиойодтест метастазов проводится только через 4-6 нед. после тиреоидэктомии, когда произойдет дифференциация метастазов и функционально активные клетки начнут концентрировать | И 1 и визуализироваться на сцин- ти граммах.
В настоящее время в зарубежной практике официально утверждены и разрешены для использования только четыре РФ 11 на основе меченых МКА. Два из них применяются для диагностики колоректального рака, один — для рака предстательной железы и еще один — для мелкоклеточного рака легкого.
Сцинтиграфия на основе рецепторного анализа. Базируется па использовании меченых природных или синтетических аналогов биологически активных веществ (пептидов или гормонов), способных распознавать и связываться с соответствующими рецепторами на поверхности клеток. Благодаря пептидной технологии были созданы меченые аналоги соматостатина (октреотид, депрео- тид) для рецепторной визуализации анудом, имеющих рецепторы соматостатина (гастринома, ВИПома, глюкагонома, иисулинома, карциноид и др.). Успешно применяется меченый синтетический вазоактивный интестинальный пептид ( l23 I-VIP) для диагностики нейроэндокринных опухолей, аденокарцином кишечника и поджелудочной железы, а также гиперэкспреесирующие VlP-рецеп- торы. Изучаются и другие РФП. Среди них можно назвать пептиды, связывающиеся с рецепторами холецистокинина (па клетках рака яичников, мелкоклеточного рака легкого и астроцитомы), инсулиноподобного фактора роста и кальцитонина (па клетках рака молочной железы) и др.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Сцинтиграфия - это получение изображения органов и тканей пациента посредством регистрации на гамма-камере излучения, испускаемого инкорпорированным радионуклидом.
Физиологической сущностью сцинтиграфии является органотропность РФП, т.е. способность его избирательно аккумулироваться в определенном органе - накапливаться, выделяться или проходить по нему в виде компактного радиоактивного болюса.
Гамма-камера представляет собой сложное техническое устройство, насыщенное микроэлектроникой и компьютерной техникой. В качестве детектора радиоактивных излучений применяют сцинтилляционный кристалл (обычно йодид натрия) больших размеров - диаметром до 50 см. Это обеспечивает регистрацию излучения одномоментно над всей исследуемой частью тела. Исходящие из органа гамма-кванты вызывают в кристалле световые вспышки. Эти вспышки регистрируются несколькими ФЭУ, которые равномерно расположены над поверхностью кристалла. Электрические импульсы из ФЭУ через усилитель и дискриминатор передаются в блок анализатора, который формирует сигнал на экране дисплея. При этом координаты светящейся на экране точки точно соответствуют координатам световой вспышки в сцинтилляторе и, следовательно, расположению радионуклида в органе. Одновременно с помощью электроники анализируется момент возникновения каждой сцинтилляции, что дает возможность определить время прохождения радионуклида по органу.
Важнейшей составной частью гамма-камеры, безусловно является специализированный компьютер, который позволяет производить разнообразную компьютерную обработку изображения: выделять на нем заслуживающие внимания поля - так называемые зоны интереса - и проводить в них различные процедуры: измерение радиоактивности (общей и локальной), определение размеров органа или его частей, изучение скорости прохождения РФП в этом поле. С помощью компьютера можно улучшить качество изображения, выделить на нем интересующие детали, например питающие орган сосуды.
При анализе сцинтиграмм широко применяют математические методы, системный анализ, камерное моделирование физиологических и патологических процессов. Естественно, все полученные данные не только отображаются на дисплее, но также могут быть перенесены на магнитные носители, переданы по компьютерным сетям.
Заключительным этапом сцинтиграфии обычно является создание твердой копии изображения на бумаге (с помощью принтера) или пленке (посредством фотокамеры).
В принципе каждая сцинтиграмма в той или иной степени характеризует функцию органа, так как РФП накапливается (и выделяется) преимущественно в нормальных и активно функционирующих клетках, поэтому сцинтиграмма - это функционально-анатомическое изображение. В этом уникальность радионуклидных изображений, отличающая их от получаемых при рентгенологическом и ультразвуковом исследованиях, магнитно-резонансной томографии. Отсюда вытекает и основное условие для назначения сцинтиграфии - исследуемый орган обязательно должен быть хотя бы в ограниченной степени функционально активным. В противном случае сцинтиграфическое изображение не получится. Вот почему бессмысленно назначать радионуклидное исследование печени при печеночной коме.
При анализе сцинтиграмм, в основном статических, наряду с топографией органа, его размерами и формой определяют степень однородности его изображения. Участки с повышенным накоплением РФП называют горячими очагами, или горячими узлами. Обычно им соответствуют избыточно активно функционирующие участки органа - воспалительно измененные ткани, некоторые виды опухолей, зоны гиперплазии. Если же на сиинтиграмме выявляется область пониженного накопления РФП, то, значит, речь идет о каком-то объемном образовании, заместившем нормально функционирующую паренхиму органа, - так называемые холодные узлы. Они наблюдаются при кистах, метастазах, очаговом склерозе, некоторых опухолях.
Синтезированы РФП, избирательно накапливающиеся в опухолевой ткани, - туморотропные РФП, которые включаются преимущественно в клетки, обладающие высокой митотической и метаболической активностью. Вследствие повышенной концентрации РФП опухоль будет вырисовываться на сцинтиграмме в виде горячего очага. Такую методику исследования называют позитивной сцинтиграфией. Для нее создан ряд РФП.
Сцинтиграфия с мечеными моноклональными антителами носит название иммуносцинтиграфии.
Разновидностью сцинтиграфии является бинуклидное исследование, т.е. получение двух сцинтиграфических изображений с использованием одновременно вводимых РФП. Такое исследование проводят, например, для более отчетливого выделения мелких паращитовидных желез на фоне более массивной ткани щитовидной железы. С этой целью одновременно вводят два РФП, один из которых - 99m Т1-хлорид - накапливается в обоих органах, другой - 99m Тс-пертехнетат - только в щитовидной железе. Затем с помощью дискриминатора и компьютера из первого (суммарного) изображения вычитают второе, т.е. выполняют процедуру субтракции, в результате чего получают итоговое изолированное изображение парашитовидных желез.
Существует особый тип гамма-камер, предназначенный для визуализации всего тела пациента. При этом датчик камеры перемещается над обследуемым пациентом (или, наоборот, пациент перемещается под датчиком). Получающаяся при этом сцинтиграмма будет содержать информацию о распределении РФП во всем теле больного. Таким путем получают, например, изображение всего скелета, выявляя при этом скрытые метастазы.
Для исследования сократительной функции сердца применяют гамма-камеры, снабженные специальным устройством - триггером, который под управлением электрокардиографа включает сцинтилляционный детектор камеры в строго заданные фазы сердечного цикла - систолу и диастолу. В результате этого после компьютерного анализа полученной информации на экране дисплея появляются два изображения сердца - систолическое и диастолическое. Совместив их на дисплее, можно изучить сократительную функцию сердца.

[1], [2], [3], [4], [5], [6], [7], [8]

- Принцип действия сцинтиграфии
- Исследуемые органы и основные назначения
- Подготовка и проведение
- Противопоказания
- Постпроцедурные проявления
- Отзывы
- Видео по теме
Прогрессивный метод исследования внутренних органов, относящийся к специализации ядерной медицины, носит название сцинтиграфия. Основа диагностической ядерной медицины состоит в ведении в организм радионуклидов совместно с фармацевтическими препаратами. Образованные, таким образом, радиофармпрепараты локализуются в отдельных областях тела. Такое исследование позволяет визуально оценить изменения клеточных функций органов, а не только физические и анатомические отклонения.
В отличие от рентгеновских методов, где излучение проходит сквозь тело, и генерируется внешними источниками, радионуклидная диагностика считывает излучение, исходящее изнутри. Уникальность ядерной медицины состоит в том, что изучению подвергаются процессы, происходящие на молекулярном и клеточном уровне. Поскольку изменения в функциональности органов всегда опережают их анатомическую трансформацию, данное исследование значительно расширяет возможности ранней диагностики.
Основными диагностическими методами ядерной медицины являются:
- сцинтиграфия (2D);
- ОФЕКТ – однофотонная эмиссионная компьютерная томография (3D).
Принцип действия сцинтиграфии
Радиофармпрепарат помечается изотопом-маркером. При абсорбции (поглощении) такого препарата исследуемым органом, метка фиксирует гамма-излучение, и передает его на детектор гамма-камеры. Полученная информация, обрабатывается и перестраивается посредством специальной компьютерной программы, и выводится на монитор в двухмерной проекции. Такая визуализация обследуемого объекта (органа) позволяет проанализировать его анатомо-топографического состояние.
По формату получаемых изображений сцинтиграфия может быть:
- статическая (плоская двумерная картинка);
- динамическая (совмещение нескольких статистических картинок);
- ЭКГ-синхронизированная (совместно с электрокардиографией) для оценки функций сердечной мышцы.
Важным аспектом является то, что такое обследование не представляет опасности для организма, не смотря на пугающую некоторых пациентов формулировку радионуклидная диагностика. В отличие от рентгена данную процедуру разрешается проходить еженедельно. Риск при сцинтиграфии предельно малый, поскольку дозы радиоиндикатора, рассчитанной для регистрации данных, недостаточно для облучения организма.
Исследуемые органы и основные назначения
Сцинтиграфия назначается для обнаружения патологии или контроля проводимой терапии при уже диагностированном заболевании.
Перед исследованием щитовидной железы, пациенту, принимающему на постоянной основе йодосодержащие лекарства, необходимо отказаться от них за две недели до процедуры. На процедуре определяется расположение железы, локализация, форма, размеры левой и правой доли, предполагаемая онкологическая патология, состояние узлов щитовидки, причина постоянно повышенного уровня гормонов (прогрессирующий тиреотоксикоз).
Обследование паращитовиной железы проводится:
- для определения причины хрупкости костной системы (остеопороз);
- при обнаружении почечных конкрементов (камней);
- при превышении допустимого уровня гормона, производимого паращитовидной железой (паратгормона);
- в случае предположения доброкачественной (аденомы) или злокачественной (карциномы) опухоли.
Изучение скелета и всей костной системы называется остеосцинтинрафия. Посредством данного метода диагностируются следующие заболевания: онкология костных тканей и стадийность рака, скрытые травмы позвоночника, неопределяемые на рентгенограмме, этиология болевого синдрома, которую не смогли выявить другие методы, степень изменения и разрушения структуры костей скелета, вторичный рак. Подробнее о проведении остеосцинтиграфии можно прочитать в этой статье.
Обследование сердца делают для оценки его структуры, состояния сосудов, выявления патологических процессов, которые не определились другими диагностическими методами. Показаниями служат:
- сложные заболевания миокарда;
- постоперационный анализ результатов;
- недостаточная сократительная способность сердечной мышцы;
- подготовительный этап к операции на сердце;
- наличие поражений клапанного аппарата сердца, в частности, инфекционный эндокардит;
- осложненная ишемия.
Отличие сцинтиграфии миокарда от других органов в двухэтапном проведении: 1-й этап – снимки в состоянии покоя (обычное исследование), 2-й этап – снимки с естественной или искусственной физической нагрузкой. Естественная нагрузка предполагает небольшую тренировку на кардиостеппере или велотренировку. Если человек не в состоянии делать физические упражнения, нагрузку стимулируют при помощи медикаментов, вызывающих учащение сокращений сердца. В конечном итоге врач-радиолог производит сравнительный анализ показателей. С подробным описанием радиодиагностики миокарда можно ознакомиться здесь.
При исследовании печени и почек проводится статическая, и динамическая диагностика. Второй вариант дает объективную картину не только состоянию органов, но и степени их работоспособности.
Почечная сцинтиграфия назначается:
- для уточнения предполагаемого ракового или туберкулезного поражения почек;
- для оценки контроля диагностированного ранее расширения почечной лоханки (гидронефроз);
- после проведенной трансплантации органа;
- для оценки работы надпочечников;
- при невозможности определить другими способами причину затрудненного оттока мочи;
- для обнаружения конкрементов (камней).
Диагностику печени проводят при подозрениях на возникновение кисты, опухоли, гнойного новообразования (абсцесса) в органе. Диагностируются: трансформация рабочих клеток в соединительную ткань (цирроз), и риск его возникновения при наличии у пациента печеночных патологий, механические травмы органа, почечнокаменная болезнь. Радиоизотопная диагностика применяется для установления патологических отклонений в других органах брюшной полости: поджелудочной железе, мочевом пузыре, мочеточнике.
Основной задачей при изучении легочной ткани является выявление осложнений венозного тромбоза – тромбоэмболии легочной артерии (ТЭЛА), а также оценка степени вентиляции легких.
Кроме перечисленных органов и систем, радионуклидная процедура проводится для определения возможных заболеваний головного мозга: нейродегенеративная патология (болезнь Альцгеймера), неврологическое заболевание (болезнь Паркинсона).
С помощью данного метода диагностики можно оценить:
- степень проходимости сосудов и состояние лимфатической системы;
- фиброзно-кистозные и онкологические изменения молочных желез (маммосцинтиграфия).
Подготовка и проведение
Специальная подготовка к сцинтиграфии не предусмотрена. Исключение составляет обследование органов брюшной полости и щитовидная железа. В первом случае следует выдержать 8–12-часовой режим голодания (для оптимизации результатов, пищеварительная система должна быть свободная). При обследовании щитовидки да 2–3 недели нужно отказаться от лекарственных средств, в составе которых присутствует йод.
Если мужчина принимает лекарства для лечения эректильной дисфункции, за 3–4 дня это следует прекратить. Непосредственно перед процедурой пациент должен уведомить доктора о наличии аллергических реакций и заболеваний с хроническим течением (особое внимание уделяется бронхиальной астме).
Радиоизотопная диагностика осуществляется поэтапно. Сперва, пациенту делают внутривенную инъекцию радиоактивного изотопа, интегрированного с медикаментозным препаратом. Перед диагностикой щитовидки, лекарство принимается посредством глотания. Фармпрепарат выбирается согласно той области, которую предполагается исследовать. Дозировка препарата определяется исходя из масштабов обследования и восприимчивости органа.
Костной системе, головному мозгу требуется набольшая доза радиофармпрепарата. Однако пациентам можно не опасаться вреда, поскольку нормативы лучевой диагностики не будут превышены в любом случае.
Кроме того, введенные радиоизотопы обладают свойством распадаться и выводиться из организма за короткий временной интервал. Далее, следует этап ожидания, поскольку кровеносной системе необходимо доставить введенные вещества к конкретной системе или органам.
Интервал между введением вещества и процедурой может варьироваться от нескольких минут до нескольких часов. Это связано с необходимостью равномерного распределения радиоиндикатора. В среднем, для печени требуется около получаса, костно-скелетной системе – 2–3 часа, легким – не более 5–10 минут. Во время радионуклидной диагностики, человек находится в горизонтальном положении.
Противопоказания
Проведение обследования абсолютно противопоказано при аллергической восприимчивости организма и сердечной декомпенсации. Релятивные (относительные) противопоказания следующие:
- перинатальный период у женщин (исследование проводится только по жизненно важным показаниям);
- лактация (кормление малыша грудью приостанавливается на сутки-двое после сканирования, с регулярным сцеживанием молока);
- проведение радиоизопной диагностики в один день с рентгенографией или компьютерной томографией (одну из процедур следует перенести на другое время).
Постпроцедурные проявления
Возникновение побочных эффектов не характерно для радиодиагностики. Особо чувствительные пациенты могут наблюдать у себя аллергические проявления в виде кожных высыпаний, часто возникающие позывы к мочеиспусканию, нестабильность показателей артериального давления. В любом случае, ценность полученных результатов, перевешивает возможные последствия.
На сегодняшний день аппаратами для сцинтиграфии оборудованы в основном крупные медицинские клиники и платные диагностические центры. Выбирая, где сделать радиодиагностику, следует ориентироваться не только на стоимость процедуры, но и на отзывы пациентов, и авторитет медицинского учреждения.
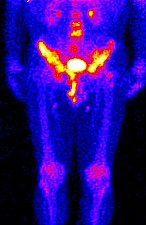
Сцинтиграфия – метод функциональной визуализации, позволяющий оценить повреждения костей, выявлять метастазирующий рак и различные другие заболевания, которые способны повредить кости (в т.ч. травмы и инфекции). Метод сцинтиграфии способен обнаружить проблему раньше, чем рентгенография.
Метод сцинтиграфии заключается во введении в организм радиоактивных изотопов (индикатора), который через крови попадает в кости и накапливается в них. С помощью специальной гамма-камеры делаются снимки радиактивного излучения в костях, несущие информацию об активности и функциональности клеток кости.
Сцинтиграфия может проводиться на отдельных участках тела или на всем теле. Области, не поглощающие изотопы, выглядят как темные пятна, а области, которые поглощают увеличенное количество индикатора, - как светлые пятна. Специалисты, расшифровывающие снимки, определяют наличие переломов, инфекции, а также отдельных видов опухолей.
Сцинтиграфия широко используется в онкологии. Показаниями для проведения сцинтиграфии являются:
- диагностика первичных опухолей костей,
- исследование метастатического поражения костей,
- наблюдение за эффективностью лечения при метастатическом поражении костей скелета.
Сцинтиграфия примерно примерно в 2,5 раза более чувствительный метод диагностики, чем традиционная регтгенография. Метод позволяет обнаруживать изменения, которые будут видны на рентгенологических снимках лишь спустя 3-6 месяцев.
Процедура не требует специальной подготовки. Для облегчения работы специалиста, который будут расшифровать снимки, желательно ему предоставить результаты ранее проведенных рентгенографии, УЗИ, КТ или МРТ, остеосцинтиграфии (если они имеются). Прямо перед проведением исследования следует опорожнить мочевой пузырь. Перед процедурой внутривенно вводится радиоактивный индикатор. Процедура, которая заключается в сканировании гамма-камерой, начинается через 2-4 часа после введения радиофармпрепарата и проводится в положении лежа на спине в двух проекциях. Процедура является безболезненной и длится примерно 1 час.
Риск аллергии на радиоактивный индикатор встречается редко. Большая часть препарата выводится из организма (с мочой) в течение суток.
Результаты исследования обычно бывают готовы через 2 дня. Для нормальных показаний характерно равномерное распределение индикатора по костям. Светлые пятна могут говорить о переломе, раке кости, артрите, инфекции кости (остеомиелите) или болезни Педжета. Темные пятна указывают на области с недостатком радиоактивного индикатора и могут свидетельствовать об определенных типах рака (множественная миелома).
На точность процедуры могут оказывать влияние следующие факторы:
- полный мочевой пузырь (может заблокировать изображение костей таза),
- неспособность оставаться неподвижно.
Сцинтиграфия не отличает патологические и нормальные образования в кости, поэтому результаты обследования должны интерпретироваться вместе с результатами рентгенографии. Для дальнейшего уточнения результатов сцинтиграфии может понадобиться магнитно-резонансная томография (МРТ), компьютерная томография (КТ), биопсия, анализы крови. Необходимо учитывать, что некоторые типы рака при сцинтиграфии скелета не идентифицируются.
Популярные зарубежные онкологические клиники и центры

Госпиталь Св. Марии в Германии на протяжении многих лет занимается вопросами диагностики и лечения широкого спектра онкологических заболеваний. Для этого в госпитале был образован Междисциплинарный онкологический центр, оборудованный самой современной медицинской техникой и приборами. Перейти на страницу >>

Одним из главнейших направлений в работе французского Медико-хирургического Госпиталя Мон Луи является диагностика и лечение злокачественных образований. Для этого широко используется передовое медицинское оборудование, с помощью которого удается выявлять и лечить рак на самых ранних стадиях. Перейти на страницу >>

Одним из важнейших направлений в работе клиники Университета Цукуба в Японии является диагностика и лечение злокачественных новообразований. Клиника находится в авангарде медицинской науки и успешно применяет для лечения рака новейшие методики, в частности широко использует протонную терапию. Перейти на страницу >>

Южнокорейский Госпиталь Менг-Джи большое внимание уделяет лечению злокачественных новообразований. В Госпитале успешно работает Международный медицинский центр, созданный для обслуживания пациентов из других стран, в котором можно получить как практическую, так и консультативную помощь. Перейти на страницу >>

Европейский Институт Онкологии в Милане является одним из ведущих медицинских учреждений не только Италии, но и Европы, специализирующихся на лечении злокачественных опухолей. Широко применяет на практике передовые разработки в области терапии онкологических заболеваний. Перейти на страницу >>

Онкологический центр Клиники Фрайбурга в Германии осуществляет комплексное лечение различных форм раковых опухолей, широко применяя в работе самое передовое диагностическое и лечебное оборудование, благодаря которому удается максимально точно определить локализацию злокачественного новообразования. Перейти на страницу >>

Онкологический центр Северанс, находящийся в Южной Корее, применяет для лечения и диагностики онкологических заболеваний самое инновационное на сегодняшний день медицинское оборудование и технику: установки МРТ, КТ, ПЭТ, ПЭТ/КТ, оборудование для проведения томотерапии, радиохирургии, гипертермии. Перейти на страницу >>

Расположенный в США Онкологический центр Johns Hopkins Kimmel Cancer Center осуществляет высокоточную диагностику и эффективное лечение всех видов и форм онкологических заболеваний как у взрослых, так и у детей. Специалисты центра применяют на практике инновационные разработки в области онкологии. Перейти на страницу >>
Каким должно быть питание при онкологических заболеваниях? Какие продукты абсолютно противопоказаны при той или иной форме рака?
Фитотерапия способна оказать существенную помощь не только в лечении онкологических заболеваний, но также и в их профилактике.
Многих людей, имеющих у себя или у родственников онкологическое заболевание, интересует вопрос: передается ли рак по наследству?
Лечение рака во время беременности является довольно сложным, ведь большинство лекарственных средств обладает токсичностью.
Какие перспективы у беременности после перенесенного онкологического заболевания? Следует ли выдерживать срок после лечения рака?
Профилактика является важной частью общей борьбы с онкологическими заболеваниями. Как же уменьшить вероятность возникновения рака?
Что представляет из себя паллиативное лечение рака? Как оно может повлиять на качество жизни онкологического больного и изменить ее к лучшему?
Учеными разработано достаточно много перспективных методов лечения рака, пока еще не признанных официальной медициной. Но все может измениться!
Как найти силы для борьбы с раком? Как не впасть в отчаяние от возможной инвалидности? Что может послужить надеждой и смыслом жизни?
Бытует такое мнение, что постоянные стрессовые ситуации способны привести к развитию онкологических заболеваний. Так ли это?
Многие онкологические больные часто страдают от резкой потери веса. Чем это вызвано и можно ли как-то справиться с этой проблемой?
Правила ухода за больными, вынужденными постоянно находиться в кровати, имеют свои особенности и их нужно обязательно знать.
Читайте также:

