При локализации злокачественной опухоли в восходящей

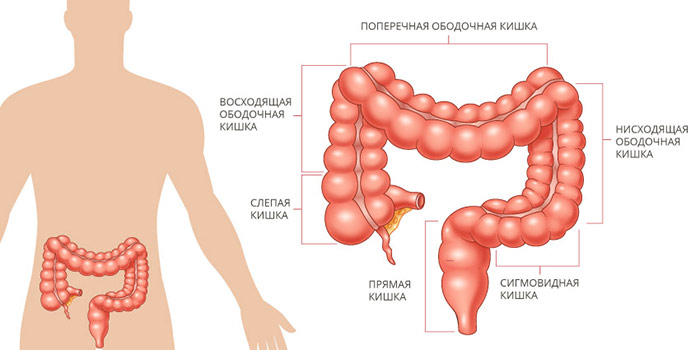
Ободочная кишка составляет примерно 4/5 от общей длины толстой кишки. В ней выделяют четыре отдела: восходящую, поперечную, нисходящую и сигмовидную ободочную кишку. Последняя переходит в прямую кишку.
Обычно возникновению злокачественной опухоли ободочной кишки предшествует возникновение доброкачественного новообразования — полипа. Существуют разные типы полипов, они обладают различным потенциалом к озлокачествлению. Риски повышаются с возрастом, поэтому всем, кому 50 лет и больше, рекомендуется проходить скрининговое эндоскопическое исследование — колоноскопию.
В зависимости от того, в каком анатомическом отделе возникла опухоль, выделяют рак в поперечной ободочной кишке, восходящей и нисходящей, сигмовидной.
- Причины развития рака ободочной кишки
- Классификация
- Стадии рака ободочной кишки
- Как происходит метастазирование рака из ободочной кишки?
- Симптомы
- Осложнения рака ободочной кишки
- Методы диагностики
- Методы лечения
- Прогноз
Причины развития рака ободочной кишки
Нельзя точно сказать, почему у конкретного человека в ободочной кишке возникла злокачественная опухоль. Рак всегда является результатом определенного набора мутаций в клетке, но что к этим мутациям привело — вопрос, на который сложно ответить.
Выделяют некоторые факторы риска, которые повышают вероятность развития колоректального рака:
Ни один из этих факторов не вызовет рак ободочной кишки со стопроцентной вероятностью. Каждый из них лишь в определенной степени повышает риски. На некоторые из этих факторов можно повлиять, например, начать правильно питаться, отказаться от алкоголя и сигарет, заняться спортом.
Классификация
Самая распространенная разновидность рака ободочной кишки и вообще колоректального рака — аденокарцинома. Она развивается из железистых клеток, которые находятся в слизистой оболочке. Аденокарциномами представлено более 96% злокачественных новообразований толстой кишки. В этой группе опухолей выделяют ряд подгрупп. Наиболее агрессивные из них — муцинозный и перстневидноклеточный рак. Такие пациенты имеют самый неблагоприятный прогноз.
Стадии рака ободочной кишки
Рак ободочной кишки классифицируют по стадиям, в зависимости от размеров и глубины прорастания первичной опухоли (T), наличия очагов в регионарных лимфатических узлах (N) и отдаленных метастазов (M). Выделяют пять основных стадий:
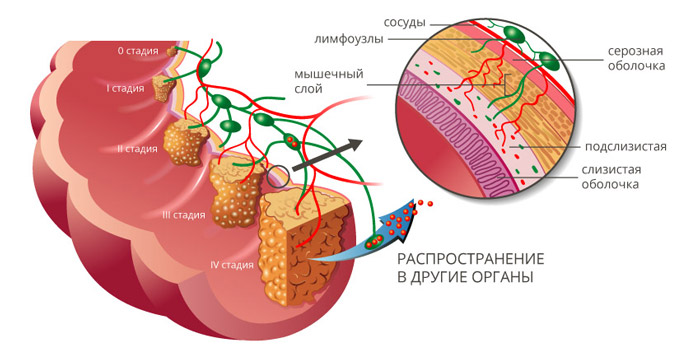
Как происходит метастазирование рака из ободочной кишки?
Рак ободочной кишки может распространяться в другие органы разными способами:
Чаще всего метастазы при раке толстой кишки обнаруживаются в легких и печени, реже — в костях, головном мозге.
Симптомы
Рак толстой ободочной кишки зачастую существует длительное время, не вызывая каких-либо симптомов. Но даже когда симптомы возникают, они неспецифичны и напоминают признаки многих других заболеваний. Если вас беспокоят расстройства из этого списка, скорее всего, у вас не рак, но нужно обязательно посетить врача и пройти обследование:
- запоры или диарея, которые сохраняются в течение нескольких дней;
- изменение внешнего вида стула: если он стал темным, как деготь, или тонким, как карандаш;
- примеси крови в стуле;
- после посещения туалета возникает ощущение, что кишка опорожнилась не полностью;
- боли, спазмы в животе;
- беспричинная слабость, чувство усталости, необъяснимая потеря веса.
Осложнения рака ободочной кишки
Если опухоль блокирует просвет ободочной кишки, у больного развивается кишечная непроходимость. Это состояние проявляется в виде отсутствия стула, сильных болей в животе, тошноты, рвоты, сильного ухудшения общего состояния. Больному немедленно требуется медицинская помощь, иначе может произойти некроз (гибель) участка кишки, разовьется перитонит.
Если опухоль приводит к постоянным кровотечениям, развивается анемия. Пациент становится бледным, постоянно испытывает слабость, его беспокоят головные боли, головокружения. В тяжелых случаях требуется переливание крови.
Метастазирование рака кишки в печень грозит нарушением оттока желчи и развитием механической желтухи — состояния, при котором кожа и слизистые оболочки приобретают желтоватый оттенок, беспокоит кожный зуд, боли в животе, ухудшается общее состояние. Пока не восстановлен отток желчи, становится невозможным проведение активного противоопухолевого лечения.
Состояние, при котором раковые клетки распространяются по поверхности брюшины, называется канцероматозом, при этом развивается асцит — скопление жидкости в животе. Это осложнение развивается при раке ободочной кишки стадии IVC. Асцит ухудшает состояние пациента, затрудняет лечение и резко негативно сказывается на прогнозе.
В Европейской клинике есть всё необходимое для эффективной борьбы с осложнениями злокачественных опухолей ободочной кишки. При неотложных состояниях пациенты получают лечение в полном объеме в отделении интенсивной терапии. Наши хирурги выполняют паллиативные операции, устанавливают стенты при кишечной непроходимости. При механической желтухе мы проводим дренирование, стентирование желчевыводящих путей. При асците наши доктора выполняют лапароцентез (эвакуацию жидкости через прокол), устанавливают перитонеальные катетеры, проводят системную и внутрибрюшинную химиотерапию.
При IVC стадии рака ободочной кишки, когда развивается канцероматоз брюшины, хирурги в Европейской клинике применяют инновационный метод лечения — гипертермическую интраперитонеальную химиотерапию (HIPEC). Удаляют все крупные опухоли, затем брюшную полость промывают раствором химиопрепарата, подогретым до определенной температуры — это помогает уничтожить мелкие очаги. Согласно результатам мировой практики, HIPEC может продлить жизнь онкологического больного до нескольких лет.
Методы диагностики
Если пациента беспокоят симптомы, которые могут указывать на рак ободочной кишки, врач первым делам назначит УЗИ органов брюшной полости и колоноскопию. Эти исследования помогут обнаружить опухоль, а во время колоноскопии можно провести биопсию — получить фрагмент патологически измененной ткани и отправить в лабораторию. Биопсия — самый точный метод диагностики рака.
После того, как рак диагностирован, нужно установить его стадию. Для этого применяют КТ, МРТ, ПЭТ-сканирование. Метастазы в легких выявляют с помощью рентгенографии грудной клетки. Если имеются метастазы в печени, применяют ангиографию — рентгенологическое исследование, во время которого в кровеносные сосуды вводят контрастный раствор.
Дополнительно врач может назначить анализ стула на скрытую кровь, общий и биохимический анализ крови, чтобы выявить анемию, оценить функции печени. Анализы крови на онкомаркеры обычно проводят в процессе лечения, чтобы проконтролировать его эффективность.
Симптомы, возникающие при раке ободочной кишки, могут беспокоить при многих других патологиях. Чаще всего злокачественную опухоль приходится дифференцировать с такими заболеваниями, как кишечные инфекции, хронические воспалительные процессы, геморрой, синдром раздраженного кишечника.
Методы лечения
При раке ободочной кишки возможны разные варианты лечения. Врач выбирает оптимальную тактику, в зависимости от стадии злокачественной опухоли, ее локализации, общего состояния пациента, наличия у него тех или иных осложнений, сопутствующих заболеваний. Выполняют хирургические вмешательства, применяют разные типы противоопухолевых препаратов, проводят курсы лучевой терапии.
Химиотерапия при злокачественных опухолях ободочной кишки может преследовать разные цели:
- Неоадъювантную химиотерапию назначают до хирургического вмешательства, чтобы сократить размеры опухоли и упростить ее удаление.
- Адъювантная химиотерапия проводится после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива.
- В качестве основного метода лечения химиотерапию применяют при поздних стадиях рака, в паллиативных целях.
При злокачественных новообразованиях толстой кишки применяют разные типы химиопрепаратов: капецитабин, 5-фторурацил, оксалиплатин, иринотекан, трифлуридин/типирацил (комбинированный препарат). Чаще всего одновременно используют два или более препаратов, это помогает повысить эффективность лечения.

Таргетные препараты воздействуют более прицельно по сравнению с классическими химиопрепаратами: они направлены на определенные молекулы-мишени, которые помогают раковым клеткам бесконтрольно размножаться и поддерживать свою жизнедеятельность. Чаще всего при злокачественных опухолях кишки применяют две группы таргетных препаратов:
- Ингибиторы VEGF — вещества, с помощью которого раковые клетки стимулируют ангиогенез (образование новых кровеносных сосудов). К этой группе относятся: Зив-афлиберцепт (Залтрап), Рамуцирумаб (Цирамза), Бевацизумаб (Авастин). Их применяют при прогрессирующем раке ободочной кишки, вводят внутривенно раз в 2 или 3 недели, обычно сочетают с химиотерапией.
- Ингибиторы EGFR — белка-рецептора, который находится на поверхности раковых клеток и заставляет их бесконтрольно размножаться. В эту группу входят такие препараты, как Цетуксимаб (Эрбитукс), Панитумумаб (Вектибикс). Ингибиторы EGFR вводят внутривенно раз в неделю или через неделю.
В некоторых случаях применяют препараты из группы ингибиторов контрольных точек. Они блокируют молекулы, которые мешают иммунной системе распознавать и атаковать раковые клетки. К этой группе препаратов относятся: Пембролизумаб (Кейтруда), Ниволумаб (Опдиво), Ипилимумаб (Ервой). Обычно их применяют при неоперабельном, метастатическом раке, когда неэффективна химиотерапия, если произошел рецидив.
Колэктомия может быть выполнена открытым способом (через разрез) или лапароскопически (через проколы в брюшной стенке).
Иногда анастомоз не получается наложить сразу. В таких случаях накладывают временную колостому или илеостому — участок ободочной или подвздошной кишки подшивают к коже и формируют отверстие для отхождение стула. В дальнейшем стому закрывают.
Если опухоль блокирует просвет кишечника, и ее нельзя удалить, накладывают постоянную колостому. Проходимость кишечника можно восстановить с помощью стента — металлического каркаса в виде полого цилиндра с сетчатой стенкой. Такие операции называются паллиативными: они направлены не на удаление рака, а на борьбу с симптомами, улучшение состояния пациента.
Лучевая терапия может быть назначена до (неоадъювантная), после (адъювантная) операции на кишке или в качестве основного метода лечения при метастатическом раке, для борьбы с симптомами.
Если лучевую терапию сочетают с химиотерапией, то такое лечение называется химиолучевой терапией.
Прогноз
Основной показатель, с помощью которого определяют прогноз при онкологических заболеваниях ободочной кишки и других органов — пятилетняя выживаемость. Он показывает процентную долю пациентов, которые остались живы спустя пять лет после того, как им был установлен диагноз.
Пятилетняя выживаемость при колоректальном раке зависит от стадии:
- При локализованном раке (не распространился за пределы кишечной стенки — стадии I, IIA и IIB) — 90%.
- При раке, распространившемся на соседние органы и регионарные лимфатические узлы (стадия III) — 71%.
- При метастатическом раке (стадия IV) — 14%.
Как видно из этих цифр, наиболее успешно лечатся злокачественные опухоли ободочной кишки на ранних стадиях, а при возникновении метастазов прогноз резко ухудшается. Однако, данные показатели носят лишь ориентировочный характер. Они рассчитаны на основе статистики среди пациентов, у которых рак в толстой кишке был диагностирован пять лет назад и ранее. За это время в онкологии произошли некоторые изменения, появились новые технологии, препараты.
Никогда нельзя опускать руки. Даже при запущенном раке с метастазами больному можно помочь, продлить его жизнь, избавить от мучительных симптомов. Врачи Европейской клиники берутся за лечение любых пациентов. Мы знаем, как помочь.
Классификация

Распространенный характер роста злокачественных неоплазий позволяет разделить их на три клинико-анатомические формы.
- Экзофитные опухоли с характерным ростом в просвет пораженной кишки и локализацией в правой ее половине. Выделяют узловые, полипообразные, ворсинчато-папиллярные.
- Эндофитные новообразования, не имеющие четких контуров, и развивающиеся в толще кишечной стенки. Чаще всего располагаются в левой половине ободочной кишки. Различают язвенный, циркулярно-структурирующий, инфильтрирующий.
- Смешанные (комбинированные) неоплазии.
Согласно международной морфологической классификации с учетом клеточного строения рак ободочной кишки подразделяются на следующие категории.
| Гистологическая форма карциномы | Встречаемость |
| Аденокарцинома (высоко-, умеренно-, низкодифференцированная) | 90-95 |
| Муцинозная | 10 |
| Перстневидно-клеточная | 4 |
| Сквамозно-клеточная | Менее 1 |
| Аденгосквамозная | -“- |
| Недифференцированная | -“- |
| Неклассифицируемая | -“- |
Симптомы
Рак ободочной кишки имеет определенные клинические проявления, которые зависят от локализации злокачественного образования, степени распространения опухолевого процесса и наличия осложнений. Однако на ранних этапах формирования они не проявляются, что затрудняет выявление патологии и снижает успех лечения.
Левая и правая стороны данного органа имеют различные физиологические функции, поэтому реагируют на злокачественный процесс по-разному. Если опухоль поразила ткани восходящего отдела ободочной кишки, то начальные признаки таковы: боли, урчание и чувство тяжести в животе, снижение или полная потеря аппетита. Правосторонне поражение приводит к нарушению всасывания питательных веществ, что сказывается на ухудшении процесса пищеварения.
Рак ободочной кишки, развивающийся в нисходящем сегменте, напротив, не связан с болевым синдромом. Его основными признаками становятся запоры, перемежающиеся с диареей, вздутие живота и ощущение плотного тяжелого кома в левой части брюшной полости.
В 1970 году А.М.Ганичкиным было выделено 6 клинических форм развития злокачественного образования:
- токсико-анемическая;
- обтурационная;
- энтероколитическкая;
- псевдовоспалительная;
- диспептическая;
- опухолевая (атипичная).
Наиболее типичными признаками роста опухоли в ободочной кишке, которые заметны без медицинского обследования, являются:
Нарушение нормального процесса пищеварения. Оно характеризуется вздутием и урчанием в животе, появлением отрыжки, тошноты, редко заканчивающейся рвотой, расстройством стула (запоры, поносы), снижением аппетита.
Болевые ощущения. Неприятный дискомфорт может чувствоваться в нижней части живота, левой или правой стороне. Они имеют тянущий, ноющий характер.
Изменение характеристик каловых масс. Помимо нарушения структуры наблюдается появление примесей большого количества слизи, а в некоторых случаях – кровяных сгустков.
Зависимость от локализации
Рак ободочной кишки может локализоваться в любом ее отделе. Согласно статистике более 50% всех поражений выявляется в области сигмовидной и прямой части. Остальное количество злокачественных опухолей, которых намного меньше, развивается в тканях отдельных участков:
- восходящего отдела;
- печеночного угла;
- поперечной ободочной кишки;
- селезеночного угла;
- нисходящего отдела.
![]()
Определение рака поперечной ободочной кишки возможно на основании таких состояний, как:
- непреходящие боли различной степени интенсивности в брюшной полости;
- постоянное урчание и вздутие живота, сопровождающееся отрыжкой;
- чередование диареи и запоров;
- стремительное снижение массы тела вследствие частых приступов тошноты и рвоты;
- выделение патологических примесей в виде слизи, гноя и крови в процессе опорожнения;
- развитие по нарастающей общих признаков интоксикации – головных болей, слабости, быстрой утомляемости, повышенной температуры тела.
Злокачественные опухоли поперечно ободочной кишки выявляются лишь в 9% от общего количества случаев ракового процесса.
Рак восходящей ободочной кишки зачастую определяется симптомами, во многом схожими с клиническими проявлениями иных болезней ЖКТ. Для него является характерным:
![]()
формирование болевого синдрома различной локализации – верхней или подвздошной части, области правого подреберья, паха, всей брюшной полости;- периодическое усиление перистальтики кишечника, при котором отмечается вздутие живота, урчание и чувство распирания вследствие повышенного газообразования, появление отрыжки;
- нарушение нормальной работы кишечника, характеризующееся развитием диареи или запора, а также их чередованием;
- изменение цветовой характеристики каловых масс, которые становятся бурыми из-за значительной примеси крови, а также гноя и слизи;
- образование плотного болезненного инфильтрата с неровной бугристой поверхностью.
Развития патологического процесса восходящего отдела ободочной кишки отмечается в 18% случаев.
При диагностике на раннем этапе прогноз полного излечения составляет 95%.
В структуре злокачественных патологий рак нисходящей ободочной кишки го составляет не более 5% от общего числа случаев. Вследствие малого диаметра этого сегмента и продвижения каловых масс полутвердой консистенции, ведущим признаком патологии является чередование запоров с частым и жидким стулом. У рака ободочной кишки в нисходящем отделе симптомы определяются:
- формированием частичной или полной кишечной непроходимости вследствие перекрытия просвета тканями опухоли;
- возникновением коликообразных болевых ощущений в брюшной полости;
- присутствием в каловых массах крови в виде небольших сгустков или тонких прожилок (она может быть смешана с испражнениями).
При развитии рака печеночного угла происходит быстрое перекрытие просвета патологически разрастающимися тканями. Клиническая картина во многом схожа с той, что развивается при раке восходящего отдела. Наблюдается сильный отек слизистой и снижение подвижности кишки. Ее непроходимость становится препятствием для обследования с помощью эндоскопа и взятия биоптата.
Медленная, но постоянная кровопотеря, которая характерна для поражения печеночного изгиба ободочной кишки, приводит к развитию анемии и появлению таких состояний, как головокружения, слабость, шум в ушах, сонливость, быстрая утомляемость, одышка и головные боли.
Рак селезеночного изгиба ободочной кишки проявляет симптомы, схожие с признаками поражения нисходящего отдела. Болевой синдром в большинстве случаев сочетается с повышенной температурой тела, ригидностью (напряжением) мышц брюшной стенки как спереди, так и в левой части. Нередко происходит скопление каловых масс на участке, расположенном выше опухоли, вследствие чего усиливается брожение и загнивание содержимого. Как результат, наблюдается тошнота, рвота, вздутие живота, задержка стула. Развитие злокачественного процесса в этой части кишки отмечается у 5-10% пациентов.
Осложнения
Рак ободочной кишки при отсутствии своевременного лечения характеризуется наличием ряда осложнений.
- Обтурационная кишечная непроходимость. Возникает в результате перекрытия просвета патологическими тканями. Считается определяющим признаком при поражении нисходящего отдела (левой стороны) ободочной кишки. Выявляется у 15% пациентов.
- Перифокальные воспалительно-гнойные процессы. Образование абсцессов и флегмон в клетчатке характерно при патологиях в восходящем отделе (правой стороне)пораженного органа. Наблюдается у 10% больных.
- Перфорация кишечной стенки. Отмечается у 2% пациентов, поскольку данное осложнение чаще всего приводит к смертности. Это обусловлено изъязвлением и распадом опухолевых тканей, что вызывает разрыв органа, неизбежное проникновение калового содержимого в брюшную полость и развитие перитонита.
- Прорастание опухолью соседних органов и развитие межорганных свищей (кишечно-влагалищных или –мочепузырных). Характерно для поздних стадий злокачественного процесса. В этом случае прогноз при 5 –летней выживаемости неутешительный.
Лечение
Лечение рака ободочной кишки осуществляется хирургическим методом, дополненным впоследствии медикаментозной терапией и лазерным облучением. Применение комбинированной терапии повышает эффективность лечебных мероприятий.
Определение стратегии выбирается онкологом с учетом типа и локализации опухоли, стадии патологического процесса, и наличия метастазов и осложнений. Также врач сообразуется с возрастом пациента и его общим состоянием.
Следует помнить, что любая патология успешно лечится лишь при раннем ее выявлении.
Для достижения положительных результатов проводится комбинированная терапия. Ведущим методом при данном диагнозе является хирургическое лечение, которое принято разделять на радикальные и паллиативные вмешательства. К первой категории относятся следующие операции.
- Одномоментные – право- или левосторонняя гемиколэктомия, частичное иссечение поперечно-ободочной или сигмовидной кишки, тотальная резекция.
- Двухэтапные – вначале производится удаление части ободочной кишки вместе с опухолью и формирование колостомы (операция Гартмана), затем спустя 5-6 месяцев она устраняется, а выполняется анастомоз (соединение отдельных частей) с целью восстановления непрерывности кишечного тракта.
- Трехэтапные — 1). операция Цейдлера-Шлоффера (выведение искусственного заднего прохода); 2). иссечение части пораженного органа с новообразованием; 3). закрытие колостомы.
- Комбинированные – предполагают резекцию окружающих тканей и соседних органов в случае развития местно-распространенных формах онкопатологии.
Любая радикальная операция на злокачественных опухолях в обязательном порядке сопровождается вмешательством на лимфатических узлах. Объем иссечения зависит от локализации неоплазии и путей ее регионарного метастазирования.
Паллиативные операции проводятся ввиду невозможности резекции опухолевидного образования и осуществляются при раке последней степени. Они предполагают:
- формирование обходного анастомоза;
- создание кишечной стомы (искусственного отверстия для эвакуации каловых масс).

Ее суть заключается в использовании специфических препаратов цитостатиков, направленных на угнетение раковых клеток, вследствие чего уменьшаются размеры неоплазии. Как правило, они дополняют оперативное лечение после хирургического вмешательства, или применяются самостоятельно при неоперабельных новообразованиях. Классическим препаратом является 5-ФУ – 5 фторурацил, который используется на протяжении нескольких десяткой лет. Из современных медикаментов эффективными считаются Иринотекан, Оксалиплатин. Однако их введение может спровоцировать развитие побочных реакций: тошноты, рвоты, появление аллергии.
Суть методики заключается в направленном радиационном облучении пораженных патологическим процессом тканей. Она используется как до операции, так и после ее проведения. В первом случае радиотерапия позволяет уменьшить размеры опухоли, ослабить агрессивность раковых клеток, что облегчает хирургическое вмешательство. Во втором ее применение направлено на закрепление результата операции, и минимизации риска возврата рецидива.
Как и все прочие методы лечебного воздействия радиотерапия также может вызвать развитие побочных эффектов у пациента. Они характеризуются такими симптомами, как приступы тошноты, обильной рвоты, расстройством пищеварения, нарушением стула (поносом), появлением в каловых массах примесей крови. На фоне ухудшения состояния у пациента снижается аппетит и развивается отвращение к еде.
Прогноз после операции
Рак любого отдела кишечника относится к серьезным заболеваниям. После окончания лечебных мероприятий пациенту надлежит проходить регулярные обследования у онколога с целью своевременного выявления рецидивов. Периодичность осмотров составляет:
- первые два года – каждые 3 месяца;
- на протяжении следующих трех лет – раз в полгода;
- После истечения пятилетнего периода – раз в 12 месяцев.
Какая-то специфическая профилактика онкозаболеваний отсутствует, однако, своевременное раннее выявление онкологии кишечника считается залогом успешного лечения. Прогноз после проведенной операции определяется на пятилетней выживаемости, поскольку именно в этот период имеется высокий процент возврата повторного заболевания. В данном соотношении он выглядит следующим образом:
| Стадия | Выживаемость/% |
| 1 | 90 |
| 2 | 76 |
| 3 | 45 |
| 4 | Не более 5 |
Чем выше стадия и запущеннее процесс, тем сложнее вылечить раковые патологии, вследствие чего пациент теряет шансы на долгую жизнь. Поэтому столь важно предельно внимательно относиться к своему здоровью и вовремя обращаться за медицинской помощью.
Возникает рак ободочной кишки в результате воздействия на организм человека канцерогенных факторов в сочетании с наследственной предрасположенностью к этой болезни. При этом у пациента наблюдается кишечная непроходимость, сильная боль в животе и появление нехарактерных примесей в кале. Обнаружить опухоль можно посредством проведения МРТ и рентгенологического исследования с контрастным веществом.

Чаще встречается аденокарцинома ободочной части кишечника, наиболее редко — недифференцированная карцинома, как и простая плоскоклеточная или комбинированная с железистыми клетками.
Этиология
Спровоцировать рак ободочной кишки могут такие факторы:
- Плохая наследственность.
- Неправильное и нерациональное питание.
- Малоподвижный образ жизни, как следствие, ожирение.
- Длительные запоры, как результат, травмы кишечника каловыми камнями.
- Слабость моторики кишечной стенки у пожилых.
- Предрак: полипоз, дивертикулез, колит, заболевание Крона.
- Вредной условия работы.
Разновидности
По локализации различают такие клинические формы рака:
- восходящего отдела ободочной кишки;
- печеночного изгиба;
- селезеночного угла;
- нисходящей ободочной части;
- поперечной ободочной кишки.
Выделяют несколько стадий развития новообразований кишечника, которые можно представить в виде таблицы:
| Стадия | Характеристика и основные проявления |
| 1 | Опухоль не распространяется за слизистый слой, всегда излечима |
| 2 без метастазов | Распространение новообразования на все слои стенки кишечника |
| 2 с метастазами | Разрастание опухоли в регионарные лимфатические узлы |
| 3 | Характеризуется выраженными метастазами в отдаленных местах |
| 4 | Нарушение нормальной работы организма из-за выраженной интоксикации продуктами распада рака |
Основные симптомы
Рак ободочной кишки вызывает развитие у пациента таких основных признаков:

Клиническая симптоматика выражается в разладе пищеварительной системы, что вызывает запор или диарею.
- примесь в каловых массах;
- переполнение или вздутие живота;
- застой кала;
- нарушение аппетита;
- запор или диарея;
- головокружения;
- кровотечение из кишечника;
- прободение соседних органов;
- нагноение опухоли;
- сепсис;
- выраженная интоксикация.
В случае несвоевременного или недостаточного оказания медицинской помощи рак печеночного изгиба ободочной кишки может спровоцировать нарушение работы этого органа и привести к застою желчи и отравлению организма продуктами ее обмена. При этом наблюдается пожелтение склер, слизистых и кожи. Может появляться скопление жидкости в брюшной полости и расширение на его поверхности вен. В случае поражения селезеночного угла наблюдается захват атипичными клетками тканей селезенки.
| Тип | Симптомы | Особенности |
| Обтурационный | Кишечная непроходимость | При частичном сужении: урчание, вздутие, схваткообразная боль, проблемы с выходом кала |
| С сильно уменьшенным просветом требуется экстренная операция | ||
| Токсико-анемический | Анемии, слабости, утомляемость, бледность кожи | |
| Диспепсический | Тошнота со рвотой, отрыгивание, отказ от еды, боли в эпигастрии, тяжесть, вздутие | |
| Энтероколитический | Расстройство кишечника | Запоры или диарея, распирание, метеоризм и урчание, боли из-за вздутия, кровью и слизь в кале |
| Псевдовоспалительный | Жар, боли, незначительные расстройства | Высокое СОЭ, лейкоцитоз |
| Опухолевидный | Безсимптомно | На обследовании пальпируется через стенку живота |
Методы диагностики
Определить рак поперечно ободочной кишки помогут характерные симптомы у больного. Подтверждается диагноз при физикальном исследовании с оценкой внешнего вида пациента, пальпации живота (опухоль прощупывается только при больших размерах), но можно определить характер боли и проблемы с кишечником. Важно сдать общий и биохимический анализ крови, на специфичный антиген рака.
Рекомендуется выполнить биопсию с последующей гистологической и цитологической диагностикой образца. Возможно выполнение эндоскопической биопсии. Обязательно проводятся рентген с бариевым контрастом для определения места расположения опухоли. УЗИ и КТ требуются для уточнения масштабов и распространенности онкологического процесса и определения очертаний органов.
Особенности лечения
Основной метод терапии рака ободочной кишки — операция, техника и инвазивность которой зависят от типа опухоли. Проводится иссечение новообразования в пределах здоровых тканей. При незначительных размерах опухоли выполняется эндоскопическая манипуляция, что позволяет минимизировать травматизацию и ускорить процесс выздоровления после операции.
В случае новообразования с правой или левой стороны проводится гемиколонэктомия. Удаление часть кишечника, пораженная опухолью, с брыжейкой и расположенными поблизости лимфоузлами. После этого проводится формирование соединения между оставшимися областями кишечника. Если у больного рак ободочной кишки, то возможно иссечение сальника и участков других пораженных органов. После операции рекомендуется провести курс химиотерапии, включающий использование цитостатиков, а также радиоактивное лечение, которое однако имеет множество побочных эффектов для кишечника.
Паллиативные операции проводятся при неоперабельности рака или запущенности злокачественного процесса.
Восстановление
После выполнения операции и проведения курса химиотерапии пациенту требуется длительный период реабилитации. Он включает заживление послеоперационных ран, нормализацию процесса пищеварения и устранение последствий химиотерапии. Основным побочным эффектом применения цитостатиков является уменьшение форменных элементов крови, что провоцирует негативные реакции. Уменьшаются лейкоциты и организм становится восприимчивым к инфекциям, возможны внутренние кровотечение и анемия. Поэтому в период восстановления важно избегать контакта с инфекционными больными, травм и значительных физических нагрузок.
Первые дни на фоне проведения восстановительной терапии за питанием и питьевым режимом строго следит врач. Меню, если у пациента рак ободочной кишки, должно быть сбалансированным, дробным и маленькими порциями полужидкой и мягкой еды. Это позволит не нагружать кишечник и улучшить процесс пищеварения. Важно избегать употребления жирной, жареной и острой пищи, а также веществ, что раздражают слизистую оболочку органов пищеварения. Алкоголь категорически запрещен.
Прогноз для жизни
Если у пациента выявлен рак восходящей ободочной кишки, прогноз определяется стадией, на которой было обнаружено онкозаболевание. После своевременной операции выживаемость 94—92%, без распространения в подслизистый слой — 100%, без метастазов в регионарные лимфоузлы — 80%, а при поражении печени — 40%. В запущенных и осложненных прогноз неблагоприятный — 100% случаев летальны.
Читайте также:



