Предраковые заболевания гортани признаки малигнизации
Известно, что у многих больных опухолевому процессу предшествуют различные фоновые, или предраковые, заболевания, которые могут привести к возникновению злокачественной опухоли. Их изучение и знание позволяет предотвратить развитие рака или выявить его в ранней стадии.
- Ш Облигатные (с высокой частотой озлокачествления -- 15%):
- · Папилломы
- · Пахидермия
- · Дискератозы (лейкоплакия, лейкокератоз)
- Ш Факультативные (с малой частотой озлокачествления):
- · Контактная фиброма
- · Рубцовые процессы после туберкулеза, сифилиса, ожогов
Папилломатоз гортани (папиллома) - доброкачественная опухоль, развивающаяся из плоского или переходного эпителия и выступающая над его поверхностью в виде сосочка. Папилломатоз - патологический процесс, характеризующийся образованием множественных папиллом на каком-либо участке кожи или слизистой оболочки.
Папилломы гортани встречаются почти столь же часто, как и полипы гортани. Они представляют собой результат пролиферативного процесса, развивающегося в эпителии и соединительно-тканных элементах слизистой оболочки гортани. Солитарные папилломы встречаются очень редко, в подавляющем большинстве случаев это множественные образования, которые могут возникать не только в гортани, но и одновременно на мягкого нёбе, небных миндалинах, губах, коже, слизистой оболочке трахеи. Вероятно, благодаря особой предрасположенности эпителия папилломы рецидивируют очень часто, из-за чего это заболевание получило название папилломатоза.
Папилломы возникают чаще всего в раннем детстве и редко у взрослых. Описаны случаи врожденных папиллом.
В большинстве случаев папилломы имеют вирусную этиологию, что было доказано рядом авторов, которым удалось воспроизвести эту опухоль путем аутоинокуляции ее фильтрата. Полагают также, что папилломатоз является своеобразным диатезом, проявляющимся только у некоторых лиц в индивидуальной предрасположенностью к нему. Нельзя исключать в возникновении этого заболевания и роли андрогенных гормонов, чем, вероятно, можно объяснить возникновение его только у мальчиков. Ряд авторов в патогенезе папилломатоза видят неравномерное возрастное развитие различных тканей, составляющих морфологическую основу папилломы.
D14.1 Папиллома гортани.
Эпидемиология папилломатоза гортани
В структуре доброкачественных опухолей папилломы составляют 15,9-57,5%, по данным разных авторов. Заболевание может начинаться как в детском, так и в зрелом возрасте. Чаще встречается ювенильный папилломатоз (87%), симптомы которого появляются в первые пять лет жизни.
Профилактика папилломатоза гортани
Профилактические мероприятия сводятся к динамическому наблюдению за больным, соблюдению пациентом щадящего голосового режима, устранению профессиональных вредностей, лечению сопутствующей патологии желудочно- кишечного тракта (рефлюкс-эзофагита) и дыхательных путей, воспалительных заболеваний уха, горла и носа.
Всем пациентам с охриплостью и стридором необходимо проведение ларингоскопии и зндофиброларинготрахеоскопии.
Классификация папилломатоза гортани
Существует несколько гистологических и клинических классификаций папилломатоза. По времени возникновения заболевания различают:
- · ювенильный, возникший в детском возрасте;
- · рецидивирующий респираторный.
По распространённости процесса, согласно классификации Д. Г. Чирешкина (1971), выделяют следующие формы папилломатоза:
- · ограниченная (папилломы локализуются с одной стороны или располагаются в передней комиссуре с закрытием голосовой щели не более чем на 1/3);
- · распространённая (папилломы локализуются с одной или двух сторон и распространяются за пределы внутреннего кольца гортани или располагаются и области передней комиссуры с закрытием голосовой щели на 2/3);
- · облитерирующая.
По течению папилломатоз подразделяют на:
- · редко рецидивирующий (не чаще одного раза в 2 года);
- · часто рецидивирующий (1-3 раза в год и более),
Причины папилломатоза гортани
Возбудитель заболевания - ДНК-содержащий вирус папилломы человека семейства паповавирусов 6-го и 10-го типов. К настоящему времени определено около 100 типов этого вируса.
Патогенез папилломатоза гортани
Заболевание характеризуется бурным течением, склонностью к рецидивам часто сопровождается стенозированием просвета гортани. У взрослых папиллома развивается в 20-30 лет или в пожилом возрасте. Частое развитие рецидивов вынуждает к выполнению неоднократных хирургических вмешательств, в связи с чем в большинстве случаев у пациентов развиваются рубцовые деформации гортани, иногда приводящие к сужению её просвета и ухудшению голосовой функции. У детей возможно развитие бронхопневмонии, причём распространение папиллом в трахеи у них диагностируют в 17-26%, в бронхи и лёгкие - в 5% случаев. Последнее считают неблагоприятным прогностическим признаком в отношении малигнизации.
Заболевание сопровождается понижением общего и местного иммунитета, нарушением его гуморального звена, изменениями гормонально-метаболического статуса.
Симптомы папилломатоза гортани
Основной клинический признак папилломатоза гортани охриплость голоса и нарушения дыхании. Тяжесть заболевания обусловлена частыми рецидивами, которые могут привести к стенозу гортани, возможностью распространении папиллом в трахею и бронхи с последующим развитием лёгочной недосаточности и малигнизации.
Симптомы папилломатоза гортани определяются возрастом больного, локализацией и распространенностью опухолей. У маленьких детей чаще наблюдаются диффузные формы, в то время как у более взрослых детей возникают папилломы с более ограниченной локализацией (papillomatosis circumscripta). У взрослых чаще встречаются папилломы на голосовых складках, характеризующиеся гиперкератозом.
Основным симптомом как у детей, так и у взрослых является нарастающая охриплость голоса, достигающая полной афонии. У детей одновременно нарастают и явления нарушения дыхания, одышка при физических нагрузках и другие явления гипоксической гипоксии. Явления диспноэ нарастают, появляются спазмы гортани, стридор и синдром удушья, при котором, если не предпринять экстренных мер, может наступить смерть ребенка.
В некоторых случаях приступы асфиксии возникают внезапно во время банального интеркуррентного воспалительного заболевания гортани, развивающегося при сопутствующем отеке ее. Чем меньше ребенок, тем опаснее эти приступы, что обусловлено значительным развитием рыхлой соединительной ткани в подскладочном пространстве, малыми размерами дыхательных путей и тем, что у маленьких детей папилломатоз носит диффузный характер и развивается очень быстро. Все эти факторы риска асфиксии следует иметь в виду при наблюдении за такими детьми. У взрослых приступы удушья не наблюдаются, и единственным симптомом, свидетельствующим о наличии объемного образования в области голосовой щели, является охриплость голоса.
Диагностика папилломатоза гортани
Ларингоскопическая картина может отличаться большим разнообразием.
В более редких случаях отмечаются изолированные мелкие образования размером от просяного зерна до горошины, расположенные на одной из голосовых складок или в передней комиссуре, красноватого цвета. В других случаях папилломы имеют вид петушиных гребешков, расположенных на верхней и нижней поверхности голосовых складок; такие формы чаще встречаются у взрослых. У маленьких детей, у которых папилломатоз гортани встречается чаще всего, наблюдаются диффузные формы этого образования, при которых папилломы имеют вид конусообразных образований, усеивающих не только стенки дыхательной щели, но и соседние поверхности гортани, выходя даже за ее пределы в область трахеи и глотки. Эти формы папилломатоза хорошо васкуляризованы и отличаются быстрым развитием и рецидивированием. При значительных размерах части папиллом во время кашлевых толчков могут отрываться и отхаркиваться с мокротой, слегка окрашенной кровью.
Эволюция заболевания отличается прогрессированием пролиферативного процесса с проникновением во все свободные полости гортани и в нелеченных случаях завершается приступами острого удушья, требующими экстренной трахеотомии.
Диагностика у детей затруднений не вызывает, диагноз ставят при помощи прямой ларингоскопии по характерным внешним признакам опухоли. Для дифференциальной диагностики производят обязательную биопсию. У детей папилломатоз гортани дифференцируют от дифтерии, ложного крупа, инородного тела, врожденных злокачественных опухолей. При папилломах гортани у лиц зрелого возраста следует соблюдать онкологическую настороженность, поскольку такие папилломы, особенно так называемые твердые папилломы беловато-серого цвета, обладают тенденцией к малигнизации.
При сборе анамнеза следует обращать внимание на частоту развития рецидивов заболевания.
Лабораторные исследования
Общеклинические исследования проводят в соответствии с планом подготовки пациента к хирургическому вмешательству, оценивают иммунный статус.
Инструментальные исследования
Всем пациентам необходимо проводить эндофиброларинготрахеобронхоскопию с целью выявления папилломатоза трахеи и/или бронхов, а также рентгенологическое и томографическое обследование лёгких.
Дифференциальная диагностика
При микроларингоскопии картина папилломатоза очень характерна - образование имеет вид ограниченных, чаще множественных сосочковых разрастаний с мелкозернистой поверхностью и по внешнему виду напоминает тутовую ягоду. Цвет её зависит от наличия сосудов, толщины слоя и ороговения эпителия, поэтому папиллома может менять окраску в различные периоды своего развития от красного, бледно-розового до белого. Дифференциальную диагностику проводят с туберкулёзом и раком гортани. Признаки малигнизации - изъязвление папиллом, изменение сосудистого рисунка, резкое ограничение подвижности голосовой складки при отсутствии рубцового процесса, погружной рост, кератоз. Трудности дифференциальной диагностики представляют папилломы у пожилых пациентов и больных с большим числом хирургических вмешательств в анамнезе. Окончательный диагноз устанавливают при гистологическом исследовании.
Показания к консультации других специалистов
Показана консультация иммунолога.
Лечение папилломатоза гортани
Цели лечения
- · Устранение стеноза дыхательных путей.
- · Сокращение числа рецидивов заболевания.
- · Предотвращение распространения процесса,
- · Восстановление голосовой функции.
Показания к госпитализации
Госпитализацию осуществляют с целью хирургического лечения.
Немедикаментозное лечение
В последнее время большое распространение приобретает фотодинамическая терапия.
Медикаментозное лечение
Важную роль играет лечение послеоперационного ларингита - антибиотикотерапия, местная и общая противовоспалительная терапии. Допустимо местное применение цитостатиков, противовирусных препаратов и лекарственных средств, влияющих на уровень метаболитов эстрогена и др. На основании исследования иммунного статуса проводит иммунокоррекцию.
Хирургическое лечение
Основной метод лечения папилломатоза гортани - хирургический. Эндоларингеальное удаление папиллом возможно под наркозом или местной анестезией при прямой или непрямой микроларингоскопии, с использованием лазера или ультразвука. Необходимо тщательное и щадящее удаление папиллом. Число хирургических вмешательств необходимо свести к минимуму из-за опасности развития рубцевания гортани.
Из рекомендаций по вспомогательной терапии в послеоперационном периоде заслуживают внимания антибиотики широкого спектра действия, эстрогены, препараты мышьяка. Было замечено также, что назначение после оперативного вмешательства метионина по 0,5 г 3 раза в день в течение 3-4 нед предотвращает возникновение рецидивов. Некоторые авторы получали удовлетворительные результаты при подкожном введении экстракта плаценты, другие авторы применяли метод тканевой терапии по методу Филатова, подсаживая трансплантат в подскладочное пространство трахеальным доступом. Многие авторы лучевую терапию не рекомендуют ввиду возможных лучевых поражений тканей гортани, а также риска малигнизации папиллом.
Дальнейшее ведение
Пациенты с папилломатозом подлежат обязательной диспансеризации в зависимости от частоты рецидивирования заболевания, но не менее чем раз к три месяца.
При хирургическом лечении сроки нетрудоспособности составляют 7-18 дней. При развитии рубцовой деформации гортани и трахеи возможна инвалидность
Информация для пациента
При выявлении папилломатоза гортани следует соблюдать сроки диспансерного наблюдения, избегать инфекций верхних дыхательных путей, голосовых нагрузок, работы в запылённых, загазованных помещениях.
Прогноз обычно благоприятен, даже при неоднократном хирургическом лечении с возникновением послеоперационных рецидивов, поскольку с возмужанием пациента рецидивы становятся реже и не столь интенсивными, а затем и вовсе прекращаются. У взрослых может наблюдаться перерождение папилломы в рак или саркому, и тогда прогноз зависит не от первичного заболевания, а от его осложнения.
Прогноз заболевания зависит от распространённости и частоты рецидивирования процесса. Полностью восстановить голосовую функцию, как правило, не удаётся. Прогноз заболевания хуже после трахеостомии и лучевой терапии. Папилломатоз гортани считают предраковым заболеванием, малигнизании происходит в 15-20% случаев, однако возможна спонтанная ремиссия.
Лейкоплакия и лейкокератоз гортани Высокой частотой озлокачествления обладают лейкоплакия и лейкокератоз. Среди других форм предрака они составляют 8--33%.
Лейкоплакия имеет вид ограниченного пятна белесовато-дымчатой окраски, размером от 2 до 10 мм, почти не возвышается над поверхностью слизистой оболочки. Эти образования располагаются чаще на слизистой оболочке голосовых или вестибулярных связок, реже -- на надгортаннике и очень редко -- в нижнем отделе гортани. Обычно встречают единичные очаги лейкоплакии, но наблюдают и множественные поражения в виде островков, не сливающихся между собой.
Лейкокератоз имеет вид бляшки серовато-белого цвета с неровной ворсинчатой поверхностью. Чаще он локализуется в области голосовых складок и передней комиссуры. Чётко выраженных клинических симптомов начала малигнизации лейкоплакии выявить не удаётся. Очаг поражения начинает возвышаться над поверхностью слизистой оболочки, нарастают признаки ороговения и появляется поверхностное изъязвление. При подозрении на рак показана биопсия.
Лечение: Консервативное и хирургическое.
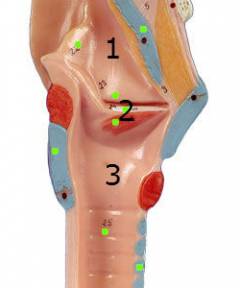
Пахидермия гортани - это эпидермальное наслоение на голосовых складках. Гортань находится выше трахеи, а позади гортани находится пищевод. Гортань состоит из нескольких хрящей - надгортанника, перстневидного и щитовидного. В среднем отделе гортани находятся голосовые складки. Выше среднего отдела находится вестибулярный отдел, а нижний подскладочный отдел соединяется с трахеей.
Клиническая картина
Пахидермия устраняется хирургическим путем. Пахидермия рассматривается, как предраковое состояние (наряду с лейкоплакией и лейкокератозом). Именно поэтому необходимо своевременно лечить это заболевание. После удаления пахидермии ткани образования необходимо отправить на гистологическое исследование.
Особенности
Пахидермия может располагаться на голосовых складках, вестибулярных складках, в межчерпаловидной области или рядом с черпаловидными хрящами. Образование имеет бородавчатую структуру, внешне напоминает выросты или бляшки. Окраска пахидермии варьируется от беловато-серой до ярко-жёлтой или розовой (выраженность окраски зависит от уровня ороговения слоев эпителия). Пахидермия - это гиперпластический процесс, происходящий в клетках слизистой оболочки гортани. Пахидермия может перейти в злокачественную форму. Пахидермии могут появляться в большом количестве, а могут быть и единичными. Размер образования может варьировать от маленького до достаточно крупного.
Часто пахидермия развивается на фоне воспаления горла или постоянного раздражения глотки или гортани (воздействие вредных факторов, курение, перенагрузка голосового аппарата у певцов, учителей, ораторов). Слизистая оболочка, окружающая пахидермию, приобретает синюшную окраску и имеет рыхлую структуру.
Рак гортани – злокачественное новообразование, которое происходит из клеток слизистой оболочки, покрывающей изнутри гортань.
Факты и цифры:
- Рак гортани составляет 3% от всех злокачественных новообразований и 50% от злокачественных новообразований органов дыхания. В настоящее время его распространенность продолжает расти.
- Чаще всего опухоль встречается у мужчин (94%).
- Выше всего риски в возрасте 40 – 60 лет (80 – 90% всех случаев рака гортани).
- Данную опухоль можно выявить на ранних стадиях. Но чаще всего к онкологам обращаются пациенты с запущенным раком гортани: на III стадии (63,7%) и на IV стадии (16,8%).
- Среди всех злокачественных опухолей по частоте встречаемости рак гортани находится на 5 месте.
- Мужчины, которые курят и регулярно употребляют алкоголь, болеют раком гортани в 4 раза чаще.
Тяжесть и течение опухоли зависят от того, в каком отделе гортани она находится:
- Надскладочный (верхний) отдел расположен выше голосовых связок. Более чем в 65% случаев рак гортани развивается здесь. Он протекает наиболее тяжело. В надскладочном отделе под слизистой оболочкой находится больше лимфатических сосудов, и это создает условия для метастазирования.
- Складочный отдел – это непосредственно голосовые связки. Здесь рак возникает в 32% случаев.
- Подскладочный отдел расположен ниже голосовых связок. В этом отделе рак гортани протекает не так тяжело, но здесь он встречается в 3% случаев.
Причины рака гортани
Предраковые заболевания гортани
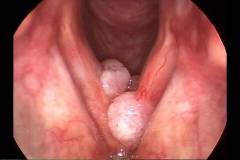
Часто рак развивается на фоне этих патологий. Их своевременное выявление и лечение помогает предотвратить злокачественную опухоль.
Облигатные предраковые заболевания гортани (приводят к раку с большой вероятностью – 15% и выше):
- Папиллома. Доброкачественная опухоль, которая возникает, как правило, в детском возрасте. Трансформируется в рак гортани в 10 – 20% случаев. Лечение – хирургическое удаление.
- Пахидермия – разрастания слизистой оболочки.
- Лейкоплакия – участок ороговения слизистой оболочки гортани. Возникает при хроническом ларингите, частом курении, при постоянных интенсивных нагрузках на голосовые связки. Лечение – в основном хирургическое.
- Фиброма – доброкачественная опухоль, представляющая собой разрастание хрящевой ткани. Чаще всего располагается в области голосовых связок. Встречается достаточно редко. Лечение – хирургическое.
- Рубцы гортани могут оставаться после перенесенных ожогов, сифилиса, туберкулеза.
Стадии развития рака гортани
В зависимости от степени выраженности патологических изменений в слизистой оболочке во время заболевания, выделяют четыре стадии рака гортани:
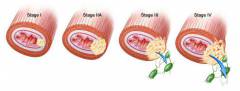
I стадия. Опухоль представляет собой язву или объемное образование, находится в пределах одного отдела гортани (надскладочном, складочном или подскладочном – см. выше) и не распространяется на два других.
II стадия. Опухоль занимает полностью один отдел гортани, но по-прежнему не распространяется на два других. Метастазов в лимфатических узлах нет.
III стадия. Опухоль распространяется на два и более отдела, либо прорастает вглубь, в результате чего нарушается подвижность гортани. Появляются метастазы в лимфатических узлах. Лечение заболевания на этой стадии становится намного сложнее.
IV стадия:
- опухоль занимает 2 и более отдела, одновременно прорастает вглубь;
- опухоль прорастает в соседние органы;
- есть метастазы в лимфатических узлах, они спаяны с окружающими тканями, не смещаются;
- есть метастазы в других органах.
Симптомы рака гортани

Симптомы рака гортани зависят от расположения, стадии, типа роста опухолевого новообразования.
Общие признаки злокачественных опухолей гортани:
- незначительное повышение температуры тела (до 37⁰C);
- недомогание;
- сонливость;
- быстрая утомляемость.
В каких случаях необходимо обратиться к врачу?
Диагностика рака гортани

Лечение рака гортани
Раньше целью любой операции при раке гортани было спасение жизни пациента любой ценой. Сегодня хирурги стараются не только добиться выздоровления, но и максимально сохранить орган и его функцию, удалить как можно меньший объем тканей.
Тем не менее, на поздних стадиях рака гортани все еще продолжают применяться калечащие операции.
На ранних стадиях обладает такой же высокой эффективностью, как и хирургическое вмешательство. На поздних стадиях дополняет операцию.

Сроки явки к врачу после лечения:
- раз в месяц в течение первых 6-ти месяцев;
- раз в 1,5 – 2 месяца в течение следующих 6-ти месяцев;
- раз в 4 – 6 месяцев в течение 3 – 5 лет;
- раз в полгода-год по прошествии 5 лет.
Обследование во время посещений врача:
- ощупывание шеи;
- прямая или непрямая ларингоскопия;
- рентген грудной клетки (раз в год);
- УЗИ шеи.
Доброкачественные и предраковые заболевания гортани
- Национальная ассоциация оториноларингологов
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
Ключевые слова
- гортань
- хроническое заболевание
- доброкачественное образование
- предраковые новообразования
- хронический гиперпластический ларингит
- дискератозы
- папилломатоз гортани
Список сокращений
ВОЗ – Всемирная организация здравоохранения
ЛИН – ларингеальная интраэпителиальная неоплазия
NBI эндоскопия - narrowbandimaging (узкоспектральная эндоскопия)
МРТ – магнитно – резонансная томография
КТ – компьютерная томография
NdYag лазер - твердотельный неодимовыйлазер, в качестве активной среды используется алюмо-иттриевый гранат
KTP лазеры - твердотельный лазер, калий-титанил-фосфатный лазер
PDL - PulseDyeLaser - лазер на красителях
СО2 лазер – газовый (углекислотный) лазер
Термины и определения
Хроническое заболевание гортани - хроническое воспалительное заболевание слизистой оболочки и подслизистого слоя гортани
Доброкачественные заболевания гортани - любое объемное образование в гортани, не имеющее свойства озлокачествления.
1. Краткая информация
1.1 Определение
Доброкачественные заболевания гортани по определению Hollinger (1951) - это любое объемное образование в гортани, не имеющее свойства озлокачествления.
В гортани сравнительно часто встречаются доброкачественные новообразования различного гистологического строения, что в известной степени объясняется постоянным его механическим раздражением, связанным с функцией этого органа. Доброкачественные новообразования гортани нередко приводят к нарушениям фонаторной и дыхательной функций. [1]
Предраковое заболевание, предраковое состояние или предрак гортани – понятие собирательное, так как оно включает несколько нозологических форм.
Изучение предракового состояния заслуживает большого внимания, оставаясь чрезвычайно важной проблемой в оториноларингологии. Своевременное выявление предракового процесса может, в известной степени, предрешать развитие злокачественного образования и, в некоторой степени объясняет причины, условия возникновения и роста опухоли гортани
В вопросах терминологии предопухолевых заболеваний гортани наблюдаются определенные сложности. Вопросы малигнизации предраковых заболеваний гортани и диагностика раннего рака гортани еще не решены. По данным О.В. Черемисиной и Е.Л. Чайнозова диагностические ошибки на догоспитальном уровне продолжают составлять 30-35% случаев, а у госпитализированных пациентов 22,4-35%. Рак insitu выявляется только 2.3-6% случаев, 1 стадия процесса- 23,9%, а 3-4 стадии заболевания составляют 55-60% от первично выявленных опухолей гортани. Ошибочная диагностическая тактика приводит к длительному (от 2 до 8 мес.) неадекватному ведению больных с предраком и ранним раком гортани [7].
1.2 Этиология и патогенез
Среди наиболее частых причин хронического ларингита необходимо выделить длительные голосовые нагрузки, неправильное пользование голосом, фаринголарингеальный рефлюкс, профессиональные вредности, вредные привычки, хронические заболевания легких и инфекционные факторы [9].
В результате продолжительного воздействия приведенных выше факторов нарушается трофика тканей, изменяется их реактивность, развивается дистрофический процесс. В зависимости от глубины этого процесса хронический ларингит подразделяют на катаральный, гиперпластический (гипертрофический) и атрофический.
У больных катаральным ларингитом на первый план выступают расстройства местного кровообращения и изменения со стороны покровного эпителия, который на отдельных участках может метаплазироваться из цилиндрического в плоский, разрыхляется и облущивается. В подэпителиальном слое обнаруживают круглоклеточную инфильтрацию.
Морфологическая сущность гиперпластического ларингита характеризуется разрастанием соединительной ткани в собственном слое слизистой оболочки за счет появления экссудата, что обусловливает утолщение мягких тканей.
Хронический гиперпластический ларингит может быть диффузным и ограниченным. При ограниченном гиперпластическом ларингите различают ограниченные гиперплазии в области голосовых и предцверных складок, гортанных желудочков, меж- черпаловидного пространства.
У больных атрофическим ларингитом наблюдают более глубокие изменения, которые проявляются гиалинизацией соединительной ткани преимущественно в стенках вен и капилляров. В железах также наблюдаются патологические процессы вплоть до жирового перерождения и распада. Нередко выводные протоки слизистых желез сдавливаются гиперплазированной соединительной тканью.
1.3 Эпидемиология
Хронические воспалительные процессы в гортани составляют 8,4 % всех заболеваний JIOP-органов. При этом доброкачественные новообразования гортани встречаются в 55-70% случаев среди всех продуктивных процессов верхних дыхательных путей, а при отсутствии своевременного лечения в 3-8% могут озлокачествляться. Из всех доброкачественных новообразований гортани, по данным различных авторов, полипы составляют 39-68%, папилломы - 24-59%, отек Реинке? 5,5%, кисты 5%, неспецифические гранулемы 3%. [8, 10]
1.4 Кодирование по МКБ 10
J37.0 - Хронический ларингит
J37.1 - Хронический ларинготрахеит
J38.0- Паралич голосовых складок и гортани
J38.1- Полип голосовой складки и гортани
D14.1- Доброкачественное новообразование гортани
D14.2- Доброкачественное новообразования трахеи
1.5 Классификация
Важно различать доброкачественные заболевания гортани и опухолеподобные заболевания гортани.
К первым относятся:
- Эпителиальные опухоли (аденомы, аденолимфомы);
- Соединительнотканные опухоли (фиброма, ангиома, хондрома, липома, фибропапиллома);
- Неврогенные опухоли (невринома и нейрофиброма);
- Миогенныеопухоли.
Ко второй группе наиболее часто относят:
- Голосовые узелки и полипы (встречается менее чем у 1% населения, соотношение мужчин и женщин 2:1);
- Отек Рейнке (2,5-3,0% от всех доброкачественных заболеваний гортани);
- Амилоидоз гортани (встречается крайне редко, менее 1% от всех доброкачественных заболеваний гортани);
- Кисты и гранулемы (контактные и интубационные).
По классификации ВОЗ от 2003г предраковые заболевая гортани делятся на две большие группы: облигатный и факультативный предрак.
Облигатные предраковые заболевания гортани – это заболевания, с течением времени обязательно переходящие в злокачественное заболевание гортани. К ним относятся: хронический гиперпластический ларингит, дискератозы (лейкоплакия, лейкокератоз, пахидермия и так далее), папилломатоз гортани (в зависимости от типа вируса).
Факультативные предраковые заболевания гортани – заболевания, малигнизация которых возможна, но не является обязательной. К ним относятся: гранулема, рубцовые изменения гортани.Особое внимание следует обратить на случаи, когда заболевание сопровождается дисплазией слизистой оболочки (то есть цитологическими и структурными изменениями эпителия). В настоящее время имеется три наиболее широко применяемые классификации изменений многослойного плоского эпителия гортани (Таблица № 1).
Таблица № 1 Классификация изменений многослойного плоского эпителия гортани
Классификация ВОЗ (2005)
Ларингеальнаяинтраэпителиальная неоплазия плоскоклеточного эпителия (ЛИН) Париж, 2005
Люблянская классификация плоскоклеточных иинтраэпителиальных нарушений
Читайте также:

