Поверхностная меланома удалена в пределах здоровых тканей
Поверхностная меланома – наиболее часто встречающийся вид меланомы кожи (70 % от всех случаев заболевания), по распространенности его доля среди всех видов рака кожи составляет 40 %. Развитие заболевания связано с озлокачествлением и последующим распространением меланоцитов – клеток базального слоя эпидермиса (наиболее часто содержатся в родимых пятнах).
Характеристика
Поверхностно-распространяющаяся меланома – злокачественное образование, возникающее:
- на здоровой коже;
- на фоне доброкачественного пигментного образования (диспластического или врожденного невоклеточного невуса).
Средний возраст пациентов с подобным заболеванием – 30–50 лет. Женщины страдают такой разновидностью меланомы чаще, чем мужчины. В 98 % случаев болезнь поражает представителей европеоидной расы. В отличие от узлового типа меланомы, способного пройти несколько стадий развития за несколько недель, поверхностный тип опухоли растет медленно: патогенные клетки довольно долго распространяются в наружном слое кожи – эпидермисе, не проникая при этом во внутренние слои.
Локализация
Наиболее часто встречающиеся зоны расположения патогенного очага – шея, туловище, бедра и голени. При этом если у мужчин опухоль чаще всего выявляется на спине, грудной клетке и животе, то у женщин – в зоне нижних конечностей. Возможно развитие меланомы в области подошвы стопы (характерно для представителей негроидной расы).
Симптомы

Признаки заболевания зависят от его фазы.
Горизонтальный (радиальный) рост. Появляется коричневое пятно, меняющее:
- окраску, которая отличается неравномерностью – имеются черные и серо-розоватые вкрапления. В черный цвет опухоль окрашивается клетками рогового слоя (содержат большое количество меланина), в коричневый – клетками базальной мембраны. Постепенно поверхность новообразования чернеет и становится глянцевой;
- размер (изначально – 2–3 мм).
На этой фазе развития разрастание опухолевой ткани происходит в основном по краям образования. Атипичные меланоциты проникают до зернистого или рогового слоев эпидермиса. Далее может произойти их проникновение в сосочковый слой дермы. Опухоль немного возвышается над кожным покровом, имеет четкие края и неправильную форму, может быть окружена ободком гиперемии. Со временем плотность новообразования увеличивается. Фаза радиального роста поверхностной меланомы может продолжаться как несколько месяцев, так и несколько лет.
Вертикальный (инвазивный) рост. Опухоль прорастает в более глубокие слои кожи: сначала атипичные клетки инфильтрируют сосочковый и ретикулярный слои дермы (под инфильтрацией подразумевается скапливание в ткани чужеродных частиц), затем меланоциты просачиваются в подлежащие ткани. В цитоплазме уменьшается количество пигмента, менее выраженной становится инфильтрация (происходит в основном по периферии опухолевого очага). Для этого этапа характерны:
- уплотнение и утолщение пораженного участка;
- изменение окраски опухолевого очага: увеличивается количество присутствующих оттенков (преимущественно – черного и синего);
- изъязвления на новообразовании и кровоточивость;
- образование сателлитов вокруг опухоли (свидетельствует о местном распространении онкологии);
- увеличение регионарных лимфатических узлов;
- нарушения работы органов, в которых появляются метастазы (как правило, почки, печень, легкие, головной мозг);
- жжение и зуд;
- сильная слабость, значительное понижение массы тела, повышение температуры.
Причины возникновения заболевания
На сегодняшний день точные причины злокачественного перерождения меланоцитов наукой не установлены. Но можно выделить факторы, которые служат катализаторами неблагоприятного процесса:
- наследственность (примерно в 10 % случаев);
- светлая кожа (первый и второй фототип);
- наличие на теле большого количества родинок;
- избыточное пребывание под солнечными лучами;
- злоупотребление солярием;
- периодическое получение солнечных ожогов;
- нарушения в работе иммунной системы.
Стадии
Заболевание протекает в четыре этапа. На начальных фазах опухоль разрастается горизонтально, а не вглубь кожного покрова (раковые клетки еще не проникают в сетчатый слой дермы). Толщина новообразования на I стадии составляет менее 1,5 мм, а метастазы появляются примерно в 5 % случаев, к концу II толщина достигает 4 мм и более, а риск образования метастазов повышается уже до 40 %. На III этапе новообразование прорастает в дерму, происходит ограниченное поражение лимфатических узлов. IV фаза характеризуется обширным поражением регионарных лимфоузлов, а также появлением метастазов во внутренних органах.
Диагностика

Визуальный осмотр. В ходе обследования дерматолог обращает внимание на такие признаки новообразования, как его размер, степень возвышенности над поверхностью кожи, наличие неровных краев и неоднородной окраски. Также врач собирает анамнез, жалобы и уточняет, как менялись эти параметры с течением времени. Для более детального исследования опухоли дерматолог проводит дерматоскопию (с помощью специального аппарата – дерматоскопа), которая позволяет увидеть как верхние, так и глубокие слои кожи в десятки раз увеличенном виде.
Лабораторное исследование. Проводится анализ крови на онкомаркеры:
- белок S-100. Наибольшее диагностическое значение он имеет именно в отношении меланомы и на сегодняшний день является наиболее изученным ее биомаркером;
- лактатдегидрогеназа (ЛДГ). Является внутриклеточным ферментом, наибольшее количество которого содержится в клетках крупных органов (головной мозг, легкие, печень, почки, селезенка). При метастатической меланоме уровень ЛДГ повышается.
Инструментальные исследования. Включают в себя ультразвуковое исследование, а также магнитно-резонансную и компьютерную томографию. Основная цель их проведения – выявление метастазов в лимфатических узлах и во внутренних органах.
Биопсия. Происходит изъятие небольшого участка опухолевой ткани для ее дальнейшего микроскопического исследования. Поскольку повреждение новообразования может спровоцировать его ускоренное развитие и стремительное распространение патогенных клеток, влекущее возникновение метастазов, биопсию поверхностно-распространяющейся меланомы, как правило, не проводят до операции по ее иссечению. Также для выявления метастазов проводится биопсия лимфоузлов.
Дифференцирование поверхностной меланомы от других заболеваний
При установлении диагноза важно отличить данную патологию от таких заболеваний, как предзлокачественный меланоз, диспластический, пограничный и ювенильный невус. Все эти кожные патологии являются доброкачественными, но при определенных условиях могут малигнизироваться (стать злокачественными). Поверхностно-распространяющуюся меланому от них отличают:
- выраженный горизонтальный рост;
- возрастающая атипичность клеток с постепенным просачиванием в наружный слой кожи – эпидермис, а позднее – в дерму и подкожно-жировую клетчатку;
- наличие воспалительных реакций и лимфоцитарная инфильтрация клеток стромы.
Лечение
Радикальная терапия. Под ней подразумевается хирургическое вмешательство. Происходит иссечение пораженной ткани с прилегающими к ней здоровыми участками кожи (средняя величина отступа составляет 0,5–2 см). Далее, с целью выявления раковых клеток по краю разреза, проводится срочное гистологическое исследование: при обнаружении признаков распространения патологии до места разреза объем удаляемой ткани расширяют. Образовавшаяся после проведения операции рана ушивается или на место удаленной опухоли пересаживается здоровая кожа. Послеоперационный период протекает с соблюдением строгого постельного режима и применением противовоспалительной терапии. Для быстрого заживления рану следует держать в сухости, а также использовать назначенные врачом мази и антибиотики. При меланоме с поражением лимфатических узлов проводится также тотальная регионарная лимфаденэктомия. В случае появления одиночных отдаленных метастазов осуществляется удаление вторичных очагов.
Комбинированный метод. Подразумевает сочетание хирургического удаления образования с лучевым лечением, химиотерапией (здесь стоит отметить, что меланома достаточно устойчива к химии) и иммунотерапией. Например, при таком комбинированном подходе первоначально производится близкофокусная рентгенотерапия (разновидность лучевого лечения), а уже далее – иссечение опухоли.
Паллиативная терапия. Применяется при невозможности использования радикального метода. Так, при множественных метастазах в костях производится системная радионуклидная терапия: хотя поверхностная меланома отличается низкой чувствительностью к подобному лечению, оно, тем не менее, позволяет существенно снизить болевой синдром. Паллиативный метод также может включать в себя химиотерапию и лучевую терапию: в некоторых случаях они позволяют уменьшить размер вторичных патогенных очагов, путем облегчения страданий улучшить качество жизни больных, а также увеличить ее продолжительность.
Профилактика рецидивов

Меры, направленные на профилактику повторного возникновения меланомы, включают в себя:
- прохождение ежеквартальных осмотров;
- пальпацию лимфатических узлов;
- инструментальные исследования (рентгенография, МРТ, УЗИ), которые должны проводиться в первые два года после хирургического иссечения раковой опухоли. В последующие три года они осуществляются раз в полгода;
- самостоятельное тщательное наблюдение за появлением новых образований на теле;
- незамедлительное обращение к врачу в случае возникновения подозрительных симптомов, в частности, после проведенной операции по удалению новообразования (зуд, кровотечение, озноб).
Прогноз
Средний уровень смертности при данной разновидности рака составляет 31 %. Считается, что выживаемость пациентов с поверхностно-распространяющейся меланомой в целом выше выживаемости больных, страдающих акральной или узловой меланомой (даже при одинаковой толщине очага исход для последних зачастую оказывается хуже). На начальных стадиях поверхностно-распространяющаяся меланома не представляет опасности для жизни: при условии своевременного лечения в 99 % случаев происходит выздоровление. После перехода в инвазивную форму возникает угроза для жизни, при этом риск летального исхода будет зависеть от толщины новообразования:
- менее 1,5 мм – прогноз благоприятный;
- 1,5–3,5 мм – излечение сомнительно;
- более 3,5 мм – плохой прогноз.
На исход заболевания также может влиять локализация новообразования (плечи, шея и волосистая часть головы — наименее благоприятные места расположения опухоли).
Как снизить риск развития заболевания
Для снижения вероятности появления поверхностно-распространяющейся меланомы можно придерживаться следующих правил:
- ограничение пребывания под солнечными лучами, отказ от солярия;
- использование солнцезащитных средств (SPF от 20);
- своевременное медицинское удаление врожденных невусов и поврежденных родинок;
- укрепление иммунитета;
- употребление богатых антиоксидантами продуктов (тропические фрукты: манго, маракуйя, папайя, мандарины, ананасы; ягоды: клюква, черная смородина, черника; кофе, зеленый чай).
Примеры тонких меланом, выявленных в клиниках Вектор-Градиент в 2019 году:
Дерматоскопия: Ангулярные линии по всему образованию, толстая атипичная сеть.
Микроскопическое описание : Лоскут кожи с эпидермисом неравномерной толщины и структурами по типу себорейного кератоза. В эпидермисе асимметричное меланоцитарное новообразование, преимущественно гнездного строения. Гнезда разной величины, в том числе крупные, занимающие почти всю толщу эпидермиса; расположены на разном расстоянии друг от друга. Клетки с мелкими, гиперхромными ядрами и обильной, заполненной пылевидным пигментом, цитоплазмой. Гнезда местами сливаются между собой. В сосочковом слое дермы определяются единичные мелкие гнезда из клеток аналогичного вида; фиброз; солнечный эластоз; скопления меланофагов. Периваскулярные воспалительные инфильтраты. Края резекции без опухолевого роста.
Заключение : Невоидная меланома кожи в фазе горизонтального роста. Уровень инвазии по Кларку II, толщина по Бреслоу 0,3 мм.
Дерматоскопия: Атипичные гранулы и псевдоподы.
Микроскопическое описание : Мелкий фрагмент кожи с эпидермисом неравномерной толщины и гиперпигментацией базального слоя. Нечетко отграниченная, асимметричная пролиферация атипичных меланоцитов в базальном слое с фокальным выраженным педжетоидным ростом. В пределах среза одно гнездо в эпидермисе. В дерме периваскулярные воспалительные инфильтраты с примесью меланофагов .
Заключение : Выявленные морфологические изменения наиболее соответствуют очень ранней стадии развития злокачественной меланомы кожи. Морфологический тип на этой стадии не классифицируемый. Уровень инвазии по Кларку I (in situ) .
Дерматоскопия: Асимметричная гиперпигментация по нижнему краю, негативная сеть, кристаллические структуры (стрелки).
Микроскопическое описание : В готовых препаратах лоскут кожи. В эпидермисе определяются неравномерно распределенные по всей его толще сливающиеся гнезда с ретракционным артефактом, из меланоцитов с мелкими гиперхромными ядрами и значительным содержанием пигмента в цитоплазме. Фокальный педжетоидный рост. В сосочковом слое дермы полосовидный лифо-гистиоцитарный инфильтрат с неравномерными скоплениями меланофагов. Среди клеток инфильтрата определяются единичные гнезда и группы атипичных меланоцитов с гиперхромными ядрами и пигментированной цитоплазмой. Очаговая эозинофильная ламеллярная фиброплазия. Края резекции не маркированы.
Заключение : Невоидная злокачественная меланома кожи в фазе горизонтального роста. Уровень инвазии по Кларку II, толщина по Бреслоу 0,4 мм.
Дерматоскопия: Атипичная очагово расположенная пигментная сеть, участок негативной сети в центре.
Микроскопическое описание : Лоскут кожи с подкожной клетчаткой. В эпидермисе неравномерная лентигинозная пролиферация эпителия с выраженной гиперпигментацией базального слоя. Отдельные удлиненные выросты сливаются между собой. Внутриэпидермальное меланоцитарное новообразование из мелких асимметричных гнезд и сплошного лентигинозного роста отдельных меланоцитов эпителиоидного фенотипа, практически на большем протяжении замещающих кератиноциты базального слоя. Очаговый педжетоидный рост. Единичные группы клеток в сосочках дермы наиболее вероятно представляют тангенциальный срез гиперплазированных выростов эпидермиса. В дерме очаговые периваскулярные воспалительные инфильтраты с примесью меланофагов. Края резекции без опухолевого роста.
Заключение : Лентигинозная меланома кожи в фазе горизонтального роста. Уровень инвазии по Кларку I (in situ).
Поверхностно распространяющаяся меланома кожи без изъязвления:
Дерматоскопия: Хаотичные очаги гиперпигментации, в т.ч. по краю образования, атипичные хаотичные точки, кристаллические структуры в центре.
Микроскопическое описание : Опухоль разрастается как в эпидермисе, так и в сосочковом слое дермы, состоит преимущественно из мономорфных эпителиоидных крупных клеток, формирующих хаотично переплетающиеся тяжи и мелкие солидные структуры. В цитоплазме большей части клеток содержится меланин. В подлежащих участках дермы видна очаговая сливная умеренно выраженная лимфогистиоцитарная инфильтрация с примесью плазматических клеток. В маркированных "краях резекции" роста опухолевой ткани не отмечено.
Заключение : Поверхностно распространяющаяся меланома кожи без изъязвления, pT1а; уровень инвазии по Кларку 2, толщина опухоли по Бреслоу 0, 25 мм.
Поверхностно-распространяющаяся меланома кожи в фазе горизонтального роста без изъязвления:
Дерматоскопия: Очаг атипичной утолщенной пигментной сети по левому краю, линии на периферии, атипичные гранулы.
Микроскопическое описание : Лоскут кожи с подкожной клетчаткой. Эпидермис неравномерной толщины с участками атрофии. В эпидермисе асимметричное, нечетко отграниченное меланоцитарное образование из атипичных клеток с обильной цитоплазмой, заполненной пылевидным пигментом, и полиморфными ядрами с крупными эозинофильными ядрышками ("пульвероциты"). Клетки опухоли формируют разновеликие гнезда, расположенные неравномерно. Фокусы педжетоидного роста, некроз отдельных меланоцитов, единичные митозы в пульвероцитах. В фокусах атрофии эпидермиса опухолевые клетки отсутствуют. В сосочках дермы фиброплазия, диффузный воспалительный инфильтрат с очаговой примесью меланофагов. Удалено в пределах здоровых тканей.
Заключение : Поверхностно-распространяющаяся меланома кожи в фазе горизонтального роста без изъязвления, с признаками регресса. Уровень инвазии по Кларку I (in situ).
Дерматоскопия: Асимметричная пигментация фолликулов, кольцевидно-зернистые структуры.
Микроскопическое описание : Мелкий фрагмент кожи с термическими повреждениями по краям. Гиперкератоз, расширенные устья волосяных фолликулов, в каждом из которых - структуры Demodex folliculorum. Эпидермальные выросты сглажены. Гиперпигментаиця базального слоя с выраженной, местами - сплошной, лентигинозной пролиферацией атипичных меланоцитов, особо выраженной в эпителии волосяных фолликулов. Единичные редкие гнезда из атипичных меланоцитов с пигментированной цитоплазмой. Слабо выраженный фокальный педжетоидный рост. В сосочковом слое дермы и перифолликулярно - фиброз; признаков актинического эластоза нет. Очаговые воспалительные инфильтраты с примесью меланофагов. Зона пролиферации меланоцитов сохраняется вплоть до участков термического повреждения, что не позволяет достоверно оценить края резекции.
Заключение : Атипичная поверхностная внутриэпидермальная пролиферация меланоцитов, наиболее соответствующая ранней фазе горизонтального роста лентигинозной меланомы (in situ).
Дерматоскопия: Асимметричные очаги гиперпигментации, резко атипичные гранулы, расположены очагово по краю образования.
Микроскопическое описание : Лоскут кожи с участком утолщения эпидермиса, акантоза. В базальном слое эпидермиса, акантотических тяжах, сосочковом слое дермы тяжи и гнезда эпителиоидных меланоцитов с умеренно выраженным полиморфизмом, отдельными крупными ядрышками и патологическими митозами (1х1 мм кв.). Опухолевые клетки инвазируют эпидермис, проникают в роговой слой. Эпидермис над опухолью не изъязвлен. Меланин в большом количестве расположен внутри- и внеклеточно. В окружающей дерме умеренно выраженная лимфогистиоцитарная инфильтрация. По краю иссечения опухолевые клетки не обнаружены.
Заключение : Пигментная меланома кожи, поверхностно распространяющегося типа, 2 уровень инвазии по Кларку. Толщина опухоли по Бреслоу - 0, 7 мм.
Дерматоскопия: Очаг гиперпигментации на правом полюсе, атипичная сеть, местами образующая линии.
Микроскопическое описание : Лоскут кожи с эпидермисом неравномерной толщины. В центре лоскута небольшое по протяженности асимметричное, нечетко отграниченное меланоцитарное новообразование, представленное чередующимися фокусами лентигинозной пролиферации атипичных меланоцитов и мелких гнезд из клеток аналогичного фенотипа. Единичные клетки в состоянии педжетоидного роста. В дерме очаговые воспалительные инфильтраты с неравномерными скоплениями меланофагов. Края резекции без опухолевого роста, однако расстояние до ближайшего латерального края резекции в пределах 2 мм.
Заключение : Меланома кожи в фазе горизонтального роста. Уровень инвазии по Кларку I (n situ). Виду очень ранней фазы роста тип горизонтальной фазы не классифицируемый, наиболее вероятно - поверхностно-распространяющийся.
Дерматоскопия: Атипичная пигментная сеть по всему образованию, слева: гомогенная розовая область, очаг негативной сети, кристаллические линии.
Микроскопическое описание : Лоскут кожи с подкожной клетчаткой. очаговый гиперкератоз с трансэпидермальной элиминацией пигмента. На фоне общей атрофии эпидермиса неравномерная лентигинозная гиперплазия эпидермальных выростов, чередующаяся с участками атрофии; гиперпигментация кератиноцитов мальпигиева слоя. Асимметричная, нечетко отграниченная по краям лентигинозная и гнездная пролиферация атипичных меланоцитов, местами сплошная, с замещением эпителиальных клеток базального слоя; с поражением эпителия придатков кожи. Фокальный педжетоидный рост. В дерме участки ламеллярной фиброплазии, очаговые воспалительные инфильтраты с примесью меланофагов. Удалено в пределах здоровых тканей. До ближайшего бокового края резекции в срезах 2,5 мм.
Заключение : Лентигинозная меланома кожи в фазе горизонтального роста. Уровень инвазии по Кларку I (in situ).
Дерматоскопия: Атипичная пигментная сеть по всему образованию, местами образующая радиальные линии, атипичные точки в центре.
Микроскопическое описание : Лоскут кожи с подкожной клетчаткой. Очаговый гиперкератоз, пигмент в роговом слое, роговые пробки в устьях волосяных фолликулов. В дерме структуры мелкого внутридермального невуса с признаками врожденного (поверхностный тип); с участками фиброза и признаками "старения" клеток. Эксцентрично расположен фокус неравномерной гиперплазии эпидермиса протяженностью около 2,5 мм, с гиперпигментацией базального слоя, гнездной и частично лентигигозной пролиферацией меланоцитов с фокальной выраженной цитологической атипией. Гнезда мелкие, различной формы, сливающиеся между собой, распространяющиеся по эпителию выводных протоков потовых желез. В сосочковом слое дермы очаговые воспалительные инфильтраты с неравномерными скоплениями меланофагов; фиброплазия. Удалено в пределах здоровых тканей.
Заключение : Поверхностная атипичная пролиферация меланоцитов (SAMPUS) на фоне малого врожденного меланоцитарного невуса с признаками регресса.
Дерматоскопия: Атипичные очаги гиперпигментации, в т.ч. по периферии, серо-коричневые участки в центре.
Микроскопическое описание : Лоскут кожи с подкожной клетчаткой. На фоне общей атрофии эпидермиса выявляется протяженный участок неравномерной гиперплазии эпидермальных выростов, сливающихся между собой. Гиперпигментация базального слоя. Сплошная лентигинозная пролиферация меланоцитов с гиперхромными ядрами небольших размеров, в том числе в надсосочковых зонах и в эпителии волосяных фолликулов. Неравномерное формирование гнезд, преимущественно из меланоцитов вытянутой формы, расположенных параллельно поверхности кожи. Слабо выраженный педжетоидный рост. В сосочковом слое дермы фиброплазия (концентрическая и ламеллярная), скопления меланофагов; начальные признаки актинического эластоза. Удалено в пределах здоровых тканей; до ближайшего края резекции 2,5 мм.
Заключение : Выявленные морфологические изменения наиболее соответствуют лентигинозной меланоме кожи (син. - атипичный лентигинозный пограничный невус Kossard) в фазе горизонтального роста. Уровень инвазии по Кларку I (in situ).
Дерматоскопия: Хаотично расположенные очаги гиперпигментации, асимметрично пигментированные фолликулы.
Микроскопическое описание : Лоскут кожи с небольшим прилежащим фрагментом подкожной клетчатки. Гиперкератоз, эпидермальные выросты на большем протяжении сглажены. В центре лоскута эпидермис неравномерно утолщен, с гиперпигментацией кератиноцитов мальпигиева слоя. В этой зоне асимметричная, лентигинозная, местами сплошная, пролиферация атипичных меланоцитов, с формированием небольшого числа гнезд, сливающихся между собой. В дерме слабо выраженный солнечный эластоз, очаговые воспалительные инфильтраты с примесью меланофагов. До ближайшего бокового края резекции 2,5 мм.
Заключение : Поверхностное, атипичное меланоцитарное новообразование кожи, наиболее соответствующее ранней горизонтальной фазе роста злокачественной меланомы кожи (уровень инвазии по Кларку I).
Остались вопросы?
Вы можете задать свои вопросы и записаться на бесплатную первичную консультацию по телефону: +7 (495) 255-50-11.
Неправильно удалена меланома
Здравствуйте!Прошу ответить на мой вопрос,начну с предыстории.
Примерно в ноябре 2011 у меня на внешней стороне правой кисти руки ( ниже мизинца)появилось образование,похожее на бородавку но красного цвета.Я не сразу спохватилась,пошла по врачам через 1,5-2 мес только
1)дерматолог КВД-ничего страшного, удаляй лазером
2)молодой врач рассмотре в лупу не стал удалять -послал к онкологам
3)онколог в поликлинике-ничего страшного,но удаляй иссечением с гистологией
4)онколог-хирург из онкоцентра-то ли меланома то ли нет,понаблдаем недельку
5)пока шла неделька,сходила еще к онкологу специалист по кожным-нет ничего страшного можно удалять+взял биопсию иглой(результат был отрицательный)
Удалила в онкоцентре у онколога №4, иссечение под местной анестезией,гистология показала безпигментную меланому,узловая,кларк-3,бреслоу-1,8( повторно пересмотрели в нии петрова у Пожарисского)
Через 10 дней после первой операции была сделана вторая-с большим захватом и удалили сигнальный лимфоузел из подмышки(на узи правда все л/у в порядке как и внутр органы)кт-мрт-кости -легкие-мозг еще не делала,жду гистологии лимфоузла.
Вопрос
1)насколько первая операция сильно снижает мои шансы(мне 31 год)
2) пугает такая глубина по бреслоу-кларку за столь короткий срок(еще в октябре 2011 на этом месте не было ничего, ровная кожа без родинок и выпуклостей)
заранее спасибо за ответ!
Увы, но беспигментная меланома представляет определенные трудности на этапе клинической диагностки. Эта, довольно редко встречающаяся, разновидность меланомы "маскируется" под доброкачественные кожные образования, и при встрече с ней даже самый опытный онколог не застрахован от ошибки. Дерматоскопия помогает в диагностике в таких случаях - при увеличении определяются невидимые невооруженным глазом атипичные сосуды, позволяющие заподозрить злокачественный характер новообразования. В хорошую лупу их тоже можно увидеть, и, по-видимому, у второго врача они и вызывали подозрение.
Хочу сказать, что выявление беспигментной меланомы на IB (?) стадии встречается нечасто, обычно выявляют на более поздних стадиях, включая IV-ю.
Что касается вашего вопроса о снижении шансов, то нет, не снижает. Это распространенная в мире практика - иссечение подозрительного новообразования в пределах здоровых тканей с небольшим отступом с целью гистологического исследования, и повторное, более широкое, иссечение в случае последующего подтверждения меланомы.
Что касается второго вопроса, то я не вполне понял, что именно вы хотите спросить. Узловые формы меланомы, как пигментные, так и беспигментные, могут расти весьма быстро.
Доктор, спасибо за ответ. К врачам у меня претензий нет,что не узнали меланому,я поняла что именно этот вид-редкость.По гистологии после первого удаления-удалена в пределах здоровых тканей. У меня к вам еще пара воросов:
1)Про изъязвление нет ни слова в результатах гистологии-это значит что его не было?
2)В ответе вы написали IB под ?-это предположительно моя стадия?
Мне пока не известна стадия заболевания,хирург оперировавший второй раз пока не оч делится информацией(операция была неделю назад), через пару дней еду за результатами гистологии сигнального л/у, потом если все ок-буду проверять органы-кости-мозг.
1) Скорее всего.
2) Да, очень предположительно, исходя из приведенной гистологии. Во-первых, там действительно нет ничего про изъязвление, предположительно потому, что его нет, но я могу только предполагать. Во-вторых, нет данных гистологии сигнального лимфоузла, если в нем есть мтс, то стадия другая. В третьих, не закончено обследование.
Игорь Евгеньевич,спасибо вам большое,вчера была на приеме у онколога в нии Павлова-просидела несколько часов в очереди, а из информации о стадии и вообще моей болезни получила только-забудьте и надейтесь на лучшее(как то меня пугает это отсутствие каких либо подробностей,позвольте еще вас потерзать вопросами.
Гистологическое заключение(экономное иссечение 1 очага было 26.01.12)
Небольшой лоскут кожи с гиперплазированным эпидермисом, между акантотическими выростами которого располагаются крупные веретеновидные и полигональные клетки с обширной эозинофильной цитоплазмой и полиморфными ядрами с редкими глыбками хроматина и отчетливыми ядрышками.Среди опухолевых клеток много митозов и большинство из них паталогические,преимущественно рассеивание хромосом. Тяжи опухолевых клеток проникают до ретикулярного слоя дермы,без признаков созревания.
Результаты иммуногистохимического фенотипирования:
виментин,S-100,HMB-45,мелан А,тирозиназа-резко положительны(+++/++++);Ki-67-в крупных фокусах опухолевых клеток до 20% клеток находятся в состоянии полиферации.
заключение:
злокачественная меланома с глуб инвазии по Кларку 3 уровень,толщина опухоли по Бреслоу-1,8мм.
гистология кожи и л/узла(иссечение п\о рубца кожи правой кисти с биопсией сигнального л/у(аксиллярный справа) 10.02.12)
в исследованном материале(кожа и л/узел); опухоль не обнаружена;очаговый гиперкератоз на фоне фиброза в дерме и жировой клетчатке.
Рекомендовано:
рентген органов груд клетки.УЗИ органов брюшной полости,УЗИ аксиллярной области с 2-х сторон+паховой области с 2-х сторон.Клин и биохим анализ крови(билирубин, креатинин, сахар, АЛТ.АСТ,щелочная фосфотаза,РВ,Ф50, австралийский антиген и геп С,ЭКГ.
Доктор сказал, что ни МРТ мозга, ни КТ внутр органов и остеосцио мне не нужно на данном этапе.
Формулы рТNМ в моем заключении нет.
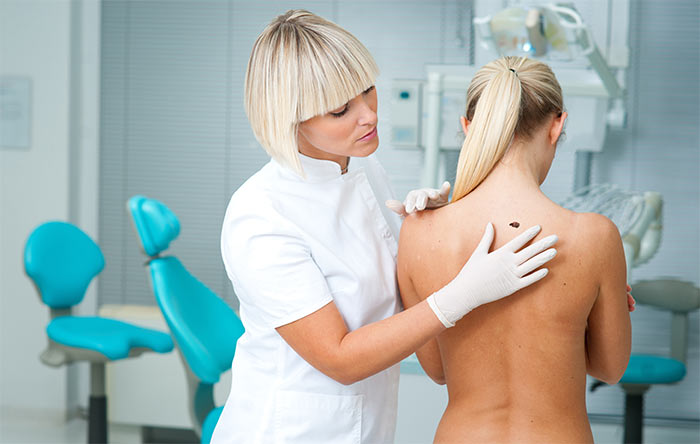
За злокачественной меланомой закрепилась репутация полной непредсказуемости, тем не менее, в сравнении с другими раковыми процессами достаточно много известно про закономерности её прогрессирования.
- Как выглядит рецидив меланомы?
- Причины рецидива меланомы
- Места локализации
- Признаки и симптомы меланомы
- Группы рецидива
- Частота возникновения
- Диагностика
- Лечение
- Профилактика
- Чем опасен рецидив
- Прогноз
Как выглядит рецидив меланомы?
Рецидивное новообразование отличается от первичной меланомы не столько внешним видом, сколько общим объемом поражения. Нередко вторичные образования очень похожи на ранее удаленное материнское, только их много больше, они могут быть крупнее или мельче.
В отечественной онкологии различают четыре вида рецидивов меланомы по классификации Вагнера:
- местные — опухоль располагается точно в зоне первичной операции;
- транзитные метастазы или сателлиты — рядом с рубцом, но не ближе 2 сантиметров, могут локализоваться не только в коже, но и в подкожно в клетчатке;
- регионарные метастазы — поражение злокачественным процессом лимфатических узлов вблизи зоны операции;
- отдалённые метастазы — вторичные меланомные опухоли в других органах и тканях.
У пациента могут быть рецидивы любого вида и в любом наборе, и все сразу, что неудивительно для столь агрессивной опухоли.
Причины рецидива меланомы
Предполагается, что источником развития рецидивной или метастатической опухоли становится злокачественная клетка, сохранившаяся в кровеносном или лимфатическом сосуде. На вероятности возврата болезни сказывается агрессивная биология меланомной клетки и её способность к длительному выживанию.
Замечено, что рецидивный процесс характерен для молодых людей от 30 до 50 лет, а сроки прогрессирования ассоциированы с полом. К примеру, поражение регионарных лимфоузлов у женщин случается на первом году после удаления меланомы, у мужчин — на втором-третьем, отдаленные метастазы у мужчины вероятны в первые 3 года после лечения, у женщины — после 3 лет.
Толщина первой опухоли коррелирует с частотой прогрессирования, при толщине более 2 мм у 8–9 пациентов из десятка скорее всего появятся метастазы в лимфоузлах. В клинических исследованиях разработан стандартный подход к расстоянию от опухоли до линии разреза в зависимости от толщины опухолевого узла, так не менее полсантиметра отступают при минимальной высоте, при более чем 2-миллиметровой толщине узелка от него отходят на 2 сантиметра.
Как недавно выяснили, на вероятности рецидивирования мало отражается объём первичной операции, но при недостаточном объеме иссечения, когда в краях удаленных тканей при гистологическом исследовании находят злокачественные клетки, не позже 8 недель выполняется повторная операция или проводится облучение с профилактической лекарственной терапией.
Места локализации
Две трети рецидивов — это метастазы, одна треть — узловые образования в зоне первой операции. Локализация материнской опухоли сказывается на судьбе пациента:
- у каждого третьего, оперированного по поводу меланомы кожи головы и шеи, развиваются опухоли в рубце, причём у женщин беда случается в первый год после лечения;
- транзитные метастазы имеют самую большую процентную долю в группе меланом конечности, такой вариант прогрессии у женщин развивается через пятилетку после иссечения, а в мужской популяции — на втором и третьем году после операции;
- при исходном поражении кожи ноги чаще всего, у семи из десяти обнаруживают вторичные опухоли в лимфоузлах, у женщин в ближайший год, у мужчин чуть позже;
- первичный процесс на туловище у каждого четвёртого осложняется отдаленными метастазами.
Признаки и симптомы меланомы
Симптомы метастазов зависят от места расположения, так при поражении легких может быть кашель с одышкой, при метастазировании в головной мозг — нарушение зрения, головные боли, рвота, судороги.
Регионарное метастазирование проявляется увеличением пакета лимфоузлов, с последующим прорастанием опухоли в мягкие ткани и блокировкой рядом проходящих сосудов, что осложняется отёком конечности.
Клинические исследования доказали, что выявление прогрессирования болезни до появления симптомов существенно улучшает перспективы на жизнь. Течение болезни всегда индивидуально, поэтому наблюдение после лечения должно опираться на биологические характеристики злокачественной опухоли. В Европейской клинике делается всё для раннего обнаружения и предотвращения проблем со здоровьем.
Группы рецидива
В 1985 году отечественный онколог Анисимов предложил для удобства описания клинической картины подразделять рецидивные опухоли на шесть групп:
Классификация в клинической практике используется редко, потому что оценка результатов лечения базируется исключительно на размерах узлов, а не на внешнем виде.
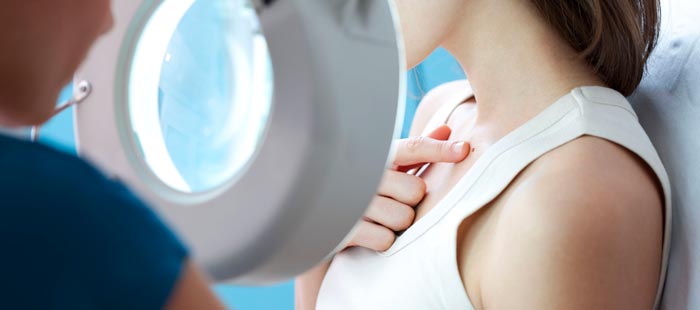
Частота возникновения
При любом виде и размере меланомы самый частый вариант прогрессии после операции — метастазы в другие органы почти у 60% больных.
Самый опасный период — первые три года после хирургического вмешательства, но на первом году у 60% более вероятны метастазы в регионарных лимфоузлах. При 1 и 2 стадии частота поражения лимфоузлов невысока — у каждого пятого, и совсем редко — менее 5% поражается послеоперационный рубец.
Из-за развития рецидивов заболевания только 60% больных живет больше пятилетки, но болезнь способна вернуться и через 15 лет — у 7%, и после 25 лет — у 10%. У каждого пятого с неважным индивидуальным прогнозом, тем не менее, в ближайшие 5 лет рецидива не возникает.
Диагностика
Обследование проходит аналогично диагностике первичного процесса. Особенность диагностики прогрессирования — четкое соблюдение графика регулярных осмотров, что позволяет выявить процесс в самом начале и до появления клинических симптомов.
В европейских странах рекомендуют посещать онколога каждые 2 месяца на протяжении первого года после операции, на втором году — ежеквартально, и далее наблюдаться, не сбавляя интенсивности, поскольку чаще всего рецидивы случаются в первые три года.
Ранняя диагностика рецидива меланомы сегодня объективная реальность. В каждом клиническом случае в Европейской клинике используется индивидуальная программа диагностического поиска, исключающая как избыточность обследования, так и его недостаточность.
Лечение
Лечение местного рецидива в рубце, транзитных метастазов и изменённых лимфатических узлов аналогично тактике при первичной опухоли — оптимальна операция в том числе с пластическим закрытием большого дефекта тканей.
Адъювантное лекарственное лечение после операции — норма, из лекарств используется то, что ранее не применялось для профилактики, правда выбор небольшой: альфа-интерферон и ипилимумаб.
При метастазах в другие органы встает вопрос о лекарственной терапии, и в первой линии прибегают к иммуно-онкологическим препаратам в сочетании с таргетными лекарствами при наличии мутации генов.
Выбор препаратов большой, поэтому при отсутствии результата или прогрессировании на фоне лечения во второй линии прибегают к ранее не использованным лекарствам. Химиотерапия при рецидиве меланомы используется в последнюю очередь совсем не из-за выраженных побочных реакций, проблема в невысоком результате.
При поверхностных образованиях возможна лучевая терапия.
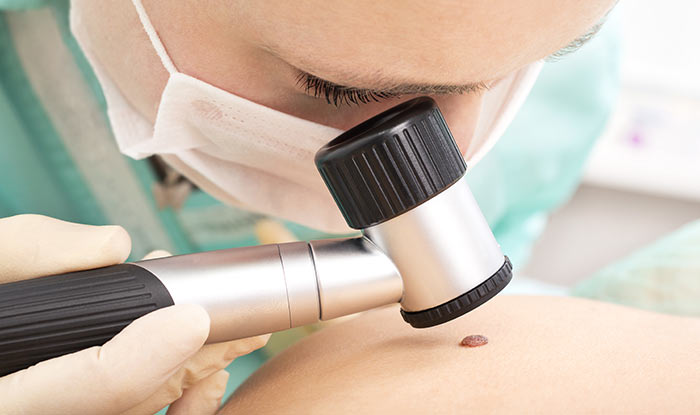
Профилактика
Не существует специфической профилактики, воздействующей на факторы риска прогрессирования, но избегание солнечной инсоляции играет позитивную роль и в предотвращении рецидивирования.
Аналогичную задачу решает и визуальный контроль невусов у переболевшего меланомой пациента с обязательным соблюдением графика медицинских осмотров.
Чем опасен рецидив
Рецидив при меланоме — это не только появление злокачественного образования в рубце, но и метастазы. Чаще всего ими поражаются лимфатические узлы, легкие, кожа, головной мозг и печень. Возможность удаления рецидивного образования открывает перспективы на долгую жизнь, если операция технически невыполнима, то настоящее и будущее будет занято лекарственной терапией.
Выживаемость при множественных органных метастазах не превышает полугода, результаты лекарственной терапии оставляют желать лучшего даже при использовании инновационных иммуноонкологических препаратов, которые редко обещают более двух лет жизни.
Прогноз
Ежегодно меланома диагностируется в среднем у 15 человек из каждых ста тысяч взрослых, умирает примерно 3 больных, причем при достаточно стабильной смертности в последнюю четверть века мужчины стали гибнуть чаще. Пол многое определяет в прогнозе заболевания при прочих равных условиях, но молодые переживают заболевание с меньшими трудностями.
Вероятность смерти при позднем рецидиве многократно ниже, чем при раннем. Раннее выявление прогрессирования обещает лучшие результаты лечения.
Читайте также:

