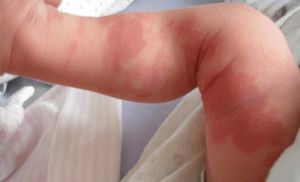
Опухоль в бедре после укола
Ограничение подвижности бедренного сустава, болезненность, чувство тяжести – все эти симптомы доставляют сильный дискомфорт. В таком состоянии невозможно долго стоять, сидеть, лежать – любая поза кажется неудобной. Чтобы устранить симптом, нужно выяснить, отчего опухло бедро.
Осложнение после инъекции
Если опухло бедро после укола, причин может быть несколько:
- Лекарственный препарат имеет слишком густую консистенцию, и попросту не успел рассосаться. Явление характерно для составов на масляной основе. Такие средства нужно вводить медленно и в небольших количествах, иначе образуются уплотнения. Температура тела при этом не повышается. Уплотнения можно устранить с помощью йодной сетки или ультразвука в клинике.
![]()
Воспалительный процесс. Возникает при попадании инфекции или токсичных веществ, которые организм воспринимает как аллергены. Также может быть вызван введением препарата в подкожный слой, а не в мышечный. Крайняя степень воспаления – абсцесс, образование гнойной полости. Воспалительные процессы сопровождаются повышением температуры тела, лечатся с помощью антибиотиков.- Гематома. После инъекции может развиться из-за повреждения крупного кровеносного сосуда. Из-за кровоизлияния место локализации гематомы покраснеет и опухнет. Для уменьшения отека нужно приложить холод, сделать давящую повязку; можно также использовать специальные препараты для ускорения рассасывания – например, гель Актовегин.
Внешняя сторона бедра
Если опухло бедро с внешней стороны, стоит обратиться к травматологу или хирургу. Симптом может указывать на такие типы повреждений:
- разрывы сухожилий;
- разрывы четырехглавой мышцы;
- переломы.

Травмы происходят при сильном ударе или столкновении, неудачном падении при занятиях спортом. Но в пожилом возрасте разрывы сухожилий и переломы могут возникнуть даже при отсутствии серьезной нагрузки. Все виды травм сопровождаются болью и опуханием пораженного участка.
Отек внешней стороны бедренного сустава может быть вызван и варикозным расширением вен. Этот симптом развивается постепенно, уже после появления заметного сосудистого рисунка. Болезнь сопровождается чувством тяжести в ногах, ночными судорогами, болевому синдрому. Лечением также занимается хирург.
Постепенное опухание поверхности характерно и для лимфедемы – нарушения оттока лимфатической жидкости. Как правило, болезнь начинает развиваться со стопы, а затем поднимается выше, вплоть до бедренного сустава. При этом чаще патологическим процессом оказывается охвачена лишь одна нога.
Лимфедема редко вызывает сильные боли. Болезнь приводит к уплотнению и отвердеванию пораженного участка, а также появлению наростов на коже. Лечение заболевания – системное, под наблюдением врача.
Внутренняя поверхность бедер
Если опухло бедро с внутренней стороны, причина кроется в патологиях мягких или костных тканей. К возможным патологиям относятся:
- Фиброма – доброкачественное новообразование, основу которого составляет волокнистая соединительная ткань. Со временем патология разрастается, задействует мышцы и сосуды. Она прогрессирует медленно, имеет плотную консистенцию, боли не вызывает.
- Липома – подвижное образование мягкой консистенции, доброкачественная опухоль на основе соединительной ткани. Может встречаться как на внутренней, так и на внешней поверхности бедра. Чаще всего липома не представляет опасности, однако при больших размерах опухоли ее удаляют.
![]()
Остеохондрома – новообразование из хрящевой ткани, считается опасным из-за высокого риска малигнизации. Располагается внутри полой трубчатой кости (в данном случае – бедренной). Развивается медленно и постепенно, но может вырастать до значительных размеров и деформировать соседние кости. Легко прощупывается пальцами.- Хондробластома – доброкачественная или злокачественная опухоль кости, разновидность хондромы. Чаще встречается у мужчин в возрасте от 5 до 18 лет. Сопровождается прогрессирующими болями в ближайшем суставе, атрофией мышц конечности.
- Остеомиелит – гнойно-некротическая патология, которая затрагивает кости и близлежащие мягкие ткани. Возбудитель болезни – микобактерии или пиогенные микроорганизмы. Инфицирование происходит вследствие травмы, воспалительного процесса или посредством кровотока (при гематогенной форме заболевания). Остеомиелит проявляется повышением температуры тела, болью и опуханием конечности. Госпитализация больного обязательна.
Внешнее сходство и наличие общих симптомов затрудняют самостоятельную постановку диагноза. Поэтому точно определить причину опухания бедра может только врач, после проведения дополнительных анализов.
Внутримышечные инъекции являются неотъемлемой частью терапии большинства заболеваний. К сожалению, уколы приносят мало приятных ощущений, а последствия могут вызвать довольно болезненные ощущения. Что делать, если болит место укола на ягодице?
Почему после укола болит ягодица?
Шишки и синяки, образовавшиеся после введения инъекций, имеют научное название - инфильтраты. Это место, в котором скапливается лимфа и клетки крови. Обычно инфильтраты появляются из-за механического или какого-либо физического воздействия на определенном участке кожи.
Поэтому, введение в мягкие ткани различных препаратов также является провоцирующим фактором появления синяков и шишек, так как проникновение иглы в кожу является механическим повреждением. При возникновении уплотнений, необходимо сразу же начать лечение, чтобы не спровоцировать появление гематомы.
Обычно инфильтраты не несут никакой серьезной опасности, однако появляется значительный дискомфорт и болевые ощущения. При сильном механическому повреждении уплотнение может начать прогрессировать, что приведет к образованию гематомы и сильной опухлости.
Причины появления инфильтратов
Существует несколько основных причин, по которым появляются синяки и болит место после укола. Чаще всего это:
- если во время введения лекарства мышцы были перенапряжены;
- при вводе лекарственной жидкости возникли судороги мышц или были резкие движения;
- использование короткой иглы или же если она неправильной формы, тупая игла также может спровоцировать боль при вводе и после инъекции;
- определенный состав препарата и его текстура (масляные и густые лекарства долго рассасываются);
- аллергическая реакция на вводимый препарат;
- неправильное введение жидкости (слишком быстрое введение провоцирует появление шишек и уплотнений).
Чтобы избежать неприятных ощущений во время внутримышечной инъекции, рекомендуется придерживаться определенных правил. И вообще, лучше доверить это дело специалисту. Крайне не рекомендуется вводить себе лекарство самостоятельно.

Стоит насторожиться, если:
- в области введения препарата образовались шишки, которые по ощущениям горячие и напоминают чувство ожога;
- после инъекции температура тела начала подниматься, появился жар или озноб;
- в месте укола появляются нагноения и различного рода воспаления.
Если болит место укола, необходимо принять ряд комплексных мер, которые помогут устранить дискомфорт и избежать усугубления ситуации.
Как избежать дискомфорта после уколов?
Чтобы избежать побочных эффектов от уколов, врачи советуют придерживаться некоторых правил. В первую очередь - гигиена. Нельзя делать уколы до этого использованными шприцами, так как это опасно не только появлением инфильтратов, но и заражением серьезными заболеваниями и инфекциями. Место ввода необходимо обеззараживать с помощью спирта, также при инъекциях стоит использовать стерильные перчатки.
Если же уколы на протяжении нескольких дней делались в обе ягодицы, то внутримышечные инъекции лучше делать в другое место - бедро, плечо. Ежедневно необходимо протирать места, где вводилось лекарство, медицинским спиртом, а при появлении уплотнений воспользоваться . Также врачи рекомендуют обратиться за помощью к медсестре для проведения манипуляции. Если же такой возможности не имеется, то хотя бы попросить близких сделать укол.
Информационное видео с практическими советами и рецептами, которые помогут быстро избавиться от шишек после инъекций.
Болит место укола – что делать в домашних условиях?
Чтобы устранить болезненные ощущения от шишек и синяков, врачи советуют применять лекарственные препараты, в основе которых имеется троксерутин.
Именно этот компонент имеет отличное противовоспалительное действие и улучшает регенерацию тканей. Также троксерутин разжижает кровь, благодаря чему шишки и уплотнения сходят быстрее.
Самые популярные и эффективные препараты на основе троксерутина:
- Лиотон гель;
- Троксевазин - одна из самых популярных местных мазей от синяков и варикозного расширения вен;
- Мазь арники.
Прежде чем начать использование подобного препарата, необходимо проконсультироваться с врачом и детально изучить инструкцию. Особенно необходимо обратить внимание на противопоказания и побочные эффекты.

Если вы являетесь счастливым обладателем чувствительной дермы, при этом синяки проходят достаточно долго, то лучше обратиться к физиотерапевту. Он может назначить массаж и различные прогревающие процедуры. Не менее эффективными являются компрессы с димексидом, которые снимут воспаление и уменьшат боль. Нельзя оставить в стороне и два проверенных временем средства - Мазь Вишневского и гепариновая мазь, которые используются для выведения гноя, уменьшения отечности и синяков.
Если после прививки болит место укола, то также можно воспользоваться народными рецептами, которые являются достаточно эффективными.
Народные рецепты от синяков после уколов
Уже на протяжении многих лет существует множество всевозможных народных рецептов, помогающих в борьбе с синяками и шишками после внутримышечных инъекций. При регулярном применении данных методов, можно увидеть положительный результат уже через 3-4 дня, при этом дискомфорт исчезает, а болевые ощущения становятся менее интенсивными.
Если болит место укола от прививки, то можно воспользоваться одним из самых простых рецептов - лист капусты или алоэ. Для проведения процедуры необходимо срезать небольшой кусочек листика алоэ, который нужно приложить непосредственно на пораженное место. Сверху можно наложить марлю и зафиксировать повязку лейкопластырем. Процедура с листом капусты проводится аналогично. Для достижения эффекта, делать такие примочки нужно не реже 3-4 раз в сутки, также обязательно делать перед сном.

Йодовую сетку часто используют не только для устранения болевых ощущений от уколов, но и для устранения синяков, снижения симптоматики от растяжений и ушибов. Причем йодовую сеточку можно наносить и в качестве профилактики, на начальном этапе проведения курса лечебных инъекций. Это поможет заранее предотвратить появление синяков и шишек. Почему нельзя мазать йодом обширные места на коже? Это может спровоцировать появление ожогов. Поэтому рисуется именно сеточка.
Данный рецепт стоит использовать с особой осторожностью, чтобы не спровоцировать появление ожогов и шелушений. Потребуется небольшой кусочек ткани, который нужно смочить в спиртовом растворе. Далее необходимо смазать кожу с помощью питательного или же увлажняющего крема. На пораженный участок накладывается компресс, а сверху он покрывается пищевой пленкой. Лучше всего такую процедуру делать на ночь.


Также в качестве согревающего компресса можно использовать теплую грелку, сверху которой нужно укрыться теплым одеялом и полежать так в течение 20-30 минут.
Медовые лепешки - это отличное народное средство не только от ушибов и синяков, но и от вирусных болезней. Медовые лепешки от простуды - это проверенное средство, которое можно использовать даже маленьким деткам и женщинам во время беременности.
- мед растопить и подогреть с помощью водяной бани;
- в растопленный мед добавить немножко муки.
Полученную лепешку необходимо сделать плоской, при этом ширина должна быть примерно равна пораженному участку. Непосредственно между лепешкой и кожей рекомендуется подложить тоненькую ткань, чтобы избежать ожогов. Прикладывать компресс необходимо на 20-30 минут, при этом следить за его температурой - нельзя прикладывать лепешку слишком горячей. Должно быть ощущение приятного тепла.

Лучше проводить процедуру перед сном, а после - укрыться теплым одеялом, чтобы не рассеивать полученное тепло.
Последствия неправильного укола
Если неправильно ввести лекарственный препарат, то может появиться ряд определенных последствий:
- боли в пояснице и ноге;
- онемение конечности;
- высокая температура;
- отечность и образование уплотнений;
- синяки;
- нарывы.
Это может произойти, если иглу ввести под неправильным углом или же если лекарство вводится слишком быстро. Также обратите внимание в какое место ягодицы был введен препарат. Колоть уколы можно только в верхнюю боковую часть ягодиц, а не в середину, как думает большинство пациентов. Не забывайте, что невыпущенный со шприца воздух тоже может стать первопричиной появившихся шишек и синяков.
Поэтому не забывайте, что каждый человек должен заниматься тем делом, на которое учился. Именно поэтому лучше, чтобы уколы делали все-таки специалисты.
Что делать, если после внутримышечной инъекции образовалась шишка, и какие методы действительно эффективны?
Инъекции или уколы – это довольно болезненные процедуры, но рано или поздно всем приходится их делать. Многим даже страшно представить, что придется делать укол и им становится плохо от одной мысли об иголке и крови. Кроме того, в месте инъекции может возникнуть боль. Однако если вы научитесь отвлекаться и расслабляться во время процедуры и будете знать, как облегчить боль в месте укола, то даже самая болезненная инъекция будет вам не страшна.
Как отвлечься и расслабиться
Подумайте о том, что иглы теперь очень тонкие. У большинства людей страх перед уколами появился еще в детстве. Но если вы подумаете о том, что теперь иглы стали намного тоньше, а сама процедура менее болезненная, то вам будет легче расслабиться перед инъекцией.
Разговаривайте с врачом. Если вам страшно, разговаривайте с врачом или другим медицинским работником до и во время введения инъекции. Так вам будет легче успокоиться и отвлечься.
Отвернитесь, пока вам делают инъекцию. Недавно было проведено исследование, в результате которого выяснили, что лучший способ отвлечься, пока вам делают укол, – это смотреть в сторону. Необходимо сосредоточиться на каком-либо объекте в противоположном конце комнаты.
Отвлекитесь с помощью какой-то информации. Найдите что-то интересное у себя на планшете или просто включите музыку – это поможет вам расслабиться и не сосредотачиваться на инъекции.
Попробуйте использовать технику расслабления. Если вам удастся расслабить тело, то укол будет менее болезненным. Например, попробуйте делать специальные дыхательные упражнения до и во время процедуры.
Составьте письменный сценарий процедуры. Вид иголки может сильно испугать вас. Чтобы вам было проще справиться со страхом и выдержать инъекцию, примените поведенческую тактику образного сценария.
- Напишите "сценарий" процедуры. Например, набросайте на бумаге, о чем вы собираетесь поговорить с врачом. "Добрый день, доктор. Рада вас видеть. Я немного боюсь делать укол. Вы не будете против, если мы поговорим о моей поездке в Мюнхен, пока вы делаете инъекцию?".
- Во время процедуры старайтесь как можно точнее придерживаться сценария. Если необходимо, то возьмите записи с собой.
Представьте себе инъекцию как что-то совсем несложное. Формируя восприятие и применяя поведенческие техники, вы можете изменить отношение к определенным ситуациям, чтобы они стали казаться обыденными и банальными. Используйте любую технику, чтобы изменить свое отношение к инъекции.
Попросите, чтобы кто-нибудь поддержал вас во время процедуры. Это может быть друг или кто-то из членов семьи. Пока вам будут делать инъекцию, он может разговаривать с вами, таким образом, помогая успокоится и отвлечься.
- Спросите медработника, может ли кто-нибудь зайти вместе с вами в процедурный кабинет.
- Попросите друга сесть напротив вас и возьмите его за руку. Это может помочь вам расслабится.
- Говорите с другом о чем угодно. Например, обсудите прошедший обед или фильм, который хотите посмотреть.
Как уменьшить боль в месте инъекции
Наблюдайте за реакций в месте инъекции. Часто в месте укола могут быть болезненные и неприятные ощущения. Они могут сохраняться несколько часов или даже дней. Важно вовремя заметить постинъекционную воспалительную реакцию. Тогда вы сможете сразу же что-то предпринять, чтобы уменьшить болезненные ощущения, и, если потребуется, обратиться к врачу. Наиболее распространенные симптомы:
- Покраснение, распространяющееся от места инъекции
- Ощущение жара в месте инъекции
- Чувствительность
Используйте холод. Приложите лед или холодный компресс на место инъекции. Холод поможет уменьшить зуд, отек и боль, так как замедлит кровообращение и охладит кожу.
Почему место от уколов болит?
Боль после внутримышечного укола может возникать по таким причинам:
- Воспаление из-за неправильной техники укола
- Аллергическая реакция на лекарство
- Препарат долго рассасывается, из-за чего возникает болезненная шишка
Если боль вызвана аллергией на лекарство, место укола будет не только болеть, но ещё и чесаться. Если боль пульсирующая – скорее всего, это воспаление. А шишку от лекарства несложно ощутить при лёгком нажатии пальцами.
Если не просто болит место укола, но вдобавок поднимается температура или наблюдается отёчность, нагноение или большое покраснение, нужно незамедлительно обратиться к врачу. Это может быть гнойный воспалительный процесс, при котором самолечением заниматься опасно.
Как предотвратить боль после уколов
Качественный шприц и медленное введение лекарства поможет избежать образования болезненной шишки после инъекции.
Чтобы препарат попал глубоко в мышцу, нужно использовать шприц с достаточно длинной иглой, то есть объёмом не менее 5 миллилитров.
При инъекции лекарства на масляной основе ампулу нужно согреть в ладонях или в тёплой воде. Из-за введения его в холодном виде может появиться болезненная шишка или даже произойти воспаление.
Лучше доверить укол опытному специалисту. Если попасть в нерв, можно надолго обеспечить себе болевые ощущения
Для лучшего рассасывания лекарства его нужно вводить в расслабленную мышцу. Оптимальное положение для этого – лёжа на животе.
Если необходимо сделать курс внутримышечных инъекций, место нужно менять каждый день, то есть поочерёдно в левую и правую ягодицу. Лекарство рассосётся быстрее, если больше ходить.
Болит место после укола, как помочь народными средствами
Если нет нарыва и повышенной температуры, но боль в месте укола беспокоит, можно принять обезболивающее и применить один из проверенных способов:
· Вымыть капустный лист, слегка отбить и приложить к больному месту. Оставить на сутки или хотя бы на ночь.
· При отсутствии аллергии на мёд можно сделать тесто из мёда с мукой и приложить в виде компресса. Накрыть плёнкой, закрепить и подержать ночь, утром смыть.
· Сделать компресс из тёртой редьки и мёда, держать три часа.
· Смочить ватный диск или тампон в кефире или несладком йогурте. Накрыть плёнкой от высыхания и подержать 1 час.
Разобравшись, почему болит место укола, можно приступить к облегчению своего состояния, используя народные и медикаментозные средства. Однако кое-что делать строго не рекомендуется. Например, греть больное место, в том числе в бане или сауне. Это может спровоцировать усиление воспалительного процесса. Нельзя массировать шишку. Если под ней есть гнойник и он лопнет, это чревато заражением крови.
Спиртовые компрессы можно применять только при уверенности, что боль вызвана медленным рассасыванием лекарства. Если есть воспалительный процесс, он только усилится
Как снять боль от уколов
Что может вызвать болевые ощущения?
Боль возникает по причине образования места, плотность которого повышена. Если для укола использовалась неострая или короткая иголка, это также может послужить причиной появления неприятных ощущений.
Среди прочих причин выделяют:
Неверно выбранный участок для инъекции;
Множественный укол в одно и то же место;
Несоблюдение норм дезинфекции.
Причиной возникновения болевых ощущений является то, что не было быстрого всасывания препарата, введенного в мышцу. Причиной могло также стать быстрое введение иголки либо мышечный спазм. Как результат – образование болезненной шишки.
Как снять боль от укола
Эффективным методом снижения болевого синдрома является нанесение сетки из йода в области уплотнения. Повторять процесс можно дважды в день. Также необходимо употреблять в пищу йодсодержащие продукты – креветки, морскую капусту и прочее.
На место укола можно приложить лист капусты. Перед этим хорошо его размять. В некоторых случаях можно смазать лист медом.
Помогает справиться с болью медовая лепешка. Для этого 1 ст. л. меда соединить с 1 ст. л. сливочного масла, добавить желток от яйца и немного муки. Тщательно размешать и прикладывать смесь к больному месту. Повторять 2 раза в день.
Если шишка начинает нарывать, необходимо купить в аптеке специальные средства – бальзамы или мази. Какие именно - спросите у вашего врача.
В случае возникновения на месте укола гнойного участка подойдет любое антибактериальное средство.
Чтобы после укола боль не появлялась, важно правильно делать процедуру – мышца должна быть расслабленна, положение тела – лежачее. Обязательно смазывание места укола антисептическим средством.
Если после введения инъекции появилась резкая сильная боль, необходимо сразу же обратиться к врачу. Это может быть причиной повреждения нерва.
Возникновение боли на месте укола может свидетельствовать о начале воспалительного процесса. Не стоит пренебрегать этим. Необходимо следить за любым изменением после укола и сразу же обращаться к врачу. Это поможет избежать осложнений.

Стоит особо отметить, что люди, которые делают внутримышечные инъекции самостоятельно, более подвержены тому, что в дальнейшем у них образуются шишки от укола. Что делать, чтобы не допустить появления таких болезненных уплотнений? Во-первых, для проведения подобных процедур желательно посетить больницу или, как минимум, попросить знающего человека сделать укол в домашних условиях. Ведь только опытный специалист в этом деле сможет правильно воткнуть иглу в ягодичную или другую мышцу и не оставить после инъекции ни следа.
Появились небольшие шишки от укола. Что делать, если:
- ничего не беспокоит;
- место укола не опухло и не покраснело;
- уплотнение прощупывается, но не приносит никаких болезненных ощущений;
- место инъекции не жжет.
Как правило, в таких случаях шишки расходятся самостоятельно в течение нескольких дней или недель. Обращаться к врачу нет никакой необходимости.
Неболезненные шишки от уколов: как избавиться в домашних условиях
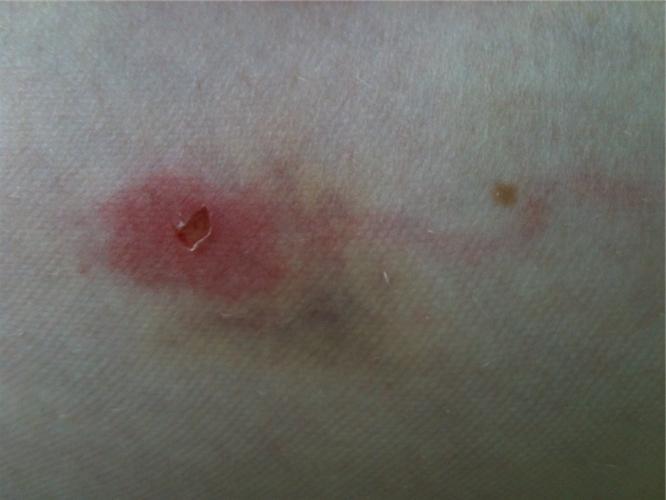
Если вам неприятно само наличие синюшных уплотнений, которые, кстати говоря, выглядят совсем неэстетично, то избавиться от них можно самостоятельно, без предварительной консультации с лечащим врачом. Для этого рекомендуется применить один из следующих методов:
- Несколько раз в день наносить на пораженный участок йодную сетку.
- Отбить свежий капустный лист, смазать его медом и приложить к шишкам.
- Смазать синяк или уплотнение гепаринсодержащей мазью.
Возможные осложнения
Как убрать шишки после уколов, которые крайне сильно беспокоят больного? Если после инъекции у вас возникли следующие симптомы, то требуется срочно обратиться к врачу:
- повысилась температура всего тела или только в месте укола;
- периодически или постоянно возникают болевые ощущения;
- шишки начинают припухать и краснеть;
- из пораженного участка выделяется гной.
Как показывает практика, осложнения после обычной внутримышечной инъекции образуются очень редко. Такие уплотнения вообще могут не возникнуть, если выбирать правильный шприц и осуществлять процедуру без малейших отклонений от существующих инструкций. Но если у вас все-таки появились шишки от укола (что делать при обычном синяке, рассмотрено чуть выше), которые сопровождаются вышеперечисленными симптомами, то следует незамедлительно посетить хирурга. Ведь чтобы избежать дальнейшего воспаления и распространения инфекции по всему организму, требуется в срочном порядке вычистить ранку от скопившегося гноя. Делается это довольно быстро и легко под местной анестезией.
Если неожиданно появляется опухоль на бедре, болит нога, становится трудно передвигаться, возникает закономерный вопрос – что происходит? Симптомы могут свидетельствовать о ряде патологических состояний – от осложнений после неправильно сделанного укола и перелома шейки бедра до злокачественного новообразования.
Послужить причиной для беспокойства может любое образование на теле. К счастью, далеко не всякая опухоль становится свидетельством смертельной угрозы. Важно отслеживать появление любого образования мягких тканей, чтобы вовремя исправить ситуацию.
Остеомиелит
Одной из причин, почему появилась припухлость, становится остеомиелит, развившийся в тазобедренном суставе. Заболевание носит гнойно-воспалительный характер. Причиной, вызывающей его, считаются стафилококки или сальмонеллы. Реже встречаются случаи инфицирования сустава синегнойной палочкой либо стрептококком. При остеомиелите в болезненный процесс вовлекаются костные ткани и ткани суставов.
Инфекция проникает в тазобедренный сустав после открытого перелома кости, ранения мягких тканей ноги, бывает последствием укола, сделанного с нарушением правил асептики. Это внешние пути проникновения инфекции. Возбудитель способен перенестись с кровью при ангине, заболеваниях полости рта, гайморите.
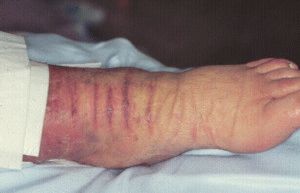
Основные симптомы остеомиелита бедренной кости и тазобедренного сустава:
Если появилась опухоль на бедре, беспокоит боль и повышение температуры, следует немедленно обратиться к врачу – травматологу. Опытный врач произведет осмотр, оценит локальный статус.
Назначаются лабораторно-клинические обследования. Особое внимание уделяется количеству лейкоцитов в крови. Высокое содержание свидетельствует о наличии в организме воспалительного процесса.
Наиболее достоверную информацию о состоянии конечности получают после проведения рентгенологического исследования. На снимке возможно определить степень повреждения сустава и бедренной кости. Кроме обычных рентгеновских снимков в настоящее время чаще применяется компьютерная томография, ядерно-магнитный резонанс. Максимально точные результаты предоставляет радиоизотопное сканирование больного бедра.
Лечение начинается с обязательного назначения укола антибиотика широкого спектра действия. Выбирать препарат требуется индивидуально.
Антибактериальная терапия при остеомиелите проводится не менее пяти недель. Противомикробные препараты принимаются внутрь и вводятся с помощью укола в пораженную область.
Когда процесс запущен, производится хирургическая операция. Врач производит рассечение мышц и прочих мягких тканей до бедренной кости, иссекает некротизированные ткани, удаляет гнойное содержимое раны.
Опухоли – хондробластома
Часто на бедре образуется доброкачественная опухоль мягких тканей.
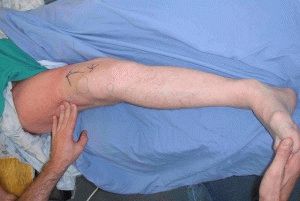
В частности, для молодых мужчин в возрасте от 20 лет характерна доброкачественная опухоль хрящевой ткани хондробластома. Наиболее часто располагается в области проекции шейки бедра, в области колена или плеча.
Ведущие симптомы при хондробластоме – периодическая либо постоянная боль, появление припухлости овальной или округлой формы. Новообразование определяется на ощупь.
Для уточнения диагноза и локализации пораженного места показано провести рентгенологическое исследование. Снимок поможет определить степень разрастания опухоли. Четкие ровные контуры являются косвенным признаком, что опухоль доброкачественная. Для исключения наличия в ткани кальцификатов выполняется компьютерная томограмма. Точнейшим диагностическим методом считается гистологическое исследование, оно поможет отличить хондробластому от злокачественной опухоли либо туберкулезного процесса.
Лечение хондробластомы исключительно оперативное. Иссекается пораженный участок хряща и кости, при необходимости потом делается эндопротез.
Хондрома
Указанная доброкачественная опухоль хрящевой ткани занимает десятую долю известных случаев. Характерна для детей и лиц молодого возраста. Узел бывает единичным и множественным. Крайне редки случаи озлокачествления.
Основные симптомы: умеренная болезненность мягкой ткани, утолщение кожи, деформация кости. Если опухоль развивается в детском возрасте, вызывает нарушения развития скелета. Хотя хондрома и доброкачественная, способна прорастать в соседние ткани и провоцировать перелом кости.
Для диагностики проводится рентгенологическое исследование пораженного участка, позволяющее разглядеть очаги разрастания патологических тканей. Кости на снимке выглядят расширенными и деформированными.
Биопсия тканей позволит определить характер новообразования.
Лечение опухоли оперативное. Иссекают пораженные участки хряща и кости, потом выполняют пластику.
Опухоли мягких тканей – липома
Доброкачественная опухоль подкожно – жировой клетчатки. Вначале бывает диаметром не больше горошины, но постепенно разрастается до значительных размеров и прорастает в окружающие ткани. Располагается среди мышц либо непосредственно под кожей. Основное проявление – тупая ноющая боль во время ходьбы.
Гистологическое исследование помогает определить характер опухоли. Лечение чаще оперативное, реже применяется лазерное удаление очага.
Рабдомиома
Это доброкачественная опухоль на бедре из ткани мышц. В области бедра локализуется довольно редко. Постепенно рабдомиома иногда перерождается в рак. С лечебной целью проводится хирургическое иссечение пораженных участков мышц.
Гемангиома
Доброкачественная опухоль сосудов, часто разрастающаяся в толще мышц, мягких тканей или под кожей. Внешне проявляется как припухлость. Отмечаются боли в области локализации гемангиомы или в области шейки бедра при ходьбе.
С целью диагностики проводится рентген и биопсия.
Лечение проводится в отделении сосудистой хирургии. Если болезненный процесс сопровождается пропитыванием мягких тканей кровью, от малейшего укола либо грубого прикосновения развивается кровотечение.
Невринома
Такая опухоль развивается на задней поверхности правого или левого бедра. При этом пораженная конечность сильно болит, причем не только место локализации, но вся нога по ходу седалищного нерва. Пальпаторно определяется плотное подвижное образование в толще мышц бедра.
Локализация очень глубокая. Возможна потеря чувствительности, кожа не чувствует прикосновения или укола.
Лечение осуществляется хирургическим путем. Седалищный нерв открывается, новообразование иссекается до здоровых тканей. В силу выраженной болезненности иногда проводится дополнительная блокада нерва с помощью укола анестетика.
Переломы бедренной кости и шейки бедра
По данным медицинской статистики подобный перелом занимает ведущее место среди прочих травматических поражений. Выделяют три разновидности перелома, каждая из которых характеризуется локализацией и степенью повреждения.
Наиболее тяжело протекает перелом шейки бедра у пожилых людей. Восстановительные процессы в пожилом возрасте замедляются, кости срастаются крайне медленно. Часто такой перелом заканчивается стойкой инвалидизацией, приковывает человека к постели. У детей и молодых людей гораздо больше шансов восстановить целостность и нормализовать функции шейки бедра.
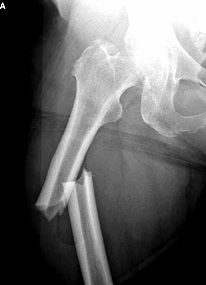
Перелом проксимальной части бедренной кости может быть внутрисуставным, с поражением шейки и головки бедренной кости. Внесуставной перелом может включать в себя малый и большой вертелы.
Перелом тела или диафиза бедренной кости возникает при прямой механической травме. Сильная тяга бедренных мышц часто приводит к смещению костных отломков. Если прелом происходит в верхней трети диафиза, смещается кпереди центральный отломок под действием передней группы мышц. Если произошел перелом в средней трети, отломок смещается кпереди и наружу. Нога при этом опухает и деформируется из-за сильного отека мышц и других мягких тканей. Осколки кости могут повредить сосудисто-нервные пучки, приводя к кровотечению и нарушению чувствительности. Пострадавший не ощущает прикосновения или боли от укола.
Каждый перелом показывает отличительные симптомы:
- Если повреждена шейка или головка бедренной кости, появляется выраженная боль, отек мягких тканей и нарушение функции конечности. Поврежденная нога укорачивается. При осмотре длина правого и левого бедра неодинакова. Пострадавшая конечность находится в отведенном положении и не поднимается.
- При повреждении большого вертела образуется припухлость и боль во время пальпации или попытки двигаться. При ощупывании большого вертела отмечается подвижность и крепитация.
- Характерные симптомы перелома диафиза – деформация бедра, отечность мышц и кровотечение из повреждённых сосудов.
- В случае перелома дистально отдела нарушается функция конечности. Нога бывает отведена внутрь или наружу, в зависимости от локализации травмы
Пострадавшему необходимо оказать неотложную помощь. Повреждённой конечности требуется обеспечить покой. Возможно наложение транспортировочной шины. Для обезболивания достаточно укола анальгезирующего препарата. После этого необходима госпитализация.
Лечение переломов осуществляет врач – травматолог. С этой цель накладывается гипсовая повязка или применяется скелетное вытяжение. Как правило, переломы бедра требуют длительной терапии и реабилитации.
Читайте также:



