После рака матки проблемы с мочевым пузырем
1. Предоперационная ЛТ - применяется у пациенток, когда есть шанс перевода неоперабельной опухоли в операбельную (используется внутриполостное облучение).
2. Послеоперационная ЛТ - выполняется в случаях обнаружения метастазов в регионарных лимфатических узлах или разрастания опухоли за пределы шейки матки (используется дистанционное облучение).
К сожалению, у 20-30% больных РШМ после ЛТ вследствие различных причин формируются лучевые повреждения (ЛП) прямой кишки и мочевого пузыря. Они могут возникать сразу непосредственно после лучевой терапии или в сроки свыше 3-х месяцев после окончания курса (поздние лучевые поражения).
По клиническим проявлениям ЛП прямой кишки и мочевого пузыря различаются на легкие (катаральные, эрозивные) и тяжелые (язвенные и свищевые).
К числу основных факторов, которые определяют вероятность возникновения и степень тяжести ЛП, относятся:
- величина суммарной поглощенной дозы;
- режим фракционирования дозы;
- объем облучаемых тканей;
- сопутствующие заболевания, прежде всего органов, входящих в зону облучения;
- индивидуальная радиочувствительность тканей у конкретной пациентки.
Профилактика
Первым шагом в данном направлении было использование локальной радиомодификации (Г.М. Жаринов, 1993). В клинике Центрального научно-исследовательского рентгенорадиологического института МЗ РФ (ЦНИИРИ МЗ РФ) была разработана система мероприятий по активной профилактике поздних ЛП прямой кишки и мочевого пузыря. Она включает в себя:
- коррекцию общесоматического статуса больных;
- общеукрепляющую терапию, направленную на активизацию иммунозащитных систем организма;
- симптоматическую терапию сопутствующих заболеваний;
- нормализацию функций желудочно-кишечного тракта;
- диагностику и лечение воспалительных процессов урогенитальных органов;
- лечебную физкультуру;
- психотерапию, социальную адаптацию;
- местное применение (внутрипузырное и/или интраректальное) лечебных препаратов (дибунол, смеси витаминов, гидрокортизон, антибиотики, аналгетики, диметилсульфоксид и пр.).
Подобные результаты свидетельствуют о том, что осуществление относительно несложных и недорогостоящих мероприятий у больных РШМ с высоким риском возникновения ЛП, начатое сразу после курса ЛТ, позволяет значительно снизить частоту и степень тяжести поздних ректитов и циститов.
Новые подходы к лечению
Лечение сформировавшихся ЛП прямой кишки и мочевого пузыря представляет серьезную проблему и требует комплексного подхода. Общепринятой для лечения подобных осложнений является методика, разработанная в ЦНИРРИ МЭ РФ (А.А. Габелов, 1970). Она включает в себя коррекцию соматического состояния больной, нормализацию функций кишечника, санацию мочевыводящих путей, а также местного (внутрипузырного и/или интраректального) применения лечебных препаратов. Стандартный курс лечения продолжается 3-4 недели.
Известно, что при проведении лучевой терапии ослабляются репаративные процессы в окружающих опухоль тканях и органах. У онкологических больных значительно снижаются процессы адаптации. В последние десятилетия в клинической практике достаточно широко применяется низкоинтенсивное лазерное излучение. Оно обладает метаболическим, противовоспалительным, анальгетическим, иммуномодулирующим, денсенсибилизирующим и бактерицидным действием. На фоне лазерного воздействия более выражена пролиферация элементов соединительной ткани и эпителия, усиление фибринолитической активности крови, более интенсивное заживление ран (Kleinkort, Foley, 1984; В.П. Арсютов,1989; Гуща с соавт., 1989; А.К. Полонский, 1995). Эффект лазерного воздействия опосредуется сложной гаммой процессов, в числе которых доминируют реакции организма, ответственные за клеточную адаптацию и повышение регенераторного потенциала. Низкоинтенсивный лазер использовался нами для лечения поздних лучевых повреждений прямой кишки и мочевого пузыря у больных раком шейки матки, подвергшихся сочетанной лучевой терапии в различных клиниках Санкт-Петербурга в период с 1979 по 1996 годы. Лазеротерапия применялась у пациенток с катаральными и эрозивно-десквамативными ректитами и циститами. Такой выбор определялся тем, что эффективность лечения ЛП легкой и средней степени тяжести может быть оценена количественно по срокам достижения клинического результата, а также по частоте последующих обострений.
Рак шейки матки является одной из наиболее распространенных опухолей у женщин. На земном шаре ежегодно выявляется около 500 тыс. новых случаев этого заболевания. В 90-95% случаев опухоль имеет гистологическое строение плоско-клеточного рака, в 3-5% - аденокарциномы.
В зависимости от метода лечения все больные были разделены на три группы. Каждая группа состояла из 20 пациенток (10 с катаральными и 10 с эрозивными ректитами и циститами), выбор методики лечения осуществлялся методом "слепого" отбора.
Первой группе пациенток проводилось лечение по стандартной методике. Во второй группе, помимо стандартной терапии, осуществлялось локальное воздействие низкоинтенсивным лазером "Узор-Янис" с длиной волны 890 нм. Использование матричного излучателя с 16 световодами позволило увеличить площадь лазерного воздействия и сместить в глубину область энергетического максимума (Л.Г. Малышева с соавт., 1998). Зонами лазерного воздействия являлись надлобковая и крестцово-ягодичная области. Сеанс лазеротерапии на каждую область продолжался 10 минут, всего за курс лечения проводилось 12-15 лазерных воздействий.
В третьей группе пациенток стандартная - "базовая" - терапия и локальная лазеротерапия сочетались с системным лазерным воздействием, зонами которого были область грудины, шейный, грудной и поясничный отделы позвоночника, подвздошные и седалищные кости, а также кубитальная вена. Продолжительность лазеротерапии на каждую зону составляла 10 минут, курс лечения также состоял из 12-15 сеансов.
В качестве критериев эффекта оценивались сроки исчезновения клинических симптомов лучевых повреждений. Момент полного прекращения болей, макрогематурии и выделения крови из прямой кишки считался началом ремиссии. Все больные после завершения лечения наблюдались не менее двух лет с контрольными осмотрами через 2-3 месяца. Частота обострений, а также время их наступления также являлись количественными характеристиками эффективности проведенного лечения. Среди 20 больных первой группы у 18 (90%) в результате проведенного лечения удалось полностью ликвидировать клинические проявления лучевых повреждений. Средний срок наступления полной ремиссии составил 25+/-4 сут.
Во второй и третьей группах у всех больных удалось добиться наступления полной клинической ремиссии в сроки соответственно 16+/-2 и 10+/-2 сут. По частоте полных ремиссий различий между группами не было. Средние сроки наступления ремиссии достоверно (р
Обструкция мочеточников при раке шейки матки поздних стадий. Больные с двусторонним сдавленней мочеточников и уремией вследствие прогрессирования рака шейки матки (РШМ) и рака эндометрия (РЭ) представляют серьезную проблему для врачей. Этих женщин желательно разделить на две группы:
1) не получавших ранее ЛТ;
2) с рецидивом заболевания после тазовой ЛТ.
Отличие сдавления мочеточников, вызванного РЭ, от их обструкции при РШМ заключается в том, что в первом случае причина чаще всего связана с распространением процесса за пределами таза, что создает более трудные условия для лечения. Кроме того, при использовании стандартной брахитерапии необходимые дозы облучения сложнее подвести к телу матки, чем к шейке. Этим обусловлен более низкий эффект лечения больных РЭ с помощью ЛТ.
Двустороннее сдавление мочеточников вследствие нелеченного злокачественного новообразования или рецидива рака после хирургического лечения считают серьезным показанием для отвода мочи с последующей адекватной ЛТ. Процент успешных исходов в этой ситуации низкий. Поэтому, несмотря на то что поддерживающая терапия не может остановить прогрессирование уремии и летального исхода, она должна рассматриваться как альтернатива более агрессивному лечению.
Если от поддерживающей терапии в качестве единственного метода воздержались и выбрали активную тактику ведения больной, первым делом следует попытаться установить ретроградные мочеточниковые стенты во время цистоскопии. Если эта попытка не удалась, выполняют чрескожную нефростомию, а затем стент устанавливают антеградно. Третий вариант хирургического отведения мочи заключается в формировании мочевого проводника из петли подвздошной кишки, в которую имплантируют мочеточники, а дистальный конец выводят на кожу (операция Бриккера), либо в создании мочевого резервуара из сегмента кишечника.
Как правило, отведение мочи выполняют до начала ЛТ, что позволяет во время лапаротомии оценить распространенность заболевания. Если обнаруживают метастазы за пределами таза, тактику изменяют, т. к. шансы на выздоровление значительно снижены.
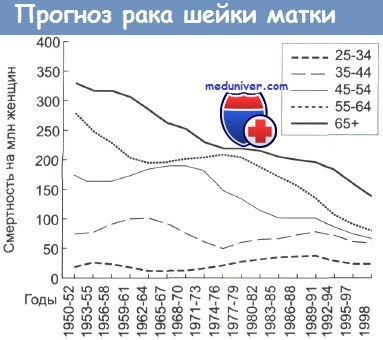
Смертность от цервикального рака в зависимости от возраста женщин.
Больные с двусторонней обструкцией мочеточников после полного курса тазовой ЛТ представляют еще более сложную проблему. Менее чем у 5 % из них сдавление мочеточников вызвано радиационным фиброзом; эту группу больных очень сложно выявить. Для того чтобы исключить рецидив заболевания, выполняют обследование под наркозом: цистоскопию, ректороманоскопию и множественные биопсии.
Если рецидив опухоли не обнаружен, отведение мочи спасает жизнь больной. Поэтому всех больных с двусторонним сдавленней мочеточников после курса облучения необходимо тщательно обследовать с целью дифференциальной диагностики лучевого фиброза и рецидива злокачественного новообразования.
Если доказано, что причина двусторонней обструкции мочеточников обусловлена рецидивом заболевания, решение о дальнейшем лечении — трудная и, в какой-то степени, умозрительная задача. Многочисленные исследования указывают на то, что отведение мочи не обеспечивает приемлемое качество жизни этой группе больных. Brin и соавт. сообщили о 47 больных (5 из них с диагнозом РШМ), которым в связи с обструкцией мочеточников вследствие распространенных злокачественных опухолей, локализованных в тазу, выполнено отведение мочи.
Результаты неутешительны: медиана выживаемости составила 5,3 мес; 50 % больных прожили 3 мес. и только 20 % — 6 мес; после отвода мочи 63,8 % времени оставшейся жизни приходилось па стационар. Delgado сообщил о незначительном увеличении выживаемости больных с выявленными рецидивными опухолями в тазу и почечной недостаточностью, которым проведено отведение мочи. Автор полагает, что не следует прибегать к этой операции, т. к. она исключает более легкую смерть от уремии.
Очевидно, решение об операции следует принимать вместе с семьей и даже, по возможности, с больной. После отведения мочи наблюдается усиление других симптомов рецидива заболевания, вызывающих страдания: мучительной боли в тазу, повторных инфекций и кровотечений. Боль и прогрессирующая кахексия тяготят и больную, и врача. Массивные тазовые кровотечения поднимают непростую в этих ситуациях проблему переливания крови. Неизбежно увеличивается время пребывания в стационаре, а следовательно, финансовые затраты семьи больной достигают огромного размера.

Свищи при раке шейки матки поздних стадий
Свищи ободочной кишки и мочевых путей — типичные осложнения прогрессирующего рака шейки матки (РШМ) и рака эндометрия (РЭ), которые значительно ухудшают качество жизни. Лечение всегда начинают с отведения мочи или кала, что уменьшает соответствующую симптоматику. Постоянная катетеризация мочевого пузыря устраняет недержание мочи, обусловленное наличием свища, что отменяет необходимость хирургического вмешательства. Ушивание свища мочеточника с чрескожной нефростомией — второй вариант лечения.
Однако для эффективного отведения мочи требуется сформировать мочевой резервуар или выполнить другие хирургические вмешательства. Существующие методы хирургической коррекции свищей мочевых путей, возникших вследствие рецидива рака или облучения, редко дают удовлетворительные результаты.
Паллиативное лечение влагалищно-толстокишечного свища сводится к наложению колостомы. Согласно мнению одних хирургов, петлевая колостома обеспечивает адекватное опорожнение кишечника и препятствует выделению кала через свищ. Другие отдают предпочтение одноствольной колостоме, утверждая, что ушивание культи кишки, как при операции Хартманна, полностью блокирует попадание кала во влагалище. При любой ситуации требуется мини-лапаротомия, во время которой и определяют объем операции.
Сексуальная дисфункция при раке шейки матки поздних стадий
Лечение женщин со злокачественными новообразованиями половых органов может осложниться патологическими изменениями влагалища, вызывающими сексуальные расстройства. Чаще они развиваются после лечения рака вульвы, влагалища и РШМ по сравнению с РЭ и РЯ. Это объясняется более частым применением комбинированного лечения (радикальных хирургических операций и ЛТ) при лечении первых трех локализаций опухолей. Согласно публикациям, частота сексуальных расстройств после хирургического лечения, ЛТ или комбинации обоих методов колеблется в широких пределах.
Кроме того, зафиксировано укорочение влагалища после лечения и снижение увлажнения во время полового акта. Женщины жаловались, что эти изменения отрицательно влияют на половую жизнь и вызывают глубокие переживания. Тем не менее частота оргазмов была одинаковой в обеих группах, но диспареуния наблюдалась чаще у женщин, перенесших РШМ. Наконец, данное ретроспективное исследование не выявило статистически значимых различий в количестве сексуальных расстройств между женщинами, перенесшими радикальную операцию и ЛТ. В других же аналогичных исследованиях обнаружено существенное превалирование сексуальных дисфункций у женщин, получивших ЛТ, по сравнению с теми, кто перенес хирургическое лечение РШМ.
Важно учитывать и сравнивать не только результаты лечения рака шейки матки (РШМ), полученные с помощью лучевого или хирургического метода, но и показатели качества жизни и половой функции. Рекомендуют регулярно проводить бужирование влагалища после ЛТ с целью сохранить его длину и эластичность. Заметим, что эффективность этого вмешательства в проспективных исследованиях не изучена. Грамотное назначение ЗГТ и мазей улучшает качество половой жизни у этих женщин.
Следует выявлять и лечить диспареунию, возникающую после лечения злокачественных опухолей женских половых органов, т. к. она ведет к снижению либидо, а это ухудшает отношения между женщиной и ее партнером. Потеря полового влечения женщинами, перенесшими онкологическое заболевание, — типичное явление, представляющее сложную проблему. Спустя длительное время после улучшения общего состояния женщины жалуются на снижение полового влечения или его отсутствие. Психологическая помощь и участие в группах поддержки могут быть полезными в решении этой омрачающей жизнь проблемы.
Гистерэктомия – операция по удалению матки. С этим видом лечения сталкиваются примерно 30% женщин имеющих серьезные заболевания гинекологического характера.
Удаление матки обычно является радикальным методом который применяется в случаях, когда консервативные методики лечения не дали положительных результатов.
Операционное вмешательство в женский организм не может не оказывать влияние на все внутренние органы и в первую очередь на мочевой пузырь.
Какие же последствия сказываются на работе мочевого пузыря после проведения процедуры удаления матки?
Последствия удаления матки
Данный вид хирургического лечения может иметь самые неблагоприятные последствия для женского организма, к таким последствиям можно отнести следующие:
- резкие болевые ощущения в нижней части живота;
- у женщины могут появиться кровотечения различной интенсивности;
- при любой форме операционного вмешательства в полость таза нарушается нормальное функционирование близлежащих внутренних органов, в большинстве случаев речь идет о кишечнике и мочевом пузыре;
- многих женщин после проведения процедуры гистерэктомии беспокоят серьезные проблемы с мочевым пузырем, которые могут выражаться в постоянных ложных позывах к мочеиспусканию, либо наоборот, в частых непроизвольных мочеиспусканиях. В некоторых случаях тяжесть подобной постоперационной патологии настолько велика, что женщине приходится постоянно использовать специальные гигиенические средства;
- также к неприятным явлениям которые возникают после удаления матки можно отнести появление резких спонтанных болей во время мочеиспускания.
Эти малоприятные последствия гистерэктомии приносят женщинам массу проблем, тревог и требуют незамедлительного лечения.
Какое влияние удаление матки оказывает на мочевой пузырь?
Так как матка и мочевой пузырь находятся в непосредственной близости, хирургическое удаление матки не может не оказывать определенное влияние на этот жизненно важный орган.
Известно, что мышечные ткани которые поддерживают матку оказывают поддержку также и мочевому пузырю, именно поэтому после проведения операционного удаления матки возможно заметное ослабление тонуса мышц поддерживающих мочевой пузырь, как следствие у женщины может развиться недержание мочи.
При появлении болевых ощущений различной степени интенсивности непосредственно после проведения хирургического вмешательства не стоит впадать в панику, на этом этапе боли могут быть обычным симптомом заживления рубцов.
Если же боли не исчезают и после периода постоперационной реабилитации, следует немедленно обратиться к своему лечащему специалисту, так как именно боли в нижней части живота могут стать признаком нарушения в работе мочевого пузыря после удаления матки.
Основные виды нарушения работы мочевого пузыря
После проведения процедуры гистерэктомии могут возникнуть самые разные нарушения в нормальном функционировании деятельности мочевого пузыря, которые способны доставлять женщине множество неприятных ощущений.
Данное явление может выражаться в форме непроизвольного мочеиспускания, частых позывов в туалет или же задержки нормального отхода мочи на продолжительный срок, а также в появлении резких болей во время мочеиспускания.
Выделяют несколько форм патологии мочевого пузыря после хирургического удаления матки:
- острая форма задержки мочи. Этот вид дисфункции мочевого пузыря сопровождается частыми позывами в туалет, которые не приводят к ожидаемому результату. Женщина может несколько раз в час чувствовать непреодолимое желание сходить в туалет, но мочеиспускание при этом так и не происходит. Данный вид заболевания требует правильного и незамедлительного лечения, которое может выражаться в форме применения определенных лекарственных препаратов, подкожных или внутривенных инъекций, а в самых тяжелых случаях – и операционного вмешательства;
- хроническая форма задержки мочи. Этот тип дисфункции характеризуется тем, что после проведения гистерэктомии большинство функций мочевого пузыря восстанавливаются, но некоторые все-таки могут быть нарушены. Основными признаками хронической формы задержки мочи являются огромные усилия которые следует приложить для проведения акта мочеиспускания., иногда для этого женщине даже приходится надавливать себе на живот в области мочевого пузыря – и даже в этом случае такие меры не всегда приносят ожидаемый результат. В преимущественном большинстве случаев позывы к мочеиспусканию у женщин с данной дисфункцией появляются не чаще 1–2 раз в сутки. Лечение патологии подбирается с учетом возраста, состояния пациентки, а также наличия сопутствующих хронических заболеваний;
- поллакиурия. Данный вид осложнения часто встречается после проведения гинекологических операций, в том числе и после удаления матки хирургическим путем. В отличие от предыдущих видов дисфункции, поллакиурия характеризуется учащенными позывами к мочеиспусканию, при этом сходив в туалет женщина замечает всего несколько капель мочи, но уже через 15–30 минут желание посетить санузел еще раз возобновляется;
- очень часто женщины после операции сталкиваются с так называемым послеоперационным циститом. В преимущественном большинстве случаев это заболевание встречается у женщин, которые перенесли операцию по удалению матки в связи с миомой или онкологическим заболеванием. Как и при острой форме цистита, послеоперационная форма сопровождается такими признаками, как болезненные и частые позывы к мочеиспусканию которые могут проявляться каждые 15 минут, просто резкие боли в нижней части живота. В самых тяжелых случаях в моче могут появляться капли крови, что является характерным симптомом серьезной патологии мочевого пузыря.
Диагностика состояния мочевого пузыря
Современная медицина предлагает огромное количество диагностических методик которые позволяют с максимальной точностью определить текущее состояние мочевого пузыря и выявить имеющиеся патологии после гинекологических операций.
Анализ мочи – это первый этап любого медицинского исследования. С его помощью можно точно определить характер дисфункции мочевого пузыря, наличие инфекций в мочевыводящих путях.
Весьма эффективным методом диагностики является ультразвуковое исследование органов малого таза, а также цистограмма – введение непосредственно в полость мочевого пузыря специального контрастного раствора, благодаря которому рентген сможет в долю секунды определить имеющиеся проблемы возникшие после процедуры удаления матки.
Во многих клиниках предлагают метод цистоскопии, который относится к разряду наиболее современных и действенных.
При помощи специального устройства в полость мочевого пузыря вводится камера, которая показывает все имеющиеся недостатки и нарушения в работе пузыря или мочеточников.
Лечение дисфункции мочевого пузыря
Удаление матки – серьезная гинекологическая операция которая может самым негативным образом сказаться на состоянии мочевого пузыря и вызвать нарушения в его функционировании.
Для избавления от последствий операционного вмешательства следует строго придерживаться правил реабилитационного периода которые могут включать в себя применение специальных лекарственные препаратов, лечебную гимнастику, соблюдение диеты и питьевого режима.
Медикаментозное лечение подобных нарушений назначается исключительно лечащим доктором. Категорически не допускается самостоятельное использование любых лекарственных средств.
При появлении интенсивных болезненных ощущений во время мочеиспускания женщинам назначаются болеутоляющие медицинские препараты.
Для восстановления тонуса мочевого пузыря после удаления матки очень полезна лечебная гимнастика, в частности, упражнения по методике Кегеля.
Ее основной смысл заключается в том, что промежность втягивается посредством напряжения мышц.
Для начального этапа тренировок необходимо совершать упражнения по 20 минут 3 раза в день регулярно меняя темп гимнастики со спокойного на быстрый.
Следите за тем, чтобы дыхание оставалось максимально ровным и глубоким с использованием на вдохе брюшной полости.
Регулярное выполнение упражнений по методике Кегеля поможет значительно укрепить мышечный аппарат тазового дна после удаления матки, что приведет к нормализации работы мочевого пузыря и остальных внутренних органов.

Во второй части статьи речь идёт о последних пяти признаках этого заболевания ─ более тяжёлые и продолжительные менструации, потеря контроля за мочевым пузырём, необъяснимая потеря веса, постоянная усталость, боль в ногах.
6. Более тяжёлые и длительные менструации
Месячные, которые становятся тяжелее и дольше, чем обычно, являются еще одним распространённым тревожным признаком развития рака шейки матки, раздражение которой может быть связано с онкологией, но возможны и другие причины появления этого симптома.
Кровотечение считается тяжёлым, если приходится заменять гигиенические салфетки или тампоны чаще, чем один раз каждые 2 часа.
Помимо рака, сильное кровотечение может быть связано с гормональным дисбалансом, миомой, полипами, воспалительными заболеваниями органов таза, эндометриозом, а также нарушениями в щитовидной железе, печени или почках. Оно даже может произойти из-за некоторых лекарств.
Любое изменение в последовательности месячных периодов следует обсудить с вашим врачом. Помните ─ профилактика лучше, чем лечение.
7. Потеря контроля за мочевым пузырем
Частые походы в туалет ─ распространённое явление среди беременных женщин и тех, кто увеличил потребление жидкости. Если у вас появилась эта проблема без какой-либо известной причины, то следует пройти медицинское обследование.
Трудность контроля за мочевым пузырём (недержание мочи) является серьёзной проблемой при раке шейки матки, распространяющемся за её пределами. Это, как правило, указывает на то, что рак распространился настолько, что начал влиять на мочевой пузырь или другие части мочевыводящих путей, при этом довольно часто в моче появляется кровь.
При первых же признаках подобного рода обязательно посетите врача.
8. Необъяснимая потеря веса
Как и с другими видами рака, необъяснимая потеря веса может указывать на рак шейки матки. Если рак развивается, иммунная система начинает с ним бороться. При этом организм вырабатывает особые белки (цитокины), которые расщепляют жир с гораздо более высокой скоростью, чем обычно. Это приводит к потере веса независимо от питания.
Если вы вдруг заметили, что начали терять вес без каких-либо причин, а также появились некоторые другие из перечисленных в данной статье признаков, то это может быть связано с раком шейки матки. Поэтому вы незамедлительно должны пройти медицинское обследование.
9. Постоянная усталость
Рабочий день может утомить любого, но немного отдохнув, вы обычно чувствуете себя посвежевшим и полным энергии. Но если вы ощущаете недостаток энергии большую часть времени, несмотря на отдых, это может быть причиной для беспокойства.
При наличии рака здоровые красные кровяные клетки заменяются на белые клетки крови, чтобы бороться с этой болезнью. В результате появляется анемия, приводящая к усталости, отсутствию энергии и потере аппетита. Кроме того, при этом снижается поступление кислорода к клеткам тела.
Анемия (пониженный гемоглобин) ─ это знак, предупреждающий о том, что ранее диагностированный рак быстро прогрессирует, и больной как можно быстрее должен получить эффективное лечение.
10. Боль в ногах
Женщины с диагнозом рака шейки матки часто испытывают боль и отёки в ногах. Почему? Потому что распространяющийся рак затрудняет кровоток, что вызывает отёк в ногах. Опухание ног часто приводит к болезненным ощущениям, затрудняющим осуществление повседневной деятельности.
При раке шейки матки боль, как правило, не прекращается и возрастает с течением времени. При этом иногда боль бывает и в спине.
Помните ─ боль в ногах, как и другие описанные симптомы, не означают однозначно, что у вас рак. Но если боль в ногах и несколько из перечисленных выше симптомов не прекращаются в течение нескольких недель, то вы поступите мудро, если пройдёте тщательное медицинское обследование.
Советы по профилактике рака шейки матки
• Женщины в возрасте от 20 до 30 лет должны проходить скрининг-обследование каждые 3 года, а в возрасте 30-65 лет ─ каждые 3 – 5 лет.
• Получить прививку от вируса папилломы человека (ВПЧ) в возрасте до 20 лет.
• Бросить курить, а также избегать пассивного курения.
• Предпринимать правильные действия для предотвращения ЗППП (заболевания, полученные половым путём). Это поможет снизить риск развития рака шейки матки.
Рак шейки матки
Рак шейки матки является наиболее частой злокачественной опухолью женской половой сферы и в основном у женщин в активном трудовом возрасте.
Отмечается также увеличение заболеваемости раком тела матки.
Необходимость применения в процессе лечения данных опухолей комбинированных методов приводит к появлению анатомо-функциональных нарушений и осложнений, требующих применения восстановительного лечения.
Частым осложнением после радикального лечения является развитие искусственной менопаузы вследствие выключения функции яичников.
Климактерические расстройства как проявление эстроген-дефицитного состояния, является основным функциональным нарушением у 50-80% больных, связанным с искусственной менопаузой после аблативных воздействий на яичники (овариэктомия, химическая или лучевая аблация). Аменорею могут также индуцировать химиопрепараты.
Среди них есть препараты с доказанной гонадотоксичностью (циклофосфамид, мелфан, эмбихин), предположительно гонадотоксичные (доксорубицин, блеомицин, винкаалкалоиды, цисплатин, таксаны) и относительно гонадотоксичные (5-фторурацил. метотрексат).
Для климактерических расстройств характерны ранние (вазомоторные, эмоционально-вегетативные), средневременные, через 2-3 года, (урогенитальные, изменения кожи и придатков) и поздние, спустя 5 и более пет. (атеросклероз, остеопороз, болезнь Апьцгеймера) нарушения.
В отличие от естественных климактерических расстройств, симптомы при искусственной менопаузе развиваются быстрее и носят более агрессивный характер. Среди вазомоторных симптомов наиболее типичны приливы жара, ознобы, повышенная потливость, сердцебиение и боли в области сердца, головные боли и головокружение, гипотония или гипертензия.
Довольно часто наблюдаются эмоционально-вегетативные нарушения (раздражительность, плаксивость, сонливость, забывчивость, депрессия, невнимательность, быстрая утомляемость и снижение работоспособности).
Спустя 2-3 года после менопаузы развиваются урогенитальные симптомы (сухость во влагалище, боль при сексуальных отношениях, зуд и жжение, цисталгии, недержание мочи). Через 5 и более лет развиваются сердечно-сосудистые заболевания, ожирение, гиперхолестеринемия, остеопороз. Степень выраженности климактерических расстройств оказывает существенное влияние на трудоспособность больных.
Для коррекции проявлений климактерических расстройств, с цепью ликвидации ранних симптомов и профилактики средневременных и поздних осложнений в настоящее время широко рекомендуется заместительная гормонотерапия (ЗГТ), как вариант патогенетической терапии эстроген-дефицитного состояния в женском организме.
Препараты ЗГТ делятся на эстрогенные (премарин, овестин, прогинова и др.), эстроген/гестагенные (дивана, климифен, клиогест), эстроген/андрогенные (гинодиандепо) и прогестагены (тиболон, мегейс). Однако длительная заместительная гормонотерапия повышает риск развития рака молочной железы, эндометрия и тромбоэмболических осложнений.
Поэтому назначение ЗГТ не показано больным, перенесшим лечение по поводу рака молочной железы независимо от стадии заболевания и длительности ремиссии (альтернативой для таких больных может быть антиэстрогенный препарат тамоксифен).
При нежелании или невозможности применения заместительной гормонотерапии и антиэстрогенов используются фитопрепараты: фитоэстрогены и фитогормоны. Фитоэстроген остеохин применяется для лечения остеопороза Из фитогормонов для лечения психовазомоторных расстройств широкое распространение получили климадинон, климактоплан. С этой же целью могут быть рекомендованы транквилизаторы (грандаксин) и антидепрессанты (ципрамил).
Для лечения и профилактики постменопаузального остеопороза рекомендуются физические упражнения, плавание. В питание включаются продукты, богатые кальцием (молоко, творог, сыр, рыба). Назначаются препараты, увеличивающие плотность костной ткани.
Для профилактики сердечно-сосудистых заболеваний назначают фитоэстрогены и статины (пипостат). Урогенитальные симптомы купируются эстриолом (овестин) в виде влагалищных свечей и мазей. В реабилитационную терапию включают также витамины (PP, С, В1, В6), психотерапию, лечебную гимнастику.
В восстановительном лечении больных раком шейки и тела матки, мочевого пузыря и предстательной железы проблема терапии лучевых осложнений занимает особое место.
Ранние лучевые реакции (общие и местные), а также ранние лучевые осложнения (ректиты, циститы) не оказывают прямого влияния на исход заболевания и трудоспособность, так как они проходят самостоятельно или после соответствующей терапии. Поздние лучевые изменения наступают по прошествии определенного латентного периода (от нескольких месяцев до десятков лет) и существенно влияют на трудоспособность пациентов.
Лучевые повреждения прямой кишки и мочевого пузыря составляют основу поздней лучевой патологии и во многом определяют качество жизни излеченных от рака больных.
Вероятность возникновения поздних осложнений со стороны этих органов зависит от величины суммарной поглощенной дозы, режима ее фракционирования, объема облучаемых тканей, сопутствующих заболеваний органов, входящих в зону облучения. Решающее значение в возникновении лучевых осложнений имеет индивидуальная радиочувствительность тканей конкретного больного.
Профилактика поздних лучевых осложнений предполагает максимальную оптимизацию лучевого лечения, использование радиомодификации для ослабления лучевого воздействия на нормальные ткани, санацию мочевого пузыря (уроантисептики. мочегонные) и прямой кишки (нормализация ступа, лечебные микроклизмы) до начала лечения. Специфическая профилактика лучевых повреждений мочевого пузыря и прямой кишки осуществляется путем локального применения 10-20% р-ра димексида.
Приготовленный непосредственно перед использованием раствор вводится в пузырь и прямую кишку по 10 мл за час до начала сеанса облучения. В комплекс профилактических мероприятий входит также коррекция общего состояния, лечение сопутствующих соматических заболеваний (витамины, ферменты, антиагреганты).
При развитии ректовагинального свища или стеноза облученного отдела кишечника показано оперативное лечение, вплоть до наложения anus pre naturalis. При ректовезикальном свище, развитии вторично-сморщенного мочевого пузыря показано хирургическое лечение с применением пластических операций.
Помимо органных поражений, последствием лучевой терапии может быть фиброз тканей малого таза. Клинически проявляется симптомами сдавления органов забрюшинного пространства, в первую очередь мочеточников, лимфатических сосудов и выраженным болевым синдромом.
При вовлечении в процесс мочеточников развивается уретерогидронефроз, осложняющийся пиелонефритом и хронической почечной недостаточностью. Вторым по тяжести является лимфатический отек нижних конечностей и наружных половых органов.
Лечебные мероприятия проводятся по общим принципам терапии постлучевого фиброза, изложенным ранее. При вторичной лимфедеме нижних конечностей используют венотоники, антиагреганты, пневмомассаж, лечебную физкультуру. Прогрессирование процесса и развитие индуративных изменений в тканях являются показанием к выполнению лимфодренирующих и различных вариантов резекционных операций.
У многих пациентов, перенесших лечение по поводу злокачественных опухолей мочеполовой сферы, наблюдаются нарушения герминативной функции, потенции и связанные с ними психогенные реакции, у части больных развиваются эндокринно-обменные изменения.
Репродуктивная функция под воздействием химиотерапии нарушается практически у всех больных. Аменорея и азооспермия проявляются в различные сроки после лечения, сохраняются от нескольких месяцев до 2-3 лет, а затем утраченные функции гонад в той или иной степени восстанавливаются, за исключением единичных случаев.
После комплексного химиолучевого лечения, как правило, более 90% пациентов остаются стерильными вне зависимости от срока после окончания лечения. После односторонней лимфаденэктомии возможны (менее 6%) нарушения эякуляции при наличии либидо, эрекции и оргазма.
Одним из частых осложнений в период до одного года после окончания лечения является снижение потенции. Импотенция в этот период часто носит психогенный характер, что требует лечения у психотерапевта и сексопатолога.
Вопросы реабилитации онкоуропогических больных особенно трудоемки. Их объем и эффективность определяются стадией опухолевого процесса, последствиями лечения, профессиональным фактором и психическим состоянием пациента.
Реабилитация больных при раке мочевого пузыря
Цистэктомия при раке мочевого пузыря является распространенным методом лечения. При этом разработка способов отведения (деривации) мочи после цистэктомии является узловой проблемой медицинской и социальной реабилитации пациентов.
Больные раком мочевого пузыря относятся к одному из наиболее сложных в психологическом отношении контингентов онкологических больных. Тяжесть психического состояния, свойственного всем группам онкологических больных, зачастую усугубляется социальной изоляцией, не всегда могут быть легко решены и стоящие перед ними сексуальные проблемы.
Имплантация мочеточников в просвет кишечника (операция Бриккера) представляет большую опасность и вероятность восходящей инфекции мочевых путей, уретерокутанеостомия наряду с проблемой ухода за ней, также создает предпосылки для развития восходящего пиелонефрита.
Одним из возможных путей реабилитации является применение мочеприемных устройств на клеящейся основе, хотя это и не решает всех проблем удобного отведения мочи.
Сократительная способность мочевых путей у таких больных резко нарушена, что приводит к застою мочи, скоплению слизи, мочевых солей и выпадению их в осадок. Это может послужить причиной камнеобразования. развития восходящей инфекции. В задачи восстановительной медицины входит тщательное динамическое наблюдение за состоянием мочевыводящих путей.
Для профилактики восходящей инфекции, камнеобразования необходимо периодическое промывание мочевых путей (р-ры фурациллина, хлоргексидина, питьевой соды, изотонический раствор хлорида натрия), применение антибактериальных препаратов и уроантисептиков. Следует обучить больного самостоятельно промывать ежедневно мочевые пути через уретерокутанеостому.
Особое внимание должно уделяться состоянию кожи вокруг уростомы. Выраженная мацерация, опрелости свидетельствуют о недостаточном уходе больного за собой, способствуют проникновению инфекции в верхние мочевые пути, вызывают неприятный запах от одежды.
В этих случаях необходимы дополнительные советы, разъяснения и обучение больного должным гигиеническим приемам. Профилактика этих осложнений заключается в частом использовании гигиенического душа, обмывания, тщательном туалете кожи антисептическими растворами, обработке мазями.
При наличии уретерокутанеостомии в ряде случаев развивающийся рубцовый процесс вокруг уростомы вызывает ее стриктуру. В этом случае применяют бужирование уростомы специально изготовленными бужами. Данная процедура должна проводиться опытным специалистом во избежание перфорации истонченной стенки мочеточника.
Угляница К.Н., Луд Н.Г., Угляница Н.К.
Читайте также:

