Полип злокачественный в легком
Существует немало видов доброкачественных опухолей в легких. При этом клетки могут претерпевать изменения и иметь признаки нарушения процесса дифференцирования. Они встречаются реже злокачественных. Такие новообразования имеют тенденцию к медленной малигнизации. В большинстве случаев доброкачественные опухоли в структурах легких выявляются случайно при проведении профилактического обследования.
Особенности и классификация
Часто доброкачественные новообразования в легких возникают из клеток, которые почти ничем не отличаются от функциональных. Формируясь из клеток, составляющих в норме орган, пораженный участок при этом не может полноценно выполнять свою функцию, т.е. новообразование не способно участвовать в процессах дыхания.

Доброкачественные опухоли легких приводят к постепенной атрофии окружающих тканей. Кроме того, они имеют склонность формировать вокруг себя псевдокапсулу из соединительной ткани. Таким образом, большинство новообразований такого типа отличаются округлой формой и плотной текстурой.
Существует несколько подходов к классификации легочных новообразований. В зависимости от локализации, новообразования бывают:
- периферическими;
- центральными;
- смешанными.
При центральном типе новообразование может разрастаться внутрь бронха или в сторону легочной ткани. Опухоли образовываются из следующих видов тканей:
- эпителиальной;
- зародышевой;
- нейродермальных;
- мезодермальных.
В зависимости от структуры, выделяется немало разновидностей опухолей, но наиболее часто встречающимся являются фибромы, аденомы, гамартомы и папилломы.
Аденома
Развитие опухолевого процесса в этом случае начинается с железистой ткани. В большинстве случаев такие новообразования формируются в области крупных ветвей бронхов.
Разрастаясь в просвет бронхов, аденома может становиться причиной повышения выработки мокроты и нарушения дыхательной функции.
Она отличается склонностью к малигнизации.
Гамартома
Такие опухоли формируются еще в период внутриутробного развития. Это разновидность тератомы, которая формируется в их зародышевой ткани.

Внутри новообразования могут присутствовать волосы, зубы, зачатки органов и другие плотные включения. Кроме того, там же не исключено нахождение свойственной липомам жидкости и жировой ткани. Случаи малигнизации тератомы встречаются крайне редко.
Фиброма
Чаще встречается фиброма молочной железы, но может формироваться и в легких. Опухоли образовываются из соединительной ткани. Они локализуются как в толще, так и на поверхности легкого.
Папиллома
Такие новообразования состоят из соединительнотканной стромы с большим количеством сосочковидных наростов. Снаружи папиллома, формирующаяся в легких, покрывается кубическим эпителием.
Папилломы могут достигать крупных размеров. При неблагоприятных обстоятельствах они преобразовываются в раковые опухоли.
Симптомы и стадии образования
При доброкачественной опухоли легких симптомы зависят от стадии запущенности процесса и расположения. При периферическом расположении новообразование может не проявляться выраженной симптоматикой. Если имеется предрасположенность к раку, часто она выявляется уже после появления признаков метастаз. Если новообразование располагается вблизи бронхов, нервных окончаний или кровеносных сосудов, проявления зависят от размеров и стадии запущенности патологического процесса.

На первой стадии патологического процесса редко появляются какие-либо симптомы. Периодически человека может беспокоить кашель. Крайне редко отделяется мокрота с прожилками крови. При этом общее самочувствие человека не ухудшается.
На 2 стадии на фоне сужения просвета бронха пациентов могут беспокоить приступы кашля и удушья даже при незначительных физических нагрузках. У некоторых пациентов отмечаются боли в груди, повышенное отделение мокроты и кровохарканье. Нарушение процессов дыхания нередко становится причиной появления быстрой утомляемости и сильной слабости.
На 3 стадии патологического процесса клинические проявления уже более интенсивны. Наблюдается нарушение проходимости бронхов и нагноение. У пациентов появляются жалобы на одышку, сильные боли, кашель, сопровождающийся отхождением мокроты с примесями гноя и крови.
Причины возникновения и методы диагностики
Для уточнения диагноза проводится флюорография и рентгенография. Кроме того, выполняется КТ (компьютерная томография), осмотр бронхов методом торакоскопии.

Может потребоваться бронхоскопия и биопсия тканей. Часто делается исследование мокроты. На основании проведенных анализов назначается резекция, т.е. удаление пораженного участка бронхов или легких. В ряде случаев выполняется наложение межбронхиального анастомоза. Точные причины, почему формируется опухоль в легких, еще не установлены.
Факторы риска
Несмотря на то что еще не установлены точные причины формирования опухолей, выявлены многие факторы, которые способствуют развитию таких новообразований.
К ним относятся следующие:
- генетическая предрасположенность;
- случайные генные мутации;
- вирусные и бактериальные инфекции;
- влияние химических веществ;
- ионизирующее излучение;
- заболевания крови;
- бронхиальная астма;
- ХОБЛ и т.д.
Профилактика
Специфические методы профилактики еще не разработаны. Для снижения риска появления подобной патологии рекомендует своевременно лечить вирусные и бактериальные инфекции, а также бронхиальную астму. Желательно избегать контактов с отравляющими веществами и ионизирующим излучением. Даже при проведении уборки в доме нельзя вдыхать пары моющих средств.
Необходимо регулярно проходить профилактические осмотры для своевременного выявления и начала лечения любых новообразований. Особенно важно это людям, которые имеют генетическую предрасположенность к разрастанию новообразований.
Зачем всем 50-летним американцам делают колоноскопию
31.01.2019 в 19:06, просмотров: 26165
Так какие на этот счет способы раннего выявления предрака уже имеются в России? Насколько они доступны рядовым пациентам? Какие факторы риска способствуют образованию опухоли? И какие симптомы должны насторожить человека?
СПРАВКА "МК"
В России в 2015 году зарегистрировано более 68 тысяч случаев рака толстой кишки, в 2017-м — уже 72 тысячи. И заболеваемость продолжает расти: ежегодный прирост — почти 3% новых случаев. (В Америке, для сравнения, идет спад такой заболеваемости, в год — на 2–3%, хотя населения там в два раза больше.) Во всем мире, да и в России, колоректальный рак чаще диагностируется у людей возрастных. И по смертности в мире он занимает третье место после поражения молочной железы и рака легких. В нашей стране каждый год он уносит жизни более 18 тысяч человек.
— Если рак молочной железы и рак легкого не всегда удается победить даже после операции, то при колоректальном раке и раке шейки матки, убрав на ранней стадии полипы, можно избавиться и от рака, — утверждает хирург-колопроктолог Башанкаев. — Причем уже сейчас, при сегодняшней жизни. Кстати, американский президент Рональд Рейган в 80-е годы заболел колоректальным раком. И благодаря этому в Америке всем 50-летним начали делать колоноскопию — проводить вот такой скрининг. И спустя 20 лет это привело к колоссальному падению заболеваний и смертности от рака толстой и прямой кишки. Просто вовремя стали удалять полипы. А убрав полипы, врачи убирают рак. Очень простая логика. Ничего сложного. Даже примитивно.
А способов выявления полипов и в нашей стране сегодня, в принципе, достаточно. Самый основной — эндоскопическая колоноскопия, которую россияне не любят — стесняются делать исследование толстой и прямой кишки. Но, на мой взгляд, это надо делать всем россиянам в определенном возрасте, без исключения. В качестве диагностики этой болезни сегодня есть также иммунохимические тесты (исследование кала на скрытую кровь). Все это не больно и не страшно.
— Да, можно всем возрастным россиянам и людям среднего возраста раздать тесты, сделать анализ на скрытую кровь в кале. Это несложно, примерно, как провести тест на беременность, — поясняет наш эксперт, врач-колопроктолог Бадма Башанкаев. — Но дальше врачи, образно говоря, утыкаются в узкое горлышко — эндоскопию. Сейчас в России мало не только самих эндоскопических центров, не хватает эндоскопистов. Но даже если такие центры в регионах есть и они субоптимально оборудованы, там нет врачей, способных грамотно провести диагностику. И такая ситуация сейчас везде в нашей стране. Проблема эта у нас в загоне. Да и сама колопроктология — табуированная тема. Грудь россияне еще готовы показать врачам, а все, что ниже пояса, многие стесняются. К сожалению.
Заголовок в газете: Убрать полип, и рака не будет
Опубликован в газете "Московский комсомолец" №27893 от 1 февраля 2019 Тэги: Общество, Здравоохранение, ОМС, Анализы Персоны: Криштиану Роналду Места: Россия, Санкт-Петербург
Вопросы и ответы по: полипы в легких






У меня была эрозия и полип шейки матки, вызвавший довольно сильное кровотечение. Мне срочно сделали выскабливание 2 месяца назад, удалили полип (онкология по результатам выскабливания не выявлена). Менструации восстановились, но эрозия шейки матки, легкое воспаление и гиперплазия эндометрия остались.
Только что пришли результаты двух анализов: онкология - отрицательный, но ПЦР на высокоонкогенные ВПЧ выявила у меня ВПЧ 33+++, на все остальные реакция отрицательная. Мне еще будут делать кольпоскопию и биопсию, перед назначением лечения, но пока хочется задать несколько вопросов:
Мог ли ВПЧ 33, быть причиной полипа, вызвавшего маточное кровотечение?
Чем этот ВПЧ 33 отличается от других, может ли он вызвать какой-нибудь иной рак, кроме рака шейки матки?
Какая вероятность развития онкологии, неужели 90% как сказала мой врач? Что-то не верится.
Если все так опасно, не проще ли удалить шейку матки, а то и всю матку? Мне 50 лет, есть дети и рожать я всяко больше не собираюсь.
Буду очень благодарна за независимую консультацию.
Заранее спасибо,
Эльвира

Здравствуйте!
Моему папе 63 года, рост 169, вес 84.
Гипертония, повышенный холестерин, простатит, 10 лет назад удалили камень из левой почки, креатинин постоянно на верхней границе норма ( вариирует от 1,1 до 1,5 ); остеохондроз. Сердце периодически болит, в связи с чем неоднократно был больнице, но со стороны кардиологии патологии не нашли. 3 года назад делали гастроскопию и колоскопию. В кишечнике нашли полипы и удалили их. Год назад сделали контрольную, полипов не обнаружили.
5 месяцев назад начались боли в правой части живота и под грудью справа.
УЗИ ничего не показало, хотя, честно вам скажу, узист был вряд ли адекватным, врач направила к нему на УЗИ живота, а он прицепился к шраму от операции на почку и исследовал в принципе только почку, но ничего не обнаружил. Я ему сказал, что надо ж УЗИ живота, он сказал в следующий раз прийти, а перед тем выпить литр воды. Ну так и сделали, пришли и ничего не обнаружил.
Потом тот врач направил на компьютерную томографию живота и лёгких и на анализ крови. Анализ крови оказался нормальным.
По поводу томографии сказал, что тоже всё нормально, только совсем небольшие отклонения и прописала пить Диметикон, когда боли, так как сказала, что судя по описанию томографии ( сами снимки у нас редко, кто смотрит, читают только описание ) у папы загазованность и скорее всего из-за этого возникают боли.
Но я прочитал описание и так понял ( описание не по-русски), что даже судя по нему у моего папы 2 камня в жёлчном пузыре. Неужели они настолько не существенны, что не достойны внимания? Кстати я так понимаю, что камни в жёлчном пузыре стали следствием повышенного холестерина, или я ошибаюсь?
Также у папы возникают боли, если он бежит. Это не от того, что камни в жёлчном пузыре двигаться при этом начинают?
Прошу вас взглянуть на снимки.
Что можете в целом сказать по данной томографии, если причина кроится вряд ли в камнях?
Обнаружить новообразование в легких, и определить что это может быть, возможно при детальном обследовании. Этому заболеванию подвержены люди разных возрастов. Возникают образования вследствие нарушения процесса дифференцировки клеток, что может быть вызвано внутренними и внешними факторами.
Новообразования в легких — это большая группа различных образований в области легких, которые имеют характерное строение, расположение и природу происхождения.
Виды новообразований
Новообразования в легких могут быть доброкачественной и злокачественной природы.
Доброкачественные опухоли имеют различный генез, строение, расположение и разные клинические проявления. Доброкачественные опухоли встречаются реже злокачественных, и составляют около 10% от общего числа. Они имеют свойство медленно развиваться, не разрушают ткани, так как для них не характерен инфильтрирующий рост. Некоторые доброкачественные опухоли имеют свойство трансформироваться в злокачественные.
В зависимости от места расположения различают:
- Центральные – опухоли из главных, сегментарных, долевых бронхов. Они могут прорастать внутрь бронха и окружающих тканей легкого.
- Периферические – опухоли из окружающих тканей и стенок мелких бронхов. Растут поверхностно или внутрилегочно.
Различают такие доброкачественные опухоли легких:
- Аденома бронха – железистые полостные образования, формирующиеся в легких из тканей слизистой бронхов. Аденома является самым распространенным доброкачественным новообразованием, и зачастую ее размер около 3-4 см. Аденомы бывают карциноидного, цилиндроматозного и мукоэпидермального типа. Малигнизация происходит редко (10% случаев).
- Гемартома – новообразование, состоящей из хрящевой, жировой, соединительной ткани, мышечных волокон, желез, лимфоидной ткани. Наиболее часто данные полостные образования локализуются периферически. Могут развиваться внутри легких и субплеврально. Процесс малигнизации происходит редко.
- Фиброма – опухоль, состоящая из соединительной ткани. Может располагаться в периферии, крупных бронхах, достигать больших размеров, сравнимых с половиной грудной клетки. Не имеют тенденции к малигнизации.
- Папиллома (фиброэпителиома) – образование на узком или широком основании, которое имеет неровную дольчатую поверхность. Развивается зачастую в крупных бронхах, и часто полностью закрывает просвет, вызывая обтурацию. Папилломы имеют свойство приобретать злокачественную природу.
- Онкоцитома – новообразование, состоящее из эпителиальных клеток со светлой зернистой цитоплазмой. Зачастую является вторичной опухолью, и редко первично возникает в легком. Располагается на стенке бронха, иногда вызывая полную обтурацию.
- Лейомиома – редкое доброкачественное новообразование, состоящее из мышечных волокон сосудов. Может иметь различную локализацию, имеет вид полипов или узелков.
- Сосудистые опухоли – редкие доброкачественные новообразования различной локализации. При некоторых видах опухоли может происходить процесс малигнизации, быстрый рост образования.
- Неврогенные опухоли – новообразования, состоящие из клеток нервов. Являются редким видом образований. Имеют склонность к медленному росту, редко приобретают злокачественную природу. Чаще всего имеют периферическую локализацию.
- Липома – жировое новообразование. Зачастую локализуются в крупных бронхах. Для липомы характерно медленное развитие, и отсутствие малигнизации.
- Тератома – полостные образования, локализованные в легких. Состоят из различных тканей, не характерных для дыхательной системы. Для них типичен медленный рост, периферическое расположение и тенденция к приобретению злокачественной природы. При разрыве данного новообразования развивается абсцесс.
- Туберкулома легкого – одна из форм туберкулеза, при которой присутствует отделенный от тканей легкого фиброзной капсулой творожистый некроз. Может трансформироваться в кавернозный туберкулез.
- Киста легкого – полость в тканях легкого, которая заполнена жидкостью или воздухом. Кисты бывают врожденными и приобретенными, одиночными и множественными. Для кисты не свойственно приобретать злокачественную природу, однако она может представлять угрозу для жизни.
- Опухолевидные поражения – поражения легких, которые возникают вследствие лимфопролиферативных заболеваний, воспалительных процессов. Паразитарные заболевания легких также являются причиной этого типа опухолей.
Рак легких (бронхогенная карцинома) – опухоль, состоящая из эпителиальной ткани. Болезнь имеет тенденцию к метастазированию в другие органы. Располагаться может в периферии, главных бронхах, расти может в просвет бронха, ткани органа.
К злокачественным новообразованиям относят:
- Рак легкого имеет такие виды: эпидермоидный, аденокарцинома, мелкоклеточная опухоль.
- Лимфома – опухоль, поражающая нижние отделы дыхательных путей. Может первично возникать в легких, либо вследствие метастазов.
- Саркома – злокачественное образование, состоящее из соединительной ткани. Симптоматика сходна с признаками рака, однако имеет более быстрое развитие.
- Рак плевры – опухоль, развивающаяся в эпителиальной ткани плевры. Может возникать первично, и как результат метастазов из других органов.
Факторы риска
Причины возникновения злокачественных и доброкачественных опухолей во многом сходны. Факторы, которые провоцируют разрастание тканей:
- Курение активное и пассивное. 90% мужчин и 70% женщин, у которых были обнаружены злокачественные новообразования в легких, являются курильщиками.
- Контакт с опасными химическими и радиоактивными веществами по причине профессиональной деятельности и из-за загрязненности окружающей среды области проживания. К таким веществам относят радон, асбест, винилхлорид, формальдегид, хром, мышьяк, радиоактивную пыль.
- Хронические заболевания дыхательных путей. Развитие доброкачественных опухолей связывают с такими заболеваниями: хронический бронхит, хроническая обструктивная болезнь легких, пневмонии, туберкулез. Риск возникновения злокачественных новообразований возрастает, если в анамнезе присутствуют хронические туберкулез и фиброз.
Особенность заключается в том, что доброкачественные образования могут быть вызваны не внешними факторами, а генными мутациями и генетической предрасположенностью. Также часто происходит малигнизация, и трансформация опухоли в злокачественную.
Любые образования легких могут быть вызваны вирусами. Деление клеток могут вызвать цитомегаловирус, вирус папилломы человека, многоочаговая лейкоэнцефалопатия, обезьяний вирус SV-40, полиомавирус человека.
Симптомы опухоли в легком
Доброкачественные образования легких имеют различные признаки, которые зависят от расположения опухоли, ее размеров, от имеющихся осложнений, активности гормонов, от направления роста опухоли, нарушенности бронхиальной проходимости.

К осложнениям относят:
- абсцедирующую пневмонию;
- малигнизацию;
- бронхоэктаз;
- ателектаз;
- кровотечения;
- метастазы;
- пневмофиброз;
- компрессионный синдром.
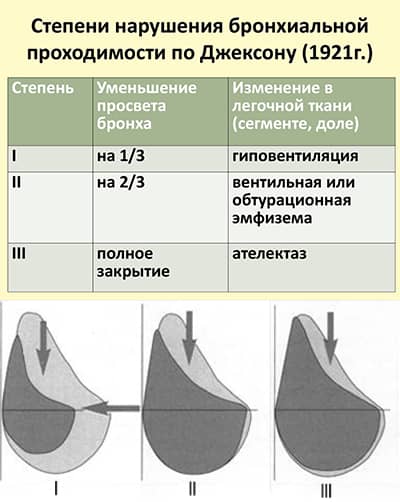
Бронхиальная проходимость имеет три степени нарушений:
- 1 степень – частичное сужение бронха.
- 2 степень – клапанное сужение бронха.
- 3 степень – окклюзия (нарушенная проходимость) бронха.
В течение длительного времени могут не наблюдаться симптомы опухоли. Отсутствие симптомов наиболее вероятно при периферических опухолях. В зависимости от выраженности признаков выделяют несколько стадий течения патологии.
Стадии образований
1 стадия. Протекает бессимптомно. На этой стадии происходит частичное сужение бронха. У больных может возникать кашель с небольшим количеством мокроты. Кровохарканье наблюдается редко. При обследовании рентгеновский снимок не обнаруживает аномалий. Показать опухоль могут такие исследования как бронхография, бронхоскопия, компьютерная томография.
2 стадия. Наблюдается вентильное (клапанное) сужение бронха. К этому моменту просвет бронха практически закрыт образованием, однако эластичность стенок не нарушена. При вдохе просвет частично открывается, а на выдохе закрывается опухолью. В области легкого, которая вентилируется бронхом, развивается экспираторная эмфизема. В результате присутствия кровянистых примесей в мокроте, отека слизистой может возникать полная обтурация (нарушение проходимости) легкого. В тканях легкого может быть развитие воспалительных процессов. Для второй стадии характерны кашель с выделением слизистой мокроты (часто присутствует гной), кровохарканье, одышка, повышенная утомляемость, слабость, боли в груди, повышенная температура (из-за воспалительного процесса). Для второй стадии характерно перемежение симптомов и их временное исчезновение (при лечении). Рентген снимок показывает нарушенную вентиляцию, присутствие воспалительного процесса в сегменте, доли легкого, или целом органе.
Чтобы суметь поставить точный диагноз требуется проведение бронхографии, компьютерной томографии, линейной томографии.
3 стадия. Происходит полная обтурация бронха, развивается нагноение, и происходят необратимые изменения тканей легких и их гибель. На этой стадии болезнь имеет такие проявления как нарушенное дыхание (одышка, удушье), общая слабость, чрезмерная потливость, боли в груди, повышенная температура тела, кашель с гнойной мокротой (часто с кровянистыми частицами). Иногда может возникать легочное кровотечение. При обследовании рентген снимок может показывать ателектаз (частичный или полный), воспалительные процессы с гнойно-деструктивными изменениями, бронхоэктатическую болезнь, объемное образование в легких. Для уточнения диагноза необходимо проведение более детального исследования.
Симптоматика
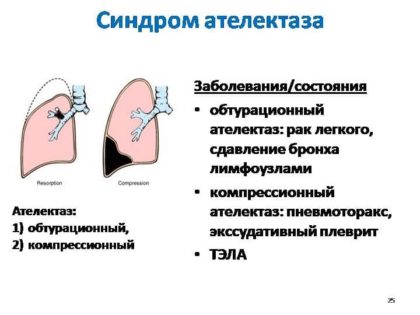
Симптомы недоброкачественных опухолей также варьируется в зависимости от размеров, локализации опухоли, размера просвета бронхов, наличия различных осложнений, метастазов. К наиболее распространенным осложнениям относят ателектаз, пневмонию.
На начальных стадиях развития злокачественные полостные образования, возникшие в легких, проявляют мало признаков. У больного могут наблюдаться такие симптомы:
- общая слабость, которая усиливается с течением болезни;
- повышенная температура тела;
- быстрая утомляемость;
- общее недомогание.
Симптомы начальной стадии развития новообразования сходны с признаками пневмонии, острых респираторных вирусных инфекций, бронхита.
Прогрессирование злокачественного образования сопровождается такими симптомами как кашель с мокротой, состоящей из слизи и гноя, кровохарканье, одышка, удушье. При прорастании новообразования в сосуды возникает легочное кровотечение.
Периферическое образование легкого может не проявлять признаков, пока не прорастает в плевру или грудную стенку. После этого главным симптомом является боли в легких, возникающие при вдохе.
На поздних стадиях злокачественные опухоли проявляются:
- повышенной постоянной слабостью;
- снижением веса;
- кахексией (истощением организма);
- возникновением геморрагического плеврита.
Диагностика
Для обнаружения новообразований применяют такие методы обследования:
- Флюорография. Профилактический диагностический метод рентген диагностики, который позволяет выявить многие патологические образования в легких. Как часто можно делать флюорографию читайте в этой статье.
- Обзорная рентгенография легких. Позволяет определить шаровидные образования в легких, которые имеют круглый контур. На рентген снимке определяются изменения паренхимы обследуемых легких с правой, левой или обеих сторон.
- Компьютерная томография. При помощи этого метода диагностики исследуется паренхима легких, патологические изменения легких, каждый внутригрудной лимфоузел. Данное исследование назначают, когда необходима дифференциальная диагностика округлых образований с метастазами, сосудистыми опухолями, периферическим раком. Компьютерная томография позволяет поставить более правильный диагноз, чем рентген исследование.
- Бронхоскопия. Этот метод позволяет провести осмотр опухоли, и провести биопсию для дальнейшего цитологического исследования.
- Ангиопульмонография. Подразумевает проведение инвазивной рентгенографии сосудов с применением контрастного вещества для выявления сосудистых опухолей легкого.
- Магнитно-резонансная томография. Данный диагностический метод применяется в тяжелых случаях для дополнительной диагностики.
- Плевральная пункция. Исследование в плевральной полости при периферическом расположении опухоли.
- Цитологическое исследование мокроты. Помогает определить наличие первичной опухоли, а также появление метастазов в легких.
- Торакоскопия. Проводится для определения операбельности злокачественного образования.
Доброкачественные новообразования, развивающиеся в организме, под действием различных факторов могут переродиться в злокачественные. Женщины, у которых диагностированы полипы, интересуются, как часто полипы матки перерождаются в рак. Вероятность перерождения данных новообразований минимальна, она составляет 1-2%, однако данные случаи возникают среди женщин.
Своевременная диагностика патологии позволяет предотвратить негативный исход при злокачественных полипах в матке. В Юсуповской больнице женщина может пройти комплексное обследование, в ходе которого специалисты установят характер полипов, развивающихся в матке. Специалисты клиники онкологии Юсуповской больницы предлагают пациенткам эффективные способы избавления от злокачественного процесса в матке.
Злокачественный полип матки
Полипы матки развиваются из эндометрия, в клетках которого атипические изменения происходят редко. Определить характер новообразования и поставить диагноз специалист может только на основе данных гистологического исследования. Перерождение доброкачественных новообразований в матке в большинстве случаев обусловлено наследственной предрасположенностью. Злокачественный полип матки может образоваться в результате следующих состояний:
- гинекологических заболеваний, сопровождающихся нарушениями гормонального баланса;
- эндокринных нарушений в организме;
- доброкачественных опухолей матки.
Наибольшую опасность для женщины представляют полипы матки, развивающиеся в период климакса. Врачи-онкологи Юсуповской больницы в каждом случае подбирают для женщины индивидуальную методику обследования и лечения онкологии.
Как быстро полип матки перерождается в рак
Вероятность перерождения полипа в матке в злокачественную опухоль определяется специалистом индивидуально для каждой пациентки, поэтому точного ответа на вопрос о том, как быстро полип матки перерождается в рак не существует.
Нарушения менструального цикла являются первыми признаками внутриматочной патологии. Кровянистые выделения в период между менструациями являются серьезным поводом для обращения к врачу-гинекологу, так как они могут свидетельствовать об онкологическом процессе. Злокачественные полипы в матке проявляются также тянущими болями и общей усталостью, апатией и снижением аппетита.
Развитие злокачественной опухоли может проходить без каких-либо видимых симптомов, в данном случае выявление полипа возможно во время прохождения профилактического осмотра. Специалисты Юсуповской больницы оказывают психологическую помощь женщинам, у которых диагностируются злокачественные новообразования.
Диагностика
На этапе диагностике обязательным является трансвагинальное ультразвуковое исследование, которое проводится в диагностическом центре Юсуповской больницы с использованием высокоточного оборудования, поэтому образования, в полости матки без затруднений обнаруживаются специалистом. Подтвердить предполагаемый диагноз позволяет эндоскопическое исследование. Гистероскопия направлена на решение двух задач, одной из которых является выявление полипа, а другой – его удаление.
Определить характер клеток полипа позволяет гистологическое исследование. Так, в ходе исследования тканей может быть установлено, что развивается злокачественный полип в матке или доброкачественные образования.
Европейское оборудование, расположенное в диагностическом центре Юсуповской больницы, позволяет выполнять исследования в минимальные сроки без неудобств для пациентов. Предварительная запись на диагностику позволяет пройти обследование без очередей в удобное время. Кроме этого, специалистами проводится экстренная диагностика пациентов, обратившихся в Юсуповскую больницу в тяжелом состоянии, угрожающем их жизни.
Лечение в Юсуповской больнице
Многочисленные исследования позволяли специалистам установить, как часто полипы матки перерождаются в рак, данная информация используется врачами-онкологами для предупреждения онкологии. Если при исследовании эндометрий, специалистами Юсуповской больницы были обнаружены патологические изменения клеток, то разрабатывается индивидуальная тактика лечения, включающая оперативное вмешательство, медикаментозную терапию и профилактические меры, направленные на предупреждение рецидивов.
Врачи-онкологи Юсуповской больницы владеют мировыми методами лечения онкологических заболеваний, использование которых позволяет эффективно бороться за жизнь пациентов и улучшать качество их жизни. Специалисты клиники онкологии принимают пациентов по предварительной записи по телефону Юсуповской больницы. Однако благодаря круглосуточной работе медицинского учреждения возможно оказание экстренной помощи пациентом, находящимся в тяжелом состоянии.
Читайте также:

