Показывает ли электроэнцефалограмма опухоль головного мозга
Главная › Полезная информация
ЭЭГ при опухолях головного мозга
ЭЭГ при опухолях головного мозга — важный этап современной диагностики новообразований. Электроэнцефалография позволяет быстро получить информацию о функционировании коры полушарий и ответить на целый ряд диагностических вопросов. Исследование абсолютно безопасно, не вызывает у больного неприятных ощущений и не отнимает много времени.
Сегодня отмечается тенденция к росту онкопатологий, в том числе и опухолей мозга. Пик заболеваемости приходится на возраст от 20 до 50 лет. Причин тому множество — воздействие радиации, сбои в работе иммунной системы, неблагоприятное влияние электромагнитных полей, регулярный прием некоторых препаратов и пр. Признаками развития опухоли могут быть:
- частые головные боли тупого распирающего характера,
- приступы головокружения,
- тошнота и рвота, не связанная с приемом пищи — обычно наблюдается в утренние часы,
- поражение дисков зрительных нервов,
- психические расстройства,
- эпилептический синдром.
При появлении одного или нескольких симптомов необходимо пройти комплексную диагностику. Одно из первых исследований, на которое направит врач при подозрении на опухоль головного мозга — ЭЭГ. Методика записи проста. На голову пациенту надевают резиновый шлем с прорезями для фиксации электродов. На датчики наносят специальный проводящий гель, чтобы обеспечить максимально полный контакт с кожей. По проводам информация поступает в электроэнцефалограф и после обработки вводится на экран или печать в виде кривой. При наличии опухоли на ЭЭГ отмечаются:
- угнетение альфа-ритма и увеличение амплитуды дельта-волн,
- очаговая бета-активность,
- появление диффузных медленных волн и пр.
При опухолях головного мозга диагностическая ценность ЭЭГ очень велика. Данная методика позволяет поставить диагноз даже при бессимптомном течении болезни. В 80% случаев отмечается совпадение очага патологической электрической активности с местом локализации новообразования.
Степень выраженности отклонения на процедуре ЭЭГ головного мозга зависит от длительности и характера заболевания, токсичности опухоли и величины гипертензии. По итогам исследования специалист составит заключение, где будут отражены все значимые параметры.
Клиника в Солнцево приглашает пройти комплексную диагностику при подозрении на опухоли головного мозга. Доступны ЭЭГ, МРТ и другие тесты на современном оборудовании. Подробности и предварительная запись на прием — по телефону .
Среди услуг нашей клиники:
Нарушения электроэнцефалограммы при заболеваниях
Опухоли полушарий мозга вызывают появление на ЭЭГ медленных волн. При вовлечении срединных структур к локальным изменениям могут присоединяться билатерально-синхронные нарушения. Характерно прогрессирующее увеличение выраженности изменений с ростом опухоли. Экстрацеребральные доброкачественные опухоли вызывают менее грубые нарушения. Астроцитомы нередко сопровождаются эпилептическими припадками, и в таких случаях наблюдают эпилептиформную активность соответствующей локализации. При эпилепсии регулярное сочетание эпилептиформной активности с постоянными и нарастающими при повторных исследованиях тета-волнами в области фокуса свидетельствует в пользу неопластической этиологии.
Выраженность нарушений ЭЭГ зависит от тяжести повреждения мозга. Когда поражение церебральных сосудов не приводит к тяжёлой, клинически проявляющейся ишемии мозга, изменения на ЭЭГ могут отсутствовать или носят пограничный с нормой характер. При дисциркуляторных расстройствах в вертебробазилярном русле может наблюдаться десинхронизация и уплощение ЭЭГ.
При ишемических инсультах в острой стадии изменения проявляются дельта- и тета-волнами. При каротидном стенозе патологические ЭЭГ встречаются менее чем у 50% больных, при тромбозе сонной артерии - у 70%, а при тромбозе средней мозговой артерии - у 95% больных. Стойкость и выраженность патологических изменений на ЭЭГ зависят от возможностей коллатерального кровообращения и тяжести поражения мозга. После острого периода на ЭЭГ наблюдается уменьшение выраженности патологических изменений. В ряде случаев в отдалённом периоде перенесённого инсульта ЭЭГ нормализуется даже при сохранении клинического дефицита. При геморрагических инсультах изменения на ЭЭГ значительно более грубые, стойкие и распространённые, что соответствует и более тяжёлой клинической картине.
При менингитах в острой фазе наблюдают грубые изменения в виде диффузных высокоамплитудных дельта- и тета-волн, фокусов эпилептиформной активности с периодическими вспышками билатерально-синхронных патологических колебаний, свидетельствующих о вовлечении в процесс срединных отделов мозга. Стойкие локальные патологические фокусы могут свидетельствовать о менингоэнцефалите или абсцессе мозга.
При панэнцефалитах характерны периодические комплексы в виде стереотипных генерализованных высокоамплитудных (до 1000 мкВ) разрядов дельта- и тета-волн, обычно комбинирующихся с короткими веретёнами колебаний в альфа- или бета-ритме, а также с острыми волнами или спайками. Они возникают по мере прогрессирования заболевания с появления одиночных комплексов, которые вскоре приобретают периодический характер, увеличиваясь по длительности и амплитуде. Частота их появления постепенно возрастает, пока они не сливаются в непрерывную активность.
При герпесном энцефалите комплексы наблюдают в 60-65% случаев, преимущественно при тяжёлых формах заболевания с неблагоприятным прогнозом. Приблизительно в двух третях случаев периодические комплексы фокальны, чего не бывает при панэнцефалите Ван-Богарта.
При болезни Крейтцфельда-Якоба обычно через 12 мес от начала болезни появляется непрерывная регулярная ритмическая последовательность комплексов типа острая-медленная волна, следующих с частотой 1,5-2 Гц.
Данные ЭЭГ в сочетании с клинической картиной могут помочь в дифференциальной диагностике, в наблюдении за динамикой процесса и в выявлении локализации наиболее грубых изменений. Частота изменений ЭЭГ у больных паркинсонизмом варьирует, по разным данным, от 3 до 40%. Наиболее часто наблюдают замедление основного ритма, особенно типичное для акинетических форм.
Что показывает электроэнцефалограмма головного мозга (ЭЭГ) у детей и взрослых?
Если в прошлом то, что происходит в мозге, даже для врачей оставалось тайной за семью печатями, то сегодня с помощью безопасных способов диагностики они могут заглянуть внутрь черепной коробки человека. Одна из таких диагностических процедур носит название ээг головного мозга . Что показывает это обследование и кому оно назначается?
При подозрениях на нарушения в работе ЦНС назначается ээг головного мозга. Что показывает у взрослого такое обследование? Позволяя зарегистрировать электрические импульсы, которые передает этот орган, оно демонстрирует мозаику его состояния, дает возможность увидеть, как работают все его участки. Хотя сегодня большую популярность приобрели КТ и МРТ, ЭЭГ не теряет своей актуальности. Это информативный и недорогой способ определения того, насколько здоров мозг. Диагностика абсолютно безопасна, поэтому подходит даже для младенцев.
Электроэнцефалограмма мозга проводится строго по показаниям.
- подозрение на эпилепсию;
- длительная бессонница;
- лунатизм, апноэ во сне;
- эндокринные заболевания;
- ЧМТ;
- менингиты и энцефалиты;
- патологические процессы в сосудах шеи и головы;
- психические расстройства.
Таким образом, без направления врача такую процедуру не делают. Для чего предназначена электроэнцефалограмма головного мозга, что показывает эта диагностика? Она необходима, чтобы:
- обнаружить и оценить характер и глубину нарушения мозговой деятельности;
- определить расположение патологического очага;
- отследить эффективность действия назначенных лекарств;
- найти участки мозга, где начинается приступ эпилепсии;
- узнать, как работает мозг в промежутках между судорожными припадками;
- установить, почему происходят обмороки, кризы, панические атаки;
- оценить биоэлектрическую активность мозговых структур у грудничков при грубых отставаниях в развитии и обнаружении психоэмоциональных нарушений.
Надо отметить, что саму травму ЭЭГ не видит .
Родители маленьких пациентов часто задают вопрос, что показывает ээг головного мозга у ребенка. Она поможет выявить все вышеперечисленные патологии, узнать, правильно ли развивается мозг, нет ли предпосылок к эпилепсии, и определить, по какой причине происходит задержка в умственном, физическом и психическом развитии ребенка, а также оценить последствия полученных травм головы.
Оценить результат ЭЭГ может только высококвалифицированный специалист. Ведь он выдается в виде ломаных линий и графиков, которые ничего не скажут обычному человеку. Понятно, что пациента интересует, насколько соответствует норме его электроэнцефалограмма головного мозга, что она показала. Расшифровка становится известна в течение 24-48 часов после завершения процедуры.
Если описать очень кратко, то оценка результата проводится с учетом альфа-ритма (он появляется, когда человек закрыл глаза, но не спит), бета-ритма (обнаруживается в режиме бодрствования), дельта-ритма (регистрируется во время глубокого сна или комы, может указывать на новообразования и травмы мозга), тета-ритма (выявляется во сне при абсолютном расслаблении).
Нормальными считаются такие результаты ЭЭГ:
- если человек не спит, то у него должны превалировать альфа и бета-ритмы;
- оба полушария должны показывать одинаковый режим активности;
- не должно быть аномальных всплесков или замедлений активности мозга;
- если электрические импульсы отсутствуют, значит, мозг не работает.
Аномалии весьма разнообразны, не стоит даже пытаться интерпретировать их самостоятельно. Вы никогда не сможете правильно оценить ээг головного мозга. Что показывает такое тестирование, определяет невролог.
Существует несколько факторов, способных исказить картину работы мозга, которую покажет ЭЭГ. К ним относятся:
- двигательная активность при проведении обследования;
- прием седативных, противоэпилептических лекарств и транквилизаторов;
- голодание за несколько часов до диагностики;
- употребление крепкого чая, кофе, энергетиков;
- наркотический транс или слишком низкая температура тела;
- грязные волосы, присутствие на них гелей, лака и других косметических средств.
Аппараты ЭЭГ располагают в палатах реанимации, чтобы наблюдать за состоянием больного, находящегося в коме. Маленьким деткам такую процедуру можно проводить на дому. Если выдано направление взрослому, то ему следует явиться в поликлинику или диагностический центр.
Не нужно переживать и бояться процедуры ЭЭГ! Вам не будет больно, и никакого дискомфорта она не вызовет. Когда пациент приходит на обследование, его усаживают в удобное кресло или укладывают на кушетку. Ему предложат расслабиться, поморгать глазами, а затем их закрыть. Врач наденет на голову обследуемого шапочку, на которую будут установлены электроды (или специальные маленькие подушечки). Электроды – это металлические устройства, которые проводят электроимпульсы. Вся эта конструкция способна считать электрическую активность мозга и передать данные на монитор.
Процедура состоит из нескольких этапов. Пациенту предлагают закрывать и открывать глаза, часто и глубоко подышать, применяется воздействие мигающим светом. Если необходимо полное обследование, то фиксируют сведения о деятельности мозга во сне, перед засыпанием и после пробуждения. Если ЭЭГ будет проводиться во сне, то ночь, предшествующая дате обследования, должна быть бессонной. Затем человеку дадут седативный препарат, который поможет ему быстро уснуть.
Хотя никакой специальной подготовки не требуется, для получения достоверного результата не помешает придерживаться таких рекомендаций:
- за 3-4 дня до процедуры прекратить прием лекарственных средств, влияющих на работу мозга;
- перед исследованием не употреблять продукты с кофеином;
- за несколько часов до ЭЭГ хорошенько покушать;
- вымыть голову, не использовать средств для укладки.
Электроэнцефалографию мозга выполняют даже младенцам. Таким маленьким деткам (до 3 лет) ее проводят во сне, который наступает естественным путем (после кормления). Ребят постарше обследуют уже в период бодрствования. Так как пациенты этой категории - непоседы, чтобы ограничить их двигательную активность, хорошо дать им какую-то игрушку, книжку или другой предмет, который займет их внимание и заставит посидеть спокойно.
Голова ребенка или взрослого должна располагаться ровно, так как даже незначительный наклон вперед может исказить результат. Волосы следует распустить (расплести косы и дреды), снять заколки, ленты и серьги. Один из родителей должен находиться рядом с ребенком.
Электроэнцефалография – безболезненный и безвредный способ диагностики заболеваний ЦНС. Она показана при различных неврологических состояниях. Если патологий нет, она позволит в этом убедиться, а если же на ЭЭГ будут обнаружены изменения, то врач с ее помощью поставит точный диагноз и назначит адекватное лечение. Что касается материальных затрат, то это малобюджетная диагностика. Ее стоимость не превышает 2 тыс. руб.
Читайте другие интересные рубрики
Исследование электрической активности головного мозга — [электроэнцефалография] относится к диагностическим процедурам пассивного неинвазивного характера. Это означает, что врачам нет необходимости проникать или вводить что-либо в тело, направлять какие-либо излучения. Прибор пассивно фиксирует и записывает данные о том, какие электрические сигналы прошли в определенных участках мозга. О том, что показывает электроэнцефалограмма головного мозга, мы расскажем в этой статье.
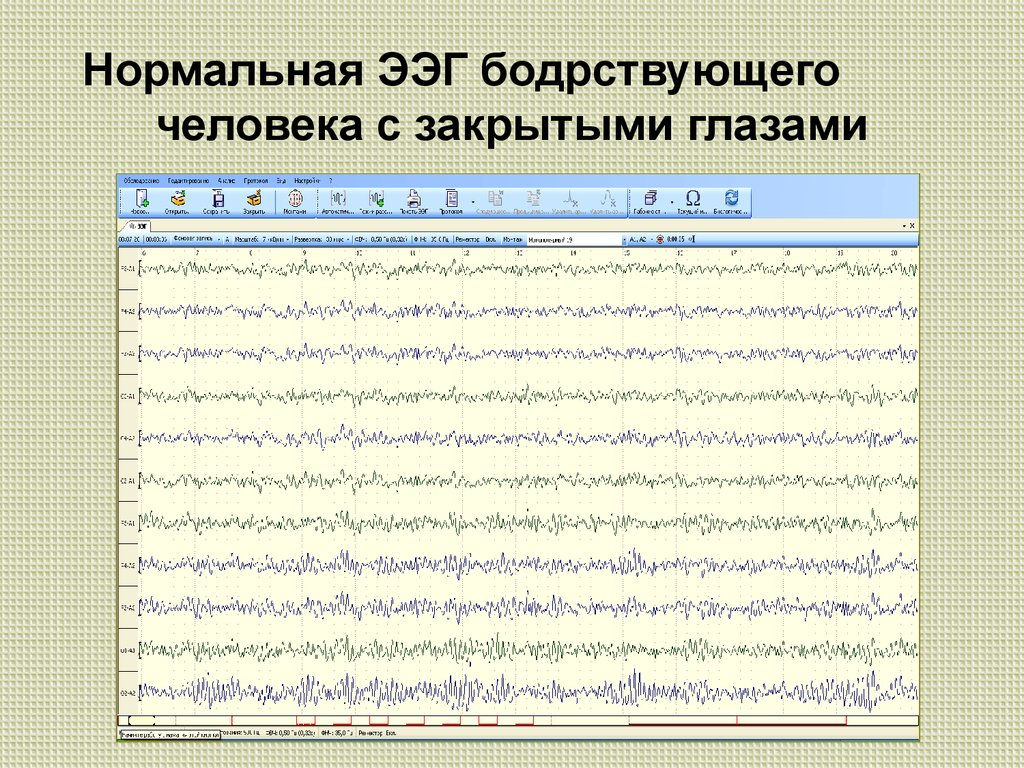
Исследование ЭЭГ головного мозга — что такое электроэнцефалография
[Энцефалография головы (головного мозга)] — это регистрация электрических импульсов, которыми обмениваются нейроны в процессе активности. Эти импульсы имеют вид ритмичных колебаний, каждое из которых свойственно определенному отделу и состоянию мозга. Электрические волны мозга можно записать в виде частотного рисунка, графика для изучения.
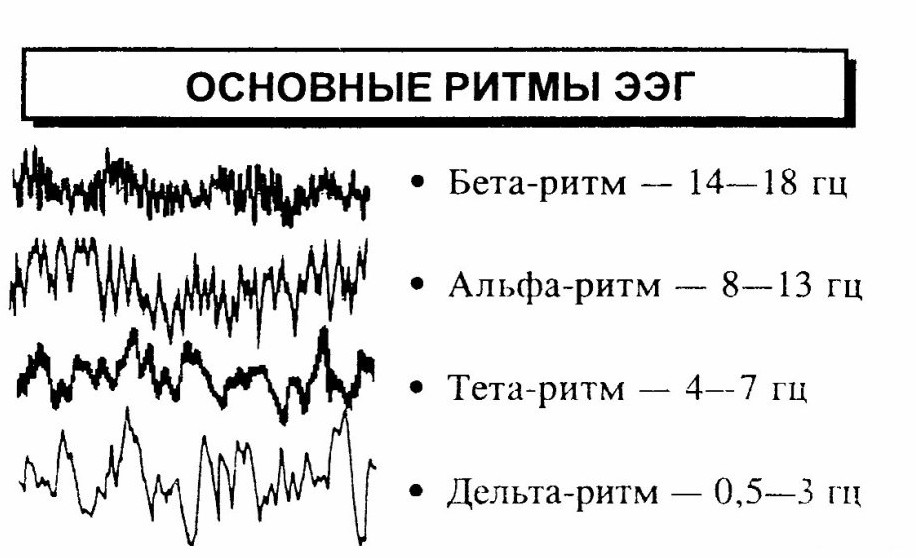
Основные ритмы активности мозга на энцефалограмме
Исследования и практика показывают, что из девяти наиболее четких ритмов активности реальную диагностическую ценность имеют только четыре основных ритма. для того, чтобы понять, что дает ЭЭГ исследование для диагностики, нужно пояснить картину этих ритмов биоэлектрической активности.
Эти колебания имеют частоту в пределах 8 — 15 Гц (8 — 15 колебаний в секунду), а по силе сигнала (амплитуде) не превышают 100 мкВ. Сигнал можно считать самым сильным, ярко выраженным, практически отражающим активность мозга в спокойном состоянии и при исследовании бодрствующего человека с закрытыми глазами. Он отмечается электродами, расположенными на затылке и темени, фиксируется как регулярный и может незначительно распространяться на другие области.
Сигнал регистрируется преимущественно в области лобных долей, симметрично разделяясь на оба полушария. Соответствует состоянию тревоги, волнения, может свидетельствовать о депрессии и беспокойстве. Этот ритм относится к паре основных, постоянно присутствующих в мозге, иногда накладывающихся друг на друга.
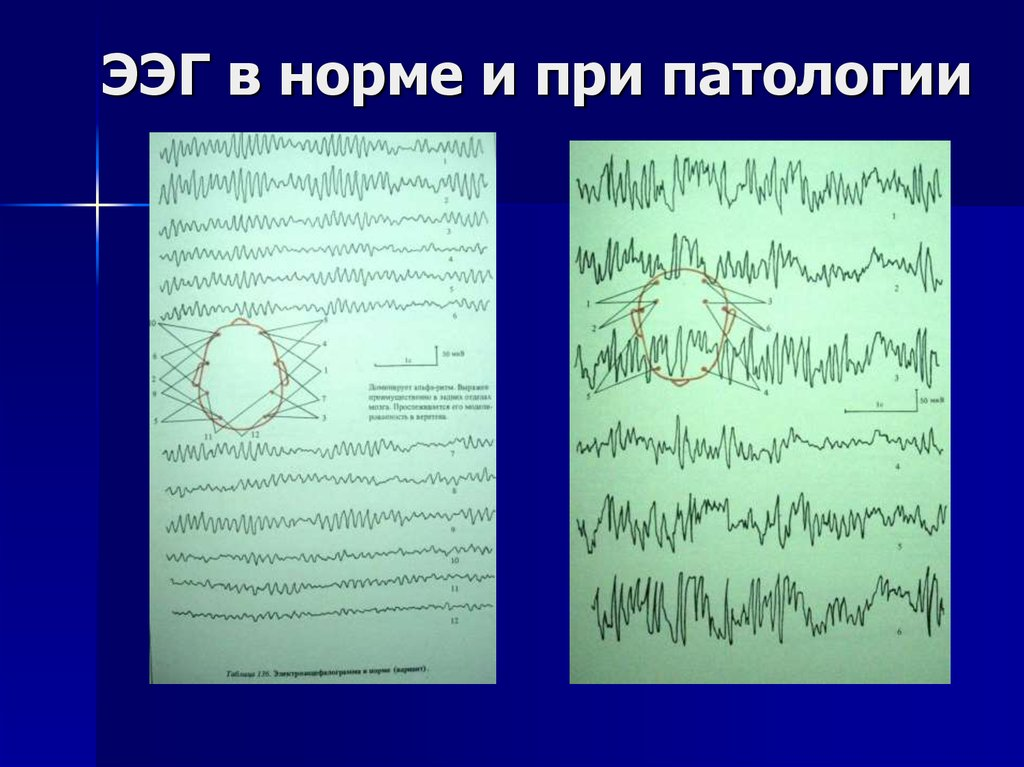
Что выявляет и показывает энцефалограмма головного мозга
Исследование ЭЭГ головного мозга функционально — это означает, что результат, энцефалограмма показывает как работают отделы мозга. По сбоям и отклонениям можно предположить, что имеется заболевание или патология, для подтверждения которых может быть назначено еще одно исследование.
Пример диагностической ценности ЭЭГ — выявление признаков опухоли при патологическом отклонении альфа-ритма. Если эти волны регистрируются датчиками в области лобных долей мозга, то можно обоснованно подозревать появление кисты или иного новообразования. Однако, окончательный диагноз можно поставить по результатам еще нескольких исследований:
при обследовании на МРТ можно увидеть его границы и определить динамику развития;
специфические анализы и маркеры.
По данным всех или выборочно назначенных исследований можно определить тип опухоли, ее локализацию, перспективы лечения и оперативного удаления. Но одним из первых тревожных сигналов может оказаться распространение альфа-ритма на ЭЭГ в область лобных долей, появление пароксизмальных (скачкообразных) отклонений по частоте и амплитуде. ЭЭГ показывает и выявляет опухоль условно, диагноз нуждается в подтверждении.
Только по данным энцефалографии онкологический диагноз не ставится! Примерно те же отклонения могут говорить о перенесенном или развивающемся инсульте или черепной травме. По ЭЭГ можно предположить наличие опухоли только функционально.
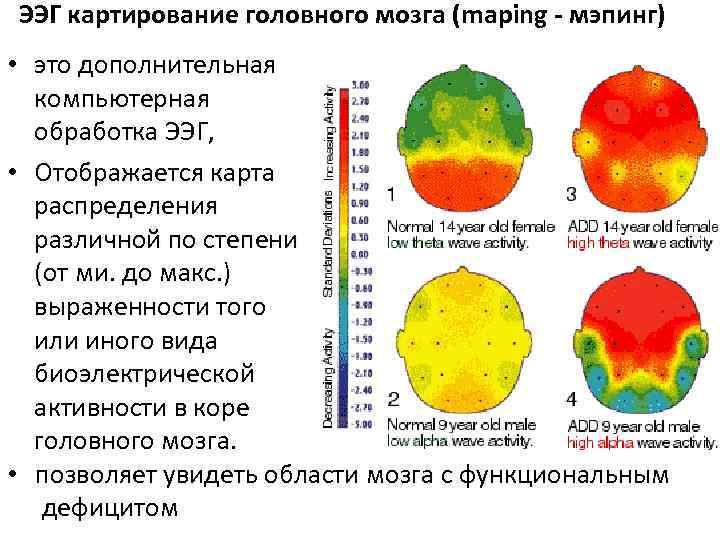
Зачем назначают ЭЭГ
Основная цель электроэнцефалографии головного мозга — увидеть его активность в разных состояниях, сравнить картину с нормой, подтвердить или опровергнуть сбои в частотной составляющей. Мозг устроен очень сложно, в каждой из его областей проходят собственные процессы, каждому состоянию человека соответствует определенный ритм частот биоэлектрической активности.
Результат обследования — расшифровка ЭЭГ дает картину сигналов, распределенных по отделам и долям мозга. На что в первую очередь обращают внимание специалисты?
Сбои в частоте и интенсивности сигналов. Постоянные или диффузные отклонения могут говорить о нарушениях кровоснабжения, патологиях развития, процессах нарастающего слабоумия.
Нарушения локализации ритма. Если сигнал определенной формы обнаруживается не в типичном для него месте, охватывает большие участки мозга, делается вывод о вероятности опухоли, рубца или травмы.
Пароксизмальные явления. Ритм сбивается временами, приступами, которые говорят о возможности сотрясения мозга, начале энцефалита.
Распространение тета и дельта сигналов по мозгу вне сна рассматривается как признак вероятного слабоумия приобретенного характера, вероятно, развития болезни Альцгеймера, устойчивой депрессии. Примерно те же выводы делаются при выявлении повышенной частоты нормального сигнала.
Заниматься расшифровкой энцефалограммы должен только специалист-невролог. Без понимания механизмов работы мозга невозможно сделать правильные выводы. Кроме того, результаты исследования у детей и взрослых отличаются настолько значительно, что дилетант вообще ничего не поймет и заработает себе невроз или депрессию от неверной интерпретации результатов.
Какие болезни выявляет электроэнцефалография
Повторимся, обследование ЭЭГ относится к методам функциональной диагностики, позволяющим обнаружить отклонения в работе мозга и центральной нервной системы. А далее необходимо искать причины отклонений.
Например, при при подозрении на эпилепсию скрытого характера, когда судорожные припадки не проявились остро, или присутствует так называемая судорожная готовность, ЭЭГ покажет пароксизмальные сбои ритма и частоты сигналов. После этого потребуется назначение КТ или [МРТ головного мозга] для поиска рубца, который образовался в результате травмы, инсульта или операции.
Для полноценной диагностики судорожной готовности применяются провоцирующие методы обследования — во время ЭЭГ включают яркий мигающий свет, подают внезапный звуковой сигнал. Депривационное (депривативное) обследование состоит в том, что больному предлагают не спать примерно сутки, после чего проводят ЭЭГ. Стресс, который испытывает мозг после отсутствия сна, позволяет обнаружить характерные для эпилепсии отклонения ритма биоэлектрической активности мозга.
Исследуя основные показатели четырех главных ритмов, можно получить представление о работе и взаимодействии отделов мозга и собрать информацию о возможных отклонениях:
нарушения сна и бодрствования, тревожные и депрессивные состояния;
судорожные и эпилептические припадки, судорожная готовность и эпилептический статус;
признаки нарушения мозгового кровообращения, ВСД;
состояния и последствия инфаркта, инсульта, ЧМТ, контузий;
врожденное или приобретенное слабоумие, воспаления в разных отделах мозга.
Однако для постановки окончательного диагноза в любом случае потребуется назначение дополнительных исследований, позволяющих оценить другие физиологические параметры и показатели.
Процедура электроэнцефалографии безболезненна, она абсолютно пассивна — прибор только улавливает сигналы из мозга, как при [электрокардиографии сердца]. Проводить ее можно без ограничений по времени и количеству, в том числе и во сне. Комплексная диагностика учитывает результаты ЭЭГ и других обследований.

- О методе обследования и показаниях к его проведению
- Подготовка к процедуре
- Как делается электроэнцефалография?
- Результаты и их анализ
О методе обследования и показаниях к его проведению
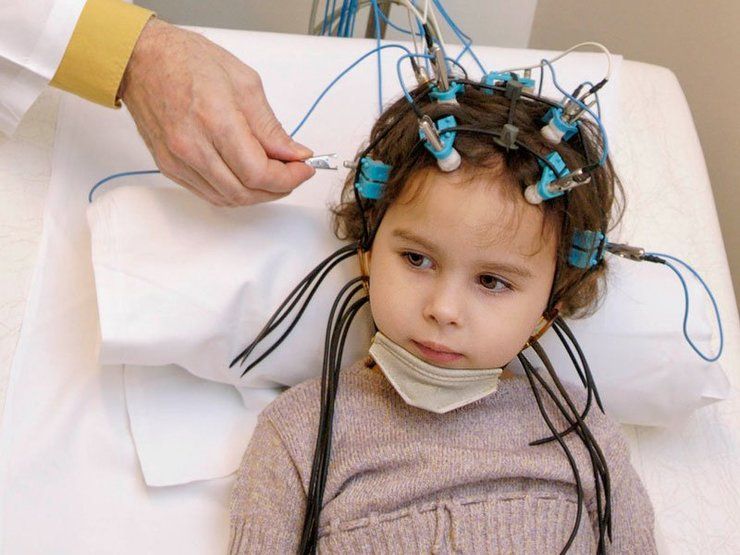
ЭЭГ головного мозга ребенку: показания и проведение
ЭЭГ или электроэнцефалография — современная диагностическая процедура в неврологии, позволяющая оценивать электрическую активность головного мозга. Метод безопасен для детей и не приводит к негативным последствиям для их здоровья. Фиксация результатов проводится на бумажную ленту или в цифровом виде. Это облегчает врачу постановку диагноза.
ЭЭГ проводят по строгим медицинским показаниям. К ним относят следующие состояния:
- частые обмороки у ребенка и неустойчивое артериальное давление;
- головные боли, не связанные с недосыпанием и переутомлением;
- черепно-мозговые травмы;
- беспричинный плач;
- ночной энурез;
- нарушения памяти, внимания и другие когнитивные расстройства;
- судорожные приступы без повышения температуры;
- признаки менингита, гидроцефалии и других органических патологий;
- задержка речевого и психомоторного развития, формирование заикания и др.;
- детский церебральный паралич.
Показания к проведению ЭЭГ в детском возрасте определяет педиатр или невролог.
ЭЭГ не проводят детям, имеющим открытые раны на поверхности черепа, в том числе с наложенными швами. Других противопоказаний к исследованию нет.
Подготовка к процедуре
Если ребенку менее 1 года, то электроэнцефалографию проводят во время сна. Это позволяет получить достоверные результаты и избежать стресса для грудничка. В редких случаях возможно назначение седативных медикаментов после консультации с врачом.
Перед проведением ЭЭГ проводится подготовка ребенка:
- кожу головы очищают от жира. Для этого накануне процедуры голову моют с шампунем, тщательно промывая волосы от его остатков;
- детей первого года жизни за 30–40 минут до обследования кормят;
- снимают металлические изделия;
- если ребенок принимает противосудорожные препараты, то их отменяют за 3–4 дня до ЭЭГ. В случае невозможности их исключения родители обязательно рассказывают о медикаментах. Это позволяет правильно расшифровать результаты;
- любые напитки и продукты, стимулирующие головной мозг, должны быть исключены из рациона питания. К ним относят шоколад, чай, энергетические напитки и пр.
Родители перед посещением больницы обязательно беседуют с ребенком и объясняет ему суть предстоящего исследования. Это позволяет снизить стресс.
Если у ребенка наблюдается острое инфекционное заболевание или имеется кашель, то проведение ЭЭГ откладывают до выздоровления. Указанные факторы приводят к изменению получаемых результатов.
Как делается электроэнцефалография?
ЭЭГ проводят в специальной комнате, имеющей звуко- и светоизоляцию. Кожу головы смазывают электропроводящим гелем и одевают сетчатый шлем. На нем размещены электроды, считывающие электрическую активность головного мозга. Они подключаются к электроэнцефалографу и процедура начинается.
Исследование проводится в несколько этапов:
- Изучение мозговой активности в покое. Ребенка просят сидеть с закрытыми глазами и не шевелиться.
- Снятие ЭЭГ при мозговой активности. Врач просит ребенка открыть и закрыть глаза, вызывая изменения в электрических импульсах головного мозга.
- Проведение пробы с гипервентиляцией. По команде специалиста ребенок совершает глубокие вдохи и выдохи. Указанная стимуляция позволяет выявить скрытые эпилептические очаги.
- Проба с фотостимуляцией. Глаза ребенка закрыты, однако на них воздействует свет от лампы с определенным ритмом включения и выключения. Проба позволяет оценить электрическую активность головного мозга при сильном раздражителе.
Что показывает ЭЭГ?
На первом году жизни процедура проводится в ночное время. Пробы с гипервентиляцией и фотостимуляцией не проводятся. В этих случаях возможно использование предварительной депривации сна, т.е. его сокращения в ночь накануне исследования.
Результаты и их анализ
Расшифровка показателей ЭЭГ проводится только врачом-неврологом. Самостоятельная диагностика и назначение лечения недопустимы. В норме на электроэнцефалограмме могут быть выявлены четыре типа волн: альфа, бета, дельта и тета. Каждый из них имеет характерные особенности.
Альфа-ритм характеризуется частотой 8–14 Гц. Он наблюдается у детей в состоянии покоя. Увеличение частоты характерно для сосудистых заболеваний головного мозга или после черепно-мозговых травм. Ее уменьшение выявляется у детей с неврозами и слабоумием.
Вредно или нет для ребенка? Специалисты отмечают, что ЭЭГ — безопасная процедура, которая проводится только по медицинским показаниям.
Бета-ритм имеет амплитуду 2–5 мкВ. Выявляется в моменты бодрствования и мыслительной активности. При травмах черепа амплитуда увеличивается. Ее снижение характерно для менингита, энцефалита и задержках психического развития. Дельта и тета-ритм выявляются во время сна. Изменения в их амплитуде свидетельствуют о росте новообразований и других органических патологиях.
Говоря о том, что показывает ЭЭГ, врачи отмечают, что метод подходит для изучения активности отдельных частей головного мозга. Специалисты в процессе исследования получают возможность выявить отклонения в основных ритмах ЦНС и эпилептическую активность.
Если электроэнцефалография выявляет отклонения в мозговой активности, для уточнения диагноза назначают дополнительные методы: компьютерную или магнитно-резонансную томографию, УЗИ мозговых сосудов с допплерографией и др. На основании полученных результатов для ребенка подбирают терапию и методы реабилитации.
В комплексной диагностике опухолей головного мозга электроэнцефалография завоевала себе прочное место. С ее помощью можно подходить к разрешению ряда сложных как патофизиологических, так и локально-диагностических вопросов, возникающих при распознавании опухолей мозга.
Вопросы электроэнцефалографии при опухолях головного мозга стали разрабатываться в тридцатых годах, и к настоящему времени по этому вопросу имеется значительная литература как отечественная, так и зарубежная.
Электроэнцефалографическими исследованиями при опухолях мозга занимались С. А. Саркисов, М. Н. Ливанов, В. С. Русинов, В. Е. Майорчик, А. А. Соколова, Н. П. Бехтерева и др. Из иностранных авторов — Уолтер и Довей, Кобб, Тири, Пайа и Бонналь, Сильвермен, Вильке и Штейнман.
Исследования в этой области показали, что опухолевый процесс дает определенные сдвиги в электроэнцефалограмме. Основным характерным признаком в электроэнцефалограмме больных с опухолями считается появление дельта-волн и медленных патологических волн (2—5 в секунду), т. е. волн значительно более медленного ритма, чем нормальные альфа-волны (8—12 в секунду). Сама опухоль электрически индифферентна, и патологические волны возникают на границе здоровой и патологически измененной мозговой ткани. Одновременно, кроме появления медленных волн, меняется альфа-ритм, вплоть до полного его исчезновения, наблюдаются быстрые колебания типа бета-волн.
Изменения электрической активности коры носят определенный характер при различных процессах в головном мозгу. Такие процессы, как травма, эпилепсия, воспалительные процессы, опухоли, накладывают определенный отпечаток на изменение электрической активности. При опухолях головного мозга могут быть общие, разлитые изменения электрических потенциалов, которые продуцируются всей патологически измененной корковой тканью, и очаговые изменения, обусловленные непосредственным соседством патологически измененной мозговой ткани с опухолью.
Злокачественные опухоли, мультиформные спонгиобластомы, саркомы, метастазы рака, вызывающие общую интоксикацию и большой отек мозга, дают в основном общие изменения биотоков коры в виде диффузных медленных волн по обоим полушариям.
При очень большой гипертензии общие изменения биотоков коры преобладают над очаговыми или совсем затушевывают их.
Общие изменения биотоков коры, затушевывающие очаг, могут быть и при доброкачественной опухоли, но длительно существующей без особой гипертензии. Согласно исследованиям Т. О. Фаллер, длительно существующий опухолевый очаг является источником динамических сдвигов функционального состояния всей коры.
На определенном этапе опухолевого роста сначала повышается лабильность нервных клеток, на что указывает переход альфа-ритма к быстрым колебаниям (бета-волны). Затем под влиянием длительно существующего очага уменьшается лабильность нервных клеток, что определяет переход к замедленному ритму по всей коре, больше на стороне очага. Иногда очаг патологической электрической активности может даже лучше выявляться при нарастающей гипертензии.
Имеется ряд опухолей, протекающих иногда бессимптомно (арахноидэндотелиомы, астроцитомы, желудочковые опухоли). Поэтому клинически в таких случаях бывает невозможно установить не только место, но даже и сторону поражения. Среди всех существующих дополнительных методов исследования электроэнцефалография может в этом отношении оказать большую помощь.
В работах В. С. Русинова и В. Е. Майорчик показаны основные принципы, на основании которых можно судить о поверхностном или глубоком расположении опухоли.
Доброкачественные поверхностные новообразования обусловливают изменения электрической активности в виде дельта-волн лишь в участках коры, непосредственно прилегающих к опухоли. В других областях коры сохраняется нормальный альфа-ритм. Дельта-волны, а также быстрые асинхронные колебания вдали от очага не обнаруживаются. Иначе говоря, обращает на себя внимание отграниченность патологического очага от остальных областей коры больших полушарий.
При внутримозговых опухолях имеются генерализованные медленные патологические волны разного периода по обоим полушариям, наиболее резко выраженные в больном полушарии и особенно в области опухоли. Альфа-ритм всюду редуцирован или совсем исчезает. Наряду с медленными патологическими волнами внутримозговой очаг вызывает на электроэнцефалограмме появление быстрых асинхронных потенциалов, часто по обоим полушариям, идущих с разной частотой в единицу времени (18—35 в секунду) и напоминающих быстрые колебания, регистрируемые от аксона. Обычно эти аксоноподобные колебания сохраняются там, где кора цела и очаг расположен в глубине мозга, и нанизываются на медленные волны. Если опухоль прорастает и кору, и подкорку, то этих быстрых колебаний в области опухоли нет и остаются одни медленные волны, а быстрые колебания регистрируются только в противоположном полушарии.
Однако в основном это — схема, так как очаг патологической электрической активности одного и того же расположения может проявляться в довольно разнообразных формах.
Так, например, при арахноидэндотелиомах очаг может выражаться в виде экзальтированного альфа-ритма. Эта экзальтация выражается в том, что амплитуда альфа-ритма резко увеличивается.
Очаг патологической электрической активности может выражаться также в виде некоторой редукции альфа-ритма и некоторой его неравномерности по сравнению с альфа-ритмом противоположной здоровой стороны.
Дельта-волны в патологическом очаге могут быть самой разнообразной длительности и амплитуды.
Таким образом, функциональные нарушения всей коры полушарий и в области очага патологической электрической активности отражаются на электроэнцефалограмме в виде различных форм ее изменений. Это зависит от длительности заболевания, характера опухоли, степени ее воздействия на кору, токсичности, величины гипертензии. Характер патологического очага меняется в процессе роста опухоли.
Вспомогательная диагностическая ценность электроэнцефалограммы очень велика. По данным Института нейрохирургии имени Н. Н. Бурденко, в 80% имеется совпадение очага патологической электрической активности с локализацией опухоли. В 18% имеются общие изменения биотоков коры без указания на патологический очаги лишь в 4 % имеются несовпадения. По данным французских авторов, совпадение очага патологической электрической активности с локализацией опухоли наблюдается в 70% случаев. Они считают наиболее трудными для диагностики очень глубоко расположенные опухоли. Лучше всего выявляются мультиформные спонгиобластомы. У больных с опухолями мозга они получили при внемозговых опухолях (менингиомах) в 68,5% совпадение очага патологической электрической активности с локализацией опухоли, в 23% — общие изменения биотоков и в 8% — несовпадения. При внутримозговых опухолях в 77% — совпадения, в 13% — несовпадения и в 10% — общие изменения без очага. При доброкачественных опухолях в 73% — совпадения, а при злокачественных — в 69,5%. Кроме того, авторы пришли к выводу, что при опухолях, хорошо снабженных сосудами, как, например, при оболочечных и злокачественных опухолях, очаг патологической электрической активности выявляется лучше, чем при опухолях, бедных сосудами.
Для нейрохирургической практики большое значение имеет указание на поверхностное или глубокое расположение очага патологической электрической активности.
Анализ наблюдений Института нейрохирургии имени Н. Н. Бурденко показывает, что при внутримозговых опухолях в громадном большинстве случаев имеются указания на глубокое расположение патологического очага, а при арахноидэндотелиомах в очень небольшом проценте случаев бывают указания на поверхностное расположение очага патологической электрической активности, чаще же имеются также указания на глубокое расположение очага.
Это обстоятельство имеет, по-видимому, свое патофизиологическое обоснование. Арахноидэндотелиомы обычно глубоко внедряются в мозговую ткань, особенно базальные или расположенные в межполушарной щели, или в сильвиевой борозде. Очевидно, мозговое вещество реагирует одинаково в смысле изменения биоэлектрических потенциалов, если опухоль прорастает мозг или сильно сдавливает его, причем, если опухоль располагается только в белом веществе или прорастает кору, электроэнцефалографическая картина бывает различна.
Большое значение имеет электроэнцефалограмма в тех случаях, когда неврологически бывает очень трудно, а иногда и невозможно локализовать опухоль. В таких случаях электроэнцефалограмма или дополняет неврологическую диагностику, или является единственным методом, указывающим на расположение опухоли. Так, например, в случаях, когда вторичная стволовая симптоматика склоняла к диагнозу опухоли задней черепной ямки, электроэнцефалограмма уточняла диагностику, указывая на местоположение патологического очага.
Общие изменения биотоков без указания на патологический очаг наблюдаются главным образом в случаях, когда имеется очень большая гипертензия, затушевывающая проявления патологического очага, или при небольшой гипертензии у больных с диффузно растущими доброкачественными внутримозговыми опухолями. Такая же картина наблюдается при арахноидэндотелиомах, где преобладает общемозговая симптоматика, а гнездная выражена слабо. Такого рода общие изменения биотоков коры наблюдаются чаще при арахноидэндотелиомах, чем при внутримозговых опухолях.
При всех базально расположенных арахноидэндотелиомах электроэнцефалограмма обычно дает указания на базальное расположение очага патологической электрической активности, как, например, при опухолях ольфакторной ямки. Необходимо отметить, что довольно часто при парасагиттальном расположении опухоли электроэнцефалограмма дает указания на базальное расположение патологического очага. При парасагиттально расположенных опухолях очень резко страдают базальные образования, что выявляется и неврологически и приводит иногда к ошибочной диагностике. Отсюда вполне понятно, что очаг патологической электрической активности также может выявляться в базальных отделах мозга.
Не более чем в 4% имеются несовпадения очага патологической активности с локализацией опухоли. Так как опухоль мозга вызывает иногда большие изменения со стороны всего мозга, а подчас отдаленные отделы мозга страдают больше, чем непосредственно прилежащие к опухоли, то и патофизиологические изменения коры головного мозга могут проявляться на электроэнцефалограммах также в отделах, не примыкающих непосредственно к опухоли. Имеющиеся при опухолях мозга нейродинамические сдвиги могут быть самыми разнообразными, и это также влияет на характер электроэнцефалограмм. При анализе этих несовпадений выявляется, что и гнездная неврологическая симптоматика у таких больных часто не совпадает с местоположением опухоли, а отражает состояние наиболее пострадавших отделов мозга, далеко расположенных от опухоли. Так, например, в некоторых случаях при опухолях задней черепной ямки неврологически выявлялась симптоматика со стороны больших полушарий и электроэнцефалограмма давала указания на очаг в той же области. Однако эти случаи были единичны.
Для лучшего выявления очага патологической электрической активности можно применять различные методы. Так, например, при очень большой гипертензии, затушевывающей патологический очаг, он может быть выявлен путем снятия этой гипертензии обезвоживающими средствами (меркузалом и гипертоническими растворами).
Применение афферентных раздражений может выявить также очаг патологической электрической активности в тех случаях, когда в так называемой электроэнцефалограмме покоя очаг обнаружить не удается.
В литературе имеется ряд работ, указывающих, что эпилептоидный очаг у больных эпилепсией может быть выявлен методом активизации путем воздействия мелькающего света.
А. А. Соколова показала, что в некоторых случаях на световое, звуковое и произвольное мышечное сокращение наблюдается увеличение дельта-активности вблизи места поражения.
В случае, когда на электроэнцефалограмме не удается установить очаг патологической активности и клинически имеется очень легкий намек на возможность наличия опухоли в двигательной области, целесообразно применять адекватное раздражение в виде произвольного мышечного сокращения противоположной очагу руки, например сжимание руки в кулак. При этом выявляется очаг патологической электрической активности, который выражается в усилении тех изменений общего характера, которые наблюдаются в электроэнцефалограмме до раздражения. Так, если имеется экзальтация альфа-ритма, то она увеличивается еще больше; если имеется дельта-активность, то увеличивается последняя. Эти изменения выражаются в углублении той патологической активности, которая регистрировалась в фоновой записи этих электроэнцефалограмм. При отсутствии каких-либо данных за локализацию патологического очага применяется неадекватный раздражитель, как, например, прерывистый свет, который также может выявить патологический очаг.
Таким образом, иногда электроэнцефалограмма является единственным методом, позволяющим выявить наличие и уточнить локализацию опухоли.
Читайте также:

