Плоскоклеточная карцинома глаза из актинического кератоза
Этиологические факторы, клинические проявления, дифференциальный диагноз и лечение плоскоклеточной карциномы век те же, что и базалиомы, они обсуждаются в предыдущем разделе и в других руководствах и публикациях (1-30). Хотя мнения исследователей не совпадают, мы считаем предпочтительным подразделять плоскоклеточные карциномы на карциномы in situ (болезнь Bowen) и инвазивные плоскоклеточные карциномы.
Как для базалиом, у людей со светлой кожей, подвергающихся интенсивной инсоляции, отмечается выраженная предрасположенность к развитию плоскоклеточных карцином; также развитию плоскоклеточных карцином способствуют и описанные выше другие патогенетические факторы. Они также обычно развиваются у мужчин. Ранее считалось, что болезнь Bowen с высокой частотой сопутствовала различным раковым опухолям внутренних органов, сейчас такая связь ставится под сомнение.
Инвазивная плоскоклеточная карцинома также в основном развивается у престарелых людей со светлой кожей, в течение длительного времени находившихся на солнце — при выполнении профессиональных обязанностей или на отдыхе. Она может развиваться и в более молодом возрасте у пациентов с иммуносупрессией или с высокой чувствительностью к солнечному свету, особенно у альбиносов. Она составляет приблизительно от 2% до 10% злокачественных образований век (1-8). Она может возникать de novo или развиваться из ранее существовавших предраковых новообразований, например, при болезни Bowen, актиническом кератозе, лучевой блефаропатии или пигментной ксеродерме; в последнем случае она может возникать в значительно более молодом возрасте.
а) Клинические проявления. Болезнь Bowen клинически характеризуется появлением у взрослых на открытых солнечному свету участках кожи гиперемированного ороговевающего новообразования под струпом. Клинически опухоль может быть очень похожей на актинический кератоз (1-8). Средний диаметр новообразования — 1,3 см, что значительно больше размеров типичной бляшки при актиническом кератозе.
Плоскоклеточная карцинома клинически может проявляться по-разному. В отличие от базальноклеточной карциномы, она чаще поражает верхнее веко. Сначала новообразование имеет форму папулы или широкое основание и на ранних стадиях похоже на базальноклеточную карциному. Быстро появляется центральная язва, что внешне также напоминает язвенную базальноклеточную карциному; она может раздражаться и кровоточить. Иногда плоскоклеточная карцинома может развиваться в форме папилломы, кисты или кожного рога. Наличие близлежащих бляшек актинического кератоза может оказаться ключом к диагнозу. Далекозашедшие плоскоклеточные карциномы век высокоинвазивны и прорастают в глазницу, инфильтрируя ткани или по периневральным пространствам (1). Рост опухоли может сопровождаться онемением, болями, блефароптозом, диплопией или дислокацией глазного яблока.
В некоторых случаях плоскоклеточная карцинома развивается у пациентов с иммунодефицитом, альбиносов и у других предрасположенных больных. Опухоль может быть высокоагрессивной и прорастать глазницу, что требует экзентерации орбиты.
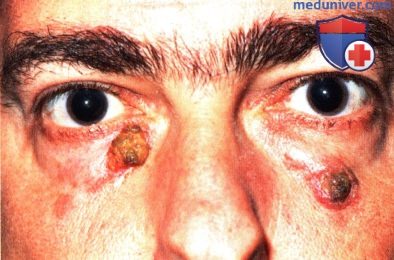
Двусторонняя язвенная под струпом плоскоклеточная карцинома век у 41-летнего мужчины с иммуносуппрессией после трансплантации почки. 
Обширная плоскоклеточная карцинома молодого чернокожего пациента-альбиноса из Заира. У таких пациентов отмечается выраженная склонность к развитию различных раковых опухолей кожи в молодом возрасте. 
Диффузная плоскоклеточная карцинома, возникшая предположительно на верхнем веке и проросшая в глазницу, у 69-летнего мужчины. Необходима экзентерация глазницы. 
Рассеченный макропрепарат того же образования, что и на рисунке выше. Обратите внимание на огромную опухоль глазницы, сдавливающую глазное яблоко. 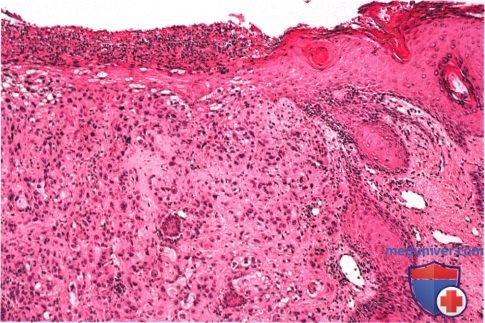
Гистологически определяется инвазия дермы плоскоклеточной карциномой века (гематоксилин-эозин х20). 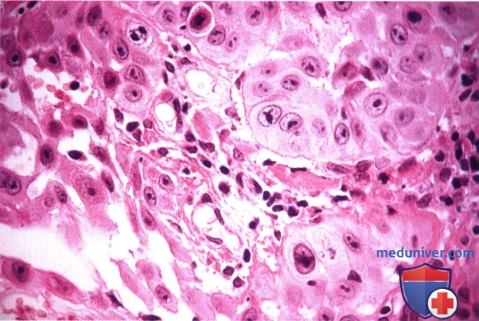
Гистологический препарат плоскоклеточной карциномы века, видны злокачественные плоские клетки (гематоксилин-эозин х200).
б) Дифференциальный диагноз. Клинически плоскоклеточная карцинома области век не имеет патогномоничных признаков, которые помогли бы отдифференцировать ее от других эпидермальных новообразований, описанных в этом разделе. Она может симулировать базальноклеточную карциному, карциному сальной железы, карциному из клеток Merkel и доброкачественные новообразования, такие, как актинический кератоз, себорейный кератоз, инвертированный фолликулярный кератоз, псевдоэпителиоматозную гиперплазию и кератоакантому. Как упоминалось выше, все большее количество авторов считает, что кератоакантома является вариантом плоскоклеточной карциномы.
При инвазивной плоскоклеточной карциноме наблюдаются те же признаки, но анаплазия обычно более выражена, опухоль характеризуется большей инвазивностью и проникает за пределы базальной мембраны в дерму. Хотя при микроскопии видны отдельные очаги опухоли, на самом деле они представляют собою пальцеобразные разрастания, происходящие из эпидермиса. Гистологическая картина плоскоклеточной карциномы очень вариабельна, от высокодифференцированных клеток с видимой кератинизацией до низкодифференцированных анапластических плоских клеток, напоминающих саркому. При низкодифференцированной опухоли для уточнения плоскоклеточной природы новообразования и исключения других злокачественных опухолей может потребоваться иммуногистохимическое исследование или электронная микроскопия.
г) Патогенез. Хотя некоторые плоскоклеточные карциномы могут возникать de novo, большинство из них развивается из ранее существовавших состояний, например, актинического кератоза, болезни Bowen, лучевых дерматозов, постожоговых рубцов и хронических воспалительных новообразований. Плоскоклеточная карцинома развивается из плоских клеток шиповатого слоя эпидермиса. Другие предрасполагающие факторы уже перечислялись выше.
д) Лечение. Лечение плоскоклеточной карциномы век аналогично лечению базальноклеточной карциномы и других злокачественных опухолей век (9-17). Большинство специалистов согласны с тем, что мелкие новообразования, подозрительные на плоскоклеточную карциному, подлежат первичной эксцизионной биопсии. При более крупных образованиях, требующих объемной реконструкции век, перед началом хирургического лечения уточняется диагноз при помощи бритвенной или трепанбиопсии. Новообразование иссекается при помощи микрохирургической техники по Mohs или с контролем методом замороженных срезов. Пластика выполняется только после подтверждения отсутствия опухолевых клеток в краях иссекаемого участка.
Так же как и при лечении базальноклеточной карциномы в отдельных случаях применяется лучевая терапия, криотерапия, внутриопухолевая химиотерапия, внутриопухолевое введение интерферона и фотодинамическая терапия. Сообщалось, что местное применение имиквимода было эффективно при болезни Bowen век (16,17). Показания и методики этих способов лечения подробно описаны в других руководствах. При лечении периокулярной плоскоклеточной карциномы предлагается выполнять биопсию сторожевого лимфатического узла (14, 15). Хотя целесообразность этой манипуляции является предметом дискуссии, в некоторых случаях она может быть информативной при выявлении регионарных метастазов и планировании дальнейшего лечения.
е) Прогноз. Прогноз при плоскоклеточной карциноме век зависит от степени дифференцировки, этиологии, размера опухоли и глубины прорастания. В отличие от базалиомы, плоскоклеточная карцинома несколько более склонна к агрессивной локальной инвазии и даже метастазированию в регионарные лимфатические узлы. Частота метастазирования плоскоклеточной карциномы века в регионарные лимфатические узлы оценивается от 2% до 24% (18). Также эта опухоль характеризуется большей нейротропностью и может прорастать в глазницу и головной мозг по нервам. Следовательно, пациенту с более развитой или рецидивирующей опухолью показано лучевое исследование глазницы, предпочтительнее КТ или МРТ, с целью диагностики инвазии костей и мягких тканей глазницы. Плоскоклеточная карцинома, развивающаяся из актинического кератоза, как оказалось, имеет более благоприятный прогноз, частота ее метастазирования составляет
Нужно знать, что это факультативное предраковое состояние, при благоприятных условиях перерождающееся в плоскоклеточный рак. Такая трансформация возникает примерно у одного из 1000 заболевших. Рак при этом течет относительно благоприятно, с редкими метастазами.
Об актиническом кератозе
Что это такое? Актинический кератоз – это дерматологическая патология доброкачественного характера, при развитии которой на открытых участках кожи появляются овальные шелушащиеся пятна желтого цвета. Развивается оно медленно, но его течение неуклонно прогрессирует. Главным провоцирующим фактором формирования подобного образования считаются прямые солнечные лучи. Встречается оно у лиц старше пятидесяти лет.
Актинический кератоз, как правило, имеет доброкачественное развитие, но иногда, заболевание может преобразоваться в плоскоклеточный рак. Наиболее высокий риск злокачественного развития появляется, если на коже много участков, на которых уже развился актинический кератоз. Развитие новообразований (кератом) при актиническом кератозе спрогнозировать невозможно. Поражённые участки могут долго оставаться неизменными, бывают случаи, когда кератомы могут пройти без лечения, но риск перехода в раковое заболевание при этом не исключен.
- Код по МКБ 10: L57.0
Иногда первопричиной высыпаний становится приём антибиотиков, повышающий сенсибилизацию кожи, ношение тесной одежды, вызывающее трение на некоторых участках дермы, гормональная перестройка организма. По своей природе первичные элементы актинического кератоза – не что иное, как уплотнение рогового слоя эпидермиса. Возможность их перерождения в злокачественные формы рака кожи определяет актуальность знакомства с данным заболеванием.
Как выглядит актинический кератоз?

Размер отдельных очагов может варьировать от размера булавочной головки до 1-3 см в диаметре. Цвет высыпаний может быть телесным, темно-коричневым, розовым, красным, или может быть окрашен в разные цвета. На поверхности очагов могут образовываться желто-белые чешуйки или корки. Вокруг высыпаний иногда может появляться покраснение. Поверхность очагов актинического кератоза наощупь сухая и шероховатая, они слегка возвышаются над поверхностью кожи. Часто их легче ощутить пальцами, чем увидеть.
Очаги актинического кератоза также могут быть довольно плотными и иметь бородавчатую поверхность. Иногда кожа уплотняется и вырастает из очага актинического кератоза в форме рога (такая форма получила название кожного рога). Несколько элементов актинического кератоза могут развиваться примерно в одно и то же время, часто в одной и той же области кожи. Иногда они могут сливаться и образовывать крупную плоскую шероховатую зону на коже.

Высыпания актинического кератоза обычно развиваются на участках кожи, подверженных частому воздействию солнечного света. Обычно поражается кожа следующих участков: лицо, шея, уши. области залысин на коже головы, наружные поверхности рук и тыльные поверхности кистей. Очаги также могут появляться на других участках кожи (таких как спина, грудь и ноги) у людей, которые часто принимают солнечные ванны. Другие симптомы обычно отсутствуют. Редко присоединяется зуд или ощущения покалывания в области пораженных участков кожи.
Причины
Причиной развития актинического кератоза выступает длительное нахождение под лучами солнечного света. Воздействие УФ-излучения ведёт к повреждению клеток кожи, мутациям в гене P53.
К факторам, провоцирующим развитие заболевания, относят:
- Проживание в жарком климате и работа на открытом воздухе. Высокий индекс заболеваемости отмечается в Австралии: у 40-60% населения.
- Возраст. Вероятность развития сенильной акантомы повышается после 45-50 лет.
- Светлый цвет волос и кожных покровов, голубые и зелёные глаза. Недуг поражает блондинов в 3 раза чаще, а у людей негроидной расы случаев заболеваемости не выявлено.
- Веснушки в молодости.
- Частые солнечные ожоги, которые ухудшают состояние эпидермиса.
Наследственность, химиотерапия, приём гормонов, иммунодепрессантов снижают иммунитет и повышают риск развития заболевания.
Исследования показали, что присутствие папилломатозной инфекции в организме человека при наличии провоцирующих факторов в 13 раз увеличивает вероятность появления солнечного кератоза.
- возраст 40 и старше — кератоз может возникнуть в любом возрасте, но риск возрастает с накоплением солнечного излучения;
- иммуносупрессия — способность организма распознавать и бороться с аномальными клетками снижается у людей со слабой иммунной системой (например, в результате приема препаратов для трансплантации органов, химиотерапии или СПИДа), поэтому клеткам с генными изменениями растут и образовывают поражения;
- мужской пол — мужчины, как правило, чаще работают на улице и аккумулируют больше солнечного света, чем женщины;
- люди со светлой кожей — также люди с рыжими или светлыми волосами и те, кто склонен к ожогу, а не к загару, более подвержены развивают актинического кератоза;
- пребывание на солнце — люди, которые работают на улице или подвергаются большему воздействию солнца, подвергаются повышенному риску возникновения АК.
Симптомы актинического кератоза

Актинические кератозы чаще всего представляют белую чешуйчатую бляшку переменной толщины с покраснением вокруг неё. Кожа, расположенная недалеко от повреждения, характеризуется заметными пигментными изменениями.
- в некоторых случаях твердая бородавчатая поверхность;
- сухая кожа и рассеянные телеангиэктазии;
- повреждения обычно протекают бессимптомно, но могут зудить, кровоточить, вызывать жжение;
- сухость на губах.
Актинический кератоз классифицируется в соответствии с киническими проявлениями; I степень (слегка видимый и слегка ощутимый), II степень (слегка видимый, ощутимый), III степень (ясно видимый и гиперкератозный).
Осложнения
Относительно актинических кератозов считается, что доклинический ущерб, нанесенный эпидермису, необходимо лечить, чтобы предотвратить более серьёзное прогрессирующее заболевание.

Сами по себе очаги актинического кератоза не являются злокачественными и не наносят вреда . Правда, иногда они могут составлять косметический дефект.
С другой стороны, у имеющих 7-8 очагов актинического кератоза на коже, есть 1 шанс из 10, что через 10 лет он трансформируется в форму рака кожи, называемую плоскоклеточным раком. Это не самая серьезная форма рака кожи (не меланома). Это довольно медленно растущий рак и обычно его можно легко вылечить, если его обнаружить достаточно рано. Это означает, что актинический кератоз можно рассматривать как предшественник рака кожи.
Диагностика
Диагностируется актинический кератоз на основании клинических признаков и гистологического исследования. Дифференциальный диагноз подтверждается только с помощью биопсии. Необходимо отличать актинический кератоз от:
- проявлений себореи,
- доброкачественного лихена,
- сенильного лентиго,
- красной волчанки,
- веррукозного невуса,
- псориаза,
- красного плоского лишая,
- дерматофитии туловища,
- болезни Боуэна,
- хондродерматита,
- прокератоза,
- кератоакантомы,
- плоскоклеточного и базальноклеточного рака кожи,
- злокачественной меланомы и радиационного дерматита.
Лечение
Терапия препаратами применяется при образовании множественных или незаметных очагов, а также в случае гипертрофической формы заболевания. Преимущество лечения — отсутствие шрамов и рубцов. Какие медикаменты назначаются:
| Препараты | Особенности применения |
|---|---|
| 5-фторурациловая мазь | Препарат блокирует фермент тимидилатсинтетазу, отвечающий за синтез ДНК клеток, нарушая последовательность деления частиц |
| Топические ретиноиды | Показаны для устранения дефицита витамина А, который вызван ультрафиолетовым излучением. Медикаменты регулируют клеточное деление, выводят токсины |
| Диклофенак | Используется 3% гель с гиалуроновой кислотой. Компонент способствует торможению гибели клеток, стимуляции роста кровеносных сосудов |
| Имиквимод | Используется в виде крема до 4 месяцев. Его действие основывается на повышении местного иммунитета |
| Мардил Селен | Используется для местного лечения доброкачественных поражений кожи |
Есть несколько вариантов лечения актинического кератоза. Какой из них лучше, будет зависеть от таких факторов, как размер и расположение поражений, количество поражений и общее состояние здоровья человека.
- Криотерапия — при данном методе используется очень холодное вещество, жидкий азот, чтобы заморозить и убить клетки кожи, составляющих поражение актинического кератоза. Жидкий азот наносится в виде спрея. Этот метод лечения лучше всего подходит для небольшого количества поражений. Актуальные препараты (см. ниже) могут использоваться до криотерапии для улучшения результатов.
- Иссечение — хирургическое удаление поражения, используя острое лезвие.
- Электродесикация и выскабливание — клетки высушивают электрическим током, а затем очищают их с помощью кюретки (острого инструмента). Эти процедуры требуют местной анестезии. Как и криотерапия, она не подходят для большого количества поражений.
Выбор способа воздействия зависит от того, где локализуется патология. Так, например, если бляшка кератоза находится на ухе, врач, скорее всего, предпочтет выбрать лазерное удаление. При помощи светового облучения удается послойно удалять образование. Параллельно с этим запаивать сосуды и дезинфицировать операционное поле. В результате после манипуляций на коже остается корочка, которая, с одной стороны, защищает ранку от проникновения инфекции, с другой, позволяет эпидермису самостоятельно восстанавливаться. После того как корочка отпадает, остается розовая ямка, цвет которой со временем выравнивается с цветом здоровой кожи.
Если нужно удалить единичную кератозную бляшку на лице, скорее всего, будет выбран жидкий азот. Воздействие низких температур вызывает некроз пораженных тканей. После их отторжения кожа обновляется, на поверхности покрова остается небольшая гиперпигментация, но пятно со временем бледнеет и становится менее заметным. Криодеструкция имеет свои преимущества: процедура удаления пятна проходит безболезненно, длится она всего несколько минут, анестезия для ее проведения не используется, пациент возвращается домой в день операции.
Прогноз
Актинический кератоз является маркером серьезных изменений и повреждения кожи в результате воздействия ультрафиолета. Эти изменения ставят человека с актиническим кератозом в группу высокого риска развития рака кожи.
Люди, которые рано или поздно заболевают актиническим кератозом, имеют больше шансов устранить риск развития рака. Однако без лечения актинический кератоз может перерасти в рак кожи.
После лечения актинического кератоза человеку, вероятно, потребуется запланировать ежегодные посещения дерматолога, чтобы проверить его рецидив и пройти обследования на другие признаки рака кожи.
Профилактика
Чтобы предотвратить появление актинического кератоза или не допустить его перерождения в злокачественную опухоль, людям следует придерживаться простых профилактических рекомендаций, особенно в возрасте старше 40 лет:
- Избегать загара, а тем более солнечного ожога. Нельзя долго находиться на солнце без защиты кожи. Следует учесть, что облачность поглощает лишь незначительную часть ультрафиолетовых лучей. Самое опасное время для пребывания на солнце – с 11 часов утра до 16 часов дня. Не стоит забывать, что и зимой можно получить сильную дозу ультрафиолета, тем более что чистый снег и лед отражает большое количество этих вредных лучей. Поэтому и во время зимних прогулок на солнце не стоит забывать о собственной защите.
- Регулярно, особенно летом, используйте солнцезащитные средства с SPF (фактором защиты от ультрафиолета) 30 и выше. Женщинам можно рекомендовать приобретать любую косметику, которая наносится на лицо и руки, с таким значением SPF. Наносить крем нужно за полчаса до выхода на солнце и обновлять его через каждые два часа пребывания на улице. Особенно это важно, если человек потеет или купается.
- Носите одежду с длинными рукавами, длинные просторные брюки из светлой хлопчатобумажной или льняной ткани, широкополые шляпы, кепки с большим козырьком, которые должны затенять не только лицо, но и уши.
- С возрастом откажитесь от посещения солярия, а также использования средств для усиления загара. Спреи для искусственного загара безопасны.
👩🏻⚕️ Следите за состоянием своей кожи. При любых изменениях размера, формы, поверхности родинки или любой бляшки срочно обращайтесь к дерматологу . Чем раньше вы это сделаете, тем больше шансов на успешное излечение.
Что такое актинический кератоз?
Актинический кератоз — предраковое состояние, которое поражает только верхний слой кожи (эпидермис). Ультрафиолетовые (УФ) лучи солнца повреждают кожу, и если ее не лечить, 15% АК может преобразоваться в форму рака кожи, называемую плоскоклеточным раком (ПКР). Когда АК обнаруживаются на ранней стадии, он хорошо поддаются лечению.
Солнечный кератоз чаще встречается у людей со светлой кожей. Расстройство встречается у 15% людей в Северной Америке и Европе. Австралия имеет самый высокий показатель АК в мире. В России частота заболеваемости куда меньше.
Причины и факторы риска
Ультрафиолетовый свет солнца и ламп для загара или УФ-лампы дома являются основными причинами актинического кератоза. Ультрафиолетовый свет вызывает изменения в генетическом материале клеток кожи. Изменения в некоторых генах могут привести к ненормальному, быстрому росту клеток и образованию повреждений.
Факторы риска включают в себя:
- возраст 40 и старше — кератоз может возникнуть в любом возрасте, но риск возрастает с накоплением солнечного излучения;
- иммуносупрессия — способность организма распознавать и бороться с аномальными клетками снижается у людей со слабой иммунной системой (например, в результате приема препаратов для трансплантации органов, химиотерапии или СПИДа), поэтому клеткам с генными изменениями растут и образовывают поражения;
- мужской пол — мужчины, как правило, чаще работают на улице и аккумулируют больше солнечного света, чем женщины;
- люди со светлой кожей — также люди с рыжими или светлыми волосами и те, кто склонен к ожогу, а не к загару, более подвержены развивают актинического кератоза;
- пребывание на солнце — люди, которые работают на улице или подвергаются большему воздействию солнца, подвергаются повышенному риску возникновения АК.
Классификация актинического кератоза
Классифицируют актинический кератоз исключительно по патоморфологическим изменениям в слоях кожи. По локализации активного процесса в эпидермисе и дерме принято выделять типичные варианты данной болезни:
По не соответствующим стандарту первичным проявлениям различают атипичные формы актинического кератоза:
- Буллёзный актинический кератоз, в основе которого лежит инфильтрация дермы нейтрофилами с образованием мини-абсцессов в сосочковом слое.
- Педжетоидный актинический кератоз, когда в верхнем слое эпидермиса появляются атипичные педжетоидные (предмеланомные) клетки.
Симптомы и осложнения
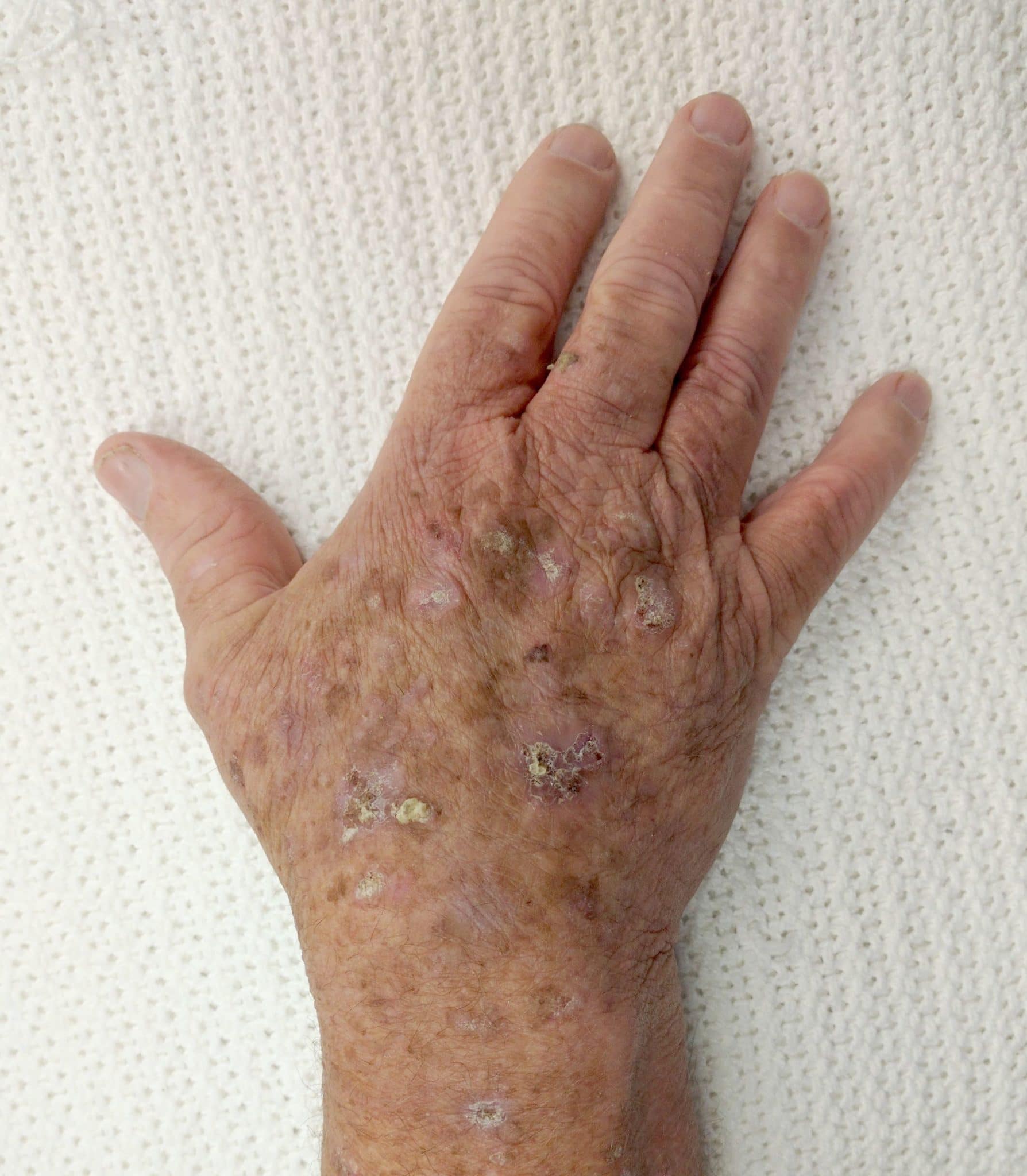
Повреждения от актинического кератоза представляют собой небольшие чешуйчатые пятна, которые могут выглядеть плоскими или слегка приподнятыми. Цвет может варьироваться от оттенка кожи до красновато-коричневого цвета. Пятна имеют ширину от 3 до 10 мм и могут постепенно увеличиваться (см. фото выше). Кожа вокруг пораженных участков может показать другие признаки повреждений солнца, такие как темные пятна, повреждение кровеносных сосудов и желтоватый оттенок.
Со временем поражения вызванные в результате актинического кератоза могут становиться толще и тверже. Их цвет может измениться с красного на коричневый. Иногда происходит конусообразный рост над поверхностью кожи в месте поражения. Данное явление называется кожным рогом.
Наиболее распространенным местом актинического кератоза является лицо, однако оно может встречаться в любой части тела, подвергшегося длительному воздействию солнца, например на руках, ногах и задней части рук. Например, у загорающих актинический кератоз может развиться в других частях тела.
Наиболее значительным осложнением АК является рак кожи. Как только поражения актинического кератоза прогрессирует и проникает в нижний слой кожи (дерму), оно классифицируется как плоскоклеточный рак, форма рака кожи. Если не лечить, рак может распространиться на другие части тела.
Поражения, которые являются более красными, большими и более твердыми, с большей вероятностью перерастут в рак кожи.
Постановка диагноза
Актинический кератоз может выглядеть похожим на другие кожные заболевания, такие как псориаз или рак кожи. Врач обычно обнаруживает данное заболевание во время физиакального осмотра, однако наиболее точным способом поставить диагноз — это провести биопсию кожи.
При биопсии небольшой кусочек ткани удаляется для исследования в лаборатории под микроскопом. Биопсия также может быть использована для выявления повреждений, которые вернулись после лечения или не поддаются терапии.
Лечение и профилактика
Есть несколько вариантов лечения актинического кератоза. Какой из них лучше, будет зависеть от таких факторов, как размер и расположение поражений, количество поражений и общее состояние здоровья человека.
Криотерапия — при данном методе используется очень холодное вещество, жидкий азот, чтобы заморозить и убить клетки кожи, составляющих поражение актинического кератоза. Жидкий азот наносится в виде спрея. Этот метод лечения лучше всего подходит для небольшого количества поражений. Актуальные препараты (см. ниже) могут использоваться до криотерапии для улучшения результатов.
Иссечение — хирургическое удаление поражения, используя острое лезвие.
Электродесикация и выскабливание — клетки высушивают электрическим током, а затем очищают их с помощью кюретки (острого инструмента). Эти процедуры требуют местной анестезии. Как и криотерапия, она не подходят для большого количества поражений.
Местные препараты (лекарства, которые наносятся на кожу) могут быть использованы для лечения актинического кератоза и поверхностного базальноклеточного рака. Местные лекарственные средства включают 5-фторурацил* (также известный как флюороурацил или 5-ФУ) и имиквимод.
- 5-фторурацил относится к группе лекарств, известных как противоопухолевый препараты из группы антиметаболитов, антагонистов пиримидинов. Она действует, препятствуя росту раковых клеток. Крем наносится на кожу тонким слоем, а затем намазывается. Лечение повторяется ежедневно в течение нескольких недель. Этот препарат хорош для лечения больших участков кожи. Беременным женщинам 5-фторурацил противопоказан.
- Имиквимод является еще одним местным лекарственным средством для лечения актинического кератоза. Он принадлежит к группе лекарств, называемых модификаторами иммунного ответа. Этот тип лекарств работает путем стимулирования иммунной системы для производства веществ, которые борются с раком. Препарат наносится на кожу два раза в неделю в течение 16 недель. Это средство хорошо подходит для лечения поражений больших участков кожи.
- Ингенол мебутат (гель пикато) является еще одним отличным препаратом для лечения кератоза. Он помогает справиться с болезнью, убивая клетки кожи и вызывая воспаление там, куда его наносят. Гель наносится на кожу один раз в день в течение 2-3 дней в зависимости от расположения актинического кератоза.
Фотодинамическая терапия (ФДТ) — используется свет и светочувствительные лекарства, чтобы убить клетки кожи АК. Препарат наносится на кожу и поглощается ненормальными АК-клетками больше, чем нормальные окружающие клетки. Затем кожа подвергается воздействию определенного цвета света, который активирует лекарства и убивает клетки. ФДТ хорошо подходит для лечения больших участков кожи с множеством поражений актинического кератоза.
Другие возможные методы лечения включают:
- химический пилинг;
- дермабразия;
- лазерную терапию;
- применение других лекарственных средств (например, диклофенак)
Лучший способ предотвратить актинический кератоз — избегать чрезмерного воздействия солнца. Используйте солнцезащитный крем с солнцезащитным фактором (SPF) не менее 15, наносите за полчаса до воздействия солнца и повторно каждые 2 часа. Носите шляпу и защитную одежду, чтобы защитить кожу от солнечных лучей.
Не забудьте также защитить детей УФ-света. Старайтесь держаться подальше от солнца в часы пик (с 11 до 16 часов). Важно убедиться, что солнцезащитный крем защищает от ультрафиолетовых лучей.
Прогноз
Актинический кератоз является маркером серьезных изменений и повреждения кожи в результате воздействия ультрафиолета. Эти изменения ставят человека с актиническим кератозом в группу высокого риска развития рака кожи.
Люди, которые рано или поздно заболевают актиническим кератозом, имеют больше шансов устранить риск развития рака. Однако без лечения актинический кератоз может перерасти в рак кожи.
После лечения актинического кератоза человеку, вероятно, потребуется запланировать ежегодные посещения дерматолога, чтобы проверить его рецидив и пройти обследования на другие признаки рака кожи.
Читайте также:


