Питание при раке пищевода со стентом

- Сроки: 6 месяцев/пожизненно
- Стоимость продуктов: 3200-4500 рублей в неделю
Общие правила
Отличительной особенностью рака пищевода от онкологических заболеваний других органов ЖКТ является нарушение процесса глотания (дисфагия) различной степени с появлением болевых ощущений при глотании. Различают несколько степеней дисфагии:
- затруднение проглатывания твердой пищи и необходимость запивать пищу жидкостью;
- затруднение проглатывания полужидкой пищи – пюре, каш;
- затруднение проглатывания жидкости;
- абсолютная непроходимость пищевода.
Соответственно, у подавляющего большинства пациентов (от 70 до 83%) при опухолевом поражении пищевода развивается опухоль-ассоциированная нутритивная недостаточность различной степени, крайним проявлением которой является синдром анорексии-кахексии. Ситуация усугубляется проводимыми методами лечения (хирургическая операция, химиолучевая терапия), которые являются дополнительными факторами, негативно влияющими на нутритивный статус пациента, приводящие к изменениям вкуса, появлению тошноты, рвоты, образованию язв на слизистой ротовой полости, языка и пищевода.
При этом, у многих пациентов развиваются депрессивные состояния, способствующие снижению потребления пищи вплоть до полного отказа от пищи. В связи с этим правильно организованное и адекватное питание при раке пищевода приобретает большое значение, поскольку эффективность лечения во многом определяется нутритивным статусом пациента.
Диета при раке пищевода на дооперационной стадии направлена на ликвидацию/уменьшение/недопущение белково-калорийной недостаточности. Для этого больному назначается высококалорийная диета с повышенным содержанием белкового компонента из расчета 1,5-2,0 г белка на кг веса тела и увеличении энергоценности дневного рациона на 60-80 и более процентов, в зависимости от потерянной массы тела.
В рацион питания включаются высококалорийные продукты с высоким содержанием белка — рыба (лосось, форель, сельдь, треска, горбуша), икра, шоколад, сливочное масло, сливки, сметана, мед, паштеты, яйца мясо (говядина, курица, индейка), мясные и рыбные бульоны, соевые продукты, орехи, семена и продукты, содержащие сложные углеводы — коричневый рис, цельнозерновой хлеб, каши, овощи и фрукты, а также растительные масла.
Многим пациента химиотерапия назначается и в предоперационный период. При отсутствии аппетита, сухости во рту, тошноте необходимо использовать специи, огородную зелень, соусы домашнего приготовления, слабогорькие соки грейпфрута, капусты, репы, квашеные овощи. Разрешается включать в рацион в небольших количествах (20-30 мл) алкоголь — пиво, сухие вина, коньяк. Питание дробное (до 8-10 раз в сутки) маленькими порциями, в теплом состоянии.
Потребление жидкости на уровне 1,5 л/сутки. При незначительном затруднении глотания пищу необходимо тщательно измельчать (протирать) до полужидкого состояния, медленно и тщательно пережевывать. При необходимости, запивать жидкостью. Мясные/рыбные блюда рекомендуется готовить на пару, а затем тщательно протирать. Овощи и фрукты употреблять куринарно-обработанными (отварные, запеченные), предварительно очистив от кожуры и измельчив до состояния желе, пюре или киселей.
Из рациона питания необходимо исключить жареные, острые и жирные блюда, цельное молоко, мясо недиетических сортов, консервы и маринады, грубые сырые продукты, чёрных хлеб, газированные напитки, тугоплавкие животные и кондитерские жиры, крепкий кофе, фастфуд, колбасные изделия, копчёности.
При выраженном затруднении глотания естественное питание через рот невозможно и таких пациентов переводят на энтеральное (искусственное) питание через зонд (назогастральный, назодуоденальный). Питание через зонд обычно используют для краткосрочной нутрицидной поддержки пациента за 10-14 суток до операции. Также, для энтерального питания до и после операции фармацевтическая промышленность выпускает разнообразные по вкусу и консистенции (жидкие, сухие) готовые пищевые смеси, которые сбалансированы по основным нутриентам и витаминно-минеральному составу и имеют высокую калорийность при малом объеме, что позволяет не только поддерживать процессы метаболизма на должном уровне, но увеличить массу тела.
К таким питательным смесям относятся Нутридринк Компакт Протеин, Фортикер, Нутризон энергия, Нутридринк. При этом, питательные смеси можно использовать как в качестве основного питания, так и в качестве добавки при питании пациента естественным путем, заменяя ими один из приемов пищи или принимать смесь между приемами пищи. На основе таких питателтных смесей можно готовить молочные/алкогольные коктейли и добавлять в готовые блюда. Норма потребления 2-3 бутылочки в день на протяжении 2 недель.
Интенсивное использование энтерального питания предохраняет пациента от потери массы тела на всех стадиях заболевания и при всех методах лечения. При выборе специализированных смесей ориентироваться необходимо не только на дефицит веса и потребности пациента в белке/энергии, но и на назначенное противоопухолевое лечение и состояние ЖКТ (мукозит, расстройство стула).
В ряде случаев больным назначается парентеральная поддержка (внутривенное введение через катетер многокомпонентных пластических и энергетических субстратов).
Диета при раке пищевода в после операционный период зависит от вида оперативного вмешательства (стенирование, пластическое замещение пищевода, установка гастростомы). При возможности самостоятельного глотания больной получает сочетанное питание: пероральный прием пищи с приемом энтеральных смесей. При отсутствии такой возможности (в первые дни после операции до заживления послеоперационных швов) питание проводится через гастростому, а в дальнейшем больной переводится на естественное питание. В большинстве случаев больному после операции проводится химио/лучевая терапия и диета должна быть высококалорийной для недопущения белково-калорийной недостаточности.
При достижении состояния стойкой ремиссии (через 6-12 месяцев) питание можно постепенно приближать к питанию здорового человека с некоторыми ограничениями в отношении копченостей, острых/жареных блюд, продуктов с консервантами. Переход на расширенное меню должен быть постепенным. Соблюдать диету следует на протяжении всей жизни.
Разрешенные продукты
Рацион питания при раке пищевода включает высококалорийные продукты: мясные и рыбные бульоны, рыбу (лосось, сельдь, горбуша, форель, треска), икру, сливочное масло, сметану, шоколад, сливки, мед, паштеты, яйца всмятку, мясо диетических сортов (говядина, курица, индейка), цельнозерновой хлеб, соевые продукты, орехи, семена, коричневый рис, каши, овощи и фрукты, а также растительные масла. Крупы должны быть хорошо разваренными, а цельнозерновые крупы — протертыми. Употреблять их нужно в полувязком состоянии. Растительные жиры и сливочное масло и добавляется только в готовые блюда, не подвергая их термической обработке.
В супы можно вводить яично-молочную смесь, протертое диетическое мясо, овощи, огородную зелень и доводить до состояния супа-пюре. Мясо и рыба даются в отварном/запеченном перекрученном виде. Яйца разрешается употреблять всмятку или в виде паровых омлетов.
Обязательно в рационе питания должны присутствовать овощи (свекла, картофель, зеленый горошек, цветная капуста, тыква и кабачки, морковь), которые варят на пару и подают в виде пюре, суфле. Из молочных продуктов разрешено употреблять жирные сливки, сметану, кефир и творог.
В качестве десертов из протертых ягод/фруктов готовят желе, пюре, кисели с добавлением меда. Из напитков рекомендуется употреблять зеленый чай с молоком, настой шиповника, соки из фруктов, отвар овса с медом, травяные чаи, минеральную воду без газа, компоты из сухофруктов.

Достаточно часто при лечении доброкачественных и злокачественных поражений пищевода врач сталкивается с необходимостью выполнения стентирования. Если не провести данную операцию, то пациент не сможет нормально питаться, что неминуемо отразиться на дальнейшем прогнозе. Установка жесткого каркаса в виде стента позволяет восстановить просвет пищевода и обеспечить нормальное продвижение пищи.
- Суть процедуры стентирования
- Показания и противопоказания к стентированию пищевода
- Как проводят стентирование пищевода
- Осложнения и реабилитация после стентирования
Суть процедуры стентирования
Восстановление пищевода может осуществляться различными методами, но наибольшую популярность приобрело именно стентирование. Эта эндоскопическая операция зачастую носит паллиативный характер, позволяет добиться хороших результатов и является безопасной для пациента. Стент представляет собой специально изготовленную саморасправляющуюся пластиковую или металлическую конструкцию, которая обладает хорошей жесткостью. При размещении ее в просвет пищевода создается дополнительная опора для его стенок, расширяется просвет и снижается вероятность обструкции. Стентирование пищевода выполняется эндоскопическим способом, за счет чего сокращается период реабилитации и снижается вероятность развития осложнений. Кроме того, такую процедуру пациенты переносят намного лучше и поэтому охотнее соглашаются на ее проведение.
Существует несколько видов стентов. Наиболее современными считаются саморасправляющиеся металлические конструкции. Они отличаются долговечностью и надежностью. Выбор точного вида стента осуществляется исходя из особенностей каждого клинического случая.
Показания и противопоказания к стентированию пищевода
Процедура проводится в тех случаях, когда нарушается проходимость пищевода. Это состояние может быть следствием других заболеваний. Наиболее часто необходимость в проведении стентирования возникает в следующих случаях:
- Сужение просвета пищевода вследствие растущей доброкачественной или злокачественной опухоли.
- Опухоли грудной клетки и средостения, которые могут сдавливать пищевод извне.
- Неопухолевые стриктуры пищевода (в результате полученных химических, термических ожогов).
- Сужение просвета пищевода в результате других оперативных вмешательств на данном органе.
Необходимость в стентировании пищевода определяется индивидуально. Зачастую у пациентов с показаниями к данной манипуляции имеются и другие сопутствующие заболевания, которые необходимо учитывать. Вместе с тем, стентирование позволяет значительно улучшить качество жизни, поэтому список противопоказаний к процедуре минимален.
Как проводят стентирование пищевода
На подготовительном этапе назначается комплексное обследование, в которое включаются фиброгастроскопия, рентгенодиагностика, КТ, МРТ и др. Данные методы позволяют выявить показания и противопоказания к процедуре, составить план ее проведения, а также подобрать правильный стент.
Стентирование пищевода может выполняться следующими способами:
- Без применения эндоскопических инструментов под прямым рентгеноскопическим контролем.
- С применением эндоскопических инструментов под прямым рентгеноскопическим контролем.
- Эндоскопическое стентирование без рентгеноскопического контроля.
- Интраоперационная установка стента.
Наиболее популярным является эндоскопическое стентирование пищевода без рентгеноскопического контроля. Предварительно пациенту проводится реканализация, баллонная дилатация или бужирование пищевода. После этого на специальном проводнике врач вводит стент, раскрывает его и затем извлекает проводник.
Сразу же после проведения процедуры стентирования, проводится рентгеноконтрастное исследование. Это необходимо для быстрого выявления возможных осложнений вмешательства. На следующий день после процедуры показано проведение фиброэзофагоскопии.
Осложнения и реабилитация после стентирования
Как и любая другая медицинская процедура, стентирование сопровождается определенными рисками. При правильной подготовке и применении современного оборудования их можно снизить до минимума, но не исключить полностью. Наиболее распространенными осложнениями, которые развиваются в разный промежуток времени после стентирования, являются:
- Перфорация стенок пищевода.
- Кровотечение (особенно вследствие травмирования распадающегося рака желудка или пищевода).
- Миграция стента (особенно при несоответствии размеров конструкции и опухоли).
- Пищеводно-респираторные свищи, при которых происходит сообщение пищевода с трахеей или бронхами.
- Дисфагия и гастроэзофагеальная рефлюксная болезнь.
В редких случаях приходится удалять стент из-за выраженного болевого синдрома.
После процедуры, пациенту рекомендуется употреблять жидкую и полужидкую пищу с постепенным переходом на привычное питание. Следует ограничить прием алкоголя и курение. Для облегчения прохождения пищи по пищеводу, ее следует принимать строго в вертикальном (сидячем) положении небольшими порциями. Для профилактики развития рефлюкс-эзофагита нужно оставаться в сидячем положении не менее 2 часов после трапезы, а также спать с приподнятым на 30-40 градусов головным концом кровати.
Дисфагия – это осложнение многих заболеваний пищевода, особенно тяжело этот синдром проявляется при онкологической патологии и травмах. Разработанные ранее операции пластики пищевода, очень травматичны и не могут быть выполнены у тяжелых больных. Гастростомия, хотя и усовершенствованная в последнее время, не всегда бывает результативной, кроме того, она приносит дополнительную психологическую травму больному. Симптоматические операции (бужирование, электрокоагуляция, лазерокоагуляция, установка жестких внутрипишеводных протезов) признаны неэффективными. Ситуация изменилась с введением в практику проволочных саморасправляющихся стентов.
Оглавление
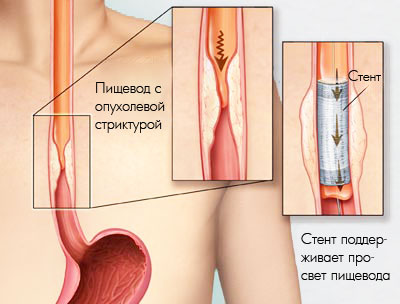
Что такое стентирование пищевода
Стент – это цилиндрическая конструкция, изготовленная из пластика или металла, помещенный в просвет полого органа, стент расширяет его в месте патологического сужения. Стентирование пищевода – это эндоскопическая, неинвазивная методика, постановки стента в область стриктуры пищевода

В настоящее время используются цельноплетенные проволочные стенты из нитинола или нержавеющей стали, имеющие в свернутом виде очень небольшие размеры. Изнутри и снаружи стенты покрывают биологически нейтральным материалом (полиуретан, силикон, полиэстер).
Преимущества этих стентов:
- Стенты могут быть установлены при значительном сужении пищевода.
- В раскрытом виде стенты, в силу своей упругости, оказывают постоянное расширяющее действие на суженные стенки пищевода.
- Стенки стента малой толщины и очень эластичны, поэтому закупорка стента пищей маловероятна.
- Стенты покрываются снаружи и изнутри инертной пленкой, это позволяет им герметически плотно, обтягивать стенку пищевода.
Показания для эндоскопического стентирования
Первоначально метод стентирования применялся при стриктурах пищевода, вызванных раком пищевода. К настоящему времени показания пересмотрены и значительно расширены. Стенты применяют при следующих состояниях:
- дисфагии при злокачественных неоперабельных новообразованиях (опухоли легких, бронхов, средостения, гортани));
- свищи (пищеводно-бронхиальный, пищеводно-легочный, пищеводно- медиастинальный, пищеводно-трахеальный);
- химические и термические ожоги пищевода,
- перфорации пищевода;
- кровотечения из варикозно-расширенных вен пищевода.
Ранее считалось, что абсолютным противопоказанием для того, чтобы установить стент в пищевод, являлось сужение органа на уровне верхнего сфинктера, однако изобретение стентов особой конструкции, перевело это противопоказание в разряд относительных.
Стентирование пищевода при раке
К сожалению, подавляющее число больных с раком пищевода обращается к врачу на поздних стадиях заболевания с явлениями нарастающей дисфагии.

Стент пищевода при раке – это паллиативная операция, направленная в основном на уменьшение симптомов дисфагии и сохранении у больного нормального способа питания. Показаниями к стентированию является:
- сужение пищевода, вызванное злокачественной неоперабельной опухолью самого органа;
- сдавливание пищевода новообразованиями из других органов грудной клетки;
- рецидив заболевания при раке пищевода и желудка;
- сужение пищевода после проведенной ранее радикальной операции.
Являясь паллиативной операцией, стентирование пищевода при раке, продолжительность жизни изменяет мало, хотя некоторые авторы и говорят о некотором увеличении сроков жизни. Этот показатель зависит от агрессивности онкологического процесса. Стентирование не является противопоказанием для проведения схемы противоопухолевой терапии (к проведению химио-и лучевой терапии).
Стентирование при травмах пищевода.
Стенозы пищевода могут возникать не только в результате онкологического процесса, но и быть исходом травм, термических и химических ожогов, иметь ятрогенное происхождение. Травмы пищевода отличаются разнообразием, поздней диагностикой и очень высокой летальностью.
Когда во врачебную практику было внедрено стентирование пищевода, открылись перспективы лечения одной из самых тяжелых групп пациентов – больные с послеожоговыми рубцовыми повреждениями пищевода, как альтернатива, труднопереносимого больными, метода постоянного бужирования.
Для лечения послеожоговых рубцов с самого начала их появления, через месяц после травмы, применяют стентирование биодеградируемыми стенами.
При сформированных грубых стриктурах, на два месяца вводят металлический саморасправляющийся стент, что приводит к хорошим результатам в борьбе с дисфагией.
Любая перфорация пищевода является крайне тяжелым и потенциально летальным осложнением. Особым видом перфораций являются различного рода свищи. Раньше такие больные были обречены гнить изнутри. Теперь же, с введением в клиническую практику стентирования, у них появился шанс.

Стент с биологически нейтральным покрытием, герметически покрывает полость пищевода. Главное – как можно раньше в этих ситуациях поставить стент, чтобы перекрыть свищ и предотвратить тяжелое инфицирование внутренних органов.
Как происходит установка стента в пищевод
Стентирование пищевода – это достаточно безопасная, легкая в исполнении и не требующая больших временных затрат операция.
Стент, находящийся в небольшой трубке, проводят в нужный участок пищевода под контролем следящего устройства. Проводник извлекают, а стент расправляется.
При сильно суженном или извитом канале, сначала его расширяют с помощью бужа, а затем проводят стент.
В качестве контролирующей аппаратуры сейчас используют:
- сочетанный рентгенологический и эндоскопический контроль
- контроль только с помощью эндоскопической техники, эта методика считается более перспективной, так как отсутствует дополнительная лучевая нагрузка на больного и персонал.
Во время операции все действия хирурга протоколируются. После операции копия протокола с памяткой по рекомендуемой диете выдается на руки пациенту.
Подготовка к процедуре
Прежде чем поставить стент, больной тщательно обследуется.
Для верификации диагноза проводится рентгенологическое и эндоскопическое исследование с биопсией. При ФГС определяют протяженность стеноза и степень сужения пищеводного канала, эти данные необходимы для подбора эндопротеза.
Определяют степень рака, оценивают его операбельность и прогноз для жизни (КТ, МРТ, УЗИ).
Прежде чем проводить стентирование, проводится разметка той области, где планируется установить стент. Эта процедура выполняется несколькими способами:
- на участке, где планируется стентирование, под слизистую вводят рентгеноконтрастное вещество
- возможно крепление под слизистую танталовых клипс;
- укрепление рентгеноконтрастных меток на коже пациента в проекции планируемого стентирования.
Что ожидать после стентирования
Стентирование пищевода – операция паллиативная, выполняется для устранения выраженности дисфагии. На течение онкологического процесса она повлиять не может.

В случае установления стента при не онкологических заболеваниях (стриктуры после ожогов, свищи не онкологической этиологии), авторы отмечают хорошие и удовлетворительные долгосрочные результаты.
Как питаться, если в пищеводе стент
Первые сутки после операции больной проводит натощак, разрешается выпить немного воды комнатной температуры. Через сутки больного осматривают, в случае хорошей проходимости стента и отсутствии осложнений больной переводится на пероральное питание.
Питание после стентирования пищевода проводят согласно диете №1 а по Певзнеру. В меню должны входить в основном жидкие и полужидкие блюда. Больной предупреждается о необходимости тщательного пережевывания даже такой мягкой пищи.
Срок службы стента в пищеводе
При раке пищевода и других онкологических заболеваниях, стент ставится пожизненно.
При отсутствии онкологического процесса стент ставят сроком на 2-3 месяца (некоторые авторы называют срок до 6 месяцев). Однако позднее снятие стента сопряжено с большими техническими трудностями, это может привести к травмированию пищевода и рецидиву заболевания.
Последствия установки стента в пищевод
Несмотря на то, что при раке пищевода это паллиативная операция, она дает возможность максимально снизить дисфагию, наладить пероральный прием пищи, а иногда и продлить жизнь пациента.
Осложнения при этой операции бывают редко, их делят на ранние и отсроченные.
Последствия установки стента в пищевод могут быть следующими.
В ходе операции:
- торакалгии;
- неправильность конструкции и нераскрытие стента
- неправильное положение стента.
Через несколько месяцев:
- поломка протеза;
- пролежни;
- кандидамикоз.
Такая простая операция, как установка стента в пищевод при раке, позволяет облегчить жизнь больных с некурабельными формами заболевания, сохранить им пероральный прием пищи, а в некоторых случаях, даже продлить жизнь.

-
5 минут на чтение

Онкологическое заболевание верхнего отдела пищеварительного тракта сопровождается нарушением глотания. Пациент испытывает болевые ощущения употребляя грубую пищу, а потом и жидкую, что в итоге приводит к чрезмерной потере веса. Чтобы запустить процессы восстановления, необходимо знать, какие особенности диеты необходимо соблюдать при таком диагнозе.
- Задачи лечебного рациона
- Минимизировать боль во время приема пищи
- Способствовать прохождению еды
- Наполнить рацион питательной ценностью
- Нормализовать перистальтику
- Особенности питания
- Продукты для полноценного рациона
- Перечень запретов
- Варианты меню
- Завтрак
- Перекус
- Обед
- Ужин
- Поздний ужин
Задачи лечебного рациона
Появлению новообразований в пищеводе, согласно статистике, в большей степени подвержены мужчины в пожилом возрасте. Заболеваемость среди женщин встречается реже.
В группе риска – заядлые курильщики, любители слишком горячей и острой еды, те, кто злоупотребляет крепкими спиртными напитками или когда-то имел химический ожог органа.
Последствия неправильного питания и вредных привычек приводят к воспалительным процессам в слизистых, появлению микротравм, перерастающих в карциному.
Диета при раке пищевода ставит перед собой несколько целей.
Из-за неприятных ощущений пациент не желает есть совсем, и в организм не попадают питательные вещества, необходимые для нормальной жизнедеятельности.
Меню не должно состоять из крупных кусков. Большое количество ферментов, выделяемых на расщепление тяжелых компонентов (жиры, колбасные изделия), раздражают слизистые, поэтому продукты подбираются легкоусвояемые.
Опухоль сужает просвет органа, и поэтому пациенту трудно глотать. Потребляя пищу, важно пить понемногу воду, тогда продукты размягчаются и легче проходят по пищеварительному тракту.
Скудность питания приводит к истощению. Меню нужно сбалансировать и обеспечить поступление в организм важных микро- и макроэлементов.
Нарушение в функционировании одного органа влечет за собой сбой в других системах. Правильно организованная диета устраняет запоры и другие расстройства.
Особенности питания
Меню при раке пищевода схоже с нюансами рациона при других проблемах с органами пищеварения. Базовые правила таковы:
- Прием пищи до 6 раз в день либо через 3 часа малыми порциями. При длительных временных интервалах вырабатываемый желудочный сок раздражает оболочки.
- Перетирание продуктов, чтобы не травмировать орган и улучшить процессы перистальтики. Для приготовления пюре используется сито или блендер.
- Предельное количество употребляемой еды в день – 2 кг в сутки, воды – 1.5 литра.
- Соблюдение показателей температуры. Блюда употребляются теплыми, так как холодные плохо усваиваются, а слишком горячие приводят к раздражению слизистых.
- Предпочтительный способ приготовления – тушение, на пару и запекание.
Лечебно-профилактический стол зависит от стадии рака и самочувствия больного. На начальных этапах рака допустимо употреблять перетертую, полужидкую и жидкую пищу.
На 3-4 стадиях, когда пациент затрудняется заглатывать даже воду, кормление происходит через гастростому. Это зонд, проходящий через переднюю брюшную стенку напрямик в полость желудка, обходя пищевод. Пища соответственно только жидкая.
Фармацевтическая индустрия предлагает специальные питательные смеси – сухие или в виде готового питания, герметично запакованного для увеличения срока хранения. Порошковая смесь разводится с напитками или водой по принципу детского прикорма, и в результате с одной упаковки получается пару литров готового коктейля.
Продукты для полноценного рациона
Приготовленной пище следует быть не только полезной, но и вкусной. Перед проглатыванием больному рекомендуется тщательно пережевывать каждый кусочек.
Список одобренных продуктов:
- разбавленные каши на воде, с ломтиком масла и без молока;
- рыбий жир;
- кисели из фруктов;
- картофель, кабачок, морковь и тыква после термической обработки;
- суп-пюре на овощном или мясном бульоне;
- тушеные овощи или запеканки из них;
- белковый омлет или перетертый желток;
- тыквенный сок;
- котлеты, тефтели и запеканки из мяса (разрешены только на первых двух стадиях болезни);
- отварная перетертая рыба;
- морсы с шиповника, клюквы и смородины.

- Онкогастроэнтерология
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Соль используется в малых количествах, не более 10 г в сутки. Употребление воды ограничивается до 5-6 стаканов в день.
При диагностике онкологических процессов больным рекомендуют включать в рацион все виды капусты, томаты, омега жирные кислоты, содержащиеся в морской рыбе и льняном масле, сою и экзотические виды грибов (шиитаке, вешенки, майтаке). Именно эти продукты блокируют развитие опухоли и обладают иммуностимулирующим действием.
В противораковом питании упор делается на вегетарианство, с включением продуктов, богатых клетчаткой, а именно бобовых, фруктов, злаков и овощей. Мясо необходимо выбирать постных сортов – телятина, крольчатина, курица и индейка. Особая роль отводится морепродуктам и рыбе, так как они богаты йодом, который содействует выздоровлению.
Несмотря на всю диетичность питания, суточная калорийность сохраняется, как для здорового человека, чтобы не допустить уменьшение массы тела.
Перечень запретов
Важно, чтобы больной осознавал всю серьезность заболевания и понимал необходимость отказа от вредной пищи. Лечебный стол предполагает ограничение либо полное исключение таких продуктов:
- цельное молоко в связи его плохой усвояемостью;
- сырые овощи и салаты из них;
- специи, приправы, пряности;
- черный хлеб;
- консервированные овощи;
- майонез, кетчуп, горчица;
- кофе;
- маринады;
- полуфабрикаты;
- свежие хлебобулочные изделия;
- консервы;
- жирное мясо;
- жареные блюда;
- алкоголь;
- газированные напитки.
Помимо диеты, нужно забыть о курении, так как оно никак не облегчает состояние.
Варианты меню
Больному во время лечения или после операции необходимо обеспечить полноценное питание для восстановления организма. Каждый день в рацион включаются разнообразные продукты – фрукты, овощи, каши и белковая пища, в соответствующем виде – пюре, отвары, запеканки и коктейли.
Утром рекомендовано выпить компот с сухофруктов, отвар с шиповника или смородины, слабо заваренный чай травяной или черный, морс из ягод или морковно-тыквенный сок.
Для насыщения добавляют ломтик вчерашнего хлеба, мягкое печенье или несдобную булочку. При желании можно съесть запеченное яблоко или другой разрешенный фрукт.
Подойдет каша на воде из гречневой крупы, овсянки, манки, пшена или риса. При необходимости перетереть через сито.
Из напитков отдается предпочтение чаю со сливками, какао, цикорию.
Это самый сытный прием пищи. Обязательно присутствие первого блюда. Это могут быть куриный бульон, щи, борщ, суп с добавлением овощей, фрикаделек и крупы, измельченные до пюреобразного состояния на блендере.
Ломтик хлеба или пресной булочки, но обязательно черствый, так как он лучше и быстрее усваивается. Сухарики также подойдут, но их предварительно размягчают в супе.
Идеи для гарнира – кабачковая запеканка, баклажанная икра, тушеная капуста и помидоры, овощи, запеченные в духовке.
Читайте также:



