Пересадка костного мозга при лейкозе отзывы

Анна Лазарева Фото: Лев Гиллер, фото из личного архива Анны
Мне хотелось откреститься от этой темы, забыть ее. Но я рассказываю свою историю для тех, кто только готовится к трансплантации костного мозга.
Мой вариант течения болезни, операции и восстановления был плохой. Такое будет не у всех. И я хочу, чтобы знали: даже самое тяжелое течение болезни может закончиться хорошо.
Начало болезни
В начале сентября 2017 года воспалились лимфоузлы на шее, немного болели. Ничего особенного. В среду я сходила к терапевту, и она выдала направление на анализ крови. В четверг утром сдала кровь и уехала в суд, на работу. Уже днем меня экстренно госпитализировали, когда пришли результаты анализов. Гематолог в больнице сразу сказал, что это лейкоз.
В декабре 2017-го я вышла в ремиссию, но без трансплантации костного мозга было уже не обойтись.
Трансплантация костного мозга и восстановление
На трансплантацию меня направили в клинику имени Горбачевой в Санкт-Петербурге. В качестве донора рассматривали моих родных брата или сестру, но выяснилось, что оба они подходят мне только на 50% — это минимально возможный процент совместимости. У меня была надежда на российский и международный регистры, но и там подходящих доноров не оказалось. Врачи на консилиуме в Петербурге посоветовали не тратить время и сделать пересадку от сестры.
Время было дороже денег: я проходила уже третий курс химиотерапии на новом протоколе и сил было все меньше. Я почти не чувствовала ног.
Было странно осознавать, что где-то в этом же здании у моей сестры пару часов назад забрали часть костного мозга и сейчас его вольют мне. Как можно было додуматься до такого способа? Удивительно. Во время самой трансплантации обещали повышение температуры и привкус томатного сока во рту — ничего этого не было.
Из-за неработающего желудка я несколько месяцев не могла питаться самостоятельно, только внутривенно и через зонд: тонкую трубку вставляли через нос и проталкивали до желудка. Это больно, и зонд постоянно мешался. После очередного раза, когда зонд выпал, врачи решили поставить гастростому — эта трубка шла уже напрямую в желудок, через живот. С центральным венозным катетером в шее и трубкой, торчащей из середины живота, я чувствовала себя киборгом.
Меня убеждали, что нужно начинать питаться самостоятельно, чтобы желудок начинал работать. А я не могла: лекарства повлияли на восприятие вкуса и вся еда стала казаться испорченной. Потом я совсем перестала чувствовать вкус. Это было очень обидно, ведь я обожаю вкусно поесть!
При малейшем движении у меня подскакивал пульс почти до 200, поэтому мне запретили двигаться, и мышцы очень быстро атрофировались. Я всему училась заново: двигать пальцами рук и ног. Сидеть. Стоять. Сделать один шаг. Два. Дойти до противоположной стены — все это оказалось недостижимым. Больше всего меня удивляло, почему дети улыбаются, когда учатся ходить? Это же так больно!
Перед Новым годом меня уже готовили к выписке, но внезапно показатели крови обвалились без какой-либо причины. Все известные методы лечения были опробованы, но мне становилось только хуже. Я благодарна заведующему отделением реанимации, который пытался искать новые варианты лечения. Он предложил иммунотерапию, которая настолько хорошо на меня повлияла, что через месяц меня выписали домой.
Самое странное в этих десяти месяцах пребывания в больнице было то, что столько времени в принципе можно в ней провести. Это же почти целый год, за который твои друзья и знакомые успели так много, а ты лежишь в четырех стенах и ничего не можешь с этим сделать. Год жизни как будто исчез.
Не могу сказать, что проявляла достаточно рвения к восстановлению, — скорее, на меня хорошо влияли мама, которая специально приехала с другого конца страны, чтобы заботиться обо мне, и сестра.
В чем отличие от обычной жизни?
Врач из Петербурга, которая контролирует мое здоровье сейчас, очень строгая. На всю жизнь запретила появляться на солнце без солнцезащитного крема, а тем более целенаправленно загорать. После трансплантации иммунитет как бы обнуляется, и практически все прививки приходится ставить заново. Гастростому убрали. От нее и от кучи катетеров под ключицей и на шее остались шрамы, но я не обращаю на них внимания.
Мое ключевое ограничение сейчас — меньше контактировать с людьми. Иммунитет еще очень слабый, поэтому каждый день пользоваться общественным транспортом, ходить в кинотеатр или работать в офисе я не могу. Но невозможно постоянно избегать людей, поэтому я ношу маску, когда спускаюсь в метро.
К самой изоляции я привыкла, мне сейчас так даже спокойнее. У меня нет потребности общаться с огромным количеством людей одновременно, мне вполне хватает сестры и подруги, с которыми живу сейчас. Если становится грустно, встречаюсь с кем-то из друзей, но только там, где можно посидеть и поесть, прогулки по парку или выставки с музеями не для меня.
Питание я практически восстановила. Не ем только фастфуд или что-то жирное и жареное. Обоняние и вкусовые рецепторы почти восстановились, но вкусы чувствую не в полную силу и иногда путаю запахи. До сих пор сложно отличить запах шоколада от запаха табачного дыма. Странно.
Неожиданным было то, что лекарства, которыми уничтожили мой костный мозг перед трансплантацией, повлияли на слух. К сожалению, он не восстановится и приходится раз в полгода пить лекарства для поддержания того, что осталось. Немного напрягает постоянно переспрашивать, но я понимаю, что это не самая высокая цена за лечение и выздоровление.
Главная проблема лично для меня — я не всегда понимаю, как планировать день. Я строю планы исходя из прежнего запаса сил, когда можно было после шестичасового перелета проехать всю Москву, разобрать вещи, закупить продукты, а потом еще с друзьями посидеть. Сейчас такое для меня нереально, я быстро устаю.
Полтора года вынужденной изоляции после ТКМ повлияли на то, что мне сложно сравнивать себя с друзьями и знакомыми. Все это время они росли профессионально, получали повышения, ездили в командировки и путешествовали по миру… В этой сфере мне нечем похвастаться. Иногда я забываю, что все это время сражалась за жизнь, и начинаю обвинять себя в том, что ничего не достигла. Успокаиваю себя тем, что без этой болезни вряд ли бы изменила отношение к жизни. Дорогой урок, но очень ценный.
Каждый день мы пишем о самых важных проблемах в нашей стране. Мы уверены, что их можно преодолеть, только рассказывая о том, что происходит на самом деле. Поэтому мы посылаем корреспондентов в командировки, публикуем репортажи и интервью, фотоистории и экспертные мнения. Мы собираем деньги для множества фондов — и не берем из них никакого процента на свою работу.
Пожалуйста, подпишитесь на любое пожертвование в нашу пользу. Спасибо.
На Ваш почтовый ящик отправлено сообщение, содержащее ссылку для подтверждения правильности адреса. Пожалуйста, перейдите по ссылке для завершения подписки.
Исключительные права на фото- и иные материалы принадлежат авторам. Любое размещение материалов на сторонних ресурсах необходимо согласовывать с правообладателями.
По всем вопросам обращайтесь на mne@nuzhnapomosh.ru
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
- О фонде
- Контакты
- Отчеты
- Для НКО
- Персональные данные
- Пожертвовать
- Стать волонтером
- Частые вопросы
- ВКонтакте
- Telegram
- Youtube
- Дзен
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
(Протокол № 1 от 20.01.2020 г.)
Благотворительный фонд помощи социально-незащищенным гражданам "Нужна помощь"
Адрес: 119270, г. Москва, Лужнецкая набережная, д. 2/4, стр. 16, помещение 405
ИНН: 9710001171
КПП: 770401001
ОГРН: 1157700014053
Номер счета получателя платежа: 40703810238000002575
Номер корр. счета банка получателя платежа: 30101810400000000225
Наименование банка получателя платежа: ПАО СБЕРБАНК РОССИИ г. Москва
БИК: 044525225
Персональные данные обрабатываются Фондом для целей исполнения договора пожертвования, заключенного между Вами и Фондом, для целей направления Вам информационных сообщений в виде рассылки по электронной почте, СМС-сообщений. В том числе (но не ограничиваясь) Фонд может направлять Вам уведомления о пожертвованиях, новости и отчеты о работе Фонда. Также Персональные данные могут обрабатываться для целей корректной работы Личного кабинета пользователя Сайта по адресу my.nuzhnapomosh.ru.
Персональные данные будут обрабатываться Фондом путем сбора Персональных данных, их записи, систематизации, накопления, хранения, уточнения (обновления, изменения), извлечения, использования, удаления и уничтожения (как с использованием средств автоматизации, так и без их использования).
Передача Персональных данных третьим лицам может быть осуществлена исключительно по основаниям, предусмотренным законодательством Российской Федерации.
Персональные данные будут обрабатываться Фондом до достижения цели обработки, указанной выше, а после будут обезличены или уничтожены, как того требует применимое законодательство Российской Федерации.
Добрый вечер!
Буду очень благодарна Вам за ответ.
Мой близкий человек перенес аллоТКМ три месяца назад. Сейчас восстанавливается в клинике.
Ему 36 лет, мне 32 года. Очень хотелось бы иметь детей. Возможно ли планирование ребенка после такой операции? Если да, то какой промежуток времени должен пройти после высокодозной химиотерапии перед ТКТ?
У меня проблем с гинекологией нет.
Очень надеюсь на Ваш ответ!
Люда
Здравствуйте Людмила!Я не могу ответить Вам на Ваш вопрос,но у меня вопрос есть к Вам!Моему мужу предстоит высокодозная химиотерапия,не могли бы Вы хоть вкратце написать что это и как тяжело переноситься.Моему мужу 35 лет и он уже весь вымотан разными химиями и облучением.А по поводу детей мы еще даже не думаем выжить бы.Заранее Вам спасибо.
Спасибо, Олег, за Ваше сообщение! Оптимистично!
А сейчас, спустя 3 года есть ли какие - то ограничения в повседневной жизни?
И не могли бы коротенько описать первый год после операции. Как шло восстановление?
Спасибо, еще раз! Здоровья и счатья Вам!
Люда
Женя, честно говоря я не специалист в этой области. Но то, что делали моему молодому человеку это не то, что предстоит Вашему мужу. Потому что перед трансплантацией такую ударную дозу дают химиопрепаратов, что убивается весь костный мозг и все клетки крови пациента (и раковые и здоровые соответственно). Поэтому потом вливают новый, здоровый костный мозг донора, ибо у человека не остается ни иммунитета после химии, ни нормальных показателей крови.
В Вашем случае после химии следует ТКМ?
Если нет, то химия будет иной.
Скажу только, что переносил мой мужчина трудно. Рвало, боли были, ожоги слизистой рта, микроинсульт, морфием поддерживали от болей.
Наверно нет никаких ограничений. Может только то, что не хожу загорать и купаться, притом, что живу в стране, где с мая по октябрь все время стоит солнечная погода и море в 300 м от дома. И то - возможно мои остаточные психологические бзики.
Сначала ездил 2 раза в неделю в клинику, анализ крови, проверка врача. Потом перевели на 1 раз в неделю, потом 2 раза в месяц, раз в месяц, а теперь и того реже. Сразу после пересадки ведь гемоглобин, лейкоциты, тромбоциты и остальные показатели низкие, иммунитет тоже. Потихоньку они ростут. Сейчас общие показатели крови в норме.
Вначале получал какие-то переливания, что-то еще дополнительно, типа иммуноглобулина внутривенно. Всех лекарств в таблетках уже точно и не помню, но из основных: преднизолон и циклоспорин - их дозы постепенно снижали.
Пару раз были обострения цитомегаловируса, но его вовремя загасили.
У вашего друга пересадка от родственника или чужого донора? И также интересен диагноз, при какой делали такую пересадку.
При такой, как у меня пересадки существует вероятность GVHD (Болезнь "трансплантат против хозяина"). Успешно прошел и через это, из острой формы перешло в вялотекущую хроническую, что теперь выражается только в сухости кожи, ну и иногда покраснениях похожих на дерматит, что успешно гасится специальными кремами.
3 месяца после пересадки это уже хороший срок, так как основные осложнения выскакивают до этого срока. Следующий рубеж - год. Пройдете успешно его, дальше все будет гораздо проще, начнете потихоньку забывать о подробностях этого непростого периода жизни.
Повторю еще раз, удачи вам, я в нее верил и верю. Все будет хорошо.
Если что еще интересует - спрашивайте, постараюсь по мере своих знаний ответить.
Как я вас всех понимаю, кто прошел и проходит через это.
П.С. Химия перед ТКМ тоже бывает разная, врачи ее назначают в зависимости от общего состояния пациента, протокола лечения. Я сначала прошел несколько курсов обычной, которую назначают сразу по обнаружению ОМЛ, но это не идет ни в какое сравнение с химией перед пересадкой.
Ирина — мама двоих детей и врач-пульмонолог из маленького городка Белокуриха в Алтайском крае. Когда младшему сыну было всего два года, врачи поставили ей диагноз — миелодиспластический синдром, который без пересадки костного мозга переходит в неизлечимый острый лейкоз.
Осенью 2016 года я приехала в Москву на трансплантацию костного мозга, до этого летом готовилась: провела время с детьми, временно ушла с работы, спокойно со всеми попрощалась и пообещала вернуться домой весной, примерно к 8 Марта.
Когда мое состояние немного стабилизировалось, я стала заниматься тем, что мне действительно нравилось: читала Достоевского, смотрела фильмы Звягинцева, много рисовала. Но главное — размышляла о жизни, о себе и Боге. Произошла переоценка ценностей. Я осознала, как много лишнего делала в жизни: суета, погоня за карьерой, развлечениями, материальными благами.
До болезни Вадим работал управляющим отеля в Анапе. Первые признаки заболевания списывал на хроническую усталость, а когда решил проверить здоровье, оказалось, что это острый миеломонобластный лейкоз.
Перед трансплантацией костного мозга меня положили в бокс для прохождения химиотерапии — там я провел сто дней в одиночестве. На удивление, подготовка к трансплантации прошла гладко — чувствовал себя не сильно плохо, хотя тоннами пил таблетки и в меня вливали токсичную химию. Каждый день мой доктор проходил мимо бокса, даже не заходя внутрь, спрашивал, как мои дела, я кричал в ответ, что все отлично, и лечение продолжалось.
В целом изоляция меня не пугала. В боксе было все, чтобы не скучать, например, телевизор и отличный интернет: я разговаривал с родными и смотрел фильмы. Конечно, живого общения не хватало, поэтому когда ко мне заходила прибраться санитарка, я болтал с ней без умолку. Думаю, что раньше без интернета людям было труднее, а сейчас есть возможность чувствовать себя нормально.
Хорошо, что квалифицированные врачи лечили любое осложнение и делали все, чтобы мне было не слишком больно и плохо. Реакция была мгновенной — как только начинались ухудшения, я тут же обрастал капельницами как новогодняя елочка.
Когда показатели немного выровнялись, я начал смотреть фильмы один за другим, чтобы не зацикливаться на своем самочувствии. Главное в изоляции — не думать о болезни, не читать статьи про диагноз и не сравнивать себя с другими пациентами . Да, диагноз может быть одинаковым, но болезнь протекает у всех по-разному. Я несколько раз наблюдал, как пациенты нарушали предписания врачей, когда им становилось лучше. Ни к чему хорошему это, естественно, не приводило. Так что нужно слушать специалистов, думать о хорошем и не зацикливаться на болезни. А изоляция — это совсем не страшно.
После смерти отца у Натальи из Брянска обнаружили острый монобластный лейкоз — 80% клеток в крови бластные Незрелые. В норме в крови не обнаруживается значительное количество бластных клеток, потому что из костного мозга они должны попадать в кровоток уже зрелыми. . Она считает, что заболела из‑за переживаний, связанных с утратой. Спасти женщину могла только трансплантация костного мозга, поэтому она продала квартиру и обратилась в Фонд борьбы с лейкемией.
Когда меня забрали на трансплантацию [костного мозга], я оказалась одна в боксе. Через несколько дней [после трансплантации] показатели крови упали до минимальных значений и появилась головная боль — было тяжело открывать глаза и смотреть на свет, а антибиотики и обезболивающие не помогали. Врачи говорили, что надо потерпеть недели две. Я понимала, что мое состояние временное, от этого становилось легче.
Спустя время показатели действительно улучшились. А в боксе я провела около месяца, пока приживался донорский костный мозг. Я заставляла себя не терять веру в счастливый исход, в то, что я поправлюсь. Лейкоз — это все равно что русская рулетка : ты ставишь на кон все, и от тебя уже ничего не зависит. А значит, главное — настрой и вера. Важно отключить эмоции, перебороть страх и не сдаваться, не останавливаться на полпути, ползти дальше, стиснув зубы. Я считаю, что все люди, победившие рак, очень сильные.
Весь месяц я старалась беречь силы, побольше спать — держала организм в состоянии покоя. Читать или сидеть в соцсетях не было сил из‑за слабости и головной боли. От лекарств у меня была постоянная рвота, я очень сильно похудела и не могла ничего есть.
После выписки я провела дома в изоляции еще год (на первый год после трансплантации приходятся все осложнения, поэтому на этот период рекомендуется сократить контакты. — Прим. ред.), выезжая только в Москву сдавать анализы. Сегодня, оглянувшись назад, я могу сказать, что к изоляции и к новой жизни быстро приспосабливаешься. Понимаешь, что есть другая сторона жизни, где все материальные блага совершенно не важны, главное — вернуть здоровье. Так что берегите его, а все остальное приложится.
Герои этого текста выздоровели, потому что им провели трансплантацию костного мозга. Сейчас из‑за закрытия границ пересадки от зарубежных доноров приостановлены. Пересадки от родственников — родителей, детей, братьев, сестер — единственный шанс для тех, кто лечится от рака крови сейчас. Однако, если донор совпадает не полностью, его клетки нужно подготавливать — для этого нужны специальные системы. Помочь их купить для подопечных фонда можно тут.
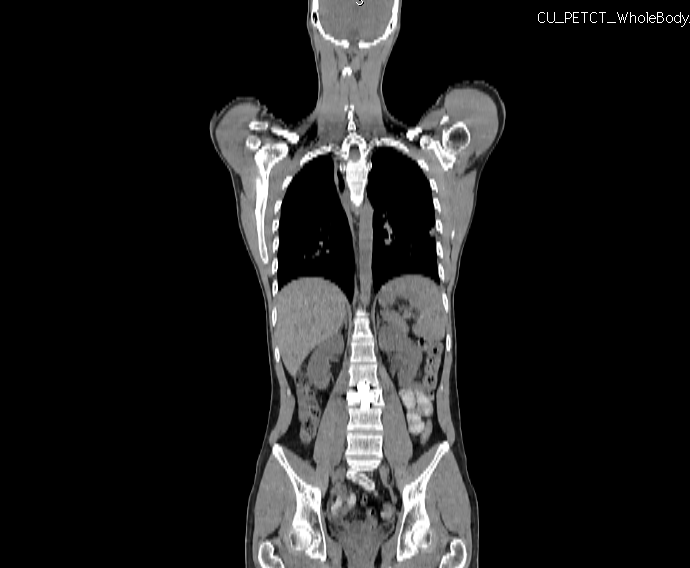
Есть люди, у которых в жизни все получается просто. Есть люди, у которых, ну ни черта не получается. А есть такие, как я - у меня все получается, но самым сложным и кружным путем из всех возможных. Это я к тому, что мне сделали ПЭТ+КТ по поводу моей лимфомы и, что называется, инструментально оценили эффекты от лечения брентуксимабом. Мне очень хотелось, чтобы врач, улыбаясь, сказал: "У вас ремиссия! Гуляйте, дышите, творите!" Но это не мой путь - мой путь, как обычно, самый сложный. Удивительно - но и к этому можно привыкнуть
Эффект от брентуксимаба оказался недолгим
В общем и целом, если рассматривать эффект от брентуксимаба, то у небольшого числа людей он дает устойчивую ремиссию (такую, что живи, и ничего больше не надо) - но в основном в экспериментальных методиках, которые требуют его сочетания с каким-то еще препаратом. Мой нынешний доктор - Овен О'Коннор - спец по таким сочетаниям брентуксимаба с препаратом классической химиотерапии бендамустином. Изначально мы полагали делать именно такое сочетание - но оно, как я писал в январе, оказалось слишком дорогим удовольствием. Поэтому мы пошли по пути, который изначально рекомендовали российские врачи - брентуксимаб в чистом виде. Тут вероятности посложнее - на некоторую часть людей препарат не действует вообще (говорится, что опухоли полностью резистентны к препарату), на некоторую часть действует, но очень не долго (прогрессирование начинается на фоне приема препарата), и на большинство - дает устойчивую ремиссию, но сроком на несколько месяцев-год, с перспективой ее закрепления иными методами.
На сегодняшний день мне были сделаны 4 цикла этого препарата. Именно оценкой эффекта этих циклов и планами на будущее мы и занимались. То, что у меня сохраняются боли, уже, по понятным причинам, было не очень хорошим признаком. Но твердо разобраться в том, как идет лечение, можно было только по результатам введения минимальной разумной дозы, с последующим контролем позитронно-эмиссионной томографии. Выяснилось, что препарат оказал эффект сокращения опухолей, но он оказался недолгим и прогрессирование продолжилось уже на фоне введения препарата. То есть мы выиграли время, за это время восстановились показатели крови, отдохнул замученный химиями костный мозг, улучшилось общее состояние - но решительного успеха - ремиссии - достигнуть не удалось.
Что делать дальше?
Но доктор О'Коннор специалист именно по таким ситуациям, когда лечение ведется на переднем краю медицинской науки. Поэтому он взял маркер, лист бумаги и начал рисовать вероятностную сетку с различными путями дальнейших действий. Поддерживать меня брентуксимабом далее - слишком дорого, кроме того, его эффективность снижается (в опухоли эволюционно выживают именно те клетки, которые к нему резистентны) - поэтому доктор принимает решение об его отмене. "Это не значит, что мы не достигнем результата, это значит, что нам придется поработать подольше и сделать большее". На сей раз он расписывает сочетания препаратов классической химии и не химии вовсе. Надо отметить, что это не экспериментальная методика - здесь это именно методика лечения. "Я могу расписать подробно курс, вы можете пройти его в любой клинике, в том числе в Москве, если ваш врач согласится его вводить". Чтобы разобраться в вопросе приходится напрячь каналы связи и подключить к разговору Москву, а также Петербург. По российским источникам, для лечения лимфомы такая схема препаратов вообще не используются - ее применяют при раке кожи. Это достаточно интересно, потому что теперь у докторов медицинских наук Е.А. Деминой и О.О'Коннора есть о чем пообщаться, а я сам давно искал повод написать Елене Андреевне какое-нибудь интересное письмо ))
Без трансплантации костного мозга все-таки не обойтись
Не знаю, во что выльется этот научный обмен: может быть в Россию тем или иным путем перейдет новый метод лечения. Но пока общий конценсус (Нью-Йорка, Москвы и Питера) состоит в том, что как бы мы не действовали, без трансплантации костного мозга от донора в моем случае не обойтись. Алло-ТКМ - это самая крутая медицинская штука из тех, что я когда либо слышал. Попробую рассказать "на пальцах". Если мы пересаживаем сердце, или почку - то самым главным для нас является приживаемость донорского органа, то есть отсутствие реакции отторжения донорского органа организмом пациента. Для того, чтобы обеспечить приживаемость приходится изрядно потанцевать с бубном и кучей медикаментов обеспечить нужный эффект. Так вот - это нужно в любых трансплантациях органов, но не в трансплантации костного мозга.
Костный мозг - это тоже орган, просто очень хитрый. Он отвечает за производство клеток крови и лимфы для всего организма, то есть его прямая обязанность - это иммунитет организма. Если мы пересаживаем костный мозг, то вместе с ним мы пересаживаем и сам иммунитет от другого человека! Донорский костный мозг должен вступить в агрессивную войну с собственным костным мозгом пациента, уничтожить его полностью, а вместе с ним уничтожить и лимфому (или лейкемию - там та же история).
После трансплантации человек живет с чужим иммунитетом, поселившимся в его теле. К сожалению, донор для трансплантации - это очень сложная история. Дело в том, что костный мозг у донора забирают под общим наркозом. Берут его совсем немного - 3-5%, этот объем полностью восстанавливается за 2 недели. Но, тем не менее, сама операция под наркозом весьма неприятная история. Кроме того, донор должен быть совместим с реципиентом по генетическим показателям (для этого проводится типирование доноров по 8 параметрам). Плюс к этому донор должен иметь отменное здоровье - иначе его иммунитет не будет годиться. Лучше всего трансплантация от родственника, но современные технологии позволяют проводить и неродственную трансплантацию практически с такими же показателями выживаемости. Мой брат не подошел по маркерам, моя сестра подошла по маркерам, но ее здоровье не позволяет ей быть донором. В итоге теперь стоит вопрос о поиске донора через специальный международный банк данных. Надо найти подходящего человека, он должен быть по- прежнему готов к операции. Естественно, что за такие услуги этому человеку надо заплатить соответствующее вознаграждение.
Когда донор есть и подтвержден (на поиск обычно уходит 3-9 месяцев), а пациент выведен в состояние устойчивой ремиссии, нужно проводить трансплантацию. Пациента запирают в чистом боксе больницы и сильной химиотерапией уничтожают его собственный костный мозг. В это время у донора берут его клетки, после чего пересаживают их пациенту, находящемуся в это время полностью без иммунитета. До тех пор, пока костный мозг не приживется, не пройдет реакция донор против реципиента - кровь пациента все равно что вода - в ней нет лейкоцитов. Поэтому все бактерии, вирусы и грибки, что есть в воздухе - даже чистой комнаты - набрасываются на беззащитное тело. В это время врачи пытаются самыми сильными из разработанных антибиотиков, противовирусных и противогрибковых средств, на непрерывных переливаниях красных кровяных телец и тромбоцитов, "протянуть" пациента. Идет настоящая война! И это, естественно, очень опасно. Костный мозг может не прижиться в организме совсем, а может не успеть прижиться - организм будет убит каким-то вирусом, до появления нового иммунитета.
Остался единственный путь
Как бы то ни было, теперь это мой единственный путь. "По-простому" не получилось. Придется пойти по-сложному. Поэтому сейчас О'Коннор и Демина согласуют метод вывода в ремиссию, в условиях снижающейся эффективности брентуксимаба. Параллельно мы будем работать с Петербургскими врачами-трансплантологами в части поиска донора в немецкой международной базе доноров. Кроме того О'Коннор направит запросы в центры трансплантологии (в том числе и в Петербург), с описанием общей истории болезни, текущим статусом, его оценками перспектив вывода в ремиссию. Без брентуксимаба она будет менее надежной. поэтому нужно достичь исключительной согласованности действий клиник, потому что запас времени на проведение операции будет составлять порядка 2 недель после вывода в ремиссию.
Попытка будет всего одна, так как опухоли хорошо приноравливаются к любому виду химии, и есть шансы вырастить в этом деле настоящего монстра.
У меня в этом деле свой круг ответственности - поиск донора стоит порядка 20-25 тысяч долларов, сама операция стоит порядка 180-250 тысяч долларов (в зависимости от конкретных условий, клиники, набора последующей поддерживающей терапии и кучи чего еще).
Сейчас я буду разбираться в этом вопросе детально. На сегодняшний день было истрачено: 4 курса брентуксимаба по 10600$ + сопутствующая терапия/анализы/введения 3000$ + обследования и диагностика по 24000$ =
70000$. Поскольку я работал, и откладывал средства на лечение (а не только тратил на еду, самолеты, жилье..), то суммарно сейчас на счету есть запас в 84000$. Но из этого запаса сейчас сколько-то уйдет на дальнейшее лечение, сколько-то на запуск поиска донора. То есть я пока не берусь сказать точную бухгалтерию этого дела. Но уже видно, что дебет с кредитом не сходятся ((( Но деньги - это меньшая из моих нынешних болей - главная боль пока что растущая в спине опухоль, которая сильно давит на нервы, вызывая большие боли.
Так что, как говорил Марк Твен: "Слухи о моей смерти сильно преувеличены". Здесь есть за что бороться. Так что мне сейчас, по меньшей мере, придется отложить депрессию до лучших времен (этому развлечению можно позволить себе предаваться только в спокойный период жизни). За всеми этими хлопотами я никак не успеваю дописать последнюю главу и "причесать" текст книги. А она такая смешная вышла, что прямо ужас, как хочется с вами ей поделиться Так что я поднажму. С моей кармой - находить приключения на свою голову во всех возможных ситуациях - отдыхать мне пока не предвидится. А занимательный квест по разведению раков, так или иначе придется пройти до конца.
UPD: Друзья! Я дотошней немца - пока не разберусь точно, сколько и чего потребуется, боюсь обращаться к Вам за помощью, так как не хочу случайно обмануть. Поэтому при всем том, что я понимаю, что теперь второй сбор становится неизбежен, я все же пока не решусь его объявлять. Это очень серьезное и ответственное дело, сперва я должен понять все с медицинской стороны, со стороны клиники. продумать какие аргументы привести в пользу необходимости этого дела. Предложить вам что-то взамен. Средства пока что тратились хотя и пугающими темпами, но все же достаточно экономно - так что "подушка безопасности" еще есть. Поэтому да - я буду готовить этот вопрос. Но первым делом я проработаю его очень обстоятельно. Такие дела.
На фото мой забавный L3 позвонок )) У вас, слава Богу, такого нету.
Отвечаем на самые важные вопросы про лейкоз
" title="Показать лейкоз может исследование периферической крови
" itemprop="contentUrl">
Показать лейкоз может исследование периферической крови
Фото: Сергей Яковлев
В сентябре мы познакомились с архангелогородкой Вероникой Рожновской, жизнь которой изменилась, когда у её дочери Даши диагностировали лейкоз. Девочка в тот момент училась в пятом классе, а на недомогания врачи не обращали должного внимания. Специалисты отмечают, что рак крови действует тем агрессивнее, чем моложе организм, который поражает болезнь. На другие важные вопросы об этом раке отвечают профессор кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергей Берзин и гематолог из Уфы Нэлли Янтурина.
Лейкоз — опухолевое заболевание клеток крови. При лейкозе происходит патологическая трансформация лейкоцитов и их бесконтрольное деление. В итоге они замещают собой нормальные клетки костного мозга, из которых образуются циркулирующие в крови лейкоциты, эритроциты и тромбоциты.
При хронических лейкозах деление клеток идёт медленнее, и клиника тоже развивается с меньшей скоростью. Лейкозный клон током крови разносится по всей кроветворной ткани. Органами-мишенями, где откладываются метастазы, становятся почки и кости. Оседая в костной ткани, эти клетки, по-другому они называются миеломные, нарушают ее структуру. Это может проявляться частыми переломами, болью в позвоночнике, ребрах. Хронические лейкозы могут годами протекать без каких-либо явных отклонений в самочувствии, тогда выявить их можно только при исследовании крови.
Начало заболевания нередко протекает без выраженных симптомов. Больные отмечают общую слабость, утомляемость, неопределенную боль в костях, непостоянную температуру по вечерам в пределах 37,1–38 градусов. Но уже в этот период у некоторых больных можно обнаружить небольшое увеличение лимфатических узлов, селезенки. В анализе крови тоже будут изменения — повышение или снижение количества лейкоцитов, анемия.
Лейкоз может проявляться разнообразными симптомами. При острой форме пациенты могут жаловаться, что стали часто простывать, у них возникли инфекционные осложнения или синяки на теле, а кого-то будет беспокоить резкая потеря веса, появление шишек на теле или увеличение лимфоузлов.
Симптомы лейкоза неспецифичны, они таковы:
- слабость;
- головокружения;
- высокая температура без явных на то причин;
- боли в руках и ногах;
- кровотечения.
При замещении патологически размножающимися лейкоцитами других клеток крови на первое место выходят анемии и кровотечения из-за уменьшения числа других клеток крови — эритроцитов и тромбоцитов. Из-за накопления лейкоцитов в лимфоузлах, печени или селезёнке эти органы могут увеличиться, но обнаружить эти симптомы уже может только врач.
При лейкозе субстратом опухоли является костный мозг, который находится во всех трубчатых и плоских костях. Здесь же развиваются предшественники крови: эритроциты, лейкоциты и тромбоциты. Когда в ткани начинают развиваться опухолевые клетки, места для нормальных здоровых клеток крови просто не остается. Если в случае с раком желудка пораженный участок можно удалить, вовремя провести химиотерапию и добиться длительной ремиссии, то при раке крови такая тактика не приемлема.
Есть формы острого лейкоза, которые могут развиваться с первых дней жизни человека. Хроническим формам лейкоза подвержены люди старшего возраста. Чем моложе возраст, тем агрессивнее протекает болезнь, но при современных методиках лечения больной может жить до 5–7 лет. На течение хронического миелолейкоза (и это научно доказано) большое влияние оказывает состояние нервной системы больного — если есть стрессы, депрессии, люди сгорают буквально на глазах.
Лечение лейкоза — это достаточно длительный процесс. В среднем на достижение ремиссии при острых лейкозах уходит от 3 месяцев до 2–3 лет.
Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. Пациенты должны находиться в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Для закрепления результатов терапии после этапа восстановления (или поддержки ремиссии) принимается решение о необходимости трансплантации костного мозга.
Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора.
В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Пересадка может быть сделана и при хроническом лейкозе.
Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
Лучшие доноры костного мозга — это мужчины в возрасте 30–40 лет, семейные, имеющие постоянное место работы. Желательно — на промышленном производстве, на заводах. Практика показывает, что именно такие люди относятся к донорству с наибольшей ответственностью.
Женщина тоже может стать донором костного мозга. Но здесь важно учесть, что после родов и беременностей в крови у женщин циркулируют антитела, и их лейкоциты уже настроены бороться с чужеродными антигенами. Поэтому результат пересадки может оказаться хуже.
Читайте также:

