Перелом позвоночника при опухоли позвоночника
Последствия перелома позвонков поясничного отдела весьма серьезные, часто необратимые для здоровья. Он часто является следствием падения с высоты или аварии, хотя могут встречаться и другие причины. В каких еще ситуациях может произойти компрессионный перелом позвонка поясничного отдела с последствиями? Какие симптомы на него указывают? В чем заключается лечение? Как оказать первую помощь человеку с подозрением на перелом 1 позвонка поясничного отдела до лечения?
Последствия
Это явление непосредственно угрожает жизни и влечет за собой серьезные, часто необратимые последствия для здоровья. Как показывает опыт врачей, перелом и другие повреждения позвоночника чаще всего касаются шейного отдела. Самой серьезной травмой в этой части позвоночника является повреждение спинного мозга, что вызывает паралич или парез верхних или нижних конечностей, а также расстройства дыхания, нарушения контроля мочевого пузыря и сфинктеров заднего прохода.
Виды и причины
Самым распространенным видом перелома позвоночника является перелом шеи. В этом случае доходит до изгиба позвоночника вперед в степени, которая превышает физиологический диапазон движения. Это чаще всего происходит в результате резкого поворота головы или подачи туловища вперед, например, у пассажиров автомобиля при аварии (если они пристегнуты ремнями безопасности).
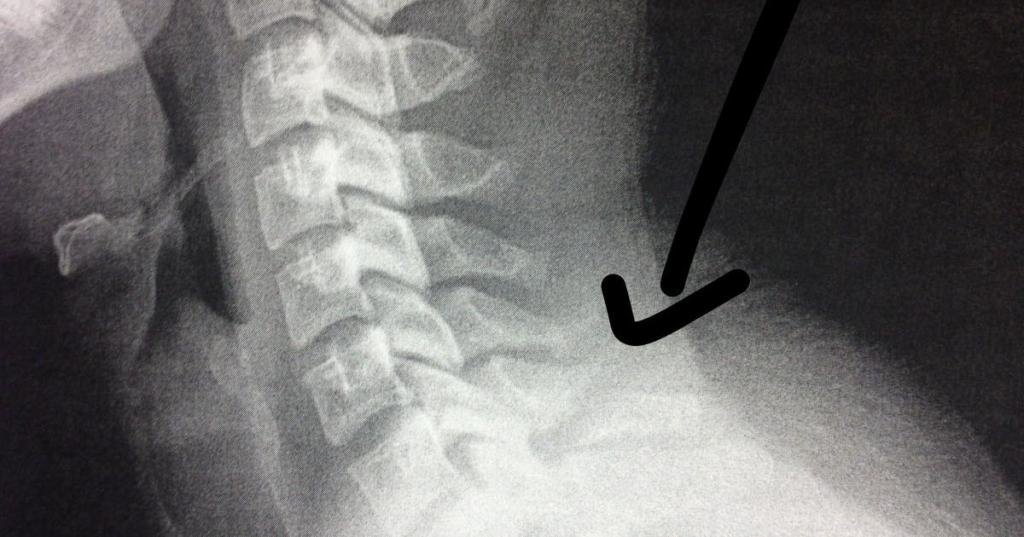
Особо опасны случаи ушиба либо перелома шейного отдела позвоночника. Они возникают при выполнении длительной и тяжелой физической работы. Травма грудного отдела позвоночника, копчика возникает в результате резкого воздействия на эти части. Такой вид травмы редко приводит к повреждению спинного мозга, поэтому она считается не самой опасной для жизни.
Компрессионный перелом позвоночника — это нарушение, при котором происходит сдавливание позвонков, в основном в передней части. Такого типа нарушения возникают обычно в результате срабатывания внешней силы в теменной области черепа (например, при аварии) или в результате падения с высоты на ноги или ягодицы. Фактором риска для компрессионного перелома позвоночника является также раковая опухоль, преклонный возраст и остеопороз или другие заболевания, снижающие качество костной ткани.
Перелом 1 позвонка поясничного отдела с последствиями наиболее часто затрагивает молодых мужчин трудоспособного возраста.
Случаи, когда нет давления на спинной мозг, считают менее опасными, потому что дело не доходит до перемещения позвонков. Однако, если сила большая, то может оказаться поврежденным спинной мозг. Такие переломы позвоночника известны как наиболее опасные, случаются чаще всего у шейного отдела и возникают в результате падения на голову с большой высоты, прыжков в мелкую воду (когда голова ударяется о дно или о что-то твердое, что на дне лежит) или при аварии.
Перелом позвоночника: симптомы
- отек или деформация по ходу позвоночника;
- онемение или отсутствие чувствительности ниже определенного уровня и/или в конечностях;
- дряблость конечностей, невозможность выполнения движений;
- сниженная частота сердцебиения (ниже 50 ударов в минуту) ;
- затруднение дыхания (повреждение спинного мозга может вызвать паралич мышц или диафрагмы) ;
- недержание мочи и кала (нарушение функции сфинктеров) ;
- стойкая эрекция полового члена (приапизм) ;
- горячая и сухая кожа.
Первая помощь
Считаются серьезными последствия компрессионного перелома позвонка поясничного отдела, лечение по этой причине начинают незамедлительно. Важно уметь оказывать первую помощь в таких случаях. Если у пострадавшего предполагается перелом позвоночника, во время оказания первой помощи следует оставить пострадавшего в таком положении, в каком его нашли, чтобы не подвергать его дополнительным травмам.
Исключением является ситуация, когда необходимо сделать искусственное дыхание или остановить кровотечение. Когда необходимо перенести пострадавшего в другое место, следует стабилизировать голову, держа ее вдоль оси тела, а затем уложить больного на твердой поверхности.
Диагностика и лечение
В диагностике используется визуальное исследование — рентген, компьютерная томография или МРТ. Лечение зависит от типа перелома (стабильный, нестабильный). Если произошел перелом, но позвоночник стабилизирован с помощью связок и суставных сумок и нет опасности повреждения спинного мозга, операция не требуется.
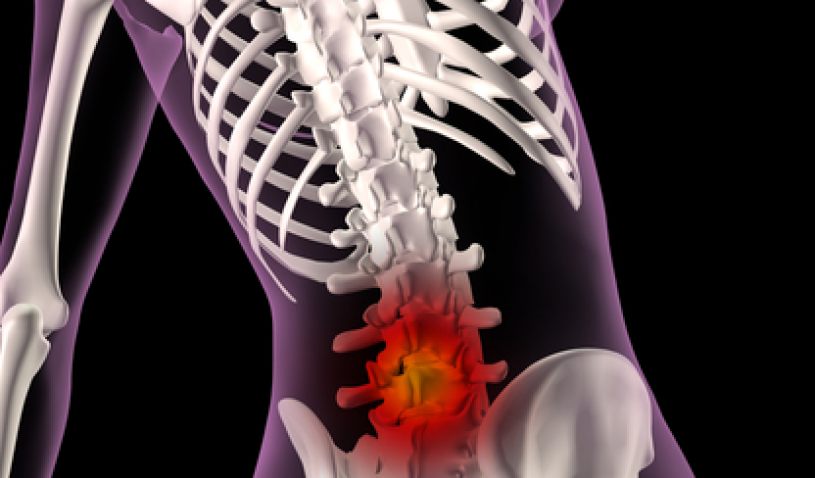
Наиболее серьезные травмы — перелом позвоночника в шейном отделе. В этом случае обездвиживают поврежденные отделы с помощью воротника или корсета ортопедического. К стабильным переломам позвоночника относятся, например, травмы, являющиеся следствием остеопороза.
В случае переломов, которые приводят к тому, что позвоночник становится нестабилен, выполняют операцию. Ее целью является сращивание поврежденных отделов и освобождение спинного мозга или нервных корешков от чрезмерного сдавливания. Операция в срочном порядке проводится у пациентов с признаками частичного повреждения спинного мозга, это становится заметно в ходе исследований. После операции необходима реабилитация. Последствия лечения перелома 1 позвонка поясничного отдела после хирургического вмешательства могут быть благоприятными.
Реабилитация
В отношении пациента с подобной травмой используется весь спектр реабилитационных действий. В начальном периоде применяются процедуры, целью которых является восстановление и стимулирование роста костей (магнитная лазерная терапия) и улучшение кровоснабжения и питания тканей мягких (импульсные токи малой частоты, массаж). Для уменьшения боли можно использовать криотерапию.
Следующим этапом реабилитации, уже после стабилизации кости, является кинезитерапия, то есть выполнение упражнений, целью которых является укрепление мышц позвоночника. Полезно также ношение специальных гибких пластинок, которые оказывают стабилизирующее действие.
Когда происходит перелом позвонков поясничного отдела, лечение не во всех случаях происходит незамедлительное, так как симптомы не всегда видны сразу. Перелом позвоночника чаще всего является результатом механической травмы или нарушений в области костной ткани.

Последствия лечения перелома 1 позвонка поясничного отдела считаются крайне серьезными. В зависимости от того, в какой степени было повреждение, они будут разными.
Можно ли ходить?
Ответ зависит от типа травмы, ситуации, в которой произошел перелом, и степени повреждения спинного мозга. Когда дело доходит до перелома 1 позвонка поясничного отдела, лечение (с последствиями, какими бы они ни были) предполагает, что больной чаще всего может продолжать ходить, порой это даже желательно. Стимулируются клетки, вырабатывающие костную ткань, они способствуют заживлению поврежденной области. Но нужно учитывать, что могут быть нарушения, которые не выдают явных симптомов. Пациент активен, а позвонки изнашиваются, появляются трещины.
Среди переломов позвоночника различают случаи, когда он стабилен и нестабилен. Первый случай является достаточно безопасным, это исключает повреждение спинного мозга. Последствия перелома не угрожают близлежащим тканям. В этом случае часто достаточно консервативного лечения, применения средств, дополнительно стабилизирующих столб, например, ортопедии и реабилитации, в том числе физиотерапевтической.

Во втором случае позвонки повреждены настолько, что в местах травмы столб раздавлен, и ответвления позвонков угрожают целостности спинного мозга. Доходит до состояний, угрожающих жизни.
Остеопороз
Вопросом последствий лечения перелома 3 позвонка поясничного отдела часто задаются люди с остеопорозом. Остеопорозный перелом — это вид компрессионного перелома позвоночника. Из-за этой болезни изменения в костных тканях приводят к тому, что они становятся значительно менее прочными, под давлением и весом собственного тела они не выдерживают долго. Часто борются с остеопорозом лица с лишним весом и женщины постменопаузального возраста. Когда таким образом происходит перелом 3 позвонка поясничного отдела, при лечении последствий фокусируются на области пояснично-крестцового отдела, в этих местах происходит нарушение при остеопорозе чаще всего.
Повреждение шеи возникает чаще всего в результате удара по голове, падения с высоты на голову и при прыжке в воду. Когда происходит перелом тела позвоночника без повреждения спинного мозга, реабилитация поддерживает быстрое восстановление здоровья. Однако когда возникает компрессионный перелом, лечение может быть сложным и трудоемким, часто начинается оно с операции. Перелом шейного отдела позвоночника является наиболее опасным для жизни травма из-за того, что рядом сосредоточены главные центры жизни, например, дыхательные органы. Перелом в шейном отделе с повреждением спинного мозга может привести к поражению верхних и нижних конечностей, нарушениям дыхания, отсутствию контроля за мочевым пузырем или сфинктерами заднего прохода.
Сломанный грудной отдел встречается часто после падения с высоты на спину, ягодицы, прямые ноги и во время сильного резкого изгиба позвоночника. Даже незначительный перелом грудного отдела позвоночника со смещением может вызвать неврологические расстройства, поэтому важно, чтобы реабилитация после такой травмы была качественной.
Последствия
Последствия перелома позвонка поясничного отдела при лечении редко взаимодействуют с расстройствами неврологическими. Реабилитация в данном случае протекает мягче из-за стабильного состояния, продолжения нормального функционировании организма.
Важно помнить, что последствия лечения перелома позвонка поясничного отдела по этой причине не всегда возникают непосредственно после травмы. Обнаружение нарушений этого типа происходит в ходе исследований, проводимых на фоне других заболеваний, например, рентгена легких. Типичные симптомы перелома — это отек и деформация позвоночника в месте, где есть нарушения, сильные разлитые боли в области травмы, иррадиация в конечности, затруднения при ходьбе, изменение осанки, снижение роста тела, онемение, нарушение чувствительности ниже места перелома, дряблость конечностей, пониженная частота сердцебиения, сухость кожи.
Как выбирают лечение
Когда происходят патологические изменения, перелом позвонка поясничного отдела, лечение последствий необходимо. Часто самое главное — это первая помощь. При любом типе ушиба позвоночника появляются боль в пояснице, отек и гематома. Применяется в основном консервативное лечение путем применения иммобилизации позвоночника. После лечения важна правильная реабилитация. Ушибы, перелом позвонков поясничного отдела при лечении последствий встречаются реже, чем травмы шейного отдела.
Ортопед
Травмы позвоночника могут быть опасными даже для жизни пациента. Если возникает сильная боль даже при попытке движения или онемение конечностей, следует обязательно зафиксировать позвоночник в шейном отделе. Затем следует транспортировать пациента в больницу для полноценного обследования и лечения. В случае небольших недомоганий может быть достаточно отдыха в течение нескольких дней и обезболивающих. Если симптомы не исчезли, следует обратиться к врачу.
Дополнительная информация
Травмы поясничного отдела возникают в результате падения на спину, ягодицы или нижние конечности, а также при ударе в районе позвоночника. Иногда перелом позвоночника в нескольких эпизодах может свидетельствовать об патологическом положении в результате сопутствующих заболеваний, например, остеопороза, болезни Педжета или метастазов рака.
В случае остеопороза компрессионные переломы 4 позвонка поясничного отдела с последствиями случаются гораздо чаще. Воздействие для травмы не должно быть большим — может к нему привести, например, наклон или подъем чуть более тяжелого, чем обычно, предмета.
Такой перелом позвонка может также протекать медленно и постепенно. В этом случае боль может иметь меньшую выраженность, иметь хронический характер или отсутствовать вообще.
Характерными, а иногда и единственными симптомами, могут быть: снижение роста и деформация осанки (углубление кифоза грудной клетки).
Остеопороз развивается типично у женщин постменопаузального возраста и реже у мужчин в преклонном возрасте.
Факторы риска развития остеопороза:
- преклонный возраст;
- женский пол;
- белая раса;
- низкий ИМТ;
- курение табака;
- генетическая предрасположенность;
- дефицит половых гормонов: например, ранняя менопауза, преждевременное прекращение работы яичников, позднее половое созревание;
- дефицит кальция и витамина D3;
- некоторые лекарства: продолжительно применяются глюкокортикоиды, гормоны щитовидной железы в больших дозах, гепарин, противосудорожные препараты.
Кроме того, влияют на появление остеопороза некоторые заболевания.

Грудной отдел — самая неподвижная часть позвоночника. Перелом грудного отдела встречается редко, причины травматизации различны, а последствия переломов — тяжелые.
Особенно необходимо быть внимательными к своему здоровью лицам предпенсионного возраста. Не проходящая боль в пояснице может диагностироваться как компрессионный перелом позвоночника в грудном отделе.
Какие позвонки травмируются

Весь грудной отдел состоит из 12 позвонков, последние два самые крупные. 11 и 12 позвонок травмируются чаще остальных, так как именно на них ложится основная нагрузка всего отдела. В этой части столба происходят сложные движения.
Компрессионный перелом возникает на границе грудного и поясничного отдела. В вышележащих позвонках в 7 и 8, переломы возникают реже.
Механизм травмы
Травма возникает в результате чрезмерной нагрузки на позвоночник, позвонок при этом частично деформируется. Разрушенный позвонок сдавливается верхними сегментами, а сам сдавливает нижележащие позвонки, таким образом, возникает компрессия.
В результате оказываются сдавленными межпозвоночные диски, нервные отростки, иногда спинномозговой канал. Наиболее опасным считается осколочный перелом со смещением, когда осколки могут повредить спинной мозг.
Причины перелома
Компрессионный перелом может возникать не только из-за травмы, но и по причине различных острых и хронических заболеваний, патологий опорно-двигательного аппарата.
К примеру:
- смещение межпозвоночных дисков;
- остеопороз (в основном у женщин в климаксе или у мужчин к 60 годам);
- туберкулез костей:
- гнойное воспаление в результате остеомиелита;
- последствия сифилиса;
- развитие гемангиомы в 12 позвонке;
- образование злокачественной опухоли (остеосаркома);
- нарушение обмена солей и других веществ;
- врожденные патологии ОДА;
- возрастные деструктивные изменения в костях.
Опухоли в костях появляются в результате метастазов из других пораженных органов: легких, молочных желез, желудка, матки и яичников. 
В эту же группу входят переломы, связанные с миеломной болезнью костей.
Причины, связанные с травмами:
- падение на ягодицы, на ноги с большой высоты, на спину;
- поднимание тяжестей;
- занятия опасными видами спорта: акробатика, борьба, гимнастика;
- удар в область позвоночника при нырянии в воду;
- автокатастрофы, производственные травмы;
- телесные повреждения во время драк;
- профессиональные травмы у парашютистов, летчиков.
Виды переломов
Компрессионный перелом в зависимости от тяжести и типа компрессии делится на несколько видов.
По виду компрессии позвонков:
Легкая — Разрушено не больше 30% позвонка, нет смещения, все остальные фрагменты целы, спинной мозг и канал не поврежден.
Средняя — Сегмент разрушен наполовину, остальные органы остались в сохранности.
Тяжелая — Позвонок разрушен на 60-70%, сильно деформирован. Повреждены спинномозговой канал, мозг, межпозвоночные диски, нервные волокна. Функциональность позвоночника ограничена.
Критическая — Большая часть позвонков разрушена. Сильно повреждены спинной мозг и другие органы.
По степени тяжести переломов:
Неосложненный — Разрушен только сегмент позвонка, внутренние части сохранны.
Осложненный — При переломе задет спинномозговой канал, в близлежащих тканях и структурах развиваются деструктивные процессы.
По типу перелома:
Отрывной — Передняя часть или сразу несколько отростков оторваны от тела позвонка. Продольные связки в результате смещения частей также травмированы.
Клиновидный — Частый спутник остеопороза. Возникает по причине разрушения надкостницы и губчатой кости в теле позвонка. Тело позвонка сжимается в виде клина, уходящего к внутренним органам.
Оскольчатый — Травма делит позвонок на несколько частей, все они смещены в результате сдавливания межпозвоночным диском. Задняя стенка при этом может задевать и спинномозговой канал.
Симптомы при переломе

Симптомы зависят от степени тяжести перелома, от вида компрессии, от первопричины травмы. При патологических состояниях опорно-двигательного аппарата клиническая картина стерта, нет выраженности болевого синдрома и других признаков.
Бывают жалобы пациента на неприятные ощущения при смене положения, во время стояния на ногах, а также при физическом осмотре места перелома.
В таком случае говорят о легкой степени тяжести перелома. Но заниматься самолечением нельзя ни в коем случае. Даже легкие переломы, без проявления четкой симптоматики нуждаются в лечении профессионалами.
В остальных случаях симптомы зависят от компрессии. Они могут быть как самостоятельными, так и входить в целый симптомокомплекс.
О повреждении спинного мозга говорят следующие симптомы:
Неврологические признаки более характерны для перелома 12 позвонка, так как в этом месте позвоночник более подвижен. При переломах выше 10 позвонка, неврологические признаки отсутствуют.
При патологиях ОДА боли слабовыраженные, и они имеют разлитой характер. Такая симптоматика возникает при остеопорозе, опухолях, дисплазии суставов.
При сильном ударе может произойти разрыв сердца, поэтому необходима срочная медицинская помощь.
Неотложная помощь
Неграмотные действия в отношении человека, у которого возможен компрессионный перелом в грудном отделе могут обернуться для последнего тяжелыми последствиями, вплоть до летального исхода. Поэтому лучше вызвать скорую помощь.
В ожидании медиков, можно сделать следующее:
- положить пострадавшего на жесткую ровную поверхность;
- при открытой ране с кровотечением — остановить кровь при помощи жгута или повязки;
- не давать питье, еду;
- при отсутствии дыхания и сердцебиения — делать реанимацию (ИВЛ, непрямой массаж сердца);
- обеспечить полный покой, не давать двигаться;
- не допускать сгибание позвоночника;
- не вправлять позвонки;
Если скорая не может приехать, нужно самостоятельно транспортировать больного в ближайший стационар.

Для перемещения можно использовать подручные средства из жестких материалов. Если нет таких, можно взять мягкие, но перемещать пострадавшего рекомендуется на животе.
- нельзя перемещать больного за руки и ноги;
- для перемещения нужно как минимум 3 человека: один придерживает голову, другой грудь, третий таз и нижние конечности;
- нельзя переворачивать человека;
- не рекомендуется перетаскивать пострадавшего, если он в безопасном месте.
Если пострадавший теряет сознание, у него отнимаются ноги или руки — медлить нельзя, нужно, как можно скорее отвезти его в больницу.
Как диагностируют компрессионный перелом

Если больной находится в тяжелом состоянии, ему сперва оказывают неотложную помощь. После того, как врач убедился, что жизни пострадавшего ничего не угрожает, он может назначить дополнительные исследования.
Делают рентген грудного отдела позвоночника в двух проекциях для уточнения типа перелома, его тяжести.
Выполняют для обнаружения опухолей, повреждений спинного мозга.
Назначают для оценки состояния связочного аппарата, межпозвоночных дисков, хрящей.
Для выявления нарушений сердечной деятельности.
При удовлетворительном стабильном состоянии больного, врач проводит наружный осмотр, опрос пациента.
Для более четкой картины при постановке диагноза, врач направляет обследуемого на анализы крови, исследование плотности костей (при остеопорозе), радионуклидное исследование (для обнаружения других скрытых переломов).
Особенности терапии
После получения всех данных обследования врач-травматолог или хирург назначает соответствующее лечение.
Главное условие заживления компрессионного перелома — сохранение неподвижности костей грудного отдела позвоночника. Длительность иммобилизации зависит от тяжести и вида перелома.
Консервативный метод лечения применяют при неосложненных переломах без смещения и выраженной компрессии.
Сочетают применение следующих препаратов.
Для купирования болевых симптомов используют инъекции и таблетки: Нимесулид, Кеторол, Дексалгин.
Наружно используются мази и гели: Нурофен, Диклофенак, Фастум гель. При сильных болях — инъекции с новокаином и лидокаином, иногда с морфием.
Для снятия воспаления в больном месте применяют: Ибуфен, Нурофен, Но-Шпу.
В качестве средства для восстановления костной ткани, в сочетании с витаминным комплексом на основе кальция и других минералов.
При осложнениях могут применяться антикоагулянты, гормональные, антибактериальные, ноотропные препараты.
Для лиц с остеопорозом в анамнезе выписывают биофосфонаты — средства для наращивания костной массы.
Для сохранения неподвижности поврежденного участка позвоночника применяются жесткие ортопедические корсеты, корректоры или реклиторы (разновидности корсетов).
Корсет снимает лишнюю нагрузку на спину, фиксирует позвонки в анатомически правильном порядке, а также ограничивает давление на спинномозговой канал.
Как долго будет человек находиться в таком корсете — зависит от травмы, времени обращения к врачу, индивидуальных особенностей организма. В среднем, корсет носят на протяжении 3 месяцев.
Помимо этого, пострадавшему запрещены какие-либо нагрузки, поднимание тяжелых предметов, резкие наклоны вперед или назад, длительное нахождение в одном положении.
Спать рекомендуется на жесткой поверхности или на ортопедическом матрасе.
Если компрессия более выражена, то пациенту делают вправление или скелетное вытяжение позвоночника в стационаре. Для этого головную часть кровати, на которой лежит больной, приподнимают под углом в 30 градусов.
Пациента фиксируют специальными лямками за подмышки к спинке кровати. Вытяжение длится до 1-1,5 месяцев. Таким образом, позвоночник вытягивается за счет собственного веса человека.
После вытяжения одевают корректор осанки или корсет. Если консервативная терапия не дала результатов, прибегают к оперативному вмешательству.
Операция показана, если при травме были задеты нервы, сосуды, органы, или в случае перелома со смещением и раздроблением костей. Применяются следующие оперативные методы.
В полость позвоночника вставляется имплант, в который закачивается воздух.
После принятия формы позвоночного сегмента, воздух откачивают, а полость заполняют специальным костным цементом.
В полость позвонка через иглу вводится костный цемент температурой до 70 градусов. Затвердевая, цемент придает телу позвонка первоначальную форму.
При поражении костей остеомиелитом, операция противопоказана.
Импланты вставляют при осколочном переломе.
Вначале извлекают обломки костей, а на их место вставляют искусственные фрагменты, которые фиксируют титановыми спицами.
Период реабилитации
По завершении курса лечения начинается длительный период реабилитации. Основные задачи: возобновить нормальный обмен веществ в костях и восстановить тонус мышц грудного отдела.
На этом этапе эффективны методы ЛФК и физиотерапии.
Комплекс упражнений разрабатывается врачом-реабилитологом, совместно с инструктором по ЛФК. На каждом занятии инструктор следит, чтобы во время зарядки не было ошибок в технике выполнения.
Все движения должны быть плавными, медленными и давать умеренную нагрузку на позвоночник.
В ЛФК входят следующие виды занятий:
- дыхательная гимнастика;
- упражнения во время постельного режима;
- утренняя зарядка;
- гимнастика с применением различных тренажеров и других приспособлений;
- индивидуальное выполнение гимнастических упражнений;
- ходьба, прогулки;
- плавание;
- занятия в зале на тренажере.
Последние три вида ЛФК зависят от оснащенности лечебного учреждения.
В лечебной физкультуре выделяют основных 3 этапа. 
Пациент делает зарядку, лежа в постели. Динамическую и статическую гимнастику начинают на второй день после травмы.
Основные задачи:
- предотвратить развитие застойных явлений в легких;
- нормализовать работу ЖКТ;
- устранить застой крови в нижних полых венах;
- предупредить появление пролежней.
Начинают зарядку с дыхательных упражнений. В первые три дня выполняют технику диафрагмального дыхания. Общее время на технику — не более 5 минут.
С 4 дня время зарядки увеличивают до 7 минут, включают грудное дыхание с попеременным подниманием ног в коленном суставе.
Зарядка для суставов и связок проводится до 3 раз в день, делают 2-3 повторения, потом их число увеличится до 10.
- сгибание-разгибание рук в локтевом суставе;
- сгибание-разгибание ног в колене;
- сжимание и разжимание пальцев рук и стоп;
- вращения кистями рук и стопой;
- поочередное поднимание ног до угла в 45 градусов;
- разведение прямых ног, колен в стороны;
- напряжение-расслабление мышц спины;
- скольжение стопами по поверхности кушетки, вперед-назад попеременно.
Начинается спустя 30 дней после повреждения. Пациенту разрешают переворачиваться на живот.
Основные задачи этапа:
- подготовка тела к увеличению объема движений;
- укрепление мышечного корсета;
- нормализация кровообращения в костных и мышечных тканях;
- восстановление связочного аппарата.
Продолжительность занятий и количество повторов увеличивается. С каждым днем добавляется новое движение.
Упражнения должны чередоваться: динамическое-статическое-дыхательное.
Начинается спустя 2 месяца после травмы. Человеку позволяют менять положение вначале: полулежа, полусидя, затем разрешают сидеть, вставать. Постепенно выздоравливающий переходит на свободный режим.
Основные задачи этапа:
Упражнения усложняются, разрабатывается отдельный комплекс для утренней гимнастики, для занятий в тренажерном зале. Зарядка проводится на гимнастическом коврике в положении на четвереньках, коленях.
На следующем этапе в процесс вовлекают движения с повышенной нагрузкой: с наклонами, приседаниями, с гантелями.
Длительность — 40-50 минут. Разрешаются недолгие пешие прогулки.
Применяют следующие методы:
- электрофорез (применяют кальций, витамин Д, новокаин) — насыщает ткани солями кальция, снимает боль, улучшает костный обмен;
- УВЧ — купирует болевой синдром, улучшает кровообращение;
- криотерапия — устраняет боль, запускает процессы регенерации;
- индуктометрия — снимает воспаление;
- массаж — улучшает питание и кровоснабжение тканей;
- магнитотерапия — ускоряет процессы регенерации.
Осложнения и последствия
Последствия компрессионного перелома позвоночника в грудном отделе проявляются вне зависимости от степени и тяжести травмы.
На это влияют следующие факторы:
- время обращения за помощью;
- соблюдение врачебных предписаний;
- особенности организма;
- качество лечения и реабилитации.
Осложнения могут появиться не сразу, а в течение нескольких дней или месяцев после повреждения.
- В результате длительной неподвижности — пролежни, запоры, застойные явления.
- На фоне нестабильности 12 позвонка — дегенерация межпозвоночных дисков, остеохондроз, грыжи, паралич.
- Сужение межпозвоночного канала — нарушение чувствительности в ногах, руках, онемение, мышечные боли, паралич.
- Разрушение 12 позвонка, вследствие расхождений отростков — прогрессирующий грудной кифоз.
- Повреждение спинного мозга и двигательных корешков нервов — паралич, частичный или полный.
Прогноз выздоровления и профилактика
Если диагностирован легкий компрессионный перелом, то пациента ожидает благоприятный прогноз на выздоровление. Особенно, если были соблюдены все правила лечения и реабилитации. В других случаях восстановление происходит не в полном объеме.
Пациентам приходится ограничивать себя в нагрузках, соблюдать охранительный режим. Бывают смертельно опасные осложнения, поэтому больным необходимо регулярно делать рентген грудного отдела позвоночника.
В целях профилактики, требуется соблюдать осторожность при выполнении тяжелых работ, объективно оценивать свои физические возможности. В рацион следует включить продукты, богатые кальцием и другими микро и макро элементами, витамином Д.
Cамое главное — необходимо своевременно обращаться за врачебной помощью при заболеваниях опорно-двигательного аппарата и других внутренних органов.
Читайте также:

