Паукообразные гемангиомы или сосудистые звездочки
Ярко-красная сеточка из капилляров, появившаяся на лице, в медицине называется паукообразная гемангиома. Не стоит пугаться образования — это доброкачественная опухоль, часто проходит самостоятельно. В норме в человека допускается появление единичных гемангиом. Если же на теле их много, стоит пройти обследование у дерматолога, может понадобиться осмотр у гастроэнтеролога и эндокринолога.
Причины появления и внешний вид
По виду звездчатая гемангиома представляет собой красную папулу до 2 мм с сосудами — отростками, которые по форме похожи на паучка. В диаметре образование достигает до 1,5 см. При нажатии на папулу, паукообразная структура обесцвечивается, чувствуется пульсация, что подтверждает артериолярную природу. Частое место локализации — лицо, шея, руки, плечи.
Врачи выделяют такие причины появления гемангиом:
Течение паукообразной гемангиомы
Паукообразная гемангиома не причиняет боли и вреда человеку, вызывает только эстетический дискомфорт, поэтому удаление не обязательно. Невусы, появившиеся во время беременности, проходят зачастую самостоятельно. Опасность несут только паукообразные гемангиомы, образовавшиеся на печени, сердце, головном мозге. В случае их разрыва человеку грозит летальный исход.
Дети, как и взрослые, страдают сосудистыми образованиями. До 70% детей страдают от гемангиом сразу после рождения. Девочки больше склонны к этой патологии. Позитивной стороной является то, что детские гемангиомы в 90-та случае из 100 проходят сами через 2―3 года. Обязательно стоит наблюдаться у педиатра. Он поможет определить причину, вид, скорость разрастания новообразования и дальнейшие действия. Среди причин невусов у детей выделяют:
- употребление антибиотиков, сильных лекарств матери при вынашивании плода;
- инфекционные болезни беременной женщины;
- будущие мамы ― старше 35-ти лет;
- плохая экологическая обстановка;
- многоплодная беременность.
Хоть гемангиомы и не считаются страшной болезнью, но консультация у дерматолога обязательна. Врач при осмотре определит нюансы протекания болезни. С помощью пальпации установит структуру и площадь образования. Диагностических трудностей не возникает, но в сложных случаях назначают ультразвуковое исследование. Для точности может понадобиться инструментальное исследование — томография, биопсия.
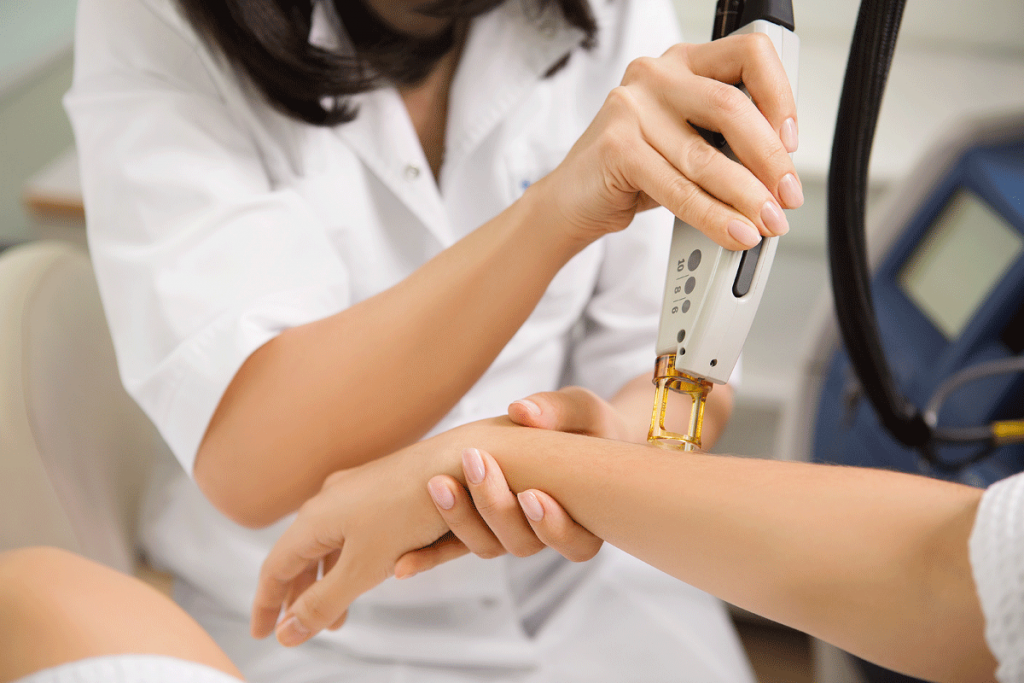
Лечение паукообразной гемангиомы не является обязательным: всё зависит от пожеланий пациента и патогенеза новообразования. Вернуться к оглавлению
Лечение болезни
Паукообразный невус — доброкачественная опухоль, поэтому лечение носит исключительно косметологический характер. Универсальных мазей или таблеток в медицине против паукообразных невусов нет. Лечение направлено на удаление сосудов. С нынешними аппаратами риск получить осложнения в виде рубцов или шрамов, минимальный.
Прогнозы и последствия
- месторасположение;
- скорость развития;
- время начала лечебной терапии.
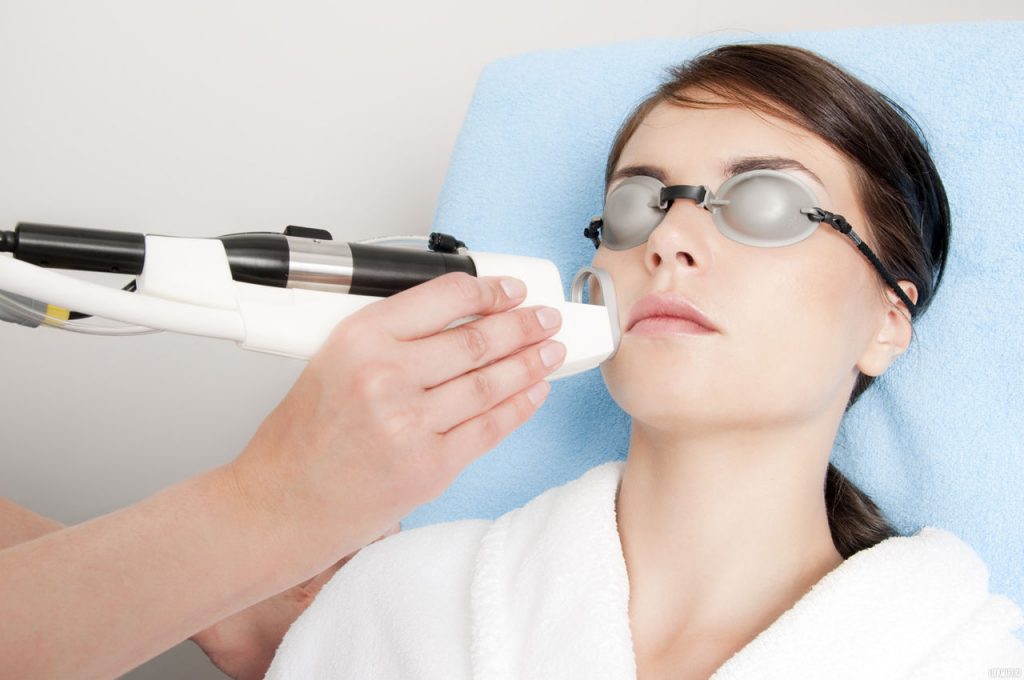
Прогноз после лечения паукообразной гемангиомы благоприятный, но иногда возможны рецидивы.
При неправильно назначенном лечении возможно поражение здоровых тканей, опухоль может перерасти в злокачественную, грозит попадание инфекции в организм. Если же вовремя поставили диагноз и правильно назначили препараты, прогнозы оптимистичны — невусы полностью излечиваются, не оставляя дефектов и осложнений. Не стоит откладывать поход к дерматологу при первых признаках этого недуга, ведь состояние кожи важный признак благосостояния человека.
Паукообразная ангиома (Nevus araneus) представляет собой бессимптомную розовую папулу, которая способна обесцвечиваться и представляет собой расширенную центральную артериолу с очень тонкими радиальными ответвлениями. Сильное нажатие на центральный сосуд выталкивает кровь и обесцвечивает очаг.
Паукообразные ангиомы обнаруживают у 10-15% здоровых взрослых и детей. Очаг представляет собой не неоплазму, а скорее расширение ранее существовавшего сосуда.
Как выглядит паукообразная гемангиома
Как выглядит типичная паукообразная гемангиома показано на фото. Обнаруживается центральная слегка приподнятая ярко-красная сосудистая папула, от которой радиально отходят тонкие кровеносные сосуды. При сильном нажатии отходящие сосуды легко обесцвечиваются, центральная папула обесцвечивается менее быстро. Пульсация центральной папулы при нажатии подтверждает артериолярную ее природу.
Паукообразные ангиомы чаще всего встречаются на лице, а также на шее, верхней части туловища и плечах у взрослых. У детей очаги часто наблюдаются на кистях и пальцах.
Паукообразные ангиомы формируются артериолами (тело паука), которые становятся более выраженными у поверхности кожи, а также отходящими от артериол капиллярами (ножки паука). При сильном нажатии очаги обесцвечиваются. Они чаще встречаются на открытых поверхностях лица и рук.
Паукообразные ангиомы заметно чаще встречаются при беременности и на фоне хронического заболевания печени. Предполагается, что паукообразные ангиомы имеют место в состоянии относительного избытка эстрогенов. Очаги, возникающие во время беременности, разрешаются после родов.
Очаги, встречающиеся у пациентов с заболеванием печени, персистируют. Другие признаки хронического заболевания печени, такие как гинекомастия, атрофия яичек, пальмарная эритема, асцит и, возможно, желтуха, могут также присутствовать.
Диагностика паукообразной гемангиомы
Биопсия кожи показана в редких случаях диагностики паукообразной гемангиомы, обнаруживается центральная артериола, поднимающаяся в сосочковый слой дермы, образуя субэпидермальное колбообразное расширение. Артериолы с тонкими стенками отходят радиально в сосочковый слой дермы и разветвляются на мелкие капилляры.
Ассоциация между паукообразными ангиомами и хроническим заболеванием печени преувеличена. Если при клиническом осмотре предполагают хроническое заболевание печени, необходимы лабораторные анализы на функцию печени, включая серологическое исследование на вирусный гепатит.
Дифференциальную диагностику паукообразной гемангиомы проводят с такими заболеваниями как:
- Мелкие базально-клеточные карциномы (у взрослых).
- Телеангиэктазии (хотя они похожи по размеру и цвету, у них отсутствуют центральная папула и отходящие от нее сосуды, как это наблюдается при паукообразных ангиомах).
Течение и прогноз
Паукообразные ангиомы, возникающие во время беременности или у детей, имеют тенденцию к спонтанному исчезновению в течение 3-4 лет.
Лечение паукообразной гемангиомы
Пациентов следует уверить в том, что паукообразные ангиомы являются распространенными доброкачественными очагами. Если очаг персистирует и косметически беспокоит пациента, его можно лечить либо пульсирующим лазером на красках, либо электрокоагуляцией. Пациенту следует разъяснить, что лечение является косметической процедурой и что существует незначительный риск депигментации и рубцевания, а также указать на возможность рецидива очагов.
"Сосудистая звездочка в виде паучка или паукообразная гемангиома" и другие статьи из раздела Новообразования кожи

- Лечение сосудистых поражений
- КТР-лазер
- Склеротерапия
- Виды сосудистых поражений
- Гемангиомы
- Ангиодисплазии
- Телеангиэктазии
- Фото после лечения
Сосудистые звёздочки и другие поражения кожи являются косметической проблемой, которая не влияет на продолжительность жизни, но может влиять на ее качество. Нередко эти сосудистые поражения вызывают у человека неудовлетворенность своим внешним видом, а подчас даже приводят к тяжелым переживаниям, вплоть до депрессии.

Развитие медицинской лазерной техники позволило более эффективно и безопасно воздействовать на различные сосудистые поражения кожи. На сегодняшний день лазерная терапия стала в большинстве случаев безальтернативным методом лечения данной патологии. Наилучшие результаты лазерная коагуляция показала в лечении гемангиом, ангиодисплазий и телеангиэктазий различной локализации.
В нашей клинике используется КТР-лазер , который является представителем последнего поколения селективных сосудистых лазерных аппаратов. Принцип его действия основан на том, что в момент вспышки лазерного света происходит повреждение сосудистой стенки с последующим уменьшением просвета сосуда и его исчезновением. При этом окружающие ткани остаются неизменёнными. После проведения лечения не остается следов, рубцов, что очень важно, особенно при локализации поражений на лице. К числу прочих преимуществ перед другими методами лечения следует отнести отсутствие необходимости обезболивания, небольшую продолжительность процедур и высокую эффективность.

КТР-лазер — это лазерный аппарат на основе Nd:YAG-лазера с удвоенной частотой. Этот аппарат имеет длину волны лазерного света 532 нметра, импульс длительностью 2-50 мсекунд и диаметр пятна 1-7 мм. Для того, чтобы понять принципы действия лазерного излучения на сосуды, следует объяснить некоторые принципы фото- и термофизики.
В коже человека содержатся так называемые хромофоры — группы атомов, которые избирательно поглощают определенный спектр электромагнитного излучения. Основными хромофорами кожи являются гемоглобин, его производные и меланин. Пик поглощения гемоглобина — 577 нм — лежит в желто-зеленом диапазоне видимого света, в отличие от меланина, пик поглощения которого лежит в глубоком инфракрасном спектре. То есть, лучи желто-зеленого спектра будут поглощаться, большей частью, сосудами и значительно меньше — меланином.
Поглощенная световая энергия, преобразуясь в тепловую, вызывает повреждение сосудистой стенки, в результате чего происходит сужение, а затем и полная облитерация сосудов. В этом заключается теория селективного фототермолиза, предложенная Андерсоном (Anderson) и Перриш (Perrish) в 1983 году.

Первые попытки лечения сосудистых звёздочек методом склеротерапии предпринимались еще более ста лет назад, но результат лечения оставлял желать лучшего. Наиболее активно склеротерапия стала применяться с начала 60-х годов. Большую роль в этом сыграл Джордж Феган (G. Fegan).
Склеротерапия заключается во введении специального раствора (склерозанта) в просвет сосуда. После введения склерозанта необходимо создать компрессию на склерозируемые сосуды с помощью эластичных бинтов или специального компрессионного трикотажа.
Продолжительность непрерывной эластической компрессии зависит от диаметра склерозируемых сосудов, и может колебаться от 2 до 15 дней. Под воздействием склерозанта происходит денатурация белков сосудистой стенки и разрушение сосуда.
Неотъемлемой частью склеротерапии является компрессионный трикотаж, который, как правило, одевается сразу после выполнения процедур.
Виды сосудистых поражений кожи

Гемангиомы — это доброкачественные опухоли, представленные очаговым разрастанием эндотелиальных клеток (ангиобластов). Они встречаются у 2-12% новорожденных. Преобладают у девочек в соотношении 3-7:1. Вероятность появления гемангиомы у доношенных детей составляет 10-12% и повышается до 20% у недоношенных.
Гемангиомы проходят стадии роста и регрессии. Они могут отсутствовать при рождении или иметь небольшие размеры и часто остаются незамеченными врачами и родителями. Вскоре после рождения они проходят пролиферативную фазу, характеризующуюся быстрым ростом, которая продолжается несколько месяцев. Затем опухоли вступают в стадию стабилизации. В последующем часть гемангиом могут самостоятельно регрессировать и полностью исчезают к пяти, реже — к десяти годам.

Другая часть может оставаться и даже прогрессировать с возрастом, создавая значительные косметические дефекты. Кроме того, они могут приводить к таким осложнениям как кровотечение, изъязвление, вторичное инфицирование. А крупные капиллярные гемангиомы и смешанные гемангиомы могут приводить к депонированию тромбоцитов и тромбоцитопении с развитием синдрома Казабаха-Мерритт. Глубоко расположенные гемангиомы, особенно с локализацией на слизистых оболочках полностью не рассасываются.

Гемангиомы могут располагаться на любом участке тела, но чаще они встречаются на голове и шее (60%), на туловище (25%) или конечностях (15%). Внешний вид их также может варьировать в зависимости от уровня вовлечения дермы, глубины поражения, локализации, стадии эволюции.
Для лечения, в большинстве случаев, применяют коагуляцию КТР-лазером. Наиболее эффективным его применение наблюдалось у детей с капиллярной гемангиомой в возрасте до 1 года. При воздействии на опухоли в самом начале стадии роста, как правило, для полного исчезновения гемангиомы требуется 1 - 3 процедуры.
Ангиодисплазии относятся к порокам развития сосудов. Они состоят из диспластических сосудов, заполненных эндотелием. Ангиодисплазии встречаются у 0,3—1% новорожденных детей.

Сосудистые пороки развития классифицируются по размеру и типу сосудистых каналов и по характеристикам протекания в них крови или лимфы. Например капиллярные, венозные, лимфотические ангиодисплазии и т.д..
Капиллярные ангиодисплазии чаще всего локализуются на лице в зоне иннервации тройничного нерва. Кроме косметического дефекта они нередко осложняются кровотечениями. Располагаясь на слизистой оболочки рта, глотки и гортани могут затруднять прием пищи и дыхание. А локализация в параорбитальной области может приводить к нарушению зрения и слепоте.
Сосудистые пороки никогда самопроизвольно не исчезают, а нередко даже прогрессируют. Исключение составляет невус Унны, который располагается по задней поверхности шеи и, как правило, с годами исчезает. Наиболее часто встречаемая патология из этой группы — это капиллярная ангиодисплазия. В литературе ее часто называют пламенеющий невус или винное пятно. Она обнаруживается примерно у 0,3% новорожденных и выглядит как пятно красного или фиолетового цвета неправильной формы. С возрастом обычно появляются папулы или узлы, еще более уродующие больного. Размеры винного пятна иногда достигают, чуть ли не половины тела.
Для лечения капиллярных ангиодисплазий наиболее оптимальным методом является лазерная коагуляция КТР-лазером.


Термин телеангиэктазии впервые предложил г-н Фон Граф (Von Graf) в 1807 году, используя его для описания поверхностного сосуда кожи, видимого человеческим глазом. Как правило, это сосуды, диаметр которых составляет от 0,1 до нескольких миллиметров.
В основе появления телеангиэктазий, если они не являются следствием некоторых заболеваний, лежит наследственность. Однако следует заметить, что большое значение в этом процессе имеют некоторые внутренние и внешние факторы, такие, например, как нарушения оттока в венозной системе, солнечная радиация, гормональные факторы. Гормональное влияние в развитии телеангиэктазий хорошо известно. Особенно велико влияние эстрогенов. Установлено, что у трети женщин впервые расширение сосудов появляется во время беременности. Иногда часть из этих сосудов самостоятельно исчезает на 3-6 неделе после родов. Установлена также связь возникновения телеангиэктазий с приемом пероральных контрацептивов.
Телеангиэктазии происходят из поверхностных капиллярных петель. Они могут быть разного цвета: красного, синего, темно-фиолетового, а также отличаться по диаметру. Размер и цвет телеангиэктазии во многом определяется ее происхождением.
Так, красные тонкие телеангиэктазии, не выступающие над поверхностью кожи, и диаметр которых обычно не превышает 0,2 мм, как, правило, развиваются из капилляров и артериол.
Существует много классификаций телеангиэктазий. В клинической практике удобна классификация Редиш (Redisch) и Пельцер (Pelzer), которая разделяет их на 4 типа:
Простые или синусовые (линейные);




Звездчатые или паукообрзные;


Пятнообразные или пантиформные.


Для лечения телеангиэктазий используют различные методики, в зависимости от их локализации, типа, диаметра сосудов. Чаще приходится применять комбинированное лечение, включающее в себя лазерную коагуляцию КТР-лазером и склеротерапию.
Мелкие сосуды человека страдают от большой нагрузки, неправильного образа жизни, нарушений функционирования организма. В плохом состоянии они могут лопаться и закупориваться, а также расширяться и растягиваться, что внешне выглядит как сосудистые звездочки.

Описание и симптоматика
Такое аномальное состояние сосудов имеет несколько названий, помимо официального. Места их локализации называют сосудистыми звездочками, а также звездчатыми гемангиомами или (из-за внешней схожести с паутиной/пауком) паукообразными невусами. Этимология же официального медицинского названия телеангиэктазии, или ТАЭ, следующая: греческие корни — телос (в переводе — окончание), ангион (сосуд), эктасис (растягивание).
Из самого названия вытекает описание природы сосудистых звездочек. Это протекающее без воспалительного процесса растягивание/расширение в течение длительного времени сосудов верхних слоев кожи. То есть венул, артериол и капилляров диаметром не более нескольких миллиметров, расположенных между гиподермой (самый глубокий слой кожи) и эпидермисом (наружный слой кожи).
Внешнее проявление (клиническая картина)
Наиболее часто сосудистые звездочки, то есть сосуды с нарушенным состоянием, растянутые или расширенные, появляются на лице и на конечностях, чуть реже на слизистых. В самых редких случаях местами локализации телеангиэктазии являются слизистые оболочки органов желудочно-кишечного тракта и дыхательной системы.
По внешним признакам, так называемой клинической картине, сосудистых звездочек, которые достаточно заметны на коже, выделяют несколько типов ТАЭ по разным характеристикам. К примеру, в зависимости от количества, различают единичные и множественные очаги сосудистых звездочек. А по расположению — сосредоточенные локально и широко распространенные.
Кроме того, в случае, если сосуды, которые видны под кожей, имеют красноватый оттенок, достаточно тонкие и не выступают над кожей, то вероятно, это аномалия капилляров или артериол. Если же цвет локализации телеангиэктазии ближе к синеватому, а сосуды большего диаметра и выступают — это свидетельствует о расширении венул. Таков признак разделения ТАЭ на виды по происхождению.
Также по внешним очертаниям различают простые (линейные), древовидные, паукообразные (звездчатые) и пятнистые сосудистые звездочки. Последнее, к слову, может быть одним из симптомов нарушения диффузных процессов, происходящих в ткани. Также в отдельный вид телеагниэктазии выделяют кровоточащие сосудистые звездочки. 
Фото: Depositphotos
Причины возникновения ТАЭ
Помимо предрасположенности (наследственной) к аномалии развития и состояния сосудов, называемой ТАЭ, медиками установлены следующие факторы, способные обуславливать её возникновение:
- наличие в анамнезе нарушений работы печени и органов эндокринной, сердечно-сосудистой системы, а также таких заболеваний, как синдром Луи-Бар, болезнь Рандю-Ослера или же ангиоматоз;
- помимо этого сосудистые звездочки могут сигнализировать о диатезе (у детей) и о заболеваниях внутренних органов, о возможном мастоцитозе, дерматите, базально-клеточном раке;
- нарушение гормонального фона крови (потому нередко беременность и прием гормональных препаратов провоцируют появление ТАЭ);
- злоупотребление ультрафиолетом и механические повреждения кожного покрова (порезы, травмы);
- к факторам риска относятся также пол и возраст (наиболее часто сосудистые звездочки появляются у женщин и в пожилом возрасте);
- немаловажным фактором является и образ жизни, конституционные особенности.

Фото: Depositphotos
Особенности профилактики и лечения
В случае, если сосудистые звездочки доставляют большой дискомфорт (эстетический) то специалисты могут предложить несколько кардинальных способов решения проблемы. Это методы хирургического вмешательства и удаления ТАЭ, основанные на уменьшении диаметра расширенных сосудов: электрокоагуляция, фотокоагуляция, коагуляция с помощью лазера, склеротерапия и озонотерапия.
Также в борьбе с телеангиэктазией весьма эффективными оказываются народные средства, в первую очередь наружное применение мазей, составов с уксусом, отварами трав, растительными соками и эфирными маслами. А профилактикой появления сосудистых звездочек является активный образ жизни, избегание неудобной обуви и регулярное выполнение зарядки/разминки при малоподвижном образе жизни, длительном пребывании в одной позе.






Паутинчатая ангиома (naevus araneus, сосудистая звездочка, звездчатая гемангиома, паукообразный невус) — это доброкачественное сосудистое неообразование, своеобразная телеангиэктазия в верхних слоях кожи. В центре ее находится мелкая красная папула, соответствующая питающей артериоле, от которой радиально отходят расширенные извитые капилляры. Диаметр ангиомы достигает 1,5 см. Обычно это одиночное образование. Излюбленная локализация паукоообразной гемангиомы — лицо, предплечья и кисти. Нередко их обнаруживают и у здоровых людей, чаще у лиц женского пола.
Симптомы паутинчатой ангиомы:
Основным симптомом сосудистой ангиомы-это поражение кровеносных сосудов, которые могут иметь следующие характеристики.
- Они могут иметь красную точку в центре ангиомы, размером до 5 мм.
- При нажатии на нее она исчезает(светлеет), а когда вы исключите давление, она вернется.
- Паутинчатая ангиома чаще всего появляется на шее и лице (особенно у детей), но также могут быть обнаружены на ушах, руках и туловище.
- Как правило данное образование одиночное, но может быть и множественное.
- Они небольшие и их размеры варьируются от одного до десяти миллиметров.
Причины:
Точные причины появления ангиомы не известны, но существуют некоторые факторы, которые, могут ее вызывать:
- Травма в области лица и шеи (царапины, укусы насекомых, расчесывания и т.д.)
- Длительное воздействие солнечного света.
- Аллергические реакции.
- Наследственность.
- Изменение уровня эстрогенов у женщин.
- Люди имеющие заболевания печени.
- Беременность.
- Применение гормональных препаратов.
- Лечение стероидными препаратами в течение длительного периода времени.
- Наличие инфекционного гепатита.
- Заболевания щитовидной железы.
Лечение:
Вы должны обратиться за медицинской помощью, если:
- Произошла повторная травматизация данного участка (кровотечение или ускорение роста).
- При наличии 5 и более паутинчатых ангиом на теле человека, показано обследование печени.
- Вы заметили, что паутинчатая ангиома начинает менять цвет или увеличиваться.
Паутинчатые ангиомы –это неэстетично, поэтому их нужно лечить, используя один из этих методов:
#Сосудистые_звездочки чаще всего возникают на лице - на коже носа, щек. Внешне они напоминают звезды: в центре - красная точка, от неё в виде лучиков отходят в стороны мелкие расширенные сосуды красного цвета.
Если в норме #капилляры кожи имеют очень маленький диаметр и увидеть их невозможно, то при формировании сосудистой звездочки они расширяются в десятки раз - до 0,1 мм и более, становятся видны невооруженным глазом, как и расширенные сосуды прикуперозе.
В медицине сосудистые звездочки называют звездчатыми телеангиоэктазиями, паукообразными телеангиоэктазиями и звездчатыми ангиомами.
Сосудистая звездочка на лице
Сосудистые звездочки могут возникать в любом возрасте, часто встречаются у детей. Они могут возникать:
после травмы кожи, например, после выдавливания угрей;
после интенсивного ультрафиолетового облучения, повреждающего стенки сосудов;
при заболеваниях некоторых внутренних органов, например, печени;
на фоне гормональных изменений, под влиянием эстрогенов, например, во время беременности, при приеме гормональных противозачаточных средств;
самопроизвольно, без видимых причин.
Какой-либо угрозы для здоровья единичные звездчатые гемангиомы не представляют и являются исключительно косметическим дефектом. Беспокоиться о внутренних причинах, вызывающих их появление, стоит только, если они появляются быстро и в большом количестве.
В ряде случаев, например в раннем детском возрасте, после беременности, сосудистые звездочки могут рассасываться самопроизвольно, без лечения. Но, если они не проходят в течение полугода, надеяться на их самоизлечение не стоит.
Каких-либо средств, которые были бы эффективны для консервативного лечения звездчатых телеангиэктазий (кремов, мазей) не существует. Поэтому лечение сводится к удалению расширенных сосудов.
Выбор метода удаления или лечения зависит от степени расширения капилляров, затронутой площади кожных покровов и места локализации. Решая, как убрать сосудистые звездочки, нужно помнить, что только специалист по клинической или косметический флебологии может принять разумное обоснованное решение. Лишь профессиональный и комплексный подход, учет всех составляющих здоровья и красоты, полная картина о состоянии сосудов могут привести к успешному лечению.
#Электрокоагуляция
Суть этого метода заключается во введении микроэлектрода в расширенный сосуд. Токи высокой частоты вызывают сильное разогревание электрода, а затем крови и прилегающих тканей. Свертывание крови и тканей приводит к склеиванию стенок сосуда, так называемому склерозированию. Сосуд становится непроникаемым для кровотока и через некоторое время рассасывается, а звездочка исчезает.
Электрокоагуляция эффективно устраняет звездочки, но имеет несколько недостатков и побочных явлений. При введении электрода есть риск не попасть в сосуд и повредить разогревом соседние области. Поэтому побочным эффектом процедуры могут стать локальный ожог и рубцы. Нормально проведенная процедура в любом случае вызывает покраснение и зуд обработанного участка, которые проходят через несколько дней. Противопоказанием для удаления сосудистых звездочек методом электрокоагуляции является наличие у пациентов металлических штырей и скоб, скрепляющих кости.
#Лазерная_коагуляция
Принцип действия тот же, что и при электрокоагуляции, но разогрев стенок сосуда и крови вызывает лазерный луч. Далее сосуд закупоривается и через некоторое время рассасывается. При диаметре сосудов менее 0,5 мм лазерная методика дает хорошие результаты. Лазурный луч с помощью специальных насадок точно фокусируется в зоне звездочки. Это позволяет избежать ожога соседних тканей и делает процедуре менее болезненной.
Новейшие лазеры могут с высокой степенью точности определять глубину и диаметр участка лечения. Выбор длины волны луча позволяет варьировать силу излучения и его воздействия на гемоглобин крови и меланин. Это важный критерии качества работы лазера. Поглощение лазерной энергии меланином снижает эффективность действия на капилляры и повышает вероятность ожога. Кроме того, современные лазерные установки имеют встроенную систему охлаждения для снятия болевых ощущений.
С помощью лазерной коагуляции можно полностью устранить локальные звездочки, а обширные зоны расширения капилляров сделать гораздо бледнее. Процедура длится от 5 до 10 минут. Для удаления одной ангиоэктазии необходимо 1-3 сеанса, в редких случаях до 5. Обычно их проводят с интервалом 7-10 дней.
Противопоказания для удаления лазером сосудистых звездочек также имеются. Лазер плохо воздействует на смуглую и загорелую кожу. Это объясняется наличием в ней меланина, который хорошо поглощает энергию луча, приводит к нагреванию и ожогу. Поэтому вскоре после солнечных ванн не рекомендуется удалять звездочки. Эти особенности кожи могут привести к покраснению, а затем обесцвечиванию участка, повергнутого обработке. Но шрамов на коже после лазерного удаления не остается, так как избирательность луча делает процедуру менее травматичной и дает самый хороший косметический эффект.
Среди противопоказаний для этого метода можно назвать прием некоторых видов антибиотиков, в частности, тетрациклинового ряда.
#Фотокоагуляция
Зона проявления звездочек при фотокоагуляции нагревается специальными лампами. Этот метод используется реже в силу его неизбирательности и большой травматичности для соседних участков кожи.
#Склеротерапия
Склеротерапия применяется даже в тех случаях, когда диаметр расширения достаточно велик – более 0,5 мм. Именно этот показатель служит аргументом в пользу данного метода, хотя косметический эффект от лазерной коагуляции лучше. Метод склеротерапии заключается в пломбировании сосуда, питающего звездочки. Для этого в сосуд вводится специальное вещество – склерозант, которое повреждает стенки, и они склеиваются, а затем рубцуются. Наполнение капилляров, образующих звездочки, прекращается, и поверхность кожи светлеет.
Как и другие методы, склеротерапия требует высокого профессионального уровня специалиста. Возможные осложнения – индивидуальная непереносимость препарата, передозировка или введение склерозанта мимо сосуда. Проведение склеротерапии налагает некоторые ограничения: после процедуры нужно ограничить физическую активность, носить давящие повязки и компрессионное белье в течение периода, который укажет доктор, обычно от одного до нескольких дней.
#Озонотерапия
Этот метод можно назвать лечебным, в том смысле, что сосудистые звездочки не удаляются, а исправляются. В сосуды вводят под давлением озоно-кислородную смесь и добиваются их расправления. Кровоток нормализуется, и звездочки пропадают. Этот способ не всегда применим, так изменения в сосудах могут быть слишком серьезными и не поддаются лечению.
Профилактика
Советы по профилактике сосудистых звездочек очень просты. Отчасти они помогают устранить причины расширения сосудов.
Снизить нагрузку на нижние конечности. Для этого нужно стараться не носить обувь с неудобной колодкой и слишком высокий каблук.
Избегать неудобных поз, не сидеть закинув ногу на ногу, так как в этой позе сосуды пережаты.
Вести активный образ жизни.
При необходимости долго сидеть или стоять во время работы уделять время для разминки.
При наследственной предрасположенности к варикозу избегать тяжелых физических упражнений, нагружающих ноги.
Вечером практиковать кратковременное обливание ног холодной водой для тренировки сосудов.
Сосудистые звездочки, доставляющие неприятности как косметический дефект, легко лечатся современными методами в условиях косметической клиники. Однако ангиоэктазия зачастую – больше, чем просто внешний недостаток кожи. Прежде чем предпринять шаги к их удалению, следует провести обследование и убедиться, что они не являются симптомом серьезных заболеваний.
Читайте также:

