Отличие опухоли головного мозга доброкачественной от злокачественной опухоли
Образование опухолей в организме человека возможно в любом возрасте. Причин тому множество. Что такое опухоли, откуда берутся и как с ними бороться, учёным до конца не известно. Однако присутствует понимание, что опухоли бывают доброкачественные и злокачественные. Они обнаруживают разные последствия и симптомы, методы лечения также отличаются друг от друга.
Опухоль – это процесс изменения в тканях, при котором количество клеток увеличивается со стремительной скоростью. Опухоли делятся на две группы – доброкачественные и злокачественные.
Различия между доброкачественной и злокачественной опухолью
Опухоль доброкачественная – новообразование, причиной становится сбой в процессе деления клеток. Указанной опухоли свойственен медленный рост. Она хорошо лечится методом хирургического удаления и в большинстве случаев не приводит к рецидиву. Не распространяется на расположенные рядом органы, не метастазирует.
Доброкачественное образование может возникнуть в любом органе. В медицине применяется деление заболеваний на ряд видов:
- Аденома, или железистая опухоль. Образуется в органах, имеющих железистую ткань. К примеру, в слизистой оболочке матки и в прямой кишке, молочной либо щитовидной железа и пр.
- Атерома. Локализация такой опухоли возможна в любой области тела, где растут волосы (голова, область паха, нижняя часть лица и шея, спина). Причиной является закупоривание протока сальных желёз.
- Киста. Аномальная полость, образующаяся в органах либо тканях. Внутри вероятно наличие жидкости.
- Лимфангиома. Образование из лимфатических сосудов. Чаще развивается ещё в утробе. Локализация в любом месте. Обычно затрагивается шея, подкожная ткань. Возможны случаи возникновения в печени и почках, но редко.
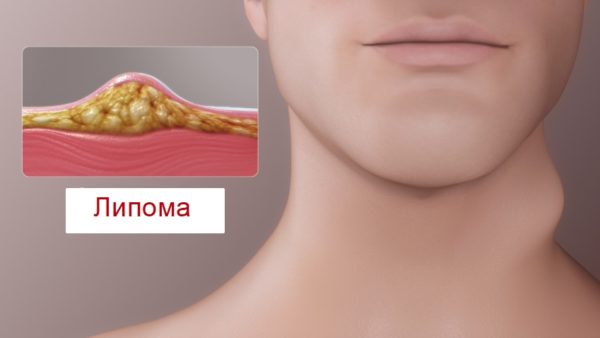
- Липома, или жировик. Новообразование в подкожных соединительных тканях, вероятно распространение глубже. Часто локализуется в области плеч и внешней части бёдер, где жировой ткани сравнительно мало.
- Менингиома. Опухоль тканей, окружающих головной мозг. Области локализации: у основания мозга, над ним и между полушариями.
- Миома. Новообразование, клетки которого растут из незрелой мышечной ткани.
- Неврома. Образуется из нервных клеток. Причина чаще травматическая, т.е. в области рубца происходит уплотнение нерва.
- Папиллома. Образования на слизистой поверхности либо поверх кожи, вызванные папилломавирусом. Визуально обладает формой сосочка, выпирающего над поражённой поверхностью.
- Остеома. Опухоль, сформированная в костных тканях.
- Фиброма. Новообразование из соединительных клеток. Как правило, выпирает над кожным покровом и имеет светло-розовый оттенок.
Злокачественная опухоль, или рак, характеризуется неконтролируемым клеточным делением и представляет угрозу жизни человека. Злокачественные клетки легко отсоединяются от опухоли и по кровеносным сосудам распределяются по организму. При попадании в орган появляется новое образование. Так происходит метастазирование. Вдобавок раковые клетки способны разрушать и расположенные вблизи ткани. После завершения терапии злокачественная опухоль может снова появиться, т.е. рецидивировать.
Раковые новообразования принято разделять на группы в зависимости от клеток, из которых те формируются. Примеры:
- Глиома. Злокачественное образование центральной нервной системы. Поражает клетки спинного и головного мозга.
- Карцинома. Собственно рак, развивается из тканей любых органов, а также слизистых и кожного покрова.
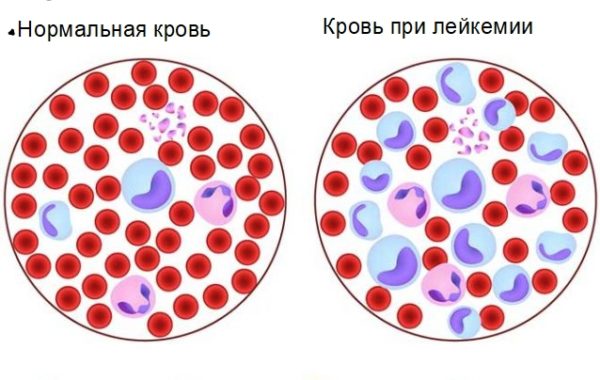
- Лейкоз, или лейкемия. Онкология, поражающая клетки кроветворной системы.
- Лимфома. Раковое заболевание тканей лимфосистемы.
- Меланома. Злокачественное новообразование на коже, происходящее из клеток пигментных пятен, преимущественно в местах, где концентрируется синтез пигмента меланина.
- Саркома. Встречается редко. Образуется из клеток мягких либо костных тканей. К мягким тканям относятся сухожилия, мышцы и жиры.
- Тератома. Поражает первичные половые клетки, в результате образуется опухоль яичников у женщин либо яичек у мужчин.
Симптоматика опухолевых заболеваний
- боли;
- кровотечения;
- повышенная температура тела;
- резкое снижение веса;
- ощущение внутреннего давления на органы;
- тошнота.
При появлении новообразования на коже либо на участке, доступном пальпированию, наличие легко определить при осмотре.
Не секрет, что доброкачественные опухоли способны перерождаться в злокачественные. Указанный процесс получил название малигнизации.
Процесс озлокачествления обычно проходит при запущенности заболевания, тогда возможны уже более серьёзные и болезненные симптомы:
- Странные выделения или кровотечения. Наличие крови в слюне, каловых или мочевых массах, кровянистые маточные выделения и прочие говорят о возможности развития рака тех или иных органов.
- Нарушения работы кишечника либо мочевого пузыря.
- Появление шишек или уплотнений на различных участках тела.
- Образование на кожных покровах. К примеру, язвы, появление бородавок, изменение родинок и родимых пятен.
- Изменения, связанные с состоянием горла. К примеру, постоянный кашель, хрипы в голосе, неприятные либо болевые ощущения во время глотания.
Перечисленные симптомы могут быть причиной онкологии, но не исключается и масса других заболеваний. Поэтому при любых изменениях в состоянии здоровья необходимо обратиться к врачу и пройти обследование. Возможно, понадобится сдать анализы на наличие раковых клеток.
Доброкачественное образование отличается от злокачественной опухоли процессом развития и периодом реабилитации, а именно:
Несмотря на большую разницу между явлениями, присутствуют и общие признаки:
К доброкачественным образованиям в организме приводит сбой на клеточном уровне. Клетка в здоровом организме живет в течение 42 часов. В это время она появляется, растёт и погибает. Вместо неё появляется новая, проходящая такой же путь. Если по каким-то причинам клетка не отмирает, и продолжает расти, то в этом месте образуется опухоль. К таким причинам относят:
- Вредные воздействия УФЛ, ядовитых паров и радиационных излучений.
- Чрезмерное употребление в пищу вредных продуктов и напитков: алкоголь, газированные напитки, продукты быстрого питания и полуфабрикаты.
- Сбои в режиме: нарушения сна, переутомление.
- Употребление наркотических веществ и табачных изделий.
- Нарушения гормонального фона и ослабление иммунитета.
- Механические повреждения: ушибы, растяжения, вывихи и переломы.
Злокачественные новообразования развиваются самостоятельно или при перерождении доброкачественных опухолей. Учёными доказано, что до 80% случаев онкологии зависят от влияния внешних факторов:
- Влияние канцерогенов химического или физического происхождения. Химические вещества влияют на организм, попадая с вредной пищей или в момент вдыхания опасных паров, к примеру, в случаях работы на вредных производствах. Физические канцерогены организм получает под действием излучений: ионизирующих или УФ-лучей.
- Генетика. Учёные связывают склонность к образованию онкологических заболеваний с наследственностью. К примеру, у близких родственников рак – вероятность заболевания у представителей следующего поколения увеличивается в три раза.
- Онковирусы. Ряд вирусов, совместно с другими физическими факторами, провоцируют развитие злокачественных новообразований.

В медицине определяется три стадии развития новообразований доброкачественного характера:
- Инициация. На этом этапе обнаружение заболевания происходит крайне редко, т.к. изменения происходят на уровне ДНК и не влекут за собой ухудшения самочувствия или других симптомов. Процесс мутации влияет на два гена, один из которых отвечает за продолжительность жизни клетки, а второй за её размножение. При мутации одного из генов формируется доброкачественное образование.
- Промоция. Здесь происходит активное размножение клеток, подвергшихся мутации. Ответственность за процесс несут опухолевые промоторы. Этап длится годами, не проявляя симптомов, что затрудняет диагностику заболевания, приводя к следующему этапу.
- Прогрессия. Эта стадия является решающей для пациента. Скорость роста измененных клеток увеличивается. Как правило, доброкачественное образование не несёт угрозы смерти, но влияет на расположенные по соседству органы, путём сдавливания и приводя к нарушению работы организма. Прогрессия содействует постановке диагноза, т.к. проявляемые на описанном этапе симптомы приводят пациента на обследование.
На этапе прогрессии появляется риск малигнизации. Ситуации способствуют внешние факторы, провоцирующие измененные клетки к стремительному росту.
Принято выделять четыре стадии развития онкозаболеваний:
- Первому этапу развития соответствует точная локализация. Образование расположено в конкретной области и не прорастает в соседние ткани.
- Опухоль продолжает расти и достигает больших размеров, но по-прежнему остаётся в пределах первоначальной области. Случаи появления метастазов наблюдаются исключительно в лимфоузлах расположенных рядом.
- Третья стадия характеризуется запуском процессов распада и прорастания в стенки органа. Регистрируется наличие метастазов в соседних лимфатических узлах.
- Четвёртая стадия соответствует прорастанию в соседние ткани и органы. Метастазы появляются в других органах.
Различия в диагностике
Отличия между злокачественной и доброкачественной опухолью наблюдаются не только в симптомах и развитии, но и при диагностике.
Как правило, доброкачественное образование не отличается симптомами, указывающими на необходимость визита к врачу. Обычно его диагностируют в ходе осмотра, связанного с другими жалобами или профилактикой.
Способы диагностики в таких случаях зависят от того, где находится образование и какой вид имеет. Чаще обнаруживается при обследовании на УЗИ и рентгеновских аппаратах. Далее при сборе необходимых анализов врач определяет, насколько опухоль опасна.
Если в ходе осмотра и сбора анамнеза симптомы, на которые жалуется пациент, наводят на подозрение онкологического процесса, терапевт даёт направление на обследование в онкоцентр.
Онкологи применяют ряд методов диагностики:
- Сбор анализов. У пациента берут кровь для проведения общего и биохимического анализа. Таблица значений, показывающих отклонения от нормы, помогает определить состояние органов. В случае обнаружения новообразования дополнительно берут биологический материал из области поражённого участка для проведения биопсии. Она является наиболее точным инструментом, помогающим определить вид мутационных клеток и проверить степень их озлокачествления. Полученные в итоге результаты помогают спрогнозировать дальнейшее развитие опухоли и подобрать наиболее подходящее лечение.
- Приборы для диагностики. Их выбирают из соответствия расположения подозреваемого новообразования.
Компьютерная томография. Метод диагностики на основе рентгеновского излучения. Информативный, но не всегда безопасный, т.к. пациент получает некоторую дозу облучения. Поэтому часто использовать такой метод не представляется возможным. На КТ проводят обследование лёгких, почек, суставов, головного мозга, брюшной полости и органов таза, при подозрении на наличие кисты (полостное образование).
Колоноскопия, бронхоскопия. Эти эффективные эндоскопические аппараты позволяют выявить опухоль на раннем этапе развития. С помощью колоноскопии обследуют прямую кишку. Бронхоскопия позволяет узнать состояние трахеи и бронхов.
МРТ. Определяет онкологию в областях: головной мозг, суставы, позвоночник, тазобедренные суставы, грудная клетка. Метод эффективен и безопасен. Основной плюс и различие в сравнении с КТ – это то, что нет никакой доли облучения организма, и можно беспрепятственно назначать обследование столько раз, сколько потребуется.
Маммография – способ подтвердить или исключить рак молочных желёз. Метод безопасен и не представляет риск ухудшения ситуации. К противопоказаниям относятся только беременность и лактация. На маммографии наличие затемненных участков говорит рентгенологу об изменениях в строении молочных желёз.
Рентген. Рентгенологическое исследование выявляет наличие опухоли в почках, печени, мочевом пузыре, лёгких.
УЗИ. Информативный метод, исследующий многие органы, кроме полых, как, к примеру, кишечник или лёгкие.
Опасности, связанные с развитием опухолей
Несмотря на то, что доброкачественные образования считаются безопасными, не стоит недооценивать болезнь. Как сказано выше, под влиянием вредных факторов опухоли перерождаются в рак. Также новообразования неопасного характера способны расти, влияя на другие органы, что приводит к нарушению работы организма.
Поэтому, чтобы избежать встречи с подобными заболеваниями, необходимо как минимум помочь организму и исключить из повседневных привычек:
- разрушительные привычки;
- нездоровое питание;
- малоподвижный образ жизни.
Человеческий организм способен приспособиться к голоданию. В процессе углеводного недостатка развивается кетоз, содействующий возобновлению поражённых клеток. Поэтому кето-диету прописывают в комплексе лечения.
К опухолям головного мозга относят все новообразования, локализованные в центральном спинномозговом канале и внутри черепной коробки. Развитие опухолей головного мозга связано с неконтролируемым делением клеток, их классификация зависит от таких факторов, как первичный фактор и клеточный состав.
Новообразование головного мозга может быть доброкачественным или злокачественным. Кроме того, все опухоли головного мозга классифицированы согласно определенным признакам:
- по возникновению;
- по гистологическому типу;
- по локализации;
- по Смирнову.
Врачи-онкологи, нейрохирурги и радиологи центра онкологии Юсуповской больницы при выборе эффективной методики лечения опухолей головного мозга принимают во внимание не только локализацию и тип новообразования, его особенности, общее состояние и возраст больного, но и вероятность развития интраоперационных и послеоперационных осложнений. Для лечения онкологических заболеваний головного мозга применяются самые прогрессивные методы, обеспечивающие максимальные результаты.
Классификация опухолей головного мозга по возникновению
Существуют различные виды опухолей головного мозга у взрослых людей, которые классифицируются по тем или иным признакам.
В первую очередь все опухоли мозга подразделяются на первичные и вторичные.
Первичную опухоль (например, первичная лимфома ЦНС) образует сама ткань головного мозга и прилегающая к нему: ткань черепно-мозговых нервов, мозговой оболочки, шишковидной железы, лимфоидная ткань или ткани гипофиза. Развитие данных новообразований связано с мутациями, которые приводят к появлению аномалий в ДНК клеток мозга.
Возникновение вторичных опухолей головного мозга чаще всего связано с метастатическим процессом из других органов, пораженных онкологическим заболеванием.
Доброкачественная и злокачественная опухоль головного мозга
Доброкачественная опухоль головного мозга (например, липома головного мозга) отличается относительно нормальным видом составляющих их клеток, медленным ростом, отсутствием распространения на другие органы и внедрения в ткани самого мозга. Несмотря на это, доброкачественная опухоль мозга может быть довольно опасной и в некоторых случаях угрожает жизни больного – при локализации опухоли в жизненно важном участке головного мозга доброкачественная опухоль в голове сопровождается сдавлением чувствительных нервных тканей, а также повышением внутричерепного давления.
Злокачественная опухоль мозга является патологическим процессом, для которого характерно бесконтрольное и безудержное размножение клеток. Злокачественные новообразования проявляются быстрым ростом, способностью к метастазированию, опухоль часто прорастает в близлежащие органы и ткани.
Злокачественность и доброкачественность – понятия довольно относительные. Некоторые злокачественные опухоли, по сути, имеют доброкачественное течение, которое может длится достаточно длительный срок.
Виды рака головного мозга по локализации
Локализация новообразования в головном мозге является важным фактором, в зависимости от которого зависит способ хирургического доступа к нему.
В соответствии с расположением опухоли головного мозга могут быть:
- внутримозговыми: их рост начинается в сером или белом веществе мозга. Супратенториальные поражают лобную, теменную и височную долю головного мозга, субтенториальные – ствол мозга, мозжечок, дно 4 желудочка (развивается опухоль продолговатого мозга, опухоль ствола головного мозга, опухоль ствола мозга, опухоль 4 желудочка головного мозга, опухоль мозжечка головного мозга, опухоль подкорковых узлов и среднего мозга);
- внемозговыми: развиваются в мягкой или твердой оболочке головного мозга, сосудах, костях черепа (возникает менингиома, невринома головного мозга).
Классификация опухолей головного мозга по гистологическому типу
- глиальная опухоль головного мозга;
- опухоль из нервной ткани;
- сосудистая опухоль (например, кавернома ствола головного мозга);
- опухоль оболочек мозга;
- тератома.
К глиальным опухолям головного мозга относят:
- астроцитому – доброкачественную опухоль из глиальной ткани с локализацией в полушариях мозга и мозжечке;
- олигодендроглиому – опухоль из глиальной ткани, не склонную к прорастанию в другие ткани с локализацией в полушариях головного мозга;
- эпендимому - эпендимома головного мозга является доброкачественной опухолью, локализованной в боковых или 4 желудочке;
- мультиформную глиобластому – данный вид опухоли диагностируется, как правило, у пациентов пожилого возраста;
- медуллобластому – опухоль, поражающую мозжечок, чаще всего её обнаруживают у детей;
- пинеалому – новообразование, поражающее шишковидную железу.
К опухолям, образованным из нервных тканей, относятся:
- невринома головного мозга (шваннома): опухоль образуют шванновские клетки или клетки оболочек нервных окончаний. Чаще всего данный тип заболевания имеет доброкачественный характер, однако иногда может быть злокачественным;
- нейрофиброма головного мозга – является, как правило, доброкачественным новообразованием, состоящим из шванновских, тучных клеток или фибробластов;
- опухоли, развивающиеся в области турецкого седла, например, из гипофиза.
Опухолью оболочек мозга является, например, менингиома головного мозга. Данная опухоль отличается медленным ростом и доброкачественным характером.
Тератомы являются раковыми новообразованиями, развивающимися из клеток с морфологическим строением, близким к стволовым клеткам. Чаще всего диагностируется у пациентов детского и молодого возраста.
Классификация опухолей головного мозга по Смирнову
Данная классификация предполагает разделение опухолей головного мозга на несколько видов в соответствии со зрелостью клеток и морфологическим признаком.
По степени зрелости опухоли головного мозга могут быть:
- зрелыми (например, эпендимома головного мозга);
- недозрелыми (например, ганглиобластомы головного мозга);
- незрелыми (например, медуллобластома головного мозга).
Кроме степени зрелости данная классификация строится и по морфологическому признаку, сочетая в себе классификацию по локализации и гистологическую классификацию.
Лечение опухолей головного мозга в Юсуповской больнице
Лечение опухолей головного мозга в онкологическом центре Юсуповской больницы проводится с применением самых передовых безоперационных методик:
- стереотаксической радиохирургии – позволяющей удалить опухоли небольшого размера за один сеанс;
- лучевой терапии с использованием установок последнего поколения, новейших линейных ускорителей и систем, обеспечивающих максимальную безопасность и эффективность терапии и др.
В случае, если хирургическое лечение неизбежно, его производят лучшие специалисты, виртуозно владеющие всеми технологиями и методами интервенционной нейрорадиологии и современной нейрохирургии. Врачи центра онкологии Юсуповской больницы прикладывают все усилия, чтобы использовать щадящие малоинвазивные методы и операции с трансназальным доступом, для проведения которых не требуется разрез в черепе.
Благодаря инновационному оборудованию центра онкологии у врачей имеется возможность выполнения качественной диагностики и проведения эффективного лечения опухолей головного мозга с помощью нехирургических или малоинвазивных методов.
Параллельно с нейрохирургами в лечении пациентов с опухолями головного мозга принимают участие неврологи, онкологи, радиологи. Пациенту обеспечивается поддерживающая терапия и квалифицированная психологическая поддержка.

Доброкачественную опухоль можно считать злокачественной, если она расположена в критической области мозга, или её размер опасен для жизни. Первичные опухоли головного мозга образуются в пределах мозга. Вторичные или метастатические опухоли головного мозга развиваются из клеток, которые мигрировали от ракового образования в пределах тела и достигли мозга. Метастатические опухоли головного мозга всегда считают злокачественными, так как они развиваются от злокачественных клеток и растут очень быстро.
Опухоли головного мозга обычно вызываются изменением в генетической структуре нервных клеток, причем мутация может наступить в любой момент жизни. Эти мутации приводят к образованию изменённых нервных клеток. Если у изменённых клеток будет злокачественный потенциал, то они сформируют опухоль, когда они начнут делиться.
Изменения в генетической структуре клеток мозга могут быть унаследованы, вызваны окружающей средой или другой причиной - точный ответ о причинах развития опухолей ученые не знают. В целом, низкий процент (5 % первичных опухолей головного мозга связан с одними только унаследованными генами. Однако, определенные типы опухолей головного мозга, такие как мультиформная глиобластома (glioblastoma multiforme), часто связываются с унаследованными генами.
Возможные проверки при диагностики опухолей мозга в Израиле могут включать:
- Компьютерная томография
- Магнитно-резонансная томография
- Рентгеновский снимок головы
- Позитронно-эмиссионная томография - ПЭТ КТ
- Ангиография - метод контрастного рентгенологического исследования кровеносных сосудов. Применяется в рентгенографии, рентгеноскопии, компьютерной томографии.
- Миелограмма - выраженный в форме таблицы или диаграммы результат микроскопии мазка пункции костного мозга, отражающий качественный и количественный состав ядро содержащих клеток миелоидной ткани.
Методы лечения рака мозга в Израиле
Существуют несколько видов лечения опухолей мозга. На решение врача влияют следующие факторы: вид опухоли, месторасположение, размер, а также возраст пациента и его общее состояние. Как правило существуют различия в методиках лечения детей и взрослых. Врач составляет индивидуальный план лечения по каждому пациенту.
Многих больных как правило интересуют следующие вопросы:
- Какой вид лечение будет проводится?
- Какая польза ожидается от предложенного лечения?
- Какие опасности существуют при прохождении лечения?
- Что можно сделать ,чтобы облегчить побочные эффекты?
- Подходит ли больному участие в клинических опытах?
- Если надо будет менять привычный образ жизни и на какой период времени?
Оперативное удаление опухоли, радиотерапия (облучение), химиотерапия или новые методы лечения рака мозга - что в вашем конкретном случае предложат Израильские врачи?
Ответ на этот вопрос вы сможете получить только на консультации нейроонколога - врача, специализирующемся на лечении опухолей нервной системы и головного мозга. Ответ о возможности и необходимости операции дает нейрохирург. В целом, каждый случай рака мозга рассматривается высокопрофессиональной командой врачей онкологического отделения.В процессе лечения пациента консультируют: нейрохирург, онколог, рентгенолог, диетолог, мед.сестра и в некоторых случаях социальный работник.
Возможно совмещение между несколькими видами лечения и методика терапии зависит от физического состояния больного, типа опухоли, объема распространения и пройденной терапии. Перед началом лечения обычно пациенту выписывается прием стероидов. Некоторым больным прописываются лекарства от спазмов и судорог.
- Операция краниотомия или трепанация черепа: как правило ее проводят в большинстве случаев в качестве первого этапа лечения. Чтобы удалить опухоль, хирург снимает черепную коробку и пытается максимально удалить опухоль, так чтобы это не повредило жизненно важным тканям мозга.
- Биопсия ткани опухоли - нейрохирург может взять только образец опухолевой ткани для проведения необходимых тестов и назначения максимально эффективной терапии. Процесс биопсии происходит следующим образом: тонкую иглу вводят в мозг и направляют в опухоль с помощью КТ или МРТ и все это для того, чтобы не повредить здоровые ткани. С развитием технологий генетического тестирования мутаций рака, подбор персональной терапии стал очень эффективным.
- Облучение,радиотерапия: тормозит рост раковых клеток и разрушает их. Существуют два вида облучения:
- Наружное облучение - проводится пять дней в неделю, на протяжении нескольких недель. Планирование облучения зависит от вида опухоли, ее размера и возраста пациента. Облучение проводится в течении долгого времени, для того чтобы не повредить здоровые ткани мозга пациента. Наружное облучение подается на саму опухоль,а также прилегающие ткани, иногда на более отдаленные ткани, иногда на весь мозг, а иногда на спинной мозг. Когда облучают весь мозг, на саму опухоль дают более сильную порцию облучения. Добавочное облучение может быть наружным или внутренним.
- Внутреннее облучение - существует возможность внутреннего облучения. Пациенту в опухоль внедряется источник облучения на какой-то промежуток времени. Источник выпускает определенное количество радиации каждый день. Пациент в первые дни процедуры находится на госпитализации в больнице для того, чтобы можно было проследить за состоянием больного в первые дни, когда порции радиации выше, чем впоследствии.
- STREOTACTIC RADIOSURGERY - с помощью прибора направленной лучевой терапии стреотактик определяют точное месторасположение опухоли и в эту точку направляются лучи высокой радиации с разных сторон.В этом случае вся порция облучения приходится только на пораженную часть тела и не задевает здоровые ткани.
- Химиотерапия - медикаментозное лечение предназначено для разрушения раковых образований.Временами достаточно одного медикамента,а иногда требуются несколько видов лекарств.Существует химия в таблетках,в вену и внутричерепная которая вводится в мозговую жидкость.Обычно лечение разбивается на периоды ,в которые больной получает курс химиотерапии.Иногда больной проходит курс амбулаторно,а иногда стационарно и это зависит от вида химиотерапии и состояния пациента.
- Новые методы лечения - каждый день появляются новые технологии для лечения рака мозга, Израиль в этом плане стоит на одном из передовых мест в мире по скорости внедрения инноваций в медицину.
Иногда в процессе лечения рака мозга возможны побочные эффекты,это происходит из-за того,что в момент разрушения злокачественных клеток страдают также здоровые клетки. У разных больных бывают разные побочные эффекты и это зависят от месторасположения опухоли,вида лечения и физиологии больного. На всем протяжении лечения больной находится под присмотром врача, чтобы тот мог вовремя среагировать на тяжелые побочные эффекты.
В случае обширной операции ,могут пострадать здоровые отделы мозга и от этого могут возникнуть следующие побочные эффекты: слабость, проблемы с координацией, речью, перемены в характере, конвульсии. В принципе первое время после операции симптомы могут проявляться сильней чем до нее, но основные побочные эффекты пройдут после некоторого времени.
Иногда умершие клетки мозга (под воздействием облучения) создают ком, который выглядит как опухоль и может вызывать симптомы опухоли. В этом случае врачи могут посоветовать операцию шунтирования или прием стероидов. 4-8 недель после курса облучения больной может быть вялым, потерять аппетит, это может продолжаться на протяжении нескольких недель и как правило постепенно проходит, но об этом обязательно надо сообщить лечащему врачу.
У детей проходящих курс облучения гм, могут возникнуть сложности в учебе, ухудшение зрения, а если повредится железа, может остановиться процесс роста и развития ребенка.
Побочные эффекты в случае с химиотерапией зависят от вида препарата. Обычно препараты быстро влияют на клетки которые быстро растут,такие как кровяные клетки, которые борются с заражениями, клетки пищеварительной системы,на корни волос. В следствии этого у больного понижается иммунитет, ухудшается аппетит,выпадают волосы. Как правило эти побочные эффекты проходят после окончания курса.
Часть препаратов приводят к бесплодию, некоторые нарушают менструальный цикл у женщин. Некоторые из препаратов вредят почкам. Больные которые получают такие препараты должны вмести с ними получать большое количество жидкости. Эти препараты могут вызывать щекотку в пальцах,звон в ушах и ухудшение слуха. Все эти явления могут не пройти после окончания лечения.
Прием стероидов может уменьшить воспаление (после удаление опухоли) в мозгу, улучшить аппетит и способствовать увеличению веса.Так-же стероиды могут вызывать отеки лица и ног, депрессии, изжогу и акне. Вместе с тем ни в коем случае нельзя самостоятельно менять дозы стероидов,этот процесс должен происходить под наблюдением врача.
Реабилитация важная часть в планировании лечения. Цели программы реабилитации зависят от нужд пациента и от того как повлияла опухоль на его повседневность. Медицинский персонал прилагает максимум усилия для того чтобы пациент как можно быстрей вернулся к нормальной жизни. В этом принимают участие физиотерапевты.
После окончания курса лечения, необходимо постоянно находиться на учете у врача и периодически проверять чтобы не возник рецидив болезни.Необходимо проводить неврологические проверки,а так-же иногда делать снимки КТ или МРТ .
Больные получившие обширное облучение или принимавшие определенные химиотерапевтические препараты,попадают в группу повышенного риска заболеть лейкозом или повторному росту опухоли. Облучение вредящее глазам,может вызвать катаракту.
Успех лечения рака мозга зависит не только от оснащения клиники. Самый важный фактор - своевременная диагностика и медицинский персонал. От опыта нейро-онколога и нейрохирурга зависит жизнь пациента. Мы гарантируем, что вы попадете к самым лучшим нашим врачам, а организация лечения будет на самом высоком уровне.
Читайте также:

