Отек век при лимфоме
Лимфатическая система – это самостоятельная структурно-функциональная единица со своими собственными органами и сосудистой сетью. Очищающая организм от чужеродных агентов и токсических веществ, она нередко претерпевает патологические изменения, что, в свою очередь, приводит к развитию разнообразных осложнений, одним из которых является лимфатический отек (лимфостаз, или лимфедема).
Что собой представляет лимфатический отек?
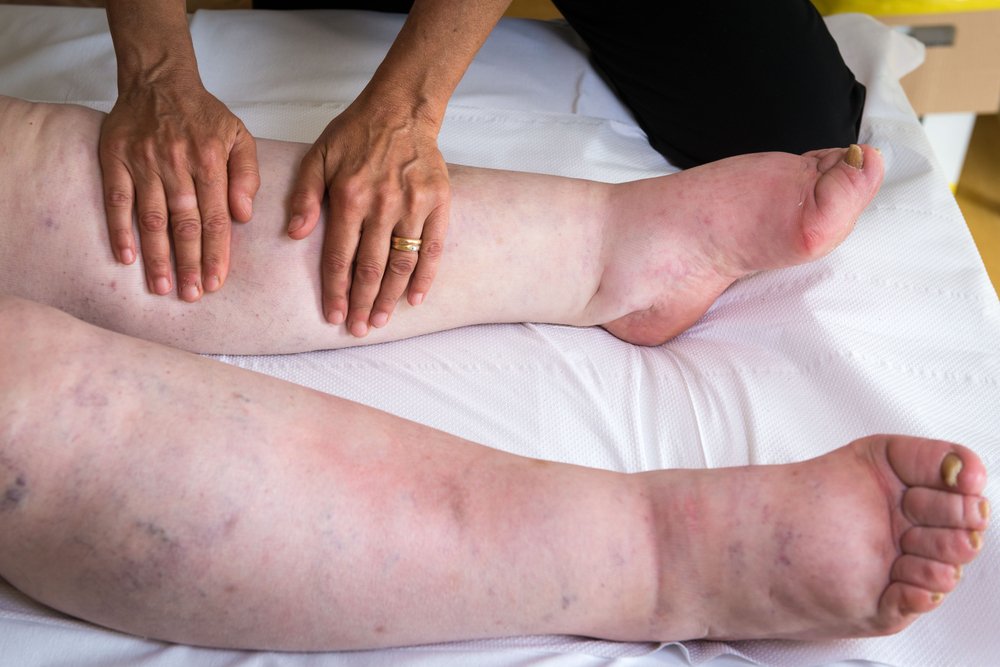
Расстройство лимфообразования и оттока лимфы по капиллярам вызывает лимфатический отек
Лимфатические отеки – это последствия расстройства процессов лимфообразования и оттока лимфы по капиллярам и лимфомагистралям от тканей конечностей и органов к лимфатическим коллекторам и грудному протоку.
Развитие лимфостаза сопровождается прогрессирующими отеками, уплотнением подкожной клетчатки, огрубением кожных покровов, гиперкератозом, появлением изъязвлений и трещин.
Коды болезни по МКБ-10 – 189.0, 189.1, 189.8, 197.2, Q82.0.
Причины развития заболевания
Причины появления лимфатических отеков могут быть различными. Расстройства обращения лимфы, ухудшение ее оттока встречаются при сердечной недостаточности, нарушении работы почек, гипопротеинемии.
Лимфостаз может развиться на фоне недостаточности вен хронического характера, являющейся следствием варикозной болезни в стадии декомпенсации, артериовенозных свищей, посттромбофлебитического синдрома. Указанные патологии сопровождаются накоплением большого объема тканевой жидкости и, соответственно, большей потребностью ее выведения. Для того, чтобы справиться с возросшими нагрузками, лимфатические сосуды расширяются, что по мере прогрессирования патологии приводит к снижению их тонуса, развитию клапанной и лимфовенозной недостаточности.
Привести к появлению лимфатических отеков могут и пороки развития лимфосистемы, непроходимость лимфатических сосудов, развившаяся на фоне их повреждения или же сдавливания опухолями или воспалительными инфильтратами. Облитерация одних сосудов в данном случае приводит к расширению и клапанной недостаточности других.
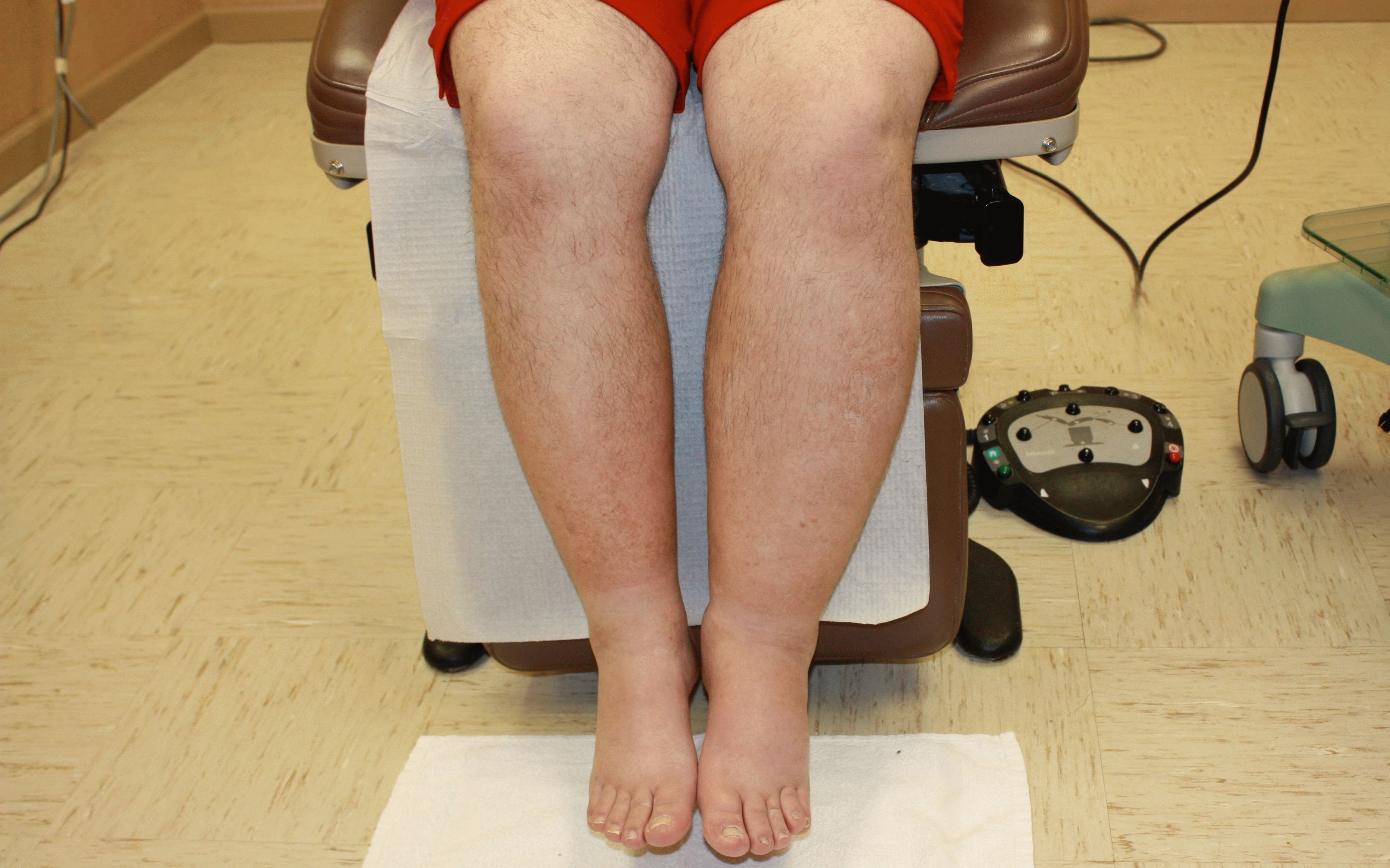
Ухудшение оттока лимфы встречается при сердечной недостаточности
Еще одной причиной развития лимфатических отеков может служить мастэктомия, производимая при раке молочной железы и сопровождающаяся удалением близрасположенных лимфатических узлов с целью снижения рисков метастазирования.
Кроме того, спровоцировать лимфостаз могут:
- рак предстательной железы;
- лимфома;
- удаление лимфатических узлов в области паха и бедер;
- облучение зон регионарного лимфооттока.
Изредка лимфатические отеки могут наблюдаться при:
- хронических лимфангитах, развившихся на фоне инфицирования стрептококками (при флегмоне, роже) и обладающих рецидивирующим течением;
- инфекциях, вызванных паразитами (лимфатический филяриоз).
В зависимости о причин, приведших к появлению отеков, лимфостаз подразделяется на первичный и вторичный.
В первом случае патология является следствием неправильного внутриутробного формирования путей, по которым отводится лимфа. Дефект проявляется поражением одной или обеих конечностей, появляется в детстве и прогрессирует в подростковом возрасте.
Во втором случае патология развивается на фоне травм или болезней изначально здоровой лимфатической системы. Отеки появляются, как правило, на одной конечности и обладают посттравматической или воспалительной природой.
В зависимости от области поражения различают:
- лимфатические отеки нижних (верхних) конечностей;
- отеки лица и шеи;
- отеки мошонки у мужчин.
Симптомы
Начальные стадии лимфостаза сопровождаются развитием лимфатических отеков, появляющихся вечером и исчезающих к утру после полноценного отдыха (они, как правило, увеличиваются после физической активности, продолжительного пребывания на ногах, ограничения подвижности на протяжении длительного времени).
Лимфостаз средней тяжести сопровождается постоянной отечностью, ростом соединительных тканей, уплотнением и повышенным натяжением кожных покровов, болезненностью. Нажатие на отекшие ткани в этом случае оставляет после себя вмятину, не исчезающую на протяжении длительного времени. При поражении конечностей описанные изменения могут сопровождаться повышенной утомляемостью, судорогами.

Болезненность и повышение натяжения кожных покровов сигнализируют о лимфатическом отеке
Тяжелое течение лимфостаза сопровождается необратимыми изменениями оттока лимфы, кистозно-фиброзными изменениями организма, развитием слоновости (многократного увеличения объема конечности). Отеки становятся настолько выраженными, что пораженные области теряют привычные контуры и утрачивают способность к нормальному функционированию.
Кроме того, у больных могут наблюдаться:
- трофические язвы;
- деформирующий остеоартроз;
- контрактуры;
- экзема;
- рожа.
При особо тяжелом течении лимфостаза возможно развитие сепсиса, способного привести к летальному исходу.
Лимфостаз у детей
Лимфостаз у детей развивается на фоне дефектов развития лимфатической системы. Отеки появляются на руках, ногах или на лице, а сама болезнь может сочетаться с дисплазией конечностей.
Патология дебютирует в подростковом возрасте при увеличении нагрузки на лимфосистему.
Людям с врожденным лимфостазом следует контролировать массу тела. Объясняется это тем, что ожирение способствует развитию болезни.
Диагностика
Диагностика лимфостаза производится комплексно и может включать в себя:
- ультразвуковое исследование органов, расположенных в малом тазу и брюшной полости при наличии отеков на ногах;
- рентгенографию грудной клетки при отечности на руках;
- лимфографию, лимфосцинтиграфию, компьютерную томографию, магнитно-резонансную томографию.
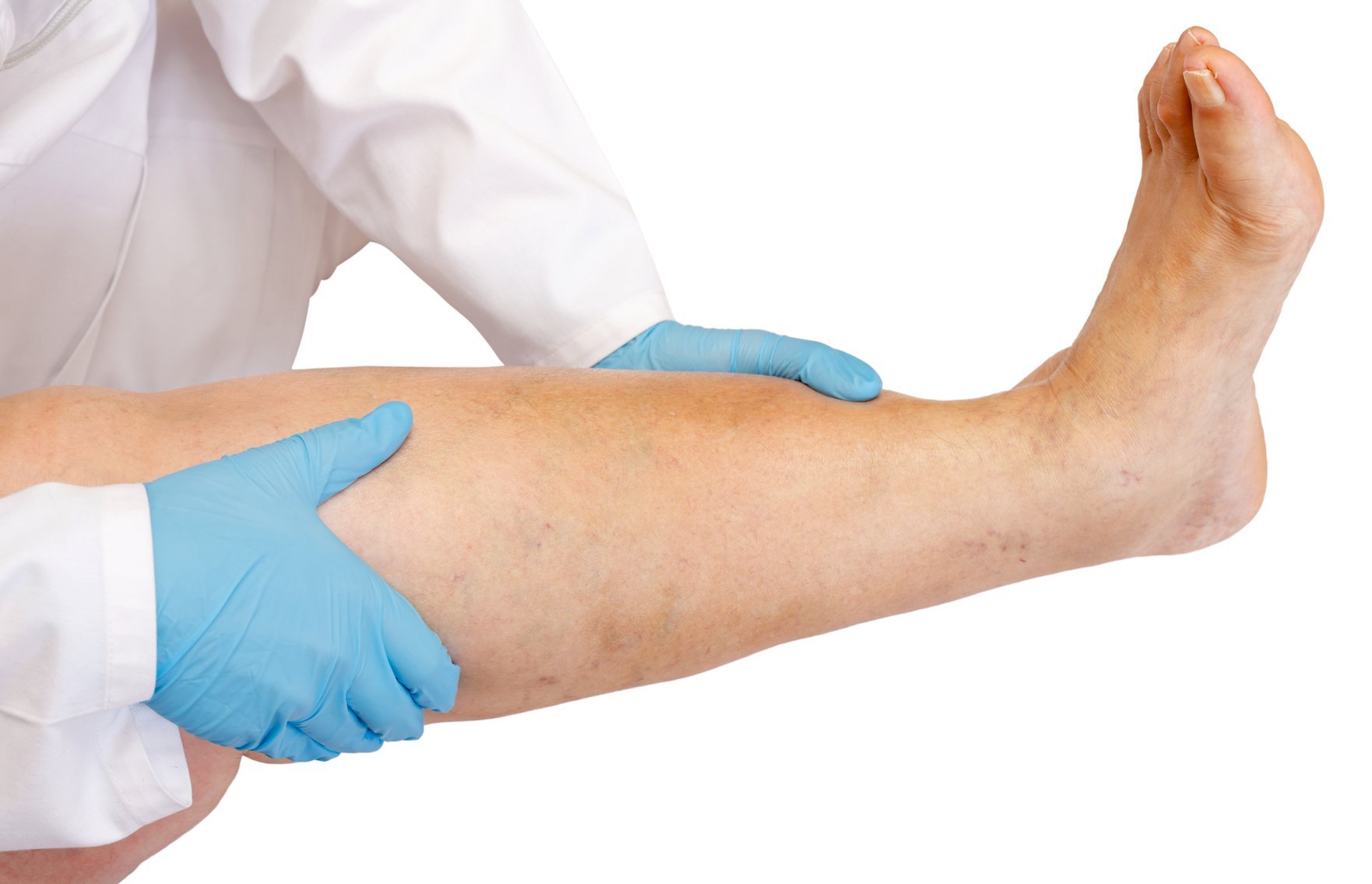
При лимфатических отеках проводят ультразвуковую допплерографию вен конечностей
Во время постановки диагноза исключают посттромбофлебитический синдром и тромбоз глубоких вен, сопровождающиеся односторонними отеками, варикозным расширением вен, гиперпигментацией, варикозной экземой. Для исключения указанных патологий проводят ультразвуковую допплерографию вен конечностей.
Лечение
Лечение лимфатических отеков направлено прежде всего на восстановление оттока лимфы от пораженных областей. Больным могут быть рекомендованы:
- аппаратная пневмокомпрессия;
- ручной лимфодренажный массаж;
- физиотерапевтические процедуры – лечение лазером, гидромассаж;
- лечебная физкультура;
- ношение трикотажа с компрессионными свойствами;
- диетотерапия;
- плавание;
- занятия скандинавской ходьбой.
Медикаментозная терапия может включать в себя:
- флеботоники, обладающие лимфотропным действием;
- иммуностимуляторы;
- энзимы;
- ангиопротекторы.
Трофические язвы и экземы лечатся средствами наружного применения. При присоединении грибковой инфекции назначаются противогрибковые препараты.
При неэффективности медикаментозной терапии, прогрессировании заболевания, наличии выраженного фиброза и деформирующих лимфатических мешков используется оперативное лечение. В этом случае больным могут быть рекомендованы:
- липосакция;
- создание лимфовенозных анастомозов;
- дерматофасциолипэктомия (удаление участков кожи вместе с подкожно-жировой клетчаткой).
При выраженной слоновости, исключающей возможность хирургического вмешательства, проводится туннелирование (создание специальных каналов) отекших участков с целью отведения лимфы в непораженные ткани.
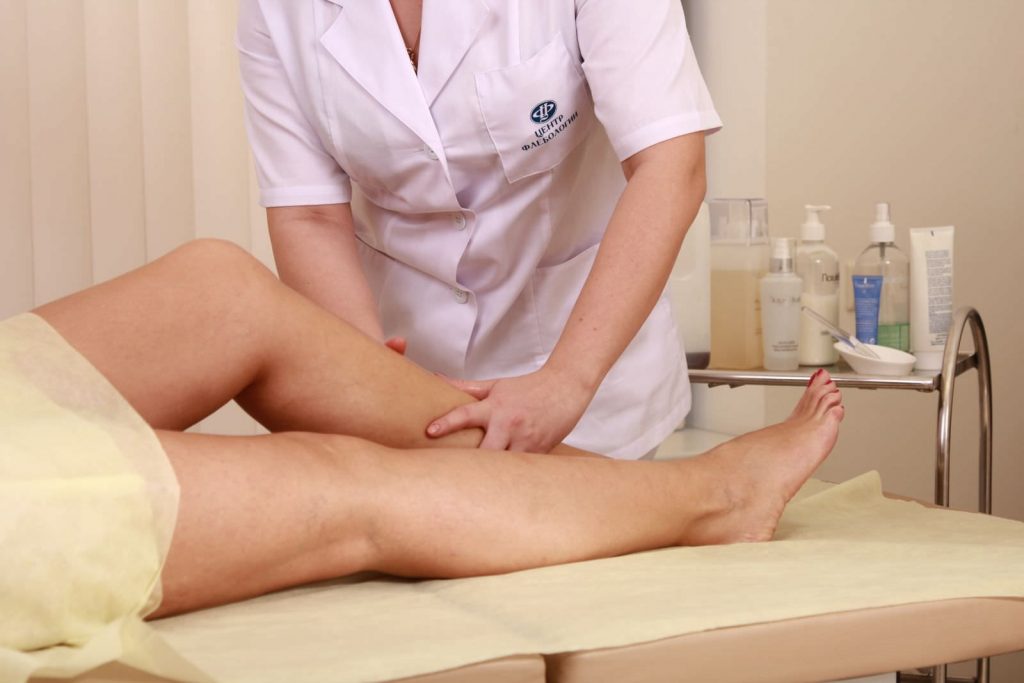
Один из способов лечения – ручной лимфодренажный массаж
Лечение лимфатических отеков народными средствами используется в качестве дополнения к основной терапии и основывается на использовании растений, содержащих витамины С и Р, разжижающих лимфу.
Наиболее полезными в данном случае являются отвары шиповника, клюквы и смородиновых листьев, рябина, смородина, виноград, гранатовый и шиповниковый соки.
Кроме того, широко используются ванны из отвара череды, обладающие очищающим и оздоровляющим эффектом. Отвар для ванн приготавливается следующим образом. Шесть столовых ложек измельченной сушеной череды заливают двумя литрами кипятка, ставят на огонь, кипятят на протяжении пяти минут, остужают, процеживают через марлю. Добавляют готовый отвар в ванну с водой. Ванны принимают один-два раза в день до исчезновения отеков.
Существуют и другие народные рецепты для лечения лимфостаза.
Двести пятьдесят граммов очищенного перемолотого чеснока смешивают с 350 граммами натурального меда, перекладывают в банку из стекла и помещают в холодильник на неделю. По истечении указанного времени средство перемешивают и употребляют по одной столовой ложке трижды в день за полчаса до приема пищи. Продолжительность лечения составляет шестьдесят дней.
Шесть столовых ложек сухих измельченных листьев подорожника заливают литром крутого кипятка, ставят на огонь, варят на протяжении минут, снимают и оставляют настаиваться на один час. Готовое средство процеживают через марлю и пьют по половине стакана дважды в день до употребления пищи.
Столовую ложку измельченных корней одуванчика заливают полулитром кипятка, ставят на огонь и отваривают на протяжении пяти минут. По истечении указанного времени отвар снимают, настаивают четверть часа и процеживают через марлю. Готовое средство употребляют по 100 миллилитров дважды в день. При желании настой можно использовать для компрессов (их ставят на пораженный участок тела, укутывают и оставляют на полчаса).
Сушеные плоды шиповника измельчают. Десять столовых ложек сырья заливают 1.5 литрами кипятка, накрывают крышкой и оставляют на два часа. По истечении указанного времени настой процеживают. Готовое средство пьют по 100 миллилитров шесть раз в день. Продолжительность лечения составляет два месяца.
Профилактика
Следите за состояние своей кожи, следите за питанием и своевременно обращайтесь за помощью к врачу
Профилактика лимфатических отеков включает в себя:
- уход за кожными покровами;
- своевременное лечение любых ран и недопущение их инфицирования;
- своевременное выявление и лечение почечных и сердечно-сосудистых заболеваний;
- ведение здорового образа жизни;
- контроль веса тела.
При обнаружении припухлостей на лице, конечностях или шее следует немедленно показаться врачу.
Прогноз
Своевременное лечение лимфатических отеков позволяет предупредить дальнейшее развитие заболевания и добиться устойчивой ремиссии. Лечиться в данном случае следует пожизненно.
Отказ от терапии способствует прогрессированию болезни, усилению отечности, ограничению подвижности при отеках конечностей, присоединению вторичной инфекции.
Последние достижения
Лимфома глазницы и вспомогательного глазного аппарата (Ocular Adnexal Lymphoma – OAL) является наиболее частым злокачественным процессом глазницы у пациентов старше 60 лет и ее удельный вес составляет от 6 до 8% от общего количества опухолей глазниц – наблюдается тенденция увеличения ее удельного веса в последние десятилетия и более частая заболеваемость женщин. Несмотря на общую злокачественности процесса, агрессивность глазничной лимфомы достаточно низкая и течение заболевания близко к доброкачественному. Лимфома глазницы является подтипом extra-nodal non-Hodgkin’s lymphoma и составляет от 1 до 5% от общего числа этого типа лимфомы.
Существует большое количество лимфопролиферативных заболеваний, от доброкачественной лифмоидной гиперплазии (benign lymphoid hyperplasia) до атипичной лимфоидной гиперплазии и лимфомы – дифференциация этих заболеваний производится гистохимическими анализами (immunohistochemistry) и методами молекулярной биологии, такими как полимеразная цепная реакция (polymerase chain reaction, PCR). Большинство опухолей являются случаями неходжкинской лимфомы (non-Hodgkin lymphoma) с изначальной патологией B-лимфоцитов (80%) и Т-клелок (14%), в то время как клетки-киллеры являются причиной опухоли в 6% случаев и подвержены большей агрессивности проникая в глазницу из смежных околоносовых пазух (paranasal sinuses).
Клиническая картина лимфомы – безболезненная медленно увеличивающаяся масса в пределах глазницы – в области слезной железы, век, конъюнктивы, слезного мешка, мышц, либо – инфильтративный интраорбитальный процесс. Зачастую можно пропальпировать опухоль непосредственно, равно как и стать свидетелем отека тканей и проптоза – выпячивания глазного яблока из полости глазницы.

Фото А – женщина 74 лет с жалобами на смещение глаза кверху, периорбитальный отек продолжительностью около 3 месяцев.
Фото B – корональная компьютерная томография (CT, англ) глазниц выявляет гомогенное новообразование с четкими границами в нижне-наружном квадранте с проникновением в систему дренажа слез (lacrimal drainage system) и синус верхней челюсти. Биопсия образования выявила лимфому типа MALT и пациентка была направлена на лучевую терапию.
Снижение зрения и наружения движения глазного яблока с двоением являются редкими симптомами вследствие инфильтративного характера распространения лимфомы (molding), посредством чего опухоль “обволакивает” глазное яблоко, зрительный нерв и мышцы. В подавляющем большинстве случаев появление лимфомы является первичным (когда поражен только орган не относящийся к лимфатической системе), в то время как в 10% случаев в анамнезе пациента уже присутствует диагноз лимфомы другой локализации или диагноз распространенной лимфомы. Сама по себе опухоль является результатом хронического воспалительного или аутоиммунного процесса. В последнее время появляются доклады и причинной связи инфекции вызванной Chlamydia psittaci, однако, мнения ученых разделились, так как доказать эту связь не удалось. Вероятно, что связь с инфекционным агентов скорее географическая, чем причинно-следственная.
Большая часть лимфом глазницы относится к non Hojkin MALT типу (marginal zone B-cell lymphoma of the mucosa-associated lymphoid tissue). Этот тип характеризуется менее агрессивным течением с отличной реакцией на лучевую терапию глазницы – местная резолюция опухоли достигается в 98-100% случаев с 75% выживаемостью в удаленной перспективе (distant relapse – free survival) в стадии 1E. Десятилетняя выживаемость составляет от 73-81%, причем лимфома редко становится вторичной причиной летальных исходов. В случаях агрессивного характера опухоли и при поражении других органов (системная лимфома) в лечебных арсенал добавляют химиотерапию. Вторичная лимфома глазниц наиболее часто является типом intermediate or high grade follicular lymphoma и ведется гематоонкологами (сочетание radiation and medical oncology).
Лимфома конъюнктивы почти в 100% случаев относится к типу MALT и обычно является случайной находкой при обследовании свода конъюнктивы – клинически проявляется как диффузное розоватое желеобразное новообразование (часто именуется как salmon patch) –

Фото А – клиническая фотография правого глаза пациента 65 лет, который обратился с жалобами на опущение века. В верхнем своде конъюнктивы найдено желеобразное новообразование по типу salmon patch.
Фото B – биопсия опухоли выявила grade III follicular lymphoma
При использовании методов медицинской визуализации лимфома выглядит как однородная гомогенная масса с более-менее четкими краями (ill defined) с изоинтенсивным сигналом (isointense) на срезах продольной релаксации Т1 и с изо-гиперинтенсивным (iso-hyperintense) сигналом на срезах поперечной релаксации Т2. После введения контраста наблюдается гомогенное прокрашивание образования. При компьютерной томографии лимфома выглядит как масса средней интенсивности с нечеткими границами.
Наиболее частой локализацией опухоли является верхне-наружный отдел глазницы, где расположена слезная железа (lacrimal gland fossa), на втором месте находится внутренний верхний отдел. Чаще всего опухоль односторонняя, но встречаются и случаи, когда поражены обе глазницы. Из структур чаще всего поражается слезная железа, прямые мышцы глаза (верхняя и нижняя), веко и конъюнктива. Опухоль характеризуется инфильтративным ростом, то есть проникает между структурами, обволакивая их (molding) и таким образом не вызывает искривления стенок глазного яблока или значительного смещения структур, и кроме того только в очень редких случаях вызывает нарушения в костных структурах глазницы.

При использовании методов медицинской визуализации лимфома выглядит как однородная гомогенная масса с более-менее четкими краями (ill defined) с изоинтенсивным сигналом (isointense) на срезах продольной релаксации Т1 и с изо-гиперинтенсивным (iso-hyperintense) сигналом на срезах поперечной релаксации Т2. После введения контраста наблюдается гомогенное прокрашивание образования. При компьютерной томографии лимфома выглядит как масса средней интенсивности с нечеткими границами.
Наиболее частой локализацией опухоли является верхне-наружный отдел глазницы, где расположена слезная железа (lacrimal gland fossa), на втором месте находится внутренний верхний отдел. Чаще всего опухоль односторонняя, но встречаются и случаи, когда поражены обе глазницы. Из структур чаще всего поражается слезная железа, прямые мышцы глаза (верхняя и нижняя), веко и конъюнктива. Опухоль характеризуется инфильтративным ростом, то есть проникает между структурами, обволакивая их (molding) и таким образом не вызывает искривления стенок глазного яблока или значительного смещения структур, и кроме того только в очень редких случаях вызывает нарушения в костных структурах глазницы.
ЯМР 80-летнего пациента с жалобами на проптоз. При биопсии обнаружена лимфома.
Фото А. До введения контраста видна четко очерченная масса округлой формы в верхне-наружном отделе в области углубления слезной железы (черная стрелка). Новообразование изоинтенсивно серому веществу головного мозга и обволакивает анатомические структуры (molding). Костная ткань не изменена.
Фото B. Аксиальный срез после введения контраста (гадолиний T1WI) – видно гомогенное прокрашивание опухоли.
Фото С. Корональный срез T2WI выявляет гиперинтенсивное прокрашивание опухоли.

Фото А. Компьютерная томография 35-летней пациентки с жалобами на проптоз и неходжкинской лимфомой в анамнезе. Аксиальный срез выявляет массу в верхнем отделе глазницы.
Фото B. Новобразование находится в верхне-наружном отделе глазницы, обволакивает окружающие структуры без их разрушения.
Фото С. Сагиттальный срез демонстрирует передне-задние размеры опухоли и подчеркивает ее экстракональное расположение. Биопсия выявила неходжкинскую лимфому.
В большинстве случаев считается необходимым провести всеобъемлющее системное обследование с помощью томографии PET – whole-body-positron-emission-tomography для исключения метастатического распространения опухоли, так же ее релапса в глазнице.
Чтобы решить вопрос о стадии заболевания и подходящем лечении необходимо выполнить ряд диагностических процедур – анализ крови, включая микроскопию мазка, биопсию костного мозга, иммунологические и другие параклинические анализы. В исследовании проведенном Sullivan (см. список литературы) было произведено сравнение позитронной томографии с ядерно-магнитным резонансом и компьютерной томографии в плане диагностики лимфомы: позитронная томография была положительной в 5 из 6 случаев, тогда как традиционные методы в 4 из 6. На основе позитронной томографии пришлось изменить предписанную стадию болезни и соответственно лечение в 4 случаях из 6 (66%). Следует отметить, что позитронная томография обладает низкой чувствительностью к новообразованиям глазниц (27% против 73% у традиционнных методов – КТ/ЯМР), но этот недостаток преодолевается сочетанным анализом – PET-CT.
Дифференциальный диагноз
Многие процессы внутри глазницы могут симулировать появление лимфомы, ниже предлагают черты наиболее распространенных из этих процессов.

Клиниская фотография 60-летней пациентки с жалобами на появление новообразования в верхней наружной части глазницы. Ее зрение было интактным в обоих глазах. КТ выявило “обволакивающиее” глаз округлое гомогенное новообразование с четкими границами в области углубления слезной железы (B & C, корональный и аксиальный срезы соответственно). На биопсии была найдена лимфоцитарная инфильтрация без признаков злокачественности.
Представлен случай доброкачественного увеличения слезной железы – reactive lymphoid hyperplasia. Следует помнить, что лимфома глазниц может сопровождаться воспалительными симптомами – orbital / eyelid edema & inflammation в трети случаев. Если клинически есть подозрение на лимфомы, то биопсия является обязательной, причем выполняется incisional biopsy, а не needle biopsy. Биопсия, удаляющая всю опухоль (excisional biopsy) доказана как неэффективная в эрадикации, фактически по всех случаях такой биопсии был рецидив опухоли.
Интракональные процессы Менингиома – клинически проявляется снижением зрения и проптозом, рентгенологически – tram-track and perioptic cyst, в 40% случаев выявляется кальцификация. Глиома проявляется снижением зрения и наличием заднеконального веретенообразного образования (fusiform mass). Кавернома – четко ограниченная масса ( well defined ovoid mass) приводящая к проптозу, на снимках более интенсивно прокрашивается в центре.
Экстра-интракональные процессы Идиопатическое воспаление глазницы – приводит к проптозу, позднему прокрашиванию на снимках и низкой интенсивности на снимках T2WI; Орбитопатия на фоне тиреотоксикоза (Thyroid Associated Orbitopathy) – приводит к проптозу, ретракции век, рентгенологически выявляется веретообразное увеличение глазодвигательных мышц, либо пролиферация интраорбитальной жировой клетчатки без увеличения мышц; Метастазы – в анамнезе известно о предыдущей онкологии, интенсивное прокрашивание на снимках с разрушением костных структур.
Лечение
Наиболее принятым лечением low grade лимфомы является лучевая терапия глазницы, однако она зачастую сопровождается побочными эффектами, такими как сухость глаз и развитие катаракты, особенно, когда нет возможности использовать защитный экран при облучении. Среди редких осложений облучения можно назвать развитие патологических сосудов, атрофия зрительного нерва, атрофия жировой клетчатки глазницы, а также склерозирование конъюнктивы и отверстий слезных канальцев. Большое количество исследований описали вторичный рецидив опухоли вне глазницы после местной лучевой терапии (distant relapse). Лучевая терапия требует от пациета посещения онколога на ежедневной основе в течение нескольких недель.
В случаях лимфомы типа MALT доза облучения составляет 30 Грей с достижением местной резолюции опухоли почти в 100% случаев и выжимаемостью как “излечен от лимфомы” через 5 и 7 лет (disease free survival) на уровне 76% и 55% процентов соответственно; и с 89% & 80% общей выживаемостью на данных промежутках.
Нами описаны результаты перорального лечения MALT-лимфомы препаратом chlorambucil взрослых пациентов, которые не имеют возможности посещать онкологических институт на ежедневной основе. Больные получили 4 курса хлорамбуцила с достижением полной резолюции опухоли (complete response) у 26 из 33 пациентов (79%). У 4 пациентов (12%) был зарегистрирован местный или удаленный рецидив опухоли. В данном исследовании серьезные побочные эффекты не были зарегистрированы. Нами было заключено, что пероральное лечение хлорамбуцилом может являться действенным заместителем лучевом терапии, и теоретически, может влиять на удаленные метастазы опухоли.
Большую часть клеток MALT-лимфом составляют клетки типа CD20 и было показано, что ингибитор этих клеток ритуксимаб (rituximab) эффективен как лечебный агент в 73% случаев. Основным побочным эффектом ритуксимаба является повышение температуры и озноб при первой дозе препатара. Эти явления проходит после краткосрочной остановки приема препарата и при повторных дозах почти не появляются. Был описан лечебных режим еженедельного введения ритуксимаба в полость глазницы на протяжении месяца, с полной эффективностью в 2 случаях из 5, частиной эффективностью в 2 дополнительных случаях с лечением в возрастающей дозе, и только один пациент был переведен на системное лечение из-за неэффективности местного.
В случаях вторичной лимфомы глазниц основным лечением является химиотерапия, которую могут сочетать с лучевой. Вторичная лимфома является более агрессивной и чаще всего лечится протоколом RC(H)OP – Rituximab, Cyclophosphamide (Cytoxan/Neosar), Doxorubicin (Adriamycin), Vincristine (Oncovin) + Prednisolone.
Хирургическое лечение лимфомы в настоящее время не применяется в связи с доказанной рецидивностью в 100% оперированных случаев.
Если поражена только конъюнктиву, то лечеными опциями могут быть лучевая терапия, терапия 5-фторурацилом и даже наблюдение без лечения из-за возраста пациента.
References
1. Freeman C, Berg JW, Cutler SJ. Occurrence and prognosis of extranodal lymphomas. Cancer 1972;29:252– 60.2. Thieblemont C, Bastion Y, Berger F, et al. Mucosa-associated lymphoid tissue gastrointestinal and nongastrointestinal lymphoma behavior: analysis of 108 patients. J Clin Oncol 1997;15:1624 –30.
3. Le QT, Eulau SM, George TI, et al. Primary radiotherapy for localized orbital MALT lymphoma. Int J Radiat Oncol Biol
Phys 2002;52:657– 63.
4. Ben Simon GJ, Annunziata CC, Fink J, Villablanca P, McCann JD, Goldberg RA. Rethinking orbital imaging establishing guidelines for interpreting orbital imaging studies and evaluating their predictive value in patients with orbital tumors.Ophthalmology. 2005;112:2196-207.
5. Priego G, Majos C, Climent F, Muntane A. Orbital lymphoma: imaging features and differential diagnosis. Insights Imaging 2012; 3:337–344
6. Roe RH, Finger PT, Kurli M, Tena LB, Iacob CE.Whole-body positron emission tomography/computed tomography imaging and staging of orbital lymphoma. Ophthalmology. 2006;113:1854-8.
7. Valenzuela AA, Allen C, Grimes D, et al. Positron emission tomography in the detection and staging of ocular adnexal lymphoproliferative disease. Ophthalmology 2006; 113:2331–2337
8. De Cicco L, Cella L, Liuzzi R, Solla R, Farella A, Punzo G, Tranfa F, Strianese D, Conson M, Bonavolont? G, Salvatore M, Pacelli R. Radiation therapy in primary orbital lymphoma: a single institution retrospective analysis. Radiat Oncol. 2009 7;4:60.
9. Ben Simon GJ, Cheung N, McKelvie P, Fox R, McNab AA. Oral chlorambucil for extranodal, marginal zone, B-cell lymphoma of mucosa-associated lymphoid tissue of the orbit. Ophthalmology. 2006;113:1209-13.
10. Conconi A, Martinelli G, Thieblemont C, et al. Clinical activity of rituximab in extranodal marginal zone B-cell lymphoma of MALT type. Blood 2003;102:2741–5.
11. Woolf DK, Ahmed M, Plowman PN. Primary Lymphoma of the Ocular Adnexa (Orbital Lymphoma) and Primary
Intraocular Lymphoma. Clinical Oncology 24 (2012) 339-344.
12. Savino G, Battendieri R, Balia L, Colucci D, Larocca LM, Laurenti L, De Padua L, Blasi MA, Balestrazzi E. Evaluation of intraorbital injection of rituximab for treatment of primary ocular adnexal lymphoma: a pilot study. Cancer Sci. 2011;102:1565-7

ДЕЛИТЕСЬ с Друзьями. И в Соцсетях ТОЖЕ.

Лимфома коварна, но излечима.
Большинство из нас понятия не имеют, что такое лимфома, пока не столкнутся с этим заболеванием лично. О том, чем опасна лимфома и как с ней бороться, рассказала руководитель отдела химиотерапии гемобластозов Национального института рака, международный эксперт в области диагностики и лечения лимфом, д. м. н. Ирина Крячок, сообщает Хроника.инфо со ссылкой на Сегодня.
Лимфома: что это такое
Лимфома: прогноз и стадии
Все лимфомы разделяют на две большие группы: ходжкинские и неходжкинские. Оба вида заболеваний поражают лимфатическую систему организма, но отличаются по клиническим проявлениям, течению, реакции на терапию, характером опухолевых клеток. Самое главное, что эти группы лимфом лечатся совершенно по-разному. Лимфома Ходжкина относится к более благоприятным вариантам: пятилетняя выживаемость при ранних стадиях составляет около 90%. Поражает она чаще всего людей до 30 лет и после 60. Выживаемость при неходжкинских лимфомах зависит от вида (их выделяют около 60), но в среднем составляет около 60%. На ранних стадиях (I-II) излечение может достигать 70-80%, а на более серьезных (III-IV) – всего 20-30%. Заболеваемость неходжкинскими лимфомами выше в группе людей пожилого возраста. При этом по статистике неходжкинские лимфомы являются более распространенным заболеванием.
Лимфома: причины и кто в зоне риска
На сегодняшний день достоверно неизвестно, какие причины приводят к развитию онкологических патологий в лимфосистеме. Тем не менее при некоторых вариантах лимфом эту причину установить удавалось. Например, лимфому с поражением слизистых оболочек может вызвать инфекционный возбудитель хеликобактер пилори (она же вызывает гастрит и язву). А вот с остальными вариантами сложнее. Многие специалисты считают, что развитие лимфом во многом зависит от состояния иммунной системы. Например, спровоцировать злокачественную опухоль в лимфатической системе способен вирус иммунодефицита (ВИЧ). Благоприятный фон для возникновения болезни создает длительный прием лекарств (препаратов, подавляющих иммунную систему), трансплантация органов и тканей, аутоиммунные заболевания. Толчком к развитию рака лимфы может также стать вирус гепатита С. Соответственно, единственная на сегодня профилактика лимфомы – лечение этих болезней.
Лимфома: как лечить и диагностика
Диагностика лимфомы включает несколько методов. Прежде всего это биопсия (хирургическое удаление) пораженного лимфатического узла или другого очага. Одновременно проводится иммуногистохимическое обследование для установления варианта заболевания. Определяется и распространенность лимфомы: какие лимфатические узлы и лимфоидные (или не лимфоидные) органы вовлечены в процесс. Такую информацию дает несколько видов диагностики. Самый простой – УЗИ брюшной полости и рентгенограмма органов грудной клетки. Более сложная и более точная – компьютерная томография. А самый инновационный метод – ПЭТ-КТ диагностика: определяет не только местонахождение и размеры пораженной зоны, но и позволяет адекватно оценить эффективность терапии. Оценивается также общее состояние здоровья с точки зрения противопоказаний к лечению и прогнозов.
Лимфома: симптомы
Зачастую первый симптом лимфомы – увеличение лимфатических узлов в области шеи, подмышечных впадинах или паха. Впрочем, возможны и другие симптомы: например, при поражении тканей легких появляются одышка, кашель и синдром сдавливания верхней полой вены (он проявляется оттеком верхней части туловища и затруднением дыхания). Если опухоль локализуется в брюшной полости, возможно чувство тяжести в области живота, вздутие, боли. Увеличение паховых лимфоузлов может вызвать отек ног, а поражение спинного или головного мозга – спровоцировать постоянные головные боли и сильную слабость. Существуют и симптомы общей интоксикации: к ним относятся чрезмерная ночная потливость, резкая потеря веса, беспричинное повышение температуры до 38 градусов и выше. Симптомы разные, но паниковать и поддаваться иппохондрии тоже не стоит: просто сходите к врачу и проверьтесь.
Лимфома лечится
На сегодняшний день лечение лимфомы включает два основных метода: химио- и лучевую терапию. Последняя как самостоятельный метод используется крайне редко, на ранних стадиях. В основном ее применяют для закрепления результатов химиотерапии. Современным методом лечения остается также иммуно-химиотерапия (применение препаратов, воздействие которых направлено на опухолевую клетку-мишень и не поражает другие органы и системы). Самое эффективное при многих вариантах лимфом – сочетание иммуно- и химиотерапии.
Читайте также: Как вегетарианство влияет на здоровье женщин
Читайте также:

