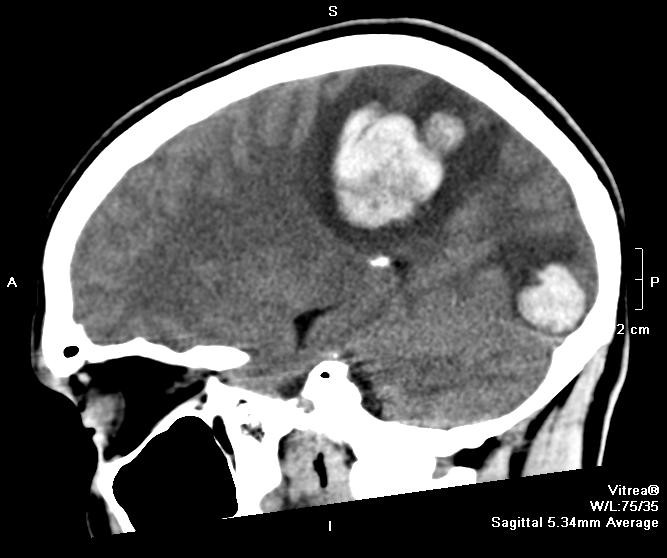
От чего опухоль головного мозга причины возникновения
Почему в здоровых тканях мозга появляются опухоли? Ответ на этот вопрос рано или поздно дадут результаты многочисленных научных исследований, однако пока ученые находятся лишь на пути к пониманию глубинных механизмов онкогенеза.
Вероятность появления новообразования в головном мозге может повышаться вследствие:
- агрессивного воздействия внешней среды (экологические факторы риска);
- плохой наследственности, а также снижения естественной иммунной защиты и нарушения обменных процессов по мере старения (генетические факторы риска).
Неблагоприятное влияние из внешней среды – подтвержденные и предполагаемые причины рака мозга
В процессе научных изысканий исследователи из различных стран пытались обнаружить взаимосвязь между появлением опухоли в головном мозге и потенциально опасными экологическими факторами. Только в одном случае такая связь четко прослеживалась: риск развития новообразований повышался под действием ионизирующего излучения.
Связь разговоров по мобильному телефону с увеличением вероятности появления новообразования в мозге пока не получила убедительного обоснования
Результаты исследования воздействия других внешних факторов противоречивы. В том числе, это связано с объективными трудностями проведения таких испытаний. Тем не менее, некоторые специалисты склонны считать, что вероятность неопластического роста может повышаться при употреблении в пищу продуктов с нитратами, при пользовании мобильным телефоном, нахождении в зоне электромагнитного излучения ЛЭП.
В то же время, по данным некоторых исследователей, риск возникновения новообразований ниже у людей, в рационе которых преобладают свежие овощи и фрукты. Кроме того, пищевая аллергия и перенесенная в детстве ветрянка потенциально способны снижать вероятность образования опухолевых очагов.
Роль генетических нарушений
Накопленная за годы исследований информация свидетельствует о том, что только от 5% до 10% случаев рака мозга связано с тем, что ребенок унаследовал от родителей дефектные гены.
Большая часть генетических факторов риска не наследуется, а формируется в процессе старения. При этом гены, препятствующие опухолевому росту, становятся неактивными либо перестают правильно работать.

Причиной развития новообразований в мозге могут стать хромосомные нарушения
Появление опухоли в головном мозга также может быть связано с хромосомными нарушениями. Как известно, каждая нормальная клетка в человеческом организме содержит 23 пары хромосом. Чаще всего при обнаружении новообразований в мозге наблюдаются изменения в 1, 10, 13, 17, 19 и 22 хромосомах. При этом олигодендроглиомы обычно диагностируются у больных с изменениями в 1 и 19 хромосомах, менингиомы – у людей с изменениями в 22 хромосоме.
Рак мозга и доброкачественные опухоли: причины возникновения различных видов новообразований
- Риск роста большинства недоброкачественных новообразований в головном мозге увеличивается с возрастом. Это относится к глиобластомам, астроцитомам, хондросаркомам. При этом некоторые виды рака, напротив, выявляются преимущественно у детей и молодых людей. В том числе, очень редкие и крайне агрессивные тератоидно-рабдиодные опухоли обычно диагностируются у детей до 3-х лет, медуллобастомы – у детей до 10 лет, герминогенные опухоли – у пациентов в возрасте от 11 до 30 лет, медуллобастомы. Краниофарингиомы образуются у детей до 14 лет или пациентов старше 45 лет, практически не встречаясь у людей среднего возраста.
- Замечена связь вероятности появления некоторых новообразований с расой. Так, например, краниофарингиомы чаще встречаются у темнокожих пациентов.
- В определенных случаях прослеживается зависимость частоты заболеваемости от пола больного: глиобластомы чаще обнаруживаются у мужчин, опухоли гипофиза — у женщин.
![]()
Множественные лимфомы у ВИЧ-инфицированного пациента - Вероятность образования гемангиобластомы у больных с синдромом Гиппеля-Линдау практически стопроцентная. Риск появления лимфомы выше у ВИЧ-инфицированных и людей с аутоиммунными заболеваниями. Генетические и хромосомные нарушения обнаруживаются у пациентов с медуллобластомами.
Причины развития различных видов доброкачественных опухолей также активно изучаются, по результатм проведенных исследований выявлены определенные закономерности. В том числе установлено, что:
- Некоторые типы кист формируются еще в период эмбрионального развития. Однако специалистам пока не удалось понять, за счет чего это происходит, а также найти способ предотвратить или остановить данный процесс.
- Причиной образования менингиомы может стать облучение головы в рамках предыдущего лечения. Риск появления опухолей также выше у больных с нейрофиброматозом 2 типа и раком молочной железы в анамнезе. При этом у 5%-15% процентов больных с нейрофиброматозом образуются множественные очаги. Некоторые из менингиом имеют рецепторы, связывающиеся с половыми гормонами – прогестероном, андрогенами и эстрогенами (реже). Специалисты отмечают, что такие опухоли растут быстрее во время беременности.
![]()
Изменение гормонального фона во время беременности может способствовать развитию менингиомы - Образованию шванномы способствует дефект гена, отвечающего за предотвращение ее появления.
В заключении нужно добавить, что нейроонкологи уже сегодня оперируют принципиально иным объемом информации, чем это было всего лишь несколько десятилетий назад. И есть все основания предполагать, что в самом скором времени причины рака мозга человека окончательно перестанут быть загадкой. А это значит, что у врачей появится возможность не только успешно лечить больных с опухолями головного мозга, но и предупреждать их возникновение.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
Новообразования в голове идентифицируются реже всего, но процент смертности среди пациентов с раком головного мозга самый высокий. Это связано с длительным бессимптомным периодом. Причины опухоли головного мозга могут быть самыми разными. Это может быть самостоятельное заболевание или спровоцированное канцерогенами, принесенными с током крови из других органов.
По каким причинам возникает опухоль
![]()
Причины возникновения опухоли головного мозга сегодня полностью не изучены. Известно лишь, что под воздействием определенного фактора происходят изменения ДНК, клетки начинают усиленно делиться. Эти клетки образуют опухолевое тело. К причинам возникновения опухоли мозга относят:
- Генетика;
- работа в условиях опасных для здоровья (радиация, химические вещества);
- вирусная этиология;
- стресс;
- переутомление;
- повышение внутричерепного давления;
- травмы черепа;
- нарушения работы кровеносной системы.
Доброкачественная опухоль головного мозга отличается от злокачественной тем, что патогены останавливают свой рост, не пускают метастазы в другие ткани. Гистология таких опухолевых тел несет серьезную угрозу больному, потому как локализуются в сером веществе и могут сдавливать жизненно важные центры.
Причины возникновения опухоли головного мозга у детей:
- Нарушения строения генов, которые отвечают за формирование нервной ткани;
- появление онкогена, контролирующего жизненный цикл клеток структуры ДНК.
Доброкачественная ОГМ может быть врожденной. Основные изменения касаются молекул белка, отвечающих за обогащение клеток кислородом, регуляцию жизненного цикла на клеточном уровне, работу протеинов, подавляющих разрастание патологических новообразований. Изначально изменения касаются активно делящихся клеток, у детей их намного больше, чем у взрослого человека.
Опухоль может появиться даже у новорожденного ребенка. Когда нейрон накапливает много изменений своего генофонда, невозможно предугадать, как будет развиваться заболевание. Например, глиомы при неконтролируемых мутационных процессах могут становиться злокачественными опухолевыми телами. Провоцирующими факторами развития опухоли у детей могут стать инфекционные заболевания, перенесенные матерью, заражение герпесом любого типа.
Рак мозга у взрослых развивается, если нейроны имеют предрасположенность к изменению. Имеет место снижение функций восстановления клеток нервной системы. В этот момент спровоцировать патологический процесс может что угодно. Чаще всего, причинами развития опухоли головного мозга становится:
- Ушиб мозга;
- стресс;
- прием лекарственных препаратов;
- инфекционные заболевания.
Ушиб головного мозга может спровоцировать опухоль, если повреждается белое вещество, наблюдается множественный разрыв аксонов, а также при вторичных осложнениях, контузии. Если последствия повреждений исправить довольно тяжело, то развитие вторичных повреждений можно контролировать. Появление опухоли провоцирует нарушение кровообращения, множественные кровоизлияния, формирование гематомы.
Постоянный стресс вызывает цефалгию, сопровождающиеся внутричерепным давлением, нарушением кровотока, в результате чего может сформироваться киста. Инфекционные заболевания такие, как менингит, могут стать провоцирующим фактором появления отклонений развития, жизнедеятельности клеток мозга. Прием многих лекарственных средств, особенно группы трициклинов может спровоцировать появление рака.
Одним из таких препаратов является А митниптилин . Мощный антидепрессант имеет множество побочных действий, среди которых набухание молочных желез, выделения из них. Очень часто у женщин бывает опухоль головного мозга от амитниптилина . Патогенные клетки попадают с током крови в голову, из-за чего может появиться опухоль головного мозга.
Хотя гистология образований доброкачественная, они таят в себе большую опасность. Даже очень медленное увеличение образований оказывает серьезное давление на центры головного и спинного мозга, что может привести к необратимым изменениям функциональности организма в целом.
Без своевременного хирургического вмешательства может произойти прорыв стенок опухолевого тела, выход экссудата в окружающие ткани, что вызовет смерть. Удаление доброкачественной опухоли препятствует дальнейшему разрастанию патологических клеток в другие ткани и преобразованию в злокачественную. Мозговые центры и ЦНС находятся под постоянным давлением, что приводит к нарушениям гормонального фона, ухудшению общего самочувствия, повышению АД, нарушениям кровообращения.
Виды опухолей
![]()
Опухоли подразделяют на первичные и вторичные. Вторичные образуются в результате попадания карцеров в голову с током крови из других органов. К первичным относят:
- ОГМ, которые возникают у плода в процессе развития еще в утробе;
- невриномы;
- гипофизная аденома;
- менингиома;
- глиома.
Появление опухолей провоцирует неправильная работа иммунной системы и недостаточно быстрое восстановление нейронов.
Симптоматическая картина
- Мигрени;
- тошнота, рвота;
- ухудшение работы ЦНС (приводит к снижению запоминания, невозможности концентрироваться, изменениям восприятия окружающего мира);
- судороги;
- потеря сознания.
Головная боль наблюдается утром, при смене положения тела во время сна. Это спровоцировано тем, что в лежачем положении ухудшается отток жидкости. Боли проходят, когда человек принимает стоячее положение, часть экссудата отходит. Облегчает состояние прием мочегонных. Периалгию невозможно снять приемом обезболивающих. Боли со временем продолжаются все дольше, могут не проходить 72 часа, становятся интенсивнее. Сильная периалгия вызывает тошноту, рвоту. Даже после рвоты, боль не проходит, состояние остается прежним.
![]()
ОГМ височной доли вызывает такие проявления, как слуховые галлюцинации. При расположении опухолевого тела в затылочной части наблюдается ухудшение зрения до полной его потери, зрительные галлюцинации. Видения настолько явственные, что больной не может отличить их от реальности. Проявляется такой симптом, как нистагм или бегающий зрачок. Нарушается восприятие написанного текста, нарушается речь, двигательные функции становится тяжело контролировать.
Часто нарушения провоцируют беспричинную агрессию. При повреждении гипофиза начинаются гормональные отклонения. В определенных участках тела нарушается чувствительность. Большая часть симптомов похожа на инсульт. Их отличие лишь в том, что развиваться они будут не сразу, а постепенно в зависимости от стадии и количества метастаз.
При активном размножении патологических клеток происходит истончение стенок сосудов. Многие капилляры лопаются, в результате чего появляется опухоль. Внутри черепной коробки скапливается жидкость, которая полностью не выводится из организма. Со временем начинают формироваться дополнительные сосуды для поддержания синтеза раковых образований
![]()
Первый симптом – это психические отклонения. Нарост угнетающе воздействует на ЦНС. В результате сдавливания мозговых центров повышается внутричерепное давление, что вызывает сильные боли.
Очень часто наблюдаются затяжные клинические депрессии. Больные отказываются лечиться, чувствуют сильную апатию, иногда наблюдаются суицидальные наклонности. Проявляется судорожное сокращение мышц в руках, потеря сознания. Перед отключением больной не способен контролировать свои движения, его голова судорожно поворачивается в сторону, противоположную расположению ОГМ. Больного не покидает чувство усталости. Нет сил встать с постели. Пациент часто теряет сознание.
Сильная периалгия вызывает рвоту. Болевые ощущения отдают в руки. Больные часто запрокидывают голову, сами не понимая, что странно себя ведут. Поражение червя мозжечка вызывает нарушения речи.
ОГМ в левом полушарии мозжечка характеризуется появлением сильной, приступообразной цефалгии. Боль пульсирующая, вызывает сильную рвоту. Нарушается координация.
Внутри черепной коробки происходит разрушение гипертензии. Опухоль быстро разрастается. Диагностировать такие повреждения удается зачастую посмертно.
При таких повреждениях последствия для организма самые губительные. Распространение раковых клеток никак не удается контролировать.
Когда образуется ОГМ в области темени, больные ощущают сильные пульсирующие боли. При разрастании опухолевого тела начинает ухудшаться зрение, появляются световые галлюцинации.
Цефалгия усиливается при наклоне головы вперед. Когда пациент запрокидывает голову назад, болевые ощущения немного отступают.
С каждой стадией состояние пациента усложняется, симптомы становятся интенсивнее. Среди общемозговых симптомов выделяют сильное угнетение сознания. Человек становится сонным, в конечном итоге может спать сутками, просыпаясь, чтобы сходить в туалет. После сна пациент все равно чувствует себя разбитым и хочет спать. Мигрени принимают хронический характер, усиливаются в утренние часы после пробуждения. Унять ненадолго болевые ощущения удается приемом мочегонных средств.
Пациенты часто страдают от головокружений, общей слабости, светобоязни. Глаза становится слишком чувствительными к свету, любая яркая вспышка вызывает молниеносную цефалгию, которая может вызвать обморок или судорожный припадок.
На 1 стадии рак локализуется в поверхностных тканях. Патологические онкоклетки трудно отличить от нормальных. Опухоли не распространяют метастазы, а занимаются только поддержанием своей жизнедеятельности. Происходит истончение капилляров. Происходят множественные мелкие кровоизлияния в мозг, его функциональность заметно снижается. Обнаружить опухолевое тело на 1 стадии практически невозможно. Чаще всего, это доброкачественные наросты. И даже на этом этапе развития не всегда удается полностью удалить ОГМ, поэтому нередко после операции начинается рецидив.
2 стадия рака характеризуется медленным разрастанием новообразования. На этом этапе образуются новые сосуды, для поддержания жизнедеятельности патологических организмов.
Происходит соединение близлежащих структур посредством патологических клеток, экссудат попадает в ткани гипоталамуса. С годами симптомы становятся более агрессивными. Симптоматическая картина по большей части связана с расстройством в работе ЖКТ. Нарушается секреторная функция, могут развиться сопутствующие заболевания, такие как сахарный диабет, гастрит, перитонит и т.д.
На 3 стадии начинают ярко проявляться симптомы рака. Наблюдаются сильные приступообразные мигрени, головокружение, нарушения координации. Из-за постоянных периалгий человек становится агрессивным. У пациентов появляются слуховые, зрительные, вкусовые галлюцинации. Нарушается речь. На этом этапе опухолевое тело распространяет свои метастазы в соседние ткани. Чаще всего, ОГМ уже считается неоперабельной.
4 стадия характеризуется распространением метастаз во все мозговые оболочки. Патогены начинают прогрессировать в остальных системах органов. Удаление уже невозможно. Наблюдаются частые эпилептические припадки, сильные мигрени, вызывающие потерю сознания. На этом этапе пациенты могут терять память, зрение, слух. Таким пациентам врачи дают не больше года.
![]()
Причины появления злокачественной и доброкачественной ОГМ до конца не изучены. Понятно только одно: онкоклетки не появляются сами по себе. Это спровоцировано несостоятельностью иммунной системы. Одной из первопричин является генетическая предрасположенность. Это не значит, что ОГМ будет передаваться по наследству, но может послужить провоцирующим фактором при снижении защитных функций организма.
Почему появляется ОГМ, сказать проблематично. Есть ряд факторов, которые способны даже у совершенно здорового человека спровоцировать появление опухоли. Это повышенное внутричерепное давление и травма черепа. Неправильное кровообращение в голове, повреждение нервных окончаний и невозможность их быстрого восстановления приводят к снижению иммунитета. Иммунная система не распознает патологические онкоклетки и начинается активное их размножение. При чем, понять, как поведет себя ОГМ в том или ином случае, довольно сложно.
Главным провоцирующим фактором, на сегодняшний день считают облучение радиацией, работу с химическими веществами. Этот факт был подтвержден еще при аварии на ЧАЭС. Длительный контакт с химикатами приводит к нарушениям функций различных систем и органов. Главными катализаторами считается:
- Мышьяк;
- пестициды;
- тяжелые металлы.
![]()
На начальной стадии заболевания цефалгия наблюдается только у 18% пациентов, что очень осложняет процесс диагностики. Проявления на первых этапах развития могут быть совсем незначительными. Но, есть симптомы, которые должны насторожить:
- Регулярная периалгия, которая не проходит на протяжении нескольких дней, даже после приема обезболивающих;
- приступы по длительности занимают больше времени, чем ремиссия;
- рвотные спазмы, тошнота без видимых причин;
- ощущение сдавливания головы утром;
- постоянная слабость.
При выявлении большей части из вышеописанных симптомов, нужно незамедлительно отправляться за квалифицированной помощью. Если терапевт не спешит выписывать анализы, нужно настоять на их проведении. Не стоит постоянно списывать головные боли на метеочувствительность, перенапряженный график. Важно помнить, что эффективно устранить ОГМ можно только на 1 стадии. Даже на 2 стадии очень высок риск появления рецидива после операции.
![]()
Ежемесячно в США диагностируют рак в мозге у 30000-40000 жителей. Главные причины образования опухолевых тел:
- Облучение;
- снижение защитных функций организма;
- генетические возрастные изменения;
- предрасположенность к раку.
Нет никакой гарантии, что полностью здоровый человек, соблюдающий правильный образ жизни, не заболеет раком. Среди профилактических мер, снижающих риск заболевания, выделяют несколько пунктов:
- Здоровое питание;
- повышение стрессоустойчивости организма;
- сокращение времени пребывания под прямыми солнечными лучами;
- своевременное адекватное лечение инфекционных заболеваний.
После проведения хирургического вмешательства нужно выполнять все предписания врача. Послеоперационная терапия направлена на снижение риска появления рецидива. Подразумевает применение химио- или лучевой терапии, повышение общей сопротивляемости организма. Рекомендуется употреблять в пищу больше фруктов и овощей. Чтобы вовремя избежать вторичных проявлений, нужно вовремя проходить обследование МРТ.
Нужно постараться снизить нагрузки на мозг. Напряженный график работы без полноценного отдыха приводит к хроническому переутомлению, нарушениям кровообращения в мозговых центрах, что провоцирует появление рецидива.
Видео в тему
Заключение
Прогнозы рака мозга неутешительные. В некоторых случаях идентифицировать его удается только посмертно. На 3-4 стадии рака пациенты могут прожить 1-2 года при соответствующей поддерживающей терапии. На сегодняшний день так и не найден ответ на вопрос, откуда берется ОГМ. Рак может быть идентифицирован даже у новорожденных детей. В категорию риска попадают взрослые и дети, в анамнезе родственников которых – рак.
Раковые заболевания можно сравнить с течением вирусного менингита. Развитие клеток может быть медленным и тогда шансы на успешное лечение возрастают, а может быть стремительным и буквально за год пациент умирает. Нейроны восстанавливаются, но намного медленнее, чем другие, поэтому риск развития рака возрастает при постоянных стрессах. Большую роль в развитии патологического процесса играет влияние окружающей среды на организм человека.
Патологические клетки в других системах органов сразу распознаются иммунной системой и удаляются. Вокруг серого вещества есть клеточная мембрана, которая не позволяет провести быструю идентификацию, поэтому симптомы рака могут проявиться только, когда киста начнет сдавливать соседние ткани.
Опухоли головного мозга — внутричерепные новообразования, включающие как опухолевые поражения церебральных тканей, так и нервы, оболочки, сосуды, эндокринные структуры головного мозга. Проявляются очаговой симптоматикой, зависящей от топики поражения, и общемозговыми симптомами. Диагностический алгоритм включает осмотр невролога и офтальмолога, Эхо-ЭГ, ЭЭГ, КТ и МРТ головного мозга, МР-ангиографию и пр. Наиболее оптимальным является хирургическое лечение, по показаниям дополненное химио- и радиотерапией. При его невозможности проводится паллиативное лечение.

- Причины опухоли головного мозга
- Классификация
- Симптомы опухолей головного мозга
- Диагностика
- Лечение опухоли головного мозга
- Прогноз при опухолях мозга
- Профилактика
- Цены на лечение
Общие сведения
Опухоли головного мозга составляют до 6% всех новообразований в организме человека. Частота их встречаемости колеблется от 10 до 15 случаев на 100 тыс. человек. Традиционно к церебральным опухолям относят все интракраниальные новообразования — опухоли церебральной ткани и оболочек, образования черепных нервов, сосудистые опухоли, новообразования лимфатической ткани и железистых структур (гипофиза и шишковидной железы). В связи с этим опухоли головного мозга делят на внутримозговые и внемозговые. К последним относят новообразования церебральных оболочек и их сосудистых сплетений.
Опухоли головного мозга могут развиваться в любом возрасте и даже носить врожденный характер. Однако среди детей заболеваемость ниже, не превышает 2,4 случая на 100 тыс. детского населения. Церебральные новообразования могут быть первичными, изначально берущими свое начало в тканях мозга, и вторичными, метастатическими, обусловленными распространением опухолевых клеток вследствие гемато- или лимфогенной диссеминации. Вторичные опухолевые поражения встречаются в 5-10 раз чаще, чем первичные новообразования. Среди последних доля злокачественных опухолей составляет не менее 60%.
Отличительной особенностью церебральных структур является их расположение в ограниченном интракраниальном пространстве. По этой причине любое объемное образование внутричерепной локализации в той или иной степени приводит к сдавлению мозговых тканей и повышению интракраниального давления. Таким образом, даже доброкачественные по своему характеру опухоли головного мозга при достижении определенного размера имеют злокачественное течение и могут привести к летальному исходу. С учетом этого особую актуальность для специалистов в области неврологии и нейрохирургии приобретает проблема ранней диагностики и адекватных сроков хирургического лечения церебральных опухолей.

Причины опухоли головного мозга
Возникновение церебральных новообразований, как и опухолевых процессов другой локализации, связывают с воздействием радиации, различных токсических веществ, существенным загрязнением окружающей среды. У детей высока частота врожденных (эмбриональных) опухолей, одной из причин которых может выступать нарушение развития церебральных тканей во внутриутробном периоде. Черепно-мозговая травма может служить провоцирующим фактором и активизировать латентно протекающий опухолевый процесс.
В ряде случаев опухоли головного мозга развиваются на фоне проведения лучевой терапии пациентам с другими заболеваниями. Риск появления церебральной опухоли повышается при прохождении иммуносупрессивной терапии, а также у других групп иммунокомпрометированных лиц (например, при ВИЧ-инфекции и нейроСПИДе). Предрасположенность к возникновению церебральных новообразований отмечается при отдельных наследственных заболеваниях: болезни Гиппеля-Линдау, туберозном склерозе, факоматозах, нейрофиброматозе.
Классификация
Среди первичных церебральных новообразований преобладают нейроэктодермальные опухоли, которые классифицируют на:
- опухоли астроцитарного генеза (астроцитома, астробластома)
- олигодендроглиального генеза (олигодендроглиома, олигоастроглиома)
- эпендимарного генеза (эпендимома, папиллома хориоидного сплетения)
- опухоли эпифиза (пинеоцитома, пинеобластома)
- нейрональные (ганглионейробластома, ганглиоцитома)
- эмбриональные и низкодифференцированные опухоли (медуллобластома, спонгиобластома, глиобластома)
- новообразования гипофиза (аденома)
- опухоли черепно-мозговых нервов (нейрофиброма, невринома)
- образования церебральных оболочек (менингиома, ксантоматозные новообразования, меланотичные опухоли)
- церебральные лимфомы
- сосудистые опухоли (ангиоретикулома, гемангиобластома)
Внутримозговые церебральные опухоли по локализации классифицируют на суб- и супратенториальные, полушарные, опухоли серединных структур и опухоли основания мозга.
Метастатические опухоли мозга диагностируются в 10-30% случаев ракового поражения различных органов. До 60% вторичных церебральных опухолей имеют множественный характер. Наиболее частыми источниками метастазов у мужчин выступают рак легких, колоректальный рак, рак почки, у женщин — рак молочной железы, рак легких, колоректальный рак и меланома. Около 85% метастазов приходится на внутримозговые опухоли полушарий мозга. В задней черепной ямке обычно локализуются метастазы рака тела матки, рака простаты и злокачественных опухолей ЖКТ.
Симптомы опухолей головного мозга
Более ранним проявлением церебрального опухолевого процесса является очаговая симптоматика. Она может иметь следующие механизмы развития: химическое и физическое воздействие на окружающие церебральные ткани, повреждение стенки мозгового сосуда с кровоизлиянием, сосудистая окклюзия метастатическим эмболом, кровоизлияние в метастаз, компрессия сосуда с развитием ишемии, компрессия корешков или стволов черепно-мозговых нервов. Причем вначале имеют место симптомы локального раздражения определенного церебрального участка, а затем возникает выпадение его функции (неврологический дефицит).
Диагностика
Первичное обследование пациента включает оценку неврологического статуса, осмотр офтальмолога, проведение эхо-энцефалографии, ЭЭГ. При исследовании неврологического статуса особое внимание невролог обращает на очаговую симптоматику, позволяющую установить топический диагноз. Офтальмологические исследования включают проверку остроты зрения, офтальмоскопию и определение полей зрения (возможно, при помощи компьютерной периметрии). Эхо-ЭГ может регистрировать расширение боковых желудочков, свидетельствующее о внутричерепной гипертензии, и смещение серединного М-эхо (при больших супратенториальных новообразованиях со смещением церебральных тканей). На ЭЭГ отображается наличие эпиактивности определенных участков головного мозга. По показаниям может быть назначена консультация отоневролога.
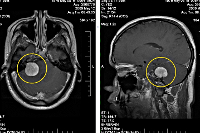
Подозрение на объемное образование головного мозга является однозначным показанием к проведению компьютерной или магнитно-резонансной томографии. КТ головного мозга позволяет визуализировать опухолевое образование, дифференцировать его от локального отека церебральных тканей, установить его размер, выявить кистозную часть опухоли (при наличии таковой), кальцификаты, зону некроза, кровоизлияние в метастаз или окружающие опухоль ткани, наличие масс-эффекта. МРТ головного мозга дополняет КТ, позволяет более точно определить распространение опухолевого процесса, оценить вовлеченность в него пограничных тканей. МРТ более результативна в диагностике не накапливающих контраст новообразований (например, некоторых глиом головного мозга), но уступает КТ при необходимости визуализировать костно-деструктивные изменения и кальцификаты, разграничить опухоль от области перифокального отека.

Помимо стандартной МРТ в диагностике опухоли головного мозга может применяться МРТ сосудов головного мозга (исследование васкуляризации новообразования), функциональная МРТ (картирование речевых и моторных зон), МР-спектроскопия (анализ метаболических отклонений), МР-термография (контроль термодеструкции опухоли). ПЭТ головного мозга дает возможность определить степень злокачественности опухоли головного мозга, выявить опухолевый рецидив, картировать основные функциональные зоны. ОФЭКТ с использованием радиофармпрепаратов, тропных к церебральным опухолям позволяет диагностировать многоочаговые поражения, оценить злокачественность и степень васкуляризации новообразования.
В отдельных случаях используется стереотаксическая биопсия опухоли головного мозга. При хирургическом лечении забор опухолевых тканей для гистологического исследования проводится интраоперационно. Гистология позволяет точно верифицировать новообразование и установить уровень дифференцировки его клеток, а значит и степень злокачественности.
Лечение опухоли головного мозга
Консервативная терапия опухоли головного мозга осуществляется с целью снижения ее давления на церебральные ткани, уменьшения имеющихся симптомов, улучшения качества жизни пациента. Она может включать обезболивающие средства (кетопрофен, морфин), противорвотные фармпрепараты (метоклопрамид), седативные и психотропные препараты. Для снижения отечности головного мозга назначают глюкокортикостероиды. Следует понимать, что консервативная терапия не устраняет первопричины заболевания и может оказывать лишь временный облегчающий эффект.
Наиболее эффективным является хирургическое удаление церебральной опухоли. Техника операции и доступ определяются местоположением, размерами, видом и распространенностью опухоли. Применение хирургической микроскопии позволяет произвести более радикальное удаление новообразования и минимизировать травмирование здоровых тканей. В отношении опухолей малого размера возможна стереотаксическая радиохирургия. Применение техники КиберНож и Гамма-Нож допустимо при церебральных образованиях диаметром до 3 см. При выраженной гидроцефалии может проводиться шунтирующая операция (наружное вентрикулярное дренирование, вентрикулоперитонеальное шунтирование).
Лучевая и химиотерапия могут дополнять хирургическое вмешательство или являться паллиативным способом лечения. В послеоперационном периоде лучевая терапия назначается, если гистология тканей опухоли обнаружила признаки атипии. Химиотерапия проводится цитостатиками, подобранными с учетом гистологического типа опухоли и индивидуальной чувствительности.
Прогноз при опухолях мозга
Прогностически благоприятными являются доброкачественные опухоли головного мозга небольших размеров и доступной для хирургического удаления локализации. Однако многие из них склонны рецидивировать, что может потребовать повторной операции, а каждое хирургическое вмешательство на головном мозге сопряжено с травматизацией его тканей, влекущей за собой стойкий неврологический дефицит. Опухоли злокачественной природы, труднодоступной локализации, больших размеров и метастатического характера имеют неблагоприятный прогноз, поскольку не могут быть радикально удалены. Прогноз также зависит от возраста пациента и общего состояния его организма. Пожилой возраст и наличие сопутствующей патологии (сердечной недостаточности, ХПН, сахарного диабета и др.) затрудняет осуществление хирургического лечения и ухудшает его результаты.
Профилактика
Первичная профилактика церебральных опухолей заключается в исключении онкогенных воздействий внешней среды, раннем выявлении и радикальном лечении злокачественных новообразований других органов для предупреждения их метастазирования. Профилактика рецидивов включает исключение инсоляции, травм головы, приема биогенных стимулирующих препаратов.
Читайте также: