Особенностью клинического течения рака шейки матки iv стадии не является
795. При проведении пробы Коха вводится доза туберкулина:
Те
796. Для клиники прервавшейся трубной беременности по типу разрыва маточной трубы не характерно:
Высокая температура
797. При подслизистой локализации миомы матки показано:
Хирургическое лечение
798. Препаратом выбора при назначении гормонального лечения впервые больным внутренним генитальным эндометриозом является:
Комбинированные эстроген-гестагенные препараты
799. Врачебная тактика при кистомах яичника
4. вылущивание кистомы;
800. Особенности кистом:
1. бессимптомное течение
3. разнообразие по морфологической структуре
Все положения верны
801. Вторая стадия рака шейки матки ограничена
Шейкой матки, инфильтрацией параметрия, не доходящей до стенок таза или верхней третью влагалища
802. Врачебно-трудовая экспертиза после лечения по поводу рака шейки и тела матки следующая:
Определяется группа инвалидности
803. Данные бимануального исследования при неосложненном внебольничном аборте:
Умеренная болезненность матки
804. Для выяснения функции яичников широко используются тесты функциональной диагностики, определяющие соотношение гормонов:
Прогестерона, эстрогенов
805. Какими заболеваниями могут быть обусловлены маточные кровотечения в климактерическом периоде?
2. подслизистой миомой
3. аденоматозом матки
Всеми выше перечисленными
806. Причины маточной формы вторичной аменореи
Травматические повреждения эндометрия
807. Для хронических воспалительных процессов придатков матки не характерно:
Привычное невынашивание беременности
808. К отдаленным последствиям перенесенных воспалительных заболеваний придатков относится:
Бесплодие
809. Назовите характерные особенности клинического течения пельвиоперитонита гонорейной этиологии:
1. острое начало заболевания
2. боли в животе, высокая температура
3. перитонеальные симптомы положительные
4. быстрое отграничение очага воспаления
5. все ответы верные
810. При генитальном туберкулезе отмечается нарушение менструальной функции по типу:
Аменореи
811. Для прогрессирующей трубной беременности не характерно наличие:
Темных кровянистых выделений из матки
812. Из средств гормональной терапии при миоме матки нецелесообразно использовать:
Эстрогены
813. Для внутреннего генитального эндометриоза характерно все, кроме:
Скудных менструаций
814. Лечение при лейкоплакии шейки матки заключается в:
ДЭК шейки матки
815. При экзофитной форме рака шейки матки I стадии проводится дифференциальный диагноз с:
1. истинной эрозией шейки матки
2. ложной эрозией шейки матки
3. туберкулезной язвой
4. сифилитической язвой
Все положения верны
816. Малигнизация опухоли яичника во время операции исключается
Срочным гистологическим исследованием
817. Прерывание беременности по медицинским показаниям не проводится при:
Нежелании иметь ребенка
818. В клинике инфицированного осложнённого внебольничного аборта имеет место:
2. высокая температура
3. гнойные выделения из половых путей
4. боль внизу живота
5.все ответы верны
819. Какие изменения в организме девочке предшествуют первой менструации:
2. увеличение молочных желез;
3. начало роста волос на лобке и в подмышечных впадинах;
4. увеличение массы надпочечников;
5. все ответы верны.
820. Уровень базальной температуры при ановуляторном менструальном цикле:
1. ниже 37 в течение всего цикла;
5. не отличается от овуляторного цикла.
821. Гипоталамическая форма аменореи имеет место при
1. синдроме Бабинского-Фрейлиха;
822. Профилактика воспалительных заболеваний не предусматривает:
Ранней диагностики воспалительных процессов.
823. Тактика ведения больных при апоплексии яичника второй степени:
4. экстренное хирурническое вмешательство – ушивание яичника;
824. Особенность анамнеза, указывающая на возможность генитального туберкулеза:
3. плеврит неуточненной этиологии;
825. Характер кровянистых выделений при трубном аборте:
1. темные умеренные;
826. При выполнении оперативного вмешательства по поводу миомы матки в объеме надвлагалищной ампутации матки без придатков пересекают все нижеперечисленные образования, кроме:
2. воронко-тазовых связок;
827. Для рака шейки матки I стадии характерно:
2. локализация рака в области шейки матки;
828. Из сопутствующих заболеваний при раке тела матки чаще встречается:
1. гипертоническая болезнь;
829. Перечислите возможные гистологические типы рака эндометрия:
4. все вышеперечисленное верно;
5. все вышеперечисленное верно.
830. Указать достоверный рентгенологический признак подслизистой
1. дефект наполнения;
831. После выписки из стационара по поводу прерывания беременности рекомендуется реабилитация в случае:
1. прерывания I-й беременности в различные сроки;
2. внебольничного аборта;
3. лихорадочного аборта;
4. септического аборта;
Все положения верны.
832. При бимануальном исследовании неизмененные маточные трубы пальпируются в виде:
Не пальпируются.
833. Для гистологического исследования эндометрия при дисфункциональном маточном кровотечении не характерно:
3. фаза секреции;
834. При острых воспалительных процессах гениталий показанием к срочной лапаротомии не является:
Пельвиоперитонит
835. Определить тактику ведения пациентки при пузырном заносе и кровотечении в гинекологическом стационаре:
4. выскабливание стенок полости матки под контролем гистероскопии;
836. Признаки острого гонорейного сальпингоофорита:
1. озноб, высокая температура;
2. боли внизу живота;
3. увеличенные, резко болезненные придатки;
4. двухсторонность поражения;
Все признаки верны.
837. Проба Коха оценивается по типам реакций:
4. общая, местная, очаговая;
838. Иррадиация боли при разрыве маточной трубы:
1. в задний проход;
839. Неотложная помощь при внематочной беременности, нарушенной по типу разрыва трубы:
1. экстренное оперативное вмешательство;
2. адекватная инфузионно-трансфузионная терапия;
3. введение кардиотонических и вазотропных средств;
4. все вышеперечисленное верно;
5.все вышеперечисленное неверно.
840. При лечении больных генитальным эндометриозом не используют:
3. конъюгированные эстрогены;
841. Лечение гиперпластических процессов эндометрия не предусматривает использование:
Эстрогенов.
842. Особенностью клинического течения рака шейки матки IV стадии не является:
3. повышение массы тела;
843. При какой опухоли яичника имеются выраженные клинические симптомы?
3. фолликулома яичника;
844. Методы прерывания беременности в ранние сроки по медицинским показаниям:
2. расширение цервикального канала, удаление кюреткой плодного яйца;
845. К инструментальным неинвазивным методам обследования гениталий относятся:
3. кольпоскопия;
846. Лечение ювенильного кровотечения начинается с:
1. комплексной симптоматической терапии;
847. Ложная аменорея не наблюдается:
В следствие воспалительных синехий влагалища.
848. При проведении ГСГ законтурные тени выявляются при заболеваниях:
4. внутренний эндометриоз;
849. Лечение хронической восходящей гонореи начинается с:
1. иммунотерапии;
850. Ведущий симптом у больных туберкулезом придатков матки с нерезко выраженными анатомо-функциональными изменениями:
3. бесплодие;
851. Факторами, предрасполагающими к опущению и впадению внутренних половых органов, являются:
1. травма промежности в родах;
2. системные заболевания соединительной ткани;
3. физический труд, связанный с подъемом тяжести;
4. все вышеперечисленное верно;
5.все вышеперечисленное неверно.
852. Хирургическая ножка опухоли яичника состоит из::
1. собственной связки яичника;
2. воронко-тазовой связки;
4. маточной трубы;
Все вышеперечисленное верно.
853. При эндометрозе яичников показано:
Комбинированное лечение
854. В лечении рака шейки матки I стадии производится операция:
4. расширенная экстирпация матки;
855. Одной из причин летального исхода при раке шейки матки, требующих неотложной помощи, является:
2. кровотечение;
856. Возможные осложнения кист и кистом яичников:
1. перекрут ножки кисты, кистомы;
3. разрыв капсулы кисты, кистомы;
4. пельвиоперитонит, перитонит;
Все положения верны.
857. К истинным кистам относятся все, кроме:
5. образования с пролиферацией клеток.
858. Для данных бимануального исследования при инфицированном осложненном внебольничном аборте не характерно наличие:
3. безболезненной увеличенной матки;
859. Реакция кольпоцитологического мазка при повышенном содержании эстрогенов по Гейст-Сальмону:
4. реакция четвертая;
860. Патогенетические формы нарушения менструального цикла в зависимости от уровня регуляции:
5. все ответы верны.
861. Данные бимануального исследования при остром аднексите:
1. увеличение придатков матки и их болезненность;
862. Какие осложнения возможны при проведении лапароскопии?
1. ранение половых органов;
3. ранение крупных кровеносных сосудов;
4. газовая эмболия;
Последнее изменение этой страницы: 2016-04-23; Нарушение авторского права страницы
От дисплазии и Са in situ к инвазивному раку. Развитию инвазивного РШМ закономерно предшествуют дисплазия и преинвазивный рак. Учитывая, что возраст больных дисплазией и преинвазивным РШМ в среднем на 10 лет меньше, чем инвазивным, можно предположить существование сравнительно длительного латентного периода, предшествующего инвазии. При этом важно иметь в виду, что Са in situ не всегда развивается на фоне дисплазии.
Однако инвазивный рак (особенно четко это доказано при его локализации в эктоцервиксе) практически всегда возникает на фоне Са in situ. Легкая и умеренная дисплазии нестабильны — они чаще регрессируют или переходят в более выраженные патологические состояния. Тяжелая дисплазия, а также Са in situ имеют высокие потенции к переходу в инвазивный рак.
В специальной литературе высказываются различные суждения о средней длительности латентного периода малигнизации — от 2 до 12 лет. Уточнение этого вопроса представляет исключительный интерес. Однако в клинической практике нет надежных морфологических критериев, позволяющих прогнозировать дальнейшую судьбу больных с дисплазией и преинвазивным раком при отсутствии специального лечения.
Представленные данные особенно интересны с точки зрения учения о прогрессии опухолей. В результате прогрессии снижается степень дифференцировки, увеличиваются скорость роста и потенции к метастазированию, изменяются биохимические, антигенные и цитогенетические свойства опухоли. В результате прогрессии нарастают признаки ее автономности, относительной независимости от регулирующих влияний организма.
Это особенно ярко проявляется при изучении морфогенеза РШМ. Так, если дисплазия является пограничным состоянием, способным к регрессии, стабилизации или прогрессии, а регрессия преинвазивного рака является скорее исключением, чем правилом, то инвазивный рак при отсутствии лечения приводит к смерти.
Строгое соответствие между вариантами Са in situ и гистоструктурой инвазивного рака показывает, что прогрессия опухоли, в первую очередь, проявляется в способности к инвазивному росту, в меньшей степени влияя на ее гистологическое строение, которое определяется вариантом предшествовавшего ей преинвазивного рака. Надо полагать, что гистоструктура опухоли, связанная с ее локализацией, является первичной по отношению к анатомической форме роста.
Гистологическое строение опухоли
Остается спорным вопрос, влияет ли гистоструктура опухоли, и особенно степень ее анаплазии, на местное распространение и частоту возникновения регионарных метастазов. Мелкоклеточные низкодифференцированные опухоли более агрессивны — они быстрее прорастают в параметральную клетчатку и метастазируют.
Многие авторы выявили значительное увеличение частоты лимфогеного метастазирования при снижении степени дифференцировки опухоли, а также при аденокарциноме. Имеется большая группа исследователей, которыми не было отмечено влияния гистологического строения на рост и метастазирование РШМ. В ходе прогрессии степень дифференцировки снижается; в результате частота низкодифференцированного рака при III стадии вдвое больше, чем при I. Отмечается тенденция к увеличению частоты лимфогенного метастазирования при железистом и низкодифференцированном раке по сравнению с плоскоклеточным.
Значительные индивидуальные различия в течении РШМ могут быть объяснены относительной независимостью отдельных признаков прогрессии опухоли: нарастание анаплазии не обязательно сочетается с увеличением скорости роста и частоты метастазирования. Кроме того, следует учитывать, что метастазирование является функцией времени: при длительном существовании сравнительно медленно растущих высокодифференцированных опухолей его частота может нарастать.
Локализация опухоли
Из 1865 больных локализация опухоли в области эктоцервикса (включая и случаи тотального поражения шейки матки) отмечена в 82,3%, а в шеечном канале — в 17,7% случаев.
Различные анатомические формы опухоли отражают динамику ее роста — экзофитные опухоли в процессе своего развития переходят в смешанные и эндофитные. Среди 1865 больных РШМ экзофитная форма роста отмечена в 54,8% наблюдений, эндофитная — в 35 %, смешанная — в 10,2%. Из 414 радикально оперированных больных частота лимфогенных метастазов при экзофитных опухолях составила 13,3%, а при эндофитных и смешанных — 26,2 %.
Величина опухоли и глубина инвазии. Многие клиницисты придают величине, и особенно объему, опухоли важное значение в клиническом течении РШМ. Из общего числа 414 оперированных в нашей клинике больных в 131 наблюдении диаметр опухоли был меньше или равен 1 см, причем при гистологическом исследовании удаленных лимфатических узлов у 16 (12,2%) были выявлены метастазы. При большем диаметре опухоли из 283 больных метастазы имелись у 58 (20,5%).
По мере увеличения объема опухоли частота регионарного метастазирования увеличивается, однако и при опухолях менее 1 см в диаметре возможность возникновения регионарных метастазов, в том числе и множественных, остается вполне реальной. При инвазии более 1 см у каждой 3—4-й, а при инвазии до 1 см — только у каждой 8-й больной выявляются регионарные метастазы. Таким образом, глубина инвазии опухоли, определяющая степень разрушения отводящих лимфатических сосудов, приобретает большее значение, чем размеры ее поверхности.
Лимфогенные метастазы
Анализ данных показывает, что на частоту возникновения регионарных метастазов РШМ I стадии оказывает влияние целый ряд факторов, характеризующих особенности первичной опухоли. Общая частота лимфогенного метастазирования составила 17,8%. В зависимости от вариантов и выраженности указанных факторов она колеблется в весьма широких пределах: от 6,7% (при инвазии 4—5 мм) до 26,5% (при инвазии более 1 см).
В клинических наблюдениях отмечается сочетание различных факторов, определяющих потенции опухоли к метастазированию. Так, при небольших высокодифференцированных опухолях с поверхностной инвазией, локализующихся в эктоцервиксе, вероятность нахождения регионарных метастазов не превышает 10—13%. И наоборот, при аденокарциноме и низкодифференцированном раке больших размеров с глубокой инвазией в подлежащие ткани, расположенных в шеечном канале или разрушающих всю шейку матки, можно ожидать поражения лимфатических узлов таза у каждой 3—4-й больной.
Для прямого роста опухоли наиболее характерно прорастание связочного аппарата матки и клетчаточных пространств таза.
В результате анализа данных лимфографии, операционных находок и гистологического исследования операционных препаратов мы пришли к заключению, что первичные ортоградные метастазы РШМ (I этап) примерно с одинаковой частотой локализуются в трех группах лимфатических узлов таза: наружных подвздошных, внутренних подвздошных и запирательных.
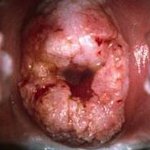
Рак шейки матки – опухолевое поражение нижнего отдела матки, характеризующееся злокачественной трансформацией покровного эпителия (экто- или эндоцервикса). Специфическим проявлениям рака шейки матки предшествует бессимптомное течение; в дальнейшем появляются контактные и межменструальные кровянистые выделения, боли в животе и крестце, отеки нижних конечностей, нарушения мочеиспускания и дефекации. Диагностика при раке шейки матки включает проведение осмотра в зеркалах, расширенной кольпоскопии, исследования цитологического соскоба, биопсии с гистологическим заключением, эндоцервикального кюретажа. Лечение рака шейки матки проводят с учетом гистологической формы и распространенности с помощью хирургического вмешательства, лучевой терапии, химиотерапии или их комбинации.
МКБ-10

- Причины РШМ
- Факторы риска
- Классификация
- Симптомы рака шейки матки
- Диагностика
- Лечение рака шейки матки
- Хирургическое лечение
- Противоопухолевое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Причины РШМ
Среди других ИППП, повышающих риски развития рака шейки матки, выделяют генитальный герпес, цитомегаловирусную инфекцию, хламидиоз, ВИЧ. Из всего вышесказанного следует, что вероятность развития рака шейки матки больше у женщин, часто меняющих половых партнеров и пренебрегающих барьерными методами контрацепции. Кроме того, при раннем начале сексуальной жизни (в возрасте 14-18 лет) незрелый эпителий шейки матки обладает особой восприимчивостью к воздействию повреждающих агентов.
К факторам риска по развитию рака шейки матки относят ослабление функции иммунной системы, курение, возраст старше 40 лет, диеты с малым содержанием фруктов и овощей, ожирение, недостаток витаминов А и С. Также доказано, что вероятность развития рака шейки матки увеличивается при длительном (свыше 5 лет) приеме оральных контрацептивов, многочисленных родах, частых абортах. Одним из факторов позднего обнаружения рака шейки матки является низкая медицинская культура, нерегулярное прохождение женщинами профилактических осмотров с исследованием мазка из цервикального канала на онкоцитологию.
К фоновым заболеваниям, предрасполагающим к развитию рака шейки матки, в гинекологии относят лейкоплакию (интраэпителиальную неоплазию, CIN), эритроплакию, кондиломы, полипы, истинную эрозию и псевдоэрозию шейки матки, цервициты.
Классификация
По гистологическому типу, в соответствии с двумя видами эпителия, выстилающего шейку матки, различают плоскоклеточный цервикальный рак с локализацией в эктоцервиксе (85-95%) и аденокарциному, развивающуюся из эндоцервикса (5-15%). Плоскоклеточный рак шейки матки, в зависимости от степени дифференцировки, может быть ороговевающим, неороговевающим и низкодифференцированным. К редким гистотипам рака шейки матки относятся светлоклеточная, мелкоклеточная, мукоэпидермоидная и др. формы. С учетом типа роста различают экзофитные формы рака шейки матки и эндофитные, встречающиеся реже и имеющие худший прогноз.
Для оценки распространенности в клинической гинекологии используются классификации рака шейки матки по двум системам: FIGO, принятой Международной федерацией акушеров и гинекологов, и ТNМ (где T – распространенность опухоли; N – вовлеченность регионарных лимфоузлов; M – наличие отдаленных метастазов).
Стадия 0 (FIGO) или Тis (ТNМ) расценивается как преинвазивный или внутриэпителиальный рак шейки матки (in situ).
Стадия I (FIGO) или T1 (ТNМ) - опухолевая инвазия ограничивается шейкой матки, без перехода на ее тело.
- I A1 (T1 А1) – микроскопически определяемый рак шейки матки с глубиной инвазии до 3 мм с горизонтальным распространением до 7 мм;
- I A2 (T1 А2) – прорастание опухоли в шейку матки на глубину от 3 до 5 мм с горизонтальным распространением до 7 мм.
- I B1 (T1 В1) – макроскопически определяемый цервикальный рак, ограниченный шейкой матки, либо микроскопически выявляемые поражения, превышающие IA2 (T1А), не превышающее в максимальном измерении 4 см;
- I B2 (T1 В2) - макроскопически определяемое поражение, превышающее в максимальном измерении 4 см.
Стадия II (FIGO) или T2 (ТNМ) характеризуется распространением рака за пределы шейки матки; нижняя треть влагалища и стенки таза интактны.
- II A (T2 А) – опухоль инфильтрирует верхнюю и среднюю треть влагалища или тело матки без прорастания параметрия;
- II B (T2 В) – опухоль инфильтрирует параметрий, но не доходит до стенок таза.
Стадия III (FIGO) или T3 (ТNМ) характеризуется распространением рака за пределы шейки матки с прорастанием параметрия до стенок таза либо вовлечением нижней трети влагалища, либо развитием гидронефроза.
- III A (T3 А) – опухоль захватывает нижнюю треть влагалища, но не прорастает в стенки таза;
- III B (T3 В) – опухоль переходит на стенки таза либо вызывает гидронефроз, или вторичное поражение почки.
Стадия IV А (FIGO) или T4 (ТNМ) характеризуется распространением рака шейки матки в смежные органы либо распространением за пределы таза. Стадия IV B (T4 M1) свидетельствует о наличии отдаленных метастазов.
Симптомы рака шейки матки
При прорастании опухоли в стенки таза или нервные сплетения появляются боли в животе, под лоном, в крестце в покое или во время полового акта. В случае метастазирования рака шейки матки в тазовые лимфоузлы и сдавливания венозных сосудов могут наблюдаться отеки ног и наружных гениталий.
Если опухолевая инфильтрация затрагивает кишечник или мочевой пузырь, развиваются нарушения дефекации и мочеиспускания; появляется гематурия или примесь крови в кале; иногда возникают влагалищно-кишечные и влагалищно-пузырные свищи. Механическая компрессия метастатическими лимфоузлами мочеточников приводит к задержке мочи, формированию гидронефроза с последующим развитием анурии и уремии. К общим симптомам рака шейки матки относятся общая слабость, повышенная утомляемость, лихорадка, похудание.
Диагностика
Основу раннего выявления микроинвазивного цервикального рака составляют регулярные онкопрофилактические осмотры с цитологическим исследование соскоба шейки матки. Пап-тест (мазок по Папаниколау) позволяет выявлять предраковые процессы, раковые клетки при преинвазивном росте опухоли. Схема обследования включает:
- Осмотр шейки матки в зеркалах. Визуальный гинекологический осмотр в ранней стадии позволяет обнаружить или заподозрить РШМ по внешнем признакам: изъязвлениям, изменению окраски шейки матки. В инвазивной стадии при экзофитном типе роста рака на поверхности шейки матки определяются фибринозные наложения, опухолевидные разрастания красноватого, белесоватого, розовато-серого цвета, которые легко кровоточат при прикосновении. В случае эндофитного роста цервикального рака шейка становится увеличенной, приобретает бочковидную форму, неровную бугристую поверхность, неравномерную розово-мраморную окраску. При ректо-вагинальном исследовании в параметрии и малом тазу могут определяться инфильтраты.
- Кольпоскопия. С помощью кольпоскопии при увеличении изображения в 7,5- 40 раз возможно более детально изучить шейку матки, обнаружить фоновые процессы (дисплазию, лейкоплакию) и начальные проявления рака шейки матки. Для исследования зоны трансформации эпителия используют проведение пробы с уксусной кислотой и Шиллер-теста (йодной пробы). Атипия при раке шейки матки выявляется по характерной извитости сосудов, менее интенсивному окрашиванию патологических йоднегативных очагов. При подозрении на рак шейки матки показано исследование опухолеассоциированного антигена плоскоклеточных карцином – онкомаркера SCC (в норме не превышает 1,5 нг/мл).
- Биопсия шейки матки. Кольпоскопия дает возможность выявить участок трансформации и произвести прицельную биопсию шейки матки для гистологического исследования забранных тканей. Ножевая биопсия шейки матки с выскабливанием цервикального канала обязательна при подозрении на цервикальный рак. Для определения степени инвазии рака производится конизация шейки матки – конусовидное иссечение кусочка тканей. Решающим и окончательным методом в диагностике рака шейки матки является морфологическая интерпретация результатов биопсии.
Дополнительно при раке шейки матки проводится УЗИ малого таза, позволяющее стадировать опухолевый процесс и планировать объем вмешательства. Для исключения прорастания опухоли в смежные органы и отдаленного метастазирования прибегают к выполнению УЗИ мочевого пузыря и почек, цистоскопии, внутривенной урографии, УЗИ брюшной полости, рентгенографии легких, ирригоскопии, ректоскопии. При необходимости пациентки с выявленным раком шейки матки должны быть проконсультированы урологом, пульмонологом, проктологом.

Лечение рака шейки матки
Все операции при раке шейки матки делятся на органосохраняющие и радикальные. Выбор тактики зависит от возраста женщины, репродуктивных планов, распространенности онкопроцесса. В онкогинекологии применяется:
- Органосохраняющая тактика. При преинвазивном раке у молодых женщин, планирующих деторождение, выполняются щадящие вмешательства с удалением начально измененных участков шейки матки в пределах здоровых тканей. К таким операциям относят конусовидную ампутацию (конизацию) шейки матки, электрохирургическую петлевую эксцизию, высокую ампутацию шейки матки. Экономные резекции при раке шейки матки позволяют соблюсти онкологическую радикальность и сохранить репродуктивную функцию.
- Радикальная тактика. При более выраженных изменениях и распространенности опухолевого процесса показано удаление матки с транспозицией яичников (выведением их за пределы таза) или с овариэктомией. При раке шейки матки в стадии I B1 стандартным хирургическим объемом является пангистерэктомия – экстирпация матки с аднексэктомией и тазовой лимфодиссекцией. При переходе опухоли на влагалище показано проведение радикальной гистерэктомии с удалением части влагалища, яичников, маточных труб, измененных лимфоузлов, парацервикальной клетчатки.
Хирургический этап лечения рака шейки матки может сочетаться с лучевой или химиотерапией, либо с их комбинацией. Химио- и радиотерапия могут проводиться на дооперационном этапе для уменьшения размеров опухоли (неоадъювантная терапия) или после операции для уничтожения возможно оставшихся опухолевых тканей (адъювантная терапия). При запущенных формах рака шейки матки выполняются паллиативные операции – выведение цистостомы, колостомы, формирование обходных кишечных анастомозов.
Прогноз
Лечение рака шейки матки, начатое на I стадии, обеспечивает 5-летнюю выживаемость у 80-90% пациенток; при II ст. выживаемость через пять лет составляет 60-75%; при III ст. - 30-40%; при IV ст. – менее 10%. При осуществлении органосберегающих операций по поводу рака шейки матки шансы на деторождение сохраняются. В случае проведения радикальных вмешательств, неоадъювантной или адъювантной терапии фертильность полностью утрачивается.
При выявлении рака шейки матки при беременности, тактика зависит от сроков гестации и распространенности опухолевого процесса. Если срок гестации соответствует II-III триместру, беременность возможно сохранить. Ведение беременности при раке шейки матки осуществляется под повышенным медицинским наблюдением. Методом родоразрешения в этом случае обычно служит кесарево сечение с одновременным удалением матки. При сроке гестации менее 3-х месяцев производится искусственное прерывание беременности с немедленным началом лечения рака шейки матки.
Профилактика
Основной профилактической мерой рака является массовый онкологический скрининг с помощью цитологического исследования соскобов с шейки матки и из цервикального канала. Обследование рекомендуется начинать после начала половой жизни, но не позднее возраста 21 года. В течение первых двух лет мазок сдается ежегодно; затем, при отрицательных результатах – 1 раз в 2-3 года.
Профилактика рака шейки матки требует раннего выявления и лечения фоновых заболеваний и половых инфекций, ограничения числа сексуальных партнеров, использования барьерной контрацепции при случайных половых связях. Пациенткам групп риска необходимо прохождения осмотра гинеколога не реже 1 раза в полгода с проведением расширенной кольпоскопии и цитологического мазка. Девочкам и молодым женщинам в возрасте от 9 до 26 лет показано проведение профилактической вакцинации против ВПЧ и рака шейки матки препаратами Церварикс или Гардасил.

Запишитесь на прием к гинекологу и мы решим вопрос вместе!
Злокачественное новообразование, в частности рак шейки матки, никогда не возникает неожиданно (в среднем для развития цервикального онкологического заболевания требуется от 5 до 12 лет). Как правило, до появления атипических клеток на шейке матки всегда будут фоновые патологические процессы, к которым относятся:
- эрозия шейки матки;
- эрозированный эктропион;
- хронический цервицит;
- лейкоплакия;
- дисплазия шейки матки.

По степени распространения различаются:
Основной и наиболее значимый причинный фактор — папилломавирусная инфекция. Доказано, что длительное нахождение вируса папилломы человека (ВПЧ) в цервикальных клетках приводит к возникновению дисплазии, а затем и злокачественному перерождению клеток на шейке матки. Разновидностей папилломавируса много, но наиболее значимы ВПЧ 16 и 18 типа, которые являются причиной около 70 % всех цервикальных опухолей.
Помимо этого, для появления злокачественного перерождения клеток покровного эпителия шейки матки большое значение имеют следующие факторы:
- выраженные и длительные гормональные нарушения в женском организме;
- частые инфекционные болезни влагалища и шейки (вагинит, цервицит, вагиноз);
- травматическое повреждение шеечных тканей во время диагностических обследований, хирургических манипуляций и в родах;
- выраженная сексуальная активность с ранним началом половой жизни и большим количеством партнеров;
- табакокурение (никотин и другие канцерогены способны накапливаться в цервикальной слизи, способствуя появлению предраковых изменений в шейке матки);
- длительное снижение иммунной защиты у женщины, связанное с тяжёлыми болезнями, частыми беременностями и нездоровым образом жизни.
Вирус папилломы человека является важным, но не обязательным фактором возникновения рака шейки матки. Наличие ВПЧ высокого онкогенного риска вовсе не является приговором: при отсутствии дополнительных факторов и при правильном лечении опухоль может и не возникнуть. Однако во всех случаях при обнаружении цервикального рака врач найдёт папилломавирусную инфекцию.
К сожалению, типичная симптоматика онкологического процесса (вагинальные бели, кровянистые выделения, боли в области малого таза) возникает при запущенных формах рака шейки матки, когда возможности для полного излечения резко снижены. Поэтому крайне важным является раннее выявление атипических и предраковых клеток в эпителии шейки матки.
При дисплазии, преинвазивном раке и 1-й стадии цервикальной опухоли могут полностью отсутствовать какие-либо проявления болезни. По мере роста опухолевого новообразования обязательно появятся полностью или частично следующие симптомы:
- увеличение количества неприятных влагалищных выделений (грязноватых, сукровичных, с запахом), которые будут постоянно беспокоить женщину;
- не связанные с месячными нерегулярные кровянистые выделения разной степени выраженности (от кровомазанья до обильного кровотечения);
- появление крови при любом вагинальном контакте (осмотре врача, половом акте);
- болевые ощущения в нижней части живота или в области поясницы, отдающие в ногу или крестец;
- разнообразные проблемы при дефекации и мочеиспускании.
Своевременное обнаружение предраковых изменений на шейке — вполне реальный и наиболее эффективный метод успешной борьбы с раком шейки матки, применяемый во всех женских консультациях.
Отличный вариант массовой диагностики — взятие цервикального мазка специальной цитощёткой для выявления атипических клеток. Онкоцитологический мазок является стандартом при любом профилактическом гинекологическом осмотре женщины. Недостаток методики — низкая диагностическая эффективность (выявляемость предраковых изменений клеток не превышает 60%). Однако при правильном заборе шеечного материала и массовом использовании цервикального скрининга вероятность своевременного выявления предрака очень велика. К примеру, в Швеции каждая женщина после 23 лет 1 раз в 3 года получает письменное уведомление по почте о необходимости обследования. Широкий охват онкоцитологией стал причиной того, что в Швеции самая низкая заболеваемость раком шейки матки.
Информативность скрининга резко возрастает при использовании автоматизированной жидкостной цитологии. Врач специальной щёткой забирает клеточный материал с шейки и погружает в специальную консервирующую жидкость. Это позволяет сохранить абсолютно все цервикальные эпителиальные клетки для лабораторного исследования. Кроме этого, дальнейшая работа с цитопрепаратом проводится с помощью компьютерной обработки, что значительно повышает эффективность и точность диагностики.

Стандартным и обязательным методом выявления изменений на шейке является визуальный осмотр с помощью оптического прибора — кольпоскопа. Применение специальных растворов помогает врачу выявить и прицельно рассмотреть подозрительные участки на шейке. В некоторых случаях при подозрении на внутрицервикальную локализацию опухоли используется цервикоскопия с визуальной оценкой цервикального канала.
Оптимальный метод обнаружения предрака и рака шейки матки — взятие небольшого кусочка тканей для гистологического исследования. Чаще всего врач во время проведения кольпоскопии прицельно возьмёт биопсийный материал из наиболее подозрительного участка шейки матки. Для выявления внутришеечного рака надо выполнить выскабливание цервикального канала. Гистологическая оценка тканей является наиболее точной диагностикой рака шейки матки.
Все методики терапии дисплазии и преинвазивного рака можно разделить на 2 разновидности:
- деструктивные методы, с помощью которых выполняется разрушение измененных тканей (диатермокоагуляция, криодеструкция, радиоволновая терапия, лазеротерапия);
- хирургические, когда врач удаляет наружную часть шейки матки (радиоволновая хирургия, лазерная эксцизия, ножевая конизация).
Учитывая вирусный характер опухолевого процесса, прекрасный лечебный эффект обеспечивает фотодинамическая терапия (ФДТ). В основе метода — способность некоторых лекарственных препаратов накапливаться в опухолевых клетках и при воздействии определённого источника света разрушать патологические участки.
Перспективный вариант лечения — противовирусные и иммуномодулирующие методики терапия. Зачастую при обнаружении ВПЧ и наличии атипических клеток проведение схемы медикаментозного лечения может обеспечить сохранение репродуктивных органов, что крайне важно для молодых женщин.
При доказанной злокачественной опухоли в шейке матки в зависимости от стадии применяются следующие варианты лечения:
- хирургическое удаление;
- лучевое воздействие;
- комбинированные методы.

При 1 стадии и carcinoma in situ у женщин старше 50 лет надо выполнять радикальную операцию.
При 2 и 3 стадии чаще всего используется комбинированная методика:
- предварительное облучение опухоли;
- хирургическая операция (экстирпация матки с придатками);
- послеоперационная лучевая терапия.
При 4 стадии проводится лучевое и симптоматическое лечение.
Полное излечение от рака шейки матки возможно только при раннем обнаружении опухоли. Радикальная операция или конизация шейки при дисплазии и преинвазивном раке в абсолютном большинстве случаев приводят к полному выздоровлению.
Злокачественное перерождение покровного или цервикального эпителия угрожает здоровью и жизни женщины. Лучший вариант профилактики — посещение врача-гинеколога не менее 1 раза в 2 года. Цервикальный скрининг желательно проходить не менее 1 раза в год. При выявлении любых атипических клеток потребуется проведение расширенного обследования (жидкостная онкоцитология, кольпоскопия, биопсия). В зависимости от степени поражения онкологическим процессом возможны консервативные и радикальные методы лечения. После любого вида терапии врачебное наблюдение должно быть длительным.
Все методы лечения предоставляются по разумным ценам и обеспечивают качество высшего класса! Мы заботимся о вашем здоровье!
Для предотвращения и снижения риска возникновения злокачественного новообразования шейки матки надо следовать следующим рекомендациям:
- отказ от курения;
- соблюдение правил половой гигиены (постоянное использование презерватива, моногамный брак, своевременное лечение вагинальных инфекций);
- прививка против ВПЧ у девочек до начала половой жизни;
- коррекция гормональных нарушений;
- регулярное наблюдение у гинеколога с ежегодным цитологическим скринингом;
- поддержание и укрепление иммунной защиты;
- своевременное лечение фоновых болезней шейки;
- обязательные курсы противовирусного лечения при обнаружении папилломавируса высокого онкогенного риска;
- применение современных высокоэффективных методов терапии при обнаружении дисплазии и преинвазивного цервикального рака.

Кровотечение является частым симптомом полипа шейки матки. Иногда именно из-за усиления продолжительности и обильности кровяных выделений женщина обращается к врачу-гинекологу, который диагностирует заболевание.

Миома матки и эндометриоз считаются самыми распространенными заболеваниями женской половой системы. Их возникновение всегда связано с нарушениями в соотношении гормонов, отвечающих за деятельность репродуктивной системы.

Опущение матки характеризуется перемещением органов женской системы репродукции в сторону выхода из влагалища. Бывает 4 стадии развития этой патологии, которая может способствовать выпадению органа.

Большинство гинекологов склоняются к мнению, что на повышение уровня эстрогенов и прогестерона влияют стрессы, несбалансированное питание, ожирение.

Возможность самостоятельного зачатия малыша и благоприятного его вынашивания при патологии, связанной со смещением органов репродукции, зависит от степени выявленного патологического процесса.
Читайте также:

