Опухоли кожи патологическая анатомия
Органоспецифические опухоли кожи очень многочисленны и возникают главным образом из придатков кожи: потовых желез, желез волосяных фолликулов и сальных желез. Эти опухоли разделяются по своим клиническим проявлениям на доброкачественные, опухоли с местнодеструирующим ростом и злокачественные. Важнейшими из них являются: сирингоаденома, гидраденома, трихоэпителиома, базалиома.
Сирингоаденома — доброкачественная опухоль, развивается из эпителия выводных протоков потовых желез. По микроскопическому строению различают сосочковую и тубулярную формы сирингоаденомы. Для первой характерно образование сосочков, покрытых двуслойным эпителием. В тубулярной сирингоаденоме видны беспорядочно расположенные и неравномерно расширенные трубочки, выстланные двуслойным эпителием.
Гидраденома — доброкачественная опухоль, развивается из эпителия секреторных отделов потовых желез с образованием сосочковых выростов эпителия.
Трихоэпителиома — доброкачественная опухоль, гистологически связана в своем развитии со зрелыми волосяными фолликулами или их эмбриональными элементами. В опухоли образуются уродливые подобия волосяных фолликулов, плоскоэпителиальные кисты, напластования плоскоэпителиальных клеток с кератинизацией в центре.
Базалиома — опухоль кожи с местнодеструирующим ростом с многочисленными вариантами клинического проявления и морфологического строения. Макроскопически базалиома имеет вид плоской уплотненной бляшки, часто с изъязвлением. Опухоль встречается у пожилых мужчин и женщин, локализуется чаще всего на лице или шее. Гистогенез базалиомы до сих пор остается спорным, но все же преобладает мнение, что источником опухоли являются эпителий придатков кожи или эпителиальные кисты.
Базалиома не дает метастазов, но обладает местнодеструирующим (разрушающим) ростом, степень ее анаплазии не столь велика, как это характерно для рака, но дифференцировка клеток базалиомы ниже таковой при доброкачественных опухолях из эпителия. В связи с этим базалиома отнесена к опухолям с местнодеструирующим ростом. Микроскопически опухоль построена из мелких интенсивно окрашенных округлых, овальных или веретенообразных клеток с узким ободком базофильной цитоплазмы (темные клетки), напоминающих базальные клетки эпидермиса, но лишенных межклеточных мостиков.
Базалиома кожи
Клетки базалиомы располагаются тяжами и нередко мультицентричными гнездами, причем по их периферии расположены призматические клетки. В скоплениях опухолевых клеток может наблюдаться слабо выраженная дифференцировка в направлении образования некоторых структур, подобных придаткам кожи (пилоидная, железистая, эпидермоидная дифференцировка), что, видимо, указывает на различную природу исходных клеток опухоли.
Органоспецифические злокачественные опухоли кожи, развивающиеся из ее придатков, редки. Среди них различают рак потовых желез (сирингокарцинома), рак сальных желез (чаще всего на веках), рак волосяных фолликулов. Существование базальноклеточного рака как самостоятельной формы оспаривается.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
ЦНИКВИ Минздрава РФ
С реди новообразований у человека опухоли и пороки развития кожи составляют едва ли не самую многочисленную группу. Причиной этого является весьма сложная структурная организация этого органа.
Помимо эпителиального покрова (эпидермиса) и его производных – эпителиальной выстилки волосяного фолликула и сальной железы (пило-себацейный комплекс), потовых желез, в коже представлены разнообразного типа неэпителиальные структуры – соединительнотканные, сосудистые, лимфоидные, гладкомышечные, нейрогенные. При этом весьма велика вероятность нарушений эмбриональной закладки, ведущей к формированию так называемых пороков развития или “невусов”, и нерегулируемой пролиферации клеток того или иного типа, лежащей в основе опухолевого процесса, .
Принципы классификации
Существует обширная литература по вопросам клинической и гистологической диагностики новообразований кожи, предлагаются различные варианты их классификации. Говоря о последних, следует подчеркнуть, что поскольку возможности морфологического анализа особенностей строения и гистогенетической принадлежности того или иного образования несопоставимы с возможностями клинической оценки, во всех классификациях ведущей, естественно, является гистологическая характеристика.
Это положение можно проиллюстрировать следующим примером: в морфологической классификации новообразований волосяного фолликула, предложенной J. Headigton (1990), приведены 27 нозологических форм, в то время как клиническими патогномоничными признаками (не совсем, впрочем четкими) обладают единичные образования этой группы. Подобное положение на практике ведет к тому, что диагноз порока развития или опухоли кожи зачастую является гистологической находкой.
| Поверхностная мультицентрическая базалиома в виде пятна может имитировать ограниченный хронический дерматоз. |
Общим принципом в современных классификациях новообразований кожи, как и при опухолевых поражениях любых других органов, является деление всех образований на 2 основные группы – доброкачественные и злокачественные. В пределах этих групп имеются неизбежные вариации, зависящие от авторской позиции по тому или иному вопросу (А.К.Апатенко, 1973; J.Headington, 1990; P.Abenoza, 1990; A.Ackerman,1993).
В нашем варианте клинико-морфологической классификации [3] выделены 4 (для эпителиальных) или 3 (для неэпителиальных) основные группы новообразований кожи. Первую группу составляют пороки развития, возникающие либо в силу генетически закрепленных механизмов, либо каких-то иных воздействий в эмбриональном периоде, т.е. дисэмбриогенетические по своему характеру.
Пороки развития
В клинической практике подобные пороки развития обозначают, как “невусы”. В зависимости от типа нарушенной структуры они могут быть сосудистыми, сальными, волосяными и т.д.
Самыми распространенными пороками развития являются невоцитарные, в обиходе именуемые родинками. Основу их составляют так называемые невусные клетки, возникающие в эмбриогенезе из нервного гребешка и в силу каких-то причин не достигающие зрелости меланоцита. Точные механизмы этой задержки неизвестны, как нет и полного согласия среди специалистов относительно родства невусных клеток и меланоцитов. Тем не менее, в практическом отношении это наиболее значимый порок развития, по крайней мере, по 3 причинам: во-первых, в силу своей распространенности; во-вторых, в силу чрезвычайного разнообразия клинических проявлений – от единичных, малозаметных, небольшого размера пятен до обширных, иногда субтотально покрывающих кожный покров элементов (рис.1), часто с обильным оволосением, представляющих собой не только сложный косметический дефект, но и трудноразрешимую проблему социальной адаптации; в-третьих, в силу вероятности злокачественной трансформации невуса с последующим развитием меланомы, что заставляет врача проявлять постоянную онкологическую настороженность по отношению к этому пороку развития.
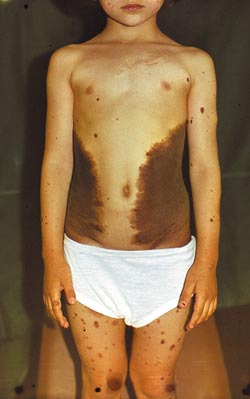
Рис. 1. Обширный невоклеточный невус
Довольно распространенным является порок развития эпидермиса, который клинически имеет вид сгруппированных папилломатозных элементов, зачастую формирующих скопления линейной конфигурации, за что их часто именуют линейными невусами. Количество папилломатозных элементов, их размер, степень пигментации существенно варьируют от мелкоочаговых скоплений до субтотальных поражений кожного покрова (рис. 2). При достаточно выраженной пигментации папилломатозные пороки развития клинически неотличимы от истинного папилломатозного невуса, т.е. содержащего невусные клетки. Чисто внешнее сходство порой является причиной чрезмерной осторожности при решении вопроса о выборе метода лечения. В ряде случаев на поверхности папилломатозных элементов имеет место усиленный гиперкератоз, что дает повод некоторым авторам рассматривать этот тип папилломатозного порока развития в качестве варианта ихтиозиформных поражений.
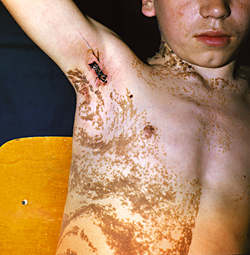
Рис. 2. Линейный папилломатозный порок развития ("бородавчатый" невус)
Большую проблему в плане косметической коррекции и социальной адаптации представляют некоторые сосудистые пороки развития (так называемые сосудистые невусы), особенно в тех случаях, когда они располагаются на открытых участках тела (в частности, на лице), занимают обширную площадь и распространяются на большую глубину.
Порок развития сальных желез (так называемый сальный невус Ядассона) представляет собой различные по площади участки кожи с высоким содержанием сальных желез нормального строения, не связанных с волосяными фолликулами. Клинически эти участки характеризуются нерезко выраженным папилломатозом, заметным желтоватым оттенком, лишены волосяного покрова, даже если расположены на волосистой части головы.
Пороки развития волосяных фолликулов могут иметь различные клинические проявления. Они отражают ту стадию формирования пило-себацейного комплекса, на которой процесс нормального развития был прерван по какой-либо причине. Поэтому спектр этих нарушений может включать как расположенные глубоко в дерме очаговые клеточные скопления, похожие на зародышевые почки волосяного фолликула, так и полностью сформированные терминальные волосы на ограниченном гиперпигментированном участке безволосой поверхности (невус Бекера). К порокам развития волосяных фолликулов можно отнести также камедонный невус, для которого характерно нарушение нормальной кератинизации в устьях фолликула с формированием плотных роговых пробок – камедонов, иногда достаточно больших размеров (до 0,5 см и более в диаметре). Этот порок развития может иметь как линейную, так и очаговую конфигурацию.
Из пороков развития потовых желез наиболее известна сирингома. Клиническая картина характеризуется мелкими папулами телесного цвета, иногда с полупрозрачной передней стенкой. Характерна периорбитальная локализация, хотя последняя не является исключительной. Первые элементы обычно возникают в пубертатном периоде, но известны случаи начала процесса на фоне климакса. Гистологически сирингома характеризуется повышенным содержанием в дерме зрелых протоков потовой железы, часть из которых кистозно расширены.
Иногда встречаются органоидные пороки развития сложного строения, которые содержат зрелые структуры различного типа – сосудистые, пило-себацейные и т.д.
Доброкачественные новообразования
Среди доброкачественных новообразований кожи самой обширной является группа папиллом, та или иная разновидность которых встречается практически у каждого человека. Интенсивные иммунологические и вирусологические исследования последних десятилетий позволили выявить обширную группу вирусов папилломы человека и соответственно возможность рассматривать возникновение и распространение папиллом, как своеобразную реактивную пролиферацию эпидермиса в ответ на вирусное воздействие в условиях снижения иммунитета.
Спектр папилломатозных поражений весьма широк. Он включает в себя как образования, вирусная этиология которых доказана (вульгарная, подошвенная, плоская бородавка), так и образования, вирусная природа которых не столь очевидна (себорейная бородавка, сенильная кератома). Степень кератинизации и уровень пигментации элементов могут быть различными, создавая весьма пеструю клиническую картину. Следствием этого являются наличие множества синонимов при обозначении одной и той же нозологической формы, определенная терминологическая путаница, споры о самостоятельности той или иной нозологической единицы.
Наличие выраженного гиперкератоза или гиперпигментации может в отдельных случаях имитировать злокачественный процесс, однако длительность существования элемента без заметной динамики свидетельствует об обратном. Тем не менее необходимо уделять повышенное внимание солитарным образованиям с массивными, трудно отделяемыми роговыми наслоениями на открытых участках кожи у пожилых людей, так называемым сенильной кератоме и кожному рогу. Рядом авторов эти формы рассматриваются, как облигатный предрак, поскольку гистологически в зоне дермо-эпидермальной границы отмечаются нарушение структурной организации эпидермиса, повышение митотической активности, появление атипичных форм кератиноцитов.
Своеобразными клиническими проявлениями отличается такое эпидермальное новообразование, как кератоакантома. В типичном случае отмечается стремительное (в пределах 1–1,5 мес) формирование довольно крупного экзофитного узла, в центре которого формируется “чаша”, заполненная роговыми массами, окаймленная высоким валиком. Фаза активного роста сменяется фазой стабилизации, в течение которой размер новообразования практически не меняется. Через 3 мес может наступить фаза редукции. Наряду с опухолями с типичным характером развития, среди которых спонтанная инволюция достигает 70%, могут возникать так называемые атипичные кератоакантомы – стойкие, гигантские, мультинодулярные, множественные и т.д. (В.А. Молочков, 1998), среди которых спонтанная инволюция наблюдается только в 20%, трансформация в плоскоклеточный рак у каждого пятого пациента (рис. 3).
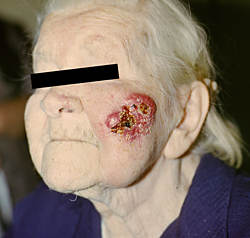
Рис. 3. Кератоакантома с переходом в плоскоклеточный рак
Особую группу составляют опухоли кожи с местнодеструирующим ростом – базалиомы (базально-клеточный рак по классификации ВОЗ). Для них характерен выраженный клинический полиморфизм – от едва заметных пятен розового цвета с поверхностным шелушением до глубоких язвенных поражений кожи, в некоторых случаях весьма обширных по площади.
Особую группу составляют опухоли кожи с местнодеструирующим ростом – базалиомы (базально-клеточный рак по классификации ВОЗ). Для них характерен выраженный клинический полиморфизм – от едва заметных пятен розового цвета с поверхностным шелушением до глубоких язвенных поражений кожи, в некоторых случаях весьма обширных по площади.
Хотя данная нозологическая форма рассматривается, как рак, опухоли не свойственно метастазирование. Динамика развития базалиомы может быть различной – в ряде случаев опухолевый элемент в виде пятна, бляшки или узелка (рис. 4) может годами, иногда десятилетиями лишь незначительно увеличиваться в размерах; и наоборот, в некоторых случаях даже применение весьма радикальных методов лечения не предотвращает многочисленных рецидивов. Роль иммунокомпетентной системы противоопухолевого надзора является определяющей в динамике патологического процесса. Очень показательна эта роль при генетических дефектах какого-либо звена этой системы, в частности, при синдроме врожденной базалиомы (так называемый нево-базоцеллюлярный синдром Горлина–Гольца).
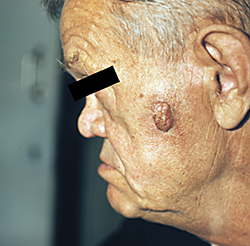
Рис. 4. Узелковая форма базалиомы
В лечебной практике диагностические трудности вызывает поверхностная мультицентрическая базалиома, проявляющаяся в виде пятна, которое может имитировать ограниченный хронический дерматоз различной этиологии. Неэффективность наружной терапии с использованием различных противовоспалительных, антиаллергических, антимикотических средств должна побудить клинициста провести дифференциальный диагноз с поверхностной базалиомой.
Лечение базалиом включает помимо простого хирургического удаления в качестве метода выбора крио–, электро-, лазерную деструкцию, близкофокусную рентгенотерапию, наружную и системную химиотерапию с использованием проспидина и других цитостатиков, метод фотодинамической терапии.
При обсуждении с пациентом вопросов эффективности лечения тем или иным способом и прогноза необходимо учитывать, что при любом методе лечения вероятность рецидива (а точнее, продолженного роста) составляет 5–10% . Используемый при деструкции принцип частичного захвата внешне здоровой ткани вокруг очага поражения, очевидно, не всегда достаточен. С учетом преимущественной локализации базалиом на коже головы (в частности, лица, крыльев носа, периорбитальной области, ушных раковин и заушных складок) возможности деструкции видимо здоровой ткани очень ограничены. Кроме того, микрофокусы базалиомных клеток могут быть обнаружены на расстоянии до нескольких сантиметров от очага поражения. Таким образом, предупреждение больного о возможности рецидива заболевания должно быть составной частью постоперационной реабилитации.
Мы сознательно не затрагиваем 2 большие группы новообразований кожи: редко встречающиеся опухоли придатков кожи и существующие практически у каждого человека пороки развития из невусных клеток, в просторечье именуемые родинками. Каждая из этих групп заслуживает отдельного подробного описания.
В заключение следует подчеркнуть, что проблемы новообразований кожи, составляющие в настоящее время самостоятельный раздел дерматологии и онкологии, представляют собой обширное поле деятельности для специалистов различного профиля. Это служит залогом того, что в практической деятельности клиницистов и в дальнейшем будут появляться более совершенные методы диагностики и лечения.
1. Апатенко А.К. Эпителиальные опухоли и пороки развития кожи. М., Медицина. 1973.
2. Молочков В.А. Псевдорак кожи. Иммунологические аспекты злокачественной трансформации. Российский журнал кожных и венерических болезней. 1998; 4: 4–11.
3. Беренбейн Б.А., Вавилов А.М. Опухоли кожи. Кожные и венерические болезни. Руководство для врачей. Ред. Скрипкин Ю.К., Мордовцев В.Н. М., Медицина, 1999; изд. 2, том 2: 569–635.
ЛЕКЦИЯ № 10. Опухоли
Опухоль или новообразование – это патологический процесс, который встречается во всех живых организмах. У человека более 200 видов опухолей, которые образуются в любой ткани и в любом органе. Малигнизация – это переход ткани в опухолевую. В настоящее время в России у мужчин на первом месте по распространенности стоит рак легких, затем желудка и кожи. У женщин – рак грудной железы, затем желудка и кожи. Лечение заключается в первую очередь в хирургическом вмешательстве, а также лучевой и химиотерапии.
Опухоль – это патологический процесс, характеризующийся безудержным размножением клеток, при этом нарушаются рост и дифференцировка клеток вследствие изменений их генетического аппарата. Свойства опухоли: автономный и бесконтрольный рост, атипизм, анаплазия или новые свойства, не присущие нормальной клетке и катаплазия.
Строение опухоли по форме: форма узла, шляпки гриба, блюдцевидная, в виде сосочков, в виде цветной капусты и т. д. Поверхность: гладкая, бугристая, сосочковая. Локализация: в толще органа, на поверхности, в виде полипа, диффузно пронизывающая. На разрезе может быть в виде однородной бело-серой ткани, серо-розовой (рыбье мясо), волокнистое строение (в яичках). Размеры опухоли зависят от скорости и продолжительности ее роста, происхождения и расположения. По степени дифференцировки и роста опухоль может быть:
1) экспансивной, т. е. растет сама из себя, отодвигая ткани. Паренхиматозные элементы, окружающие опухолевую ткань, атрофируются, и опухоль как бы окружена капсулой. Рост при этом замедлен и чаще носит доброкачественный характер. Злокачественно протекает в щитовидной железе и почках;
2) оппозиционный рост за счет неопластической трансформации нормальных клеток в опухолевые клетки;
3) инфильтрирующий рост. При этом опухоль растет в окружающие ткани и разрушает их. Рост происходит в направлении наименьшего сопротивления (по межтканевым щелям, по ходу нервных волокон, кровеносных и лимфатических сосудов).
По отношению роста опухоли к просвету полого органа различают: эндофитный (инфильтрирующий рост в глубь стенки органа) и экзофитный рост (в полость органа).
Микроскопическое строение. Паренхиму образуют клетки, которые характеризуют данный вид опухоли. Строма образована как соединительной тканью органа, так и клетками самой опухоли. Клетки паренхимы опухоли индуцируют активность фибробластов, могут вырабатывать межклеточное вещество стромы. Продуцируют специфическое вещество белковой природы – ангеогенин, под действием которого в строме опухоли формируются капилляры.
Гомологичные опухоли – их строение соответствует строению органа, в котором развиваются (это зрелые дифференцированные опухоли). Гетерологичные опухоли: их клеточная структура отличается от органа, в котором развиваются (мало– или недифференцированные опухоли). Доброкачественные опухоли гомологичные, медленно растущие, высокодифференцированные, не дают метастазов и не влияют на организацию. Злокачественные опухоли состоят из мало– или недифференцированных клеток, утрачивают схожесть с тканью, имеют клеточный атипизм, быстро растут и дают метастазы.
Метастазы могут быть гематогенными, лимфогенными, имплантационными и смешанными. У доброкачественных опухолей тканевую принадлежность определить легко (в отличие от злокачественных). Гистогенез опухоли определить очень важно, так как существуют различные подходы к лечению. Установление гистогенеза опухоли базируется на функции, которую эта опухолевая клетка осуществляет, т. е. предполагается определение веществ, продуцируемых этой клеткой. Продуцировать она должна такие же вещества, что и нормальная ткань (например, нормальный фибробласт и измененный процессом малигнизации продуцируют одно и то же вещество – коллаген).
Функция клеток устанавливается также при помощи дополнительных реакций окрашивания или с помощью моноклональных антисывороток. Гистогенез опухоли иногда установить сложно из-за выраженной анаплазии клетки, которая неспособна осуществлять выполнение определенной функции. Если гистогенез злокачественной опухоли не удается определить, то такая опухоль носит название бластомы: крупноклеточные, веретено-клеточные, полиморфно-клеточные. Бластомы – это комбинированные группы опухолей, так как различные злокачественные опухоли могут трансформироваться в бластому.
Неэпителиальные или мезенхимальные опухоли развиваются из соединительной, жировой, мышечной ткани, кровеносных и лимфатических сосудов, синовиальной ткани и костной.
Данный текст является ознакомительным фрагментом.
ЛЕКЦИЯ № 10. Опухоли
Опухоль или новообразование – это патологический процесс, который встречается во всех живых организмах. У человека более 200 видов опухолей, которые образуются в любой ткани и в любом органе. Малигнизация – это переход ткани в опухолевую. В настоящее время в России у мужчин на первом месте по распространенности стоит рак легких, затем желудка и кожи. У женщин – рак грудной железы, затем желудка и кожи. Лечение заключается в первую очередь в хирургическом вмешательстве, а также лучевой и химиотерапии.
Опухоль – это патологический процесс, характеризующийся безудержным размножением клеток, при этом нарушаются рост и дифференцировка клеток вследствие изменений их генетического аппарата. Свойства опухоли: автономный и бесконтрольный рост, атипизм, анаплазия или новые свойства, не присущие нормальной клетке и катаплазия.
Строение опухоли по форме: форма узла, шляпки гриба, блюдцевидная, в виде сосочков, в виде цветной капусты и т. д. Поверхность: гладкая, бугристая, сосочковая. Локализация: в толще органа, на поверхности, в виде полипа, диффузно пронизывающая. На разрезе может быть в виде однородной бело-серой ткани, серо-розовой (рыбье мясо), волокнистое строение (в яичках). Размеры опухоли зависят от скорости и продолжительности ее роста, происхождения и расположения. По степени дифференцировки и роста опухоль может быть:
1) экспансивной, т. е. растет сама из себя, отодвигая ткани. Паренхиматозные элементы, окружающие опухолевую ткань, атрофируются, и опухоль как бы окружена капсулой. Рост при этом замедлен и чаще носит доброкачественный характер. Злокачественно протекает в щитовидной железе и почках;
2) оппозиционный рост за счет неопластической трансформации нормальных клеток в опухолевые клетки;
3) инфильтрирующий рост. При этом опухоль растет в окружающие ткани и разрушает их. Рост происходит в направлении наименьшего сопротивления (по межтканевым щелям, по ходу нервных волокон, кровеносных и лимфатических сосудов).
По отношению роста опухоли к просвету полого органа различают: эндофитный (инфильтрирующий рост в глубь стенки органа) и экзофитный рост (в полость органа).
Микроскопическое строение. Паренхиму образуют клетки, которые характеризуют данный вид опухоли. Строма образована как соединительной тканью органа, так и клетками самой опухоли. Клетки паренхимы опухоли индуцируют активность фибробластов, могут вырабатывать межклеточное вещество стромы. Продуцируют специфическое вещество белковой природы – ангеогенин, под действием которого в строме опухоли формируются капилляры.
Гомологичные опухоли – их строение соответствует строению органа, в котором развиваются (это зрелые дифференцированные опухоли). Гетерологичные опухоли: их клеточная структура отличается от органа, в котором развиваются (мало– или недифференцированные опухоли). Доброкачественные опухоли гомологичные, медленно растущие, высокодифференцированные, не дают метастазов и не влияют на организацию. Злокачественные опухоли состоят из мало– или недифференцированных клеток, утрачивают схожесть с тканью, имеют клеточный атипизм, быстро растут и дают метастазы.
Метастазы могут быть гематогенными, лимфогенными, имплантационными и смешанными. У доброкачественных опухолей тканевую принадлежность определить легко (в отличие от злокачественных). Гистогенез опухоли определить очень важно, так как существуют различные подходы к лечению. Установление гистогенеза опухоли базируется на функции, которую эта опухолевая клетка осуществляет, т. е. предполагается определение веществ, продуцируемых этой клеткой. Продуцировать она должна такие же вещества, что и нормальная ткань (например, нормальный фибробласт и измененный процессом малигнизации продуцируют одно и то же вещество – коллаген).
Функция клеток устанавливается также при помощи дополнительных реакций окрашивания или с помощью моноклональных антисывороток. Гистогенез опухоли иногда установить сложно из-за выраженной анаплазии клетки, которая неспособна осуществлять выполнение определенной функции. Если гистогенез злокачественной опухоли не удается определить, то такая опухоль носит название бластомы: крупноклеточные, веретено-клеточные, полиморфно-клеточные. Бластомы – это комбинированные группы опухолей, так как различные злокачественные опухоли могут трансформироваться в бластому.
Неэпителиальные или мезенхимальные опухоли развиваются из соединительной, жировой, мышечной ткани, кровеносных и лимфатических сосудов, синовиальной ткани и костной.
1. Опухоли соединительной ткани
Опухоли из соединительной ткани бывают:
1) доброкачественные – фибромы – могут встречаются везде, где имеется соединительная ткань. Наиболее частая локализация – дерма. Фиброма представляет собой четко выраженный узел. На разрезе она волокнистая, белесоватая с перламутровым оттенком. Консистенция может быть различной – от плотноэластической до плотной. Гистология: веретеновидные опухолевые клетки, которые складываются в пучки, идущие в разных направлениях. Пучки отделяются друг от друга прослойками из коллагена. Соотношение опухолевых клеток и коллагена определяет ее вид. Выделяют два вида фибром: мягкая фиброма (больше опухолевых клеток) и твердая (больше коллагеновых волокон). Мягкая фиброма более молодая, по мере старения превращается в твердую;
2) злокачественные опухоли – фибросаркомы – возникают из элементов фасции, сухожилия, из надкостницы. Локализуются чаще на конечностях, преимущественно в молодом и зрелом возрасте. Фибросаркома представляет собой узел без четких границ. Ткань узла на разрезе белая с кровоизлияниями, напоминает рыбное мясо (саркос – рыбье мясо).
1) преобладание клеток – клеточная низкодифференцированная фибросаркома;
2) преобладание волокон – волокнистая высокодифференцированная фибросаркома; – характерен медленный рост, редко наблюдаются метастазы и прорастание в окружающие ткани. Более благоприятный прогноз, чем при низкодифференцированных опухолях.
Опухоль построена из веретеновидных клеток, которые имеют очаги клеточного полиморфизма. Для установления гистогенеза этой опухоли используется качественная реакция на коллаген (окраска по методу Ван-Гизона).
Промежуточным (пограничным) опухолям присущи признаки доброкачественной и злокачественной опухоли:
1) десмоиды и фиброматозы (средостения, забрюшинного пространства); фиброматозы гистологически имеют строение мягкой фибромы, при этом они имеют свойство прорастать в окружающую ткань, но никогда не дают метастазов;
2) липосаркомы чаще возникают на передней брюшной стенке и в основном встречаются у женщин; различаются:
а) высокодифференцированная липосаркома;
б) миксоидная липосаркома;
в) крупноклеточная липосаркома;
г) полиморфно-клеточная липосаркома.
Часто в одном опухолевом узле локализуются признаки всех видов липосарком. Диагноз ставится после того, как были определены функции опухолевых клеток, т. е. способности их продуцировать липиды (жир). Для липосаркомы характерны многократные рецидивы, а также поздние метастазы уже при последней стадии.
2. Опухоли костной ткани
Опухоли костной ткани бывают:
1) доброкачественные – остеома. Наблюдается в мелких костях конечностей, костях черепа. Растет в виде узла (экзостоза). Гистологически построена по принципу компактной губчатой кисти, но при этом отличается от нормальной ткани атипией;
2) злокачественные – остеосаркома. Преимущественная локализация – концы длинных трубчатых костей и метаэпифизарные сочленения. Встречается преимущественно в молодом возрасте (до 30 лет). Остеосаркома – одна из наиболее злокачественных опухолей – рано метастазирует. Микроскопически: опухолевые остеобласты разной формы, участки остеопластики (способность опухолевых клеток продуцировать костную ткань).
3. Опухоли хрящевой ткани
Опухоли хрящевой ткани бывают:
1) доброкачественные – хондрома. Локализация в эпифизах трубчатых костей, костях таза, головке бедра, мелких костях кисти; формы:
а) экхондрома (расположение на поверхности кости);
б) энхондрома (внутри кости).
В зависимости от этого различен объем оперативного вмешательства: в первом случае – краевая резекция кости, во втором – резекция всей кости с последующей трансплантацией. Микроскопия: хондроциты, расположенные в основном веществе, тонкая соединительно-тканная прослойка. Любую хондрому необходимо рассматривать как потенциально злокачественную опухоль, так как возможны метастазы, несмотря на доброкачественный рост;
2) злокачественные – хондросаркома.
Локализация та же, что и у хондромы. Гистология: опухолевые клетки – хондробласты и очаги хондропластики (очаги новообразованного опухолевого хряща).
4. Опухоли сосудистой ткани
Из артерий, капилляров – ангиомы, лимфатических сосу-дов – лимфоангиомы. Ангиомы бывают врожденные (багрово-синюшные пятна) и приобретенные. В результате лучевой терапии происходит исчезновение врожденных ангиом (до 1 года). После 1 года развивается фиброз, и лучевая терапия не ликвидирует опухоль. Могут быть ангиомы печени, селезенки, которые протекают бессимптомно, выявляются случайно, имеют маленькие размеры (менее 2 см). Приобретенные ангиомы располагаются на коже, слизистых оболочках. Могут проявляться во время беременности. Злокачественные сосудистые опухоли встречаются очень редко – гемангиоэндотелиома.
5. Опухоли мышечной ткани
Гладкие мышцы
Доброкачественные опухоли – лейомиомы. Локализация: мягкие ткани нижних конечностей, внутренние органы (ЖКТ). Наиболее часто в матке – фибромиома – это лейомиома, которая подверглась фиброзу. Фибромиома – это не столько опухоль, сколько дисгормональный пролиферативный процесс, который возникает у женщин при нарушении баланса половых гормонов. Злокачественные: лейомиосаркомы. Встречаются в матке, мягких тканях конечностей. Для них характерны ранние метастазы.
Поперечно-полосатые мышцы
Опухоли поперечно-полосатых мышц:
1) доброкачественные – рабдомиомы;
6. Опухоли кроветворной ткани
Среди опухолей кроветворной ткани различают:
2) лимфомы (лимфосаркома, ретикулосаркома, плазмоцитома или миелома, лимфогрануломатоз).
В опухолевой ткани находятся 2 клеточных компонента: реактивный и опухолевый. Опухолевый компонент – гигантские одноядерные клетки (Ходжкина) и гигантские многоядерные клетки (2 ядра, в центре которых – клетки Березовского—Штернберга). Эти клетки являются диагностическими. Реактивный компонент: лимфоциты (Т и В), плазматические клетки, эозинофилы, лейкоциты, макрофаги, участки некроза, возникающие вследствие цитотоксического действия Т-лимфоцитов, участки реактивного склероза. Реактивный и опухолевый компоненты встречаются в различных соотношениях, тем самым обуславливая разнообразные варианты заболевания.
Лимфоцитарное преобладание
Нодулярный (кольцевидный) склероз
Соотношение также равное, но особенность заключается в том, что соединительная ткань развивается в виде колечек. Чаще эта форма наблюдается у женщин, и в начальной стадии заболевания процесс локализуется в лимфатических узлах средостения.
Эпителиальные опухоли развиваются из плоского или железистого эпителия, не выполняющего какой-либо специфической функции. Это эпидермис, эпителий полости рта, пищевода, эндометрия, мочевыводящих путей и т. д. К доброкачественным опухолям относят папиллому и аденому. Папиллома – это опухоль из плоского или переходного эпителия. Она имеет шаровидную форму, плотная или мягкая, с поверхностью сосочкового вида, размером от просяного зерна до крупной горошины. Располагается над поверхностью кожи или слизистой оболочки на широком или узком основании. При травме папиллома легко разрушается и воспаляется, в мочевом пузыре может давать кровотечение. После удаления папилломы в редких случаях рецидивируют, иногда малигнизируют. Аденома – это опухоль железистых органов и слизистых оболочек, выстланных призматическим эпителием. Имеет вид хорошо отграниченного узла мягкой консистенции, на разрезе ткань бело-розовая, иногда в опухоли обнаруживаются кисты. Размеры различные – от нескольких миллиметров до десятков сантиметров. Аденомы слизистых оболочек выступают над их поверхностью в виде полипа. Их называют аденоматозными железистыми полипами. Аденома имеет органоидное строение и состоит из клеток призматического и кубического эпителия. К злокачественным относят:
1) рак на месте – это форма рака без инвазивного (инфильтрирующего) роста, но с выраженным атипизмом и пролиферацией эпителиальных клеток с атипичными митозами;
2) плоскоклеточный (эпидермальный) рак развивается в коже и в слизистых оболочках, покрытых плоским или переходным эпителием (полость рта, пищевод, шейка матки, влагалище). Опухоль состоит из тяжей атипичных клеток эпителия, врастающих в подлежащую ткань, разрушающих ее и образующих в ней гнездные скопления. Она может быть ороговевающей (образуются раковые жемчужины) и неороговевающей;
3) аденокарцинома (железистый рак) развивается из призматического эпителия слизистых оболочек и эпителия желез. Клетки атипичны, различной формы, ядра гиперхромны. Клетки опухоли образуют железистые образования различной формы и величины, которые врастают в окружающую ткань, разрушают ее, и при этом базальная мембрана их утрачивается;
4) слизистый (коллоидный) рак – аденогенная карцинома, клетки которой обладают признаками как морфологического, так и функционального атипизма. Раковые клетки продуцируют огромное количество слизи и в ней погибают;
5) солидный рак – это недифференцированный рак с выраженным атипизмом. Клетки рака располагаются в идее трабекул, разделенных прослойками соединительной ткани;
6) фиброзный рак или скирр – это форма недифференцированного рака, представленного крайне атипичными гиперхромными клетками, расположенными среди пластов и тяжей грубоволокнистой соединительной ткани;
7) мелкоклеточный рак – это недифференцированный рак, состоящий из мономорфных лимфоцитоподобных клеток, не образующих каких-либо структур, строма крайне скудная;
8) медуллярный (аденогенный) рак. Его основная черта – преобладание паренхимы над стромой, которой очень мало. Опухоль мягкая, бело-розового цвета. Представлена пластами атипичных клеток, содержит много митозов, быстро растет и рано подвергается некрозу;
9) смешанные формы рака (диморфные раки) состоят из зачатков двух видов эпителия (плоского и цилиндрического).
Читайте также:

