Опухоли кишки серозного слоя
Воспалительные опухоли толстой кишки представляют собой разрастания грануляционной ткани, чаще между мышечным и серозным слоями стенки кишки.
Воспалительные образования возникают после ранения или травмы, при инородных телах, колитах и периколитах, амебиазе, дивертикулитах и заболеваниях соседних органов, в частности придатков матки. Нередко наблюдаются послеоперационные воспалительные опухоли толстой кишки, вокруг лигатуры, наложенной на культю червеобразного отростка, или при подшивании кишки по ходу операции.
Воспалительный процесс вызывается обычной микрофлорой и начинается со стороны как слизистой оболочки, так и серозного покрова. Возникающие изменения в кишке неоднородны. Наряду с рубцово-гипертрофическими процессами, по внешнему виду часто неотличными от истинных опухолей, в стенке и по периферии кишки имеются ограниченные инфильтраты, а также одиночные и множественные гнойники различной величины.
Патологическая анатомия
Размеры воспалительных опухолей толстой кишки колеблются от величины лесного ореха до головы ребенка. Они бывают округлой формы, с гладкой, иногда бугристой поверхностью, плотной консистенции. На разрезе эта опухоль белесовато-серого цвета, она состоит из плотной рубцово-соединительной ткани, которая иногда бывает ослизненной. В соединительной ткани имеется жировая клетчатка appendices epiploicae в виде желтоватых островков и прослоек, или припаявшийся сальник. В более ранние периоды жировая клетчатка опухоли хорошо выражена, а затем постепенно она замещается соединительной тканью. Мышечные волокна вначале представляются набухшими, а в дальнейшем сдавливаются соединительной тканью и подвергаются атрофии. В центре опухоли часто имеется полость различных размеров, в ней расположены грануляционная ткань, лигатуры, инородные тела и почти всегда небольшое количество гноя.
При микроскопическом исследовании обнаруживается рубцовая ткань, местами гиализированная. Сосудов очень мало, они расширены, имеют утолщенные стенки. Мышечные волокна стенки кишки распадаются на отдельные глыбки. В опухоли имеются очаги хронического воспаления.
Симптомы воспалительной опухоли
Симптомы зависят от локализации ее. Нередко заболевание ничем себя не проявляет, и опухоль обнаруживается случайно. Однако часто больные жалуются на ноющие или схваткообразные боли в животе, отдающие в поясницу или ногу.
Большое значение в диагностике имеет анамнез (перенесенное заболевание, операция, ранение или ушиб). Температура при воспалительных опухолях толстой кишки нередко бывает повышенной. При рентгенологическом исследовании эти опухоли не дают четких границ между здоровым и больным участком толстой кишки. При поражении сигмовидной кишки диагностически ценна ректороманоскопия. Трудно, а иногда и невозможно провести диагностику между периколитом, мезентериитом, злокачественной опухолью и амебиазом.
Это заболевание иногда ошибочно принимают за саркому, рак или туберкулез.
Прогноз благоприятен. Исключение составляет опухоль в виде конгломерата, когда несколько кишечных петель сращены с соседними органами.
Лечение воспалительных опухолей
Опухоль прямой кишки являет собой злокачественное новообразование, клетки, которые выстилают прямую кишку, далее служат источником заболевания. До сих пор не выяснены причины распространения и появления подобной болезни.
Рак поражает как стенки, так и просветы кишки. Процент пораженных этим заболеванием за последние 20 лет возрос в несколько раз. Причем в современном лидирующем мегаполисе больных больше.
Страны третьего мира считаются отстающими в распространении рака кишки. Возможно, это происходит из-за грязного загруженного воздуха, из-за которого скапливаются яды внутри человека. Как выявить онкологическое заболевание вовремя?
Распространение опухоли прямой кишки
Для полного поражения органа опухоли необходимо 1.5 – 2 года.
Далее опухоль выходит за стенки, просветы прямой кишки, пробирается к клетчатке, окончательно поражая соседние органы.
Раковые клетки передвигаются по всему организму при помощи лимфы и крови, образуются метастазы (новые очаги поражения раком).
Данный тип рака характеризуется метастазами в легких, печени, а также в прилегающих лимфатических узлах.
Существуют только признаки опухоли прямой кишки:
- В заднем проходе выделяется слизь или кровь;
- Нарушен стул, чередование запора и поноса;
- В прямой кишке ощущаются резкие боли;
- Дефекация сопровождается болью, частые позывы на дефекацию.
Классификация опухолей
Опухоль прямой кишки встречается в муцинозном или перстневидноклеточном аденокарциномном виде.
Сиррозный тип поражения, а также и нейроэндокринный (карциноид) примерно в 15% случаях диагностируется.
Стадии болезни
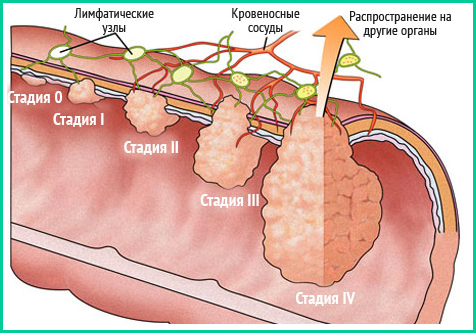
- I стадия — размер опухоли примерно 2 см, распространяется на подслизистые и слизистые слои. Еще нет поражения лимфатических узлов. Не наблюдаются регионарные метастазы.
- II стадия — язвенная или обыкновенная опухоль имеет размер 5 см, но за пределы мышечного наружного слоя не выходит.
- III стадия — опухоль имеет больший диаметр, распространяется на слои стенок кишечника, жировая клетчатка может быть поражена.
- IV стадия — большая опухоль не движется, отдаленные метастазы распространяются на соседние органы.
Диагностика опухолей прямой кишки
При раке прямой кишки существуют такие методы диагностики:
- Физикальный осмотр, специалист при диагностике оценивает: состояние кожи ( она имеет бледный цвет), изменение массы тела (человек худеет), живот может вздуться, наличие пальпации лимфатических паховых узлов и печени.
- Эндоскопическое исследование. При помощи ректороманоскопии можно визуально оценить состояние новообразования, размеры и интенсивность его протяженности и нижний край. Для морфологического анализа проводится биопсия опухоли.
- Ультразвуковое исследование, компьютерная томография кишечника и органов, рентгенологическое обследование, так уточняется распространение опухолевого процесса.
Причины опухоли прямой кишки
Причины возникновения опухоли прямой кишки до сих пор окончательно не установлены.
Есть лишь несколько факторов риска, увеличивающих шансы на появление рака.
- Неправильное питание. Если в рационе нет продуктов с достаточным количеством клетчатки, то может образоваться опухоль, сначала доброкачественная. Высококалорийные продукты замедляют продвижение кишечника. Это приводит к тому, что замедляется процесс поступления питательных веществ в организм человека, они не доходят до кишки. Вегетарианцы страдают на рак прямой кишки гораздо реже.
- Контакт с некоторыми ядами, в особенности асбестом.
- Хронические или приобретенные заболевания органа, воспалительные процессы, а также полипы.
- Анальный секс и папилломовирусная инфекция. Не так давно ученые выяснили, что пассивные гомосексуалисты, у которых преобладает вирус, имеют больше шансов заболеть раком прямой кишки.
Полипы кишечника
Полипоз кишечника является главным онкогенным заболеванием.
- Их малигнизация имеет высокий уровень, опухоль быстро проходит в злокачественную.
- Трансформироваться в онкологическое заболевание может кишечник даже при одиночных полипах.
- Увеличивается шанс распространения рака при семейных полипах.
Можно ли выявить рак прямой кишки
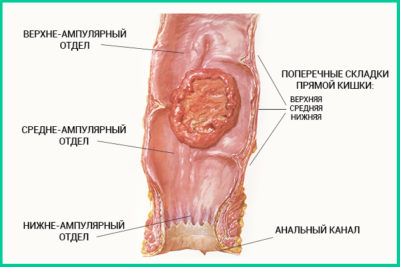
Длина прямого кишечника около 20 см, это конечный участок в толстом кишечнике, в этом месте завершаются процессы пищеварения, начинается формирование каловых масс.
Прямая кишка имеет несколько частей (анатомических участков), по строению и эмбриональному происхождению они отличаются, на каждом участке рак ведет себя по-разному, специалистам легче диагностировать стадию и уровень поражения.
Всего в анальной кишке есть три части: промежная часть, ее длина не превышает 3-х см, этом участке расположены мышцы-сфинктеры, отвечающие за процесс дефекации.
Вторая часть (средняя) – ампулярная, ее длина не больше 1 см, в данном участке происходит всасывание пищевого комка, а именно его жидкой части, начало формирования каловых масс.
Последняя часть надампулярная, у нее есть брюшина, в длину не более полсантиметра.
Локализация опухоли прямой кишки в 80% случаев проходит в ампулярном отделе, в аноректальном отделе практически нет локализации.
В первом случае отдел покрыт железистым эпителием, имеющим один слой, надампулярный отдел чаще всего поражает железистый рак — специалисты выделяют аденокарциномные опухоли прямой кишки, классификация есть и другая: солидный рак, смешанный, перстневидно-клеточный, скирр, поражаются в большинстве случаев.
Второй отдел (аноректальный) имеет многослойный эпителий, в данном случае преобладает плоскоклеточный рак и меланома.
Характер распространения метастазов по прямой кишке можно определить при помощи определения анатомической особенности органа, уровнем его кровоснабжения.
Достаточно часто метастазы переходят со своим действием в печень, это объясняется особенностями венозного оттока, исходящего из верхних отделов кишки, он проходит в систему воротной вены, части печени.
Симптомы опухоли прямой кишки
После установления диагноза опухоль прямой кишки начинают проявляться первые симптомы.
Начало поражения опухолью характеризуется чередованием жидкого стула и запора, наступает частая ложная дефекация (тенезмы), похоже на проявление геморроя, так как появляются выделения из заднего прохода, это может быть кровь и гной.
У стенок кишки прорастает опухоль, она влияет на функционирование соответствующих нервов, что приводит к болезненным ощущениям.
Если поражаются мышцы, которые относятся к формированию анальных сфинктеров, газы и кал выделяются непроизвольно.
Если речь идет об онкологическом заболевании аноректальной зоны, где присутствует нарушенное функционирование сфинктера прямой кишки, тогда появляются боли на начальных стадиях.
Когда опухоль поражает просветы прямой кишки (экзофитный рак), а также блюдцеобразные опухоли, опухоли в виде язв, основными проявлениями заболевания считаются воспалительные процессы, а также кровотечение на ранних стадиях.
Кровь видна в большинстве случаев с примесью в кале. На более поздних сроках может появиться параллельно крови гной или слизь.
Общее самочувствие ухудшается, появляется апатия, быстрая утомляемость, головокружение, частые рвотные позывы.
Это происходит из-за длительной кровопотери, которая переходит в опухолевую интоксикацию, наблюдается ближе к поздним стадиям заболевания.
Операция на прямой кишке
Операция по удалению опухоли прямой кишки бывает 4-х видов, в зависимости от очага распространения и стадии заболевания : резекция прямой кишки внутрибрюшная или резекция передняя, резекция прямой кишки низкая (передняя), оперирование Гартмана, а также экстирпация прямой кишки.
В случае, когда опухоль распространилась и поразила верхнюю треть органа, то назначается внутрибрюшная передняя резекция прямой кишки, помогает на начальной и средней стадии.
Передней резекцией является удаление пораженной опухолью кишки, ее концы сшиваются.
В основном сшивание происходит вручную, чтобы не упустить деталей, но можно применить специальную аппаратуру.
Сфинктер сохраняется при внутрибрюшной операции, удаляется только пораженный участок.
Результаты после этого вида хирургического вмешательства наиболее успешны, но стоит отметить, что подобную операцию не всегда позволяют пройти из-за особенности анатомии человека, а также слишком больших размеров опухоли.
Метод Гартмана полностью удаляет опухоль в прямой кишке, операция выводит верхнюю часть (конец) кишки как колостому, а нижнюю часть — зашивает.
Лечение опухоли прямой кишки лучевой терапией и химиотерапией
Лучевая диагностика и лечение применяется параллельно химиотерапии, а также как завершение после хирургического лечения.
Лучевая терапия уменьшает в диаметре опухоль, тем самым упрощает удаление, колостомы можно не налаживать, риск возникновения рецидива.
Метастазы опухоли лечатся, а также проводится их профилактика при помощи химиотерапии.
Научно доказано, что химиотерапия останавливает распространение на другие органы рака, тем самым увеличивается продолжительность жизни больного.
Химиотерапия проводится раз в полгода при этом диагнозе, но сроки зависят от быстроты распространения метастазов.
Осложнения
При дальнейших стадиях заболевания может наступить осложнение:
- опухоль прорастет на стенки таза, а также перейдет на соседние органы;
- в области опухоли появляется гной и воспалительные процессы;
- в прямой кишке начинается кровотечение;
- кишечная непроходимость.
Рак прямой кишки часто метастазирует по кровеносным и лимфатическим сосудам.
Если у вас возникли малейшие подозрения по поводу наличия опухоли (даже доброкачественной), обратитесь незамедлительно к специалисту.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
Вам назначат необходимые процедуры, УЗИ, диагностика, которые определят, есть ли у вас онко-заболевание.
Сколько живут с опухолью прямой кишки
Существует статистика касательно опухоли прямой кишки, при своевременном обращении в больницу, можно попасть в положительное выздоровление.
- Диагностика заболевания доступна каждому, но нахождение опухоли на первых двух стадиях по процентам ниже 25%. Этот же процент уже имеет формирующиеся метастазы во внутренних органах;
- Около 60% больных узнают о своем диагнозе уже на третьей стадии рака;
- После успешного лечения около 60% больных не находят рецидив на протяжении пяти лет, это касается первых трех стадий;
- Если говорить о 4 стадии рака, то практически не прослеживается пятилетняя выдержка. Такие больные, к сожалению, не живут более одного года;
- Больные, которые узнают свой диагноз на первых двух стадиях, при правильном лечении, могут прожить более 10 лет. И вылечивается полностью примерно половина больных на начальных стадиях.
Каким бы не было лечение онкологического заболевания, все зависит от качественной аппаратуры и медикаментов.
Сегодня проводится множество мероприятий и благотворительных акций по поводу лечения разных видов рака.
Городская больница № 40
СПбГУ, медицинский факультет, кафедра хирургии
Клинические наблюдения о несомненной важности бережного отношения к дистальной части сигмовидной кишки при передних резекциях прямой кишки (ПК), побудили нас изучить распространенность ракового поля в проксимальном направлении от верхнего края раковой опухоли. Знания эти должны лечь в основу рекомендаций, насколько минимально допустимо отступать от верхнего края опухоли при резекции сигмовидной кишки, не нарушая онкологических принципов оперирования. Такая озабоченность связана с тем, что у больных, у которых при резекции ПК для анастомоза использовалась самая дистальная часть низводимой сигмовидной кишки, резервуарно-накопительная и эвакуаторная функции оказывались заметно лучше. Вместе с тем, заботясь об улучшении функциональных результатов операций, мы постоянно имели в виду важность соблюдения онкологических принципов оперирования, поскольку главным при лечении онкологических больных является, конечно, улучшение пятилетней выживаемости.
Распространение ракового процесса внутристеночно от края видимой опухоли ПК в дистальном направлении привлекало внимание ряда авторов. Такие исследования имеют чрезвычайно важное значение при оперативном лечении больных с низкой раковой опухолью ПК. При этой локализации злокачественной опухоли, с позиций функциональных результатов, важен каждый сантиметр сохраненной дистальной части кишки. Использование сшивающих аппаратов при резекции ПК позволяет в техническом плане проводить максимально низкие резекции кишки.
Распространенность инвазии в дистальном направлении при раке прямой кишки.
Распространенность опухолевой инвазии в проксимальном направлении в меньшей мере привлекала внимание специалистов. При пересечении кишки выше опухоли не возникает необходимости в строгой экономичности сохранения кишки, примыкающей к опухоли, так как всегда имеется достаточная часть остающегося участка левого фланга ободочной кишки. Вместе с тем наши специальные исследования с анализом длины сигмовидной кишки по дооперационным ирригограммам и размера резецированной части ее после передней резекции ПК показали несомненную важность максимально возможного сохранения для анастомоза дистальной части сигмовидной кишки. К подобному заключению нас подвело изучение функциональных результатов сфинктеросохраняющих резекций ПК. Все это побудило специально изучить распространенность ракового поля в проксимальном направлении от верхнего края видимой опухоли. Результаты таких исследований были нужны для определения минимального расстояния, которое необходимо отступать от верхнего края раковой опухоли при пересечении кишки для соблюдения онкологических принципов оперирования.
Методы исследования. Исследовано 17 макропрепаратов ПК, удаленных при операциях, производившихся по поводу раковой опухоли. Макропрепараты фиксировались в 10%-ном растворе формалина и через 24 ч. проводилось микроскопическое исследование. Окраска препаратов - гематоксилин-эозин, увеличение 10 х 20.
В 15 случаях раковая опухоль располагалась в нижнеампулярном отделе ПК, в одном - в среднеампулярном и еще в одном - в верхнеампулярном отделе ПК. Раковые опухоли по наибольшему диаметру были различны: от 3 см в диаметре (3) до 5−6 см (7) и даже до 10 см (1). Резецированные участки кишки вместе с опухолью были различной длины: 20−30 см - 4, 30−40 см - 5, 40−50 см - 5, 50−60 см - 3.
При гистологическом исследовании в 12 случаях выявлена аденокарцинома разной степени дифференцирования, в двух - слизеобразующая аденокарцинома и в трех случаях - плоскоклеточный рак. В 15 из 17 препаратах установлено прорастание всех слоев стенки ПК. В шести случаях были выявлены метастазы опухоли в регионарных лимфатических узлах. Исследования проводились в Петроградском централизованном патологоанатомическом отделении городского патологоанатомического бюро, которым руководит Г.И. Суханкина.

После фиксации препарата в проксимальном направлении от видимого верхнего края опухоли последовательно проводились пересечения кишечной стенки с интервалом 5мм (рис. 1).
В первый препарат обязательно включалась видимая часть раковой опухоли. В каждом последующем препарате делались три ступенчатых среза на разных уровнях поперечного пересечения кишечной стенки (а, б, в), а далее - в зависимости от морфологических изменений слизистой оболочки и нижележащих слоев кишки. Когда в двух последовательных срезах морфологических изменений ни в одном слое не обнаруживалось, дальнейшее гистологическое исследование прекращалось. В общей сложности приготовлено и просмотрено с помощью световой микроскопии 180 микропрепаратов. В большей части случаев - 13 из 17 - внутристеночного распространения злокачественной инфильтрации в проксимальном направлении от видимого края опухоли не отмечено или оно ограничивалось несколькими миллиметрами. Причем это наблюдалось как при больших, так и при небольших размерах опухоли; как при наличии метастазов опухоли в регионарные лимфоузлы, так и при отсутствии метастазов; при прорастании опухоли в примыкающую жировую клетчатку, так и без такого прорастания, а также не зависит от степени прорастания всей толщи стенки кишки. Вот несколько иллюстраций к этому.
Результаты исследования. Представляем наблюдение, характеризующее отсутствие опухолевой инвазии по кишечной стенке.
Мужчина 54 года, рак анального канала и ПК, выполнена брюшнопромежностная экстирпация ПК. Гистологическое исследование 31261−31272.
Макропрепарат: блюдцеобразно возвышающееся над поверхностью кишки новообразование диаметром 6 см, прорастает все стенки кишки. От края опухоли в проксимальном направлении макроскопически определяется инфильтрация стенки на протяжении 3,5 см.
Микроскопическое исследование: высокодифференцированная слизеобразующая аденокарцинома ПК, прорастание всей толщи стенки кишки, врастание опухоли в жировую ткань. В опухоли очаги некроза, выраженная мононуклеарная реакция. От проксимального края видимой инвазии уже в 1 мм внутристеночного роста опухоли нет. (Рис. 2). Метастазов аденокарциномы в лимфатических узлах и жировой ткани не выявлено.
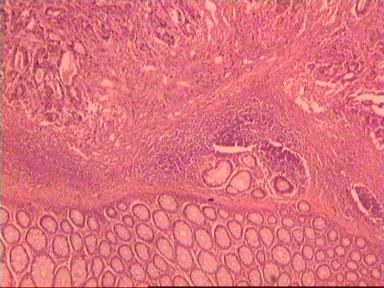
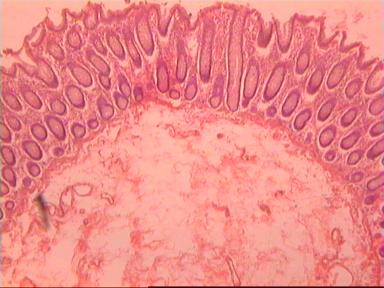
Рис. 2. Микропрепарат слизеобразующей аденокарциномы ПК
с прорастанием всей толщи стенки.
Окраска гематоксилин-эозин. Увеличение 10 х 20.
А. Первый срез - в препарате виден край аденокарциномы.
Б. Срез через 5мм - признаков опухолевого роста нет.
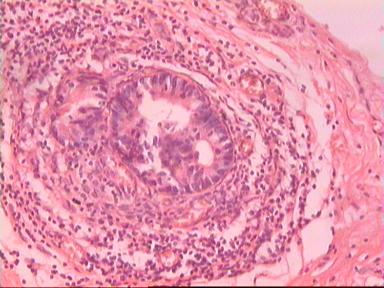
Такие данные были получены и при аденокарциноме, и при плоскоклеточном раке ПК. Приведем наблюдение, свидетельствующее о распространении опухолевого роста по кишке в проксимальном направлении. Мужчина 73 года, рак ПК, выполнена передняя резекция ПК. Гистологическое исследование № 869−870; 871−882. Макропрепарат: опухоль 5 см с кратером, циркулярно охватывающая просвет кишки, прорастание всех слоев кишки и прилежащей жировой ткани, участки абсцедирования.
Микроскопическое исследование: аденокарцинома разной степени дифференцировки. В 5 мм вне видимой опухоли − аденокарцинома в подслизистом, мышечных слоях, в клетчатке, с абсцедированием (рис 3). На срезах через 10 мм от видимого края новообразования опухолевого роста нет.
 |  |
| А | Б |
Рис. 3. Микропрепарат аденокарциномы ПК разной степени дифференцировки
с прорастанием всех слоев кишки.
Окраска - гематоксилин-эозин. Увеличение 10 х 20.
А. Первый срез - в препарате виден край аденокарциномы.
Б. Срез через 5 мм - в слизистом слое видны признаки опухолевого роста.
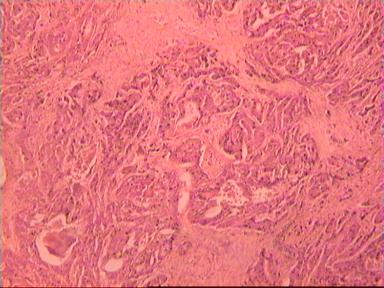
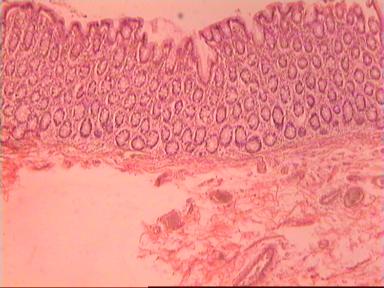
Приведем еще одно наблюдение, свидетельствующее о несомненном распространении опухолевого роста по кишке в проксимальном направлении. Женщина 73 года, рак ПК, выполнена резекция ПК по Гартману. Макропрепарат: экзофитная опухоль 5 х 5 см, прорастание всех слоев кишки, регионарные лимфоузлы не определяются.
Микроскопическое исследование: аденокарцинома разной степени дифференцировки с очагами в слизистой оболочке, подслизистом слое, в жировой клетчатке, во внутриорганных лимфатических узлах, в сосудах определяются опухолевые эмболы. На срезах 5 и 15 мм - аденокарцинома на всех препаратах. На срезах в 20 мм от видимого края опухоли - одиночная структура аденокарциномы на границе мышечного слоя и клетчатки. На других двух ступенчатых срезах этого уровня опухолевого роста уже нет (рис. 4). На всех трех ступенчатых срезах в 25 мм от края ракового новообразования опухолевого роста нет.
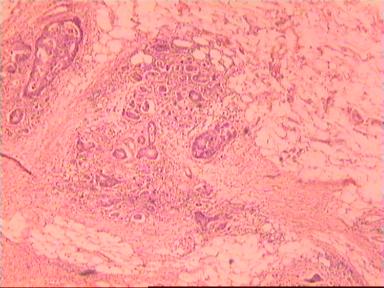 |  |  |
| А | Б | В |
Рис. 4. Микропрепарат аденокарциномы ПК разной степени дифференцировки
с прорастанием всей толщи стенки кишки.
А. Первый срез - в препарате виден край аденокарциномы.
Б. Срез через 20 мм - в слизистом слое видны признаки опухолевого роста.
В. Срез через 25 мм - признаков опухолевого роста нет.
Вопреки ожиданиям не выявилось повышенной тенденции к внутристеночному росту при низкодифференцированной аденокарциноме, слизистых и плоскоклеточных формах рака ПК. Следовательно, отступление от верхнего края опухоли на 4−5 см в проксимальном направлении с онкологических позиций вполне оправдано и нет необходимости удалять здоровую и функционально полноценную часть кишки. Однако нужно учитывать, что уровень пересечения кишки выше опухоли во многом определяется высотой перевязки основного кровеносного сосуда, которым для этой зоны является нижняя брыжеечная артерия, особенностями кровоснабжения конкретного участка кишки и вовлеченностью в онкопроцесс лимфатического аппарата. Намечая линию пересечения сигмовидной или нисходящей части ободочной кишки, нужно учитывать эти обстоятельства и по возможности бережно, экономно относиться к удалению этого отдела толстой кишки, помня, что инвазия опухоли по стенке кишки незначительна.
Карцинома толстой кишки — это злокачественная опухоль, которая развивается из эпителиальных клеток слизистой оболочки толстого кишечника. На ее долю приходится около 95% всех случаев рака данной локализации.
- Классификация и симптомы
- Стадии карциномы толстой кишки
- Симптомы
- Метастазирование карциномы толстой кишки
- Диагностика новообразований толстой кишки
- Скрининг рака толстой кишки
- Лечение карциномы толстой кишки
- Прогноз и выживаемость при карциноме толстой кишки
- Профилактика карциномы толстой кишки
Причиной развития карциномы толстой кишки является злокачественная трансформация клеток ее эпителия, в результате чего они начинают бесконтрольно размножаться. Что служит причиной такой трансформации до конца неизвестно, и на этот вопрос предстоит ответить в будущем. Пока можно только говорить о факторах риска, увеличивающих вероятность развития злокачественных новообразований толстой кишки. К ним относят:
- Аденоматозные полипы. Карциномы практически никогда не развиваются на здоровом эпителии. Им всегда предшествуют доброкачественные гиперплазии ткани, коими и являются полипы. Следует отметить, что не каждый полип превратится в рак. Здесь также есть группы риска. Наиболее склонны к малигнизации аденоматозные полипы размером более 1 см, располагающиеся на широком основании. Другие виды полипов тоже способны к злокачественной трансформации, но случается это реже.
- Гастрономические особенности. Одним из основных факторов способствующих развитию колоректального рака является нерациональное питание, а именно переедание, употребление большого количества жиров животного происхождения, жареных, соленых, острых, копченых и маринованных блюд.
- Возраст старше 50 лет. Рак толстой кишки редко диагностируется у людей младше 40, но при увеличении возраста, количество больных возрастает.
- Наследственная предрасположенность. Около 5% карцином толстой кишки имеет семейный характер и развивается на фоне наследственных заболеваний — наследственного неполипозного рака толстой кишки или семейного аденоматозного полипоза.
- Наличие хронических заболеваний толстого кишечника — болезнь Крона или неспецифический язвенный колит.
- Первичные и вторичные иммунодефициты.
Таким образом, в группу риска входят следующие категории лиц:
- Люди старше 50 лет.
- Люди с хроническими заболеваниями толстого кишечника — полипы, неспецифический язвенный колит, болезнь Крона.
- Люди, не придерживающиеся принципов здорового питания.
- Люди, злоупотребляющие алкоголем.
Классификация и симптомы
С точки зрения гистологического строения, выделяют следующие виды карцином толстой кишки:
- Тубулярная аденокарцинома. Она образована специфическими трубчатыми структурами. Характеризуется небольшими размерами и нечеткостью контуров и границ.
- Муцинозная аденокарцинома. Ее характерным признаком является продуцирование большого количества слизи. Она может занимать более половины объема злокачественной клетки, что хорошо видно во время морфологического исследования. Этот вид карциномы относится к низкодифференцированным формам рака, поэтому он отличается агрессивным течением и неблагоприятным прогнозом.
- Перстневидноклеточная аденокарцинома. Этот вид рака также имеет высокую степень злокачественности. На ранних стадиях диагностируется редко, поскольку не имеет выраженных проявлений даже при обследовании с помощью колоноскопии. Выявляется в 1-2% случаев всех карцином толстой кишки.
Стадии карциномы толстой кишки
1 стадия — опухоль не выходит за пределы слизистой оболочки толстой кишки.
2 стадия — карцинома прорастает стенку кишки по всей толщине.
3 стадия — опухоль выходит за пределы кишечной стенки в брюшную полость или полость малого таза, либо имеются метастазы в регионарные лимфатические узлы.
4 стадия — опухоль распространяется по серозной оболочке брюшной полости (канцероматоз брюшины), либо дает метастазы во внутренние органы.
Симптомы
Симптомы рака толстой кишки начинают проявляться, когда опухоль достигает значительных размеров. Сначала это неспецифические проявления:
- Повышенная утомляемость.
- Похудение.
- Нарушение аппетита.
- Явления диспепсии — вздутие живота, запоры, диареи.
По мере роста опухоли присоединяются более специфичные симптомы. Например, при изъязвлении стенок слизистых покровов характерны скрытые кровотечения. Они не определяются визуально, но их можно обнаружить с помощью проведения специального теста — анализ кала на скрытую кровь. Этот тест используется в некоторых странах для скрининга колоректального рака. Косвенным признаком скрытого кровотечения является развитие хронической анемии.
- Новообразования больших размеров могут осложняться распадом опухоли с развитием внутрикишечных кровотечений, основным признаком которых является кровь в кале.
- При локализации опухоли в верхних и средних отделах кишечника возникает мелена — полужидкий кашицеобразный черный стул, его еще называют дегтеобразным стулом. Он возникает из-за ферментации крови в толстом кишечнике.
- При распаде опухолей прямой кишки возникает выделение крови из заднего прохода или обнаруживаются примеси алой крови в кале.
- На фоне кровопотери развивается анемия — падение уровня гемоглобина, головокружение, слабость, бледность кожи.
Кишечная непроходимость развивается из-за обтурации просвета кишки опухолью. Симптоматика будет определяться местом расположения новообразования. Правый отдел толстого кишечника имеет широкий просвет, поэтому непроходимость развивается редко и в основном на терминальных стадиях. Левый отдел толстой кишки имеет более узкий просвет, а кишечное содержимое в нем более плотное. Поэтому возникновение кишечной непроходимости в этом случае является частым признаком. При этом пациенты отмечают отсутствие стула, схваткообразные боли в животе, вздутие живота, резкое ухудшение состояние.
В ряде случаев непроходимость имеет компенсированный характер. Периодически развиваются запоры, которые через некоторое время сменяются зловонными поносами, которые связаны с тем, что кишечная микрофлора запускает процессы гниения и брожения, разжижающие плотные каловые массы. Рано или поздно частичная кишечная непроходимость становится полной и требует лечения в условиях стационара.
Метастазирование карциномы толстой кишки
Карцинома толстого кишечника может давать метастазы несколькими способами:
- Лимфогенный. С помощью лимфы злокачественные клетки сначала достигают регионарных лимфатических узлов, а потом разносятся более отдаленные группы, в частности могут поражаться надключичные лимфоузлы.
- Гематогенный путь. Он реализуется посредством тока крови. Как известно, раковые опухоли имеют обильную сосудистую сеть, причем внутренней выстилкой сосудов являются сами раковые клетки, они отрываются и мигрируют с током крови по всему организму. При колоректальном раке чаще всего поражается печень и легкие, при низкодифференцированных опухолях могут быть метастазы в костный мозг.
- Контактный путь. При прорастании рака за пределы стенки кишки, злокачественные клетки могут имплантироваться в соседние органы и ткани: печень, брюшину, параректальную клетчатку и др.
Диагностика новообразований толстой кишки
Для обнаружения рака толстой кишки проводится колоноскопия — осмотр всей поверхности толстой кишки посредством гибкой фиброскопической трубки. С ее помощью можно визуализировать новообразование, уточнить его размеры и взять биопсию. Для обнаружения опухоли терминальных отделов кишечника допустимо проводить ректороманоскопию или ректосигмоскопию — осмотр прямой и сигмовидной кишки. После постановки диагноза все равно необходима колоноскопия, поскольку есть вероятность нахождения синхронных злокачественных опухолей в других отделах кишечника. Если колоноскопия на дооперационном этапе невозможна, ее проводят после операции.
Материал, полученный с помощью биопсии, отправляется в лабораторию для морфологического и молекулярно-генетического исследования. Только после получения результата проводится планирование лечения.
Для уточнения стадии распространения заболевания, проводят дополнительные методы исследования, которые позволят более точно определить размеры опухоли, ее взаимоотношение с другими органами, а также выявить метастазы в лимфатические узлы и внутренние органы:
- КТ.
- МРТ.
- Рентген грудной клетки.
- УЗИ органов брюшной полости.
Для поиска микрометастазов и метастазов в костный мозг используется ПЭТ-КТ, в основе которых лежит применение радиоактивных препаратов, которые в повышенных количествах накапливаются злокачественными клетками и хорошо визуализируются на снимках.

Из лабораторных методов исследования применяют:
- Общий анализ крови — при колоректальном раке часто развиваются анемии.
- Анализ кала на скрытую кровь — позволяет заподозрить наличие скрытого кровотечения, источником которого часто является колоректальный рак.
- Определение онкомаркеров. Наиболее специфичен для КРР раково-эмбриональный антиген.
Скрининг рака толстой кишки
Скрининг рака толстой кишки направлен на обнаружение опухоли у лиц из группы риска, которые не предъявляют жалоб и считают себя здоровыми. Разные страны, в зависимости от своих финансовых возможностей, предлагают следующие программы:
- Анализ кала на скрытую кровь. Это метод позволяет заподозрить наличие кровоточащих опухолей с изъязвленной поверхностью. Недостатком метода является относительно низкая чувствительность и специфичность. Во-первых, методика работает только в отношении кровоточащих опухолей. Другие новообразования, с неповрежденной поверхностью, которая обычно бывает на ранних стадиях, таким методом не обнаруживаются. Вторым моментом является то, что тест может дать положительный результат при наличии других заболеваний ЖКТ, сопроводающихся скрытыми кровотечениями и незначительной кровоточивостью. Сюда относят доброкачественные полипы, воспалительные заболевания толстой кишки, язвы желудка и 12-перстной кишки и даже пародонтит, при котором развивается повышенная кровоточивость десен. Если у пациента обнаруживается положительный тест на скрытую кровь, его направляют на дальнейшее обследование.
- Колоноскопия. Тотальная колоноскопия является золотым стандартом раннего обнаружения рака толстой кишки и, что самое главное, предраковых заболеваний. Как мы знаем, в подавляющем количестве случаев колоректальный рак развивается из имеющихся полипов. Если их своевременно удалить, заболевание удастся предотвратить. Малигнизация полипов происходит в течение многих лет, поэтому колоноскопию рекомендуют делать хотя бы 1 раз в 3 года, начиная с 50-летнего возраста.
Лечение карциномы толстой кишки
Оптимальным методом лечения рака толстой кишки является его радикальное хирургическое удаление. Радикальность операции должна подтверждаться срочным гистологическим исследованием на предмет наличия злокачественных клеток в краях отсечения. Если опухоль проросла в соседние органы, производят их резекцию единым блоком. Одномоментно производят удаление регионарных лимфатических узлов.
Если опухоль находится в нерезектабельном состоянии, проводят паллиативные вмешательства, направленные на проедотвращение развития кишечной непроходимости. С этой целью накладывают обходные анастомозы, производят стентирование опухоли или накладывают колостому — приводящий отдел кишки выводят на переднюю брюшную стенку. После этого пациента переводят на химиотерапевтическое лечение.
Химиотерапия при раке толстой кишки применяется в рамках комбинированного лечения, а также используется как самостоятельный метод лечения при нерезектабельных опухолях и/или при наличии отдаленных метастазов. При комбинированном лечении, ХТ может использоваться в адъювантных и неоадъювантных режимах.
Адъювантная ХТ показана в следующих случаях:
- Распространение опухоли за пределы кишечной стенки.
- Наличие регионарных метастазов.
- Наличие злокачественных клеток в краях отсечения опухоли.
- Низкодифференцированные формы рака.
Неоадъювантная химиотерапия может применяться при некоторых нерезектабельных формах рака для перевода их в операбельное состояние. Примером может служить применение химиолучевой терапии при местно-распространенном раке прямой кишки.
Таргетная терапия воздействует на молекулярные мишени, которые отвечают за ключевые процессы жизнедеятельности злокачественных клеток. Для рака толстой кишки такими мишенями является эпидермальный фактор роста EGFR и сосудистый фактор роста.
Контакт лиганда с EGFR запускает химические процессы, отвечающие за рост и размножение. Если блокировать этот рецептор, передача сигнала станет невозможной и процесс размножения опухолевых клеток прекратится. Существует много препаратов, блокирующих EGFR. При колоректальном раке используется два — цетуксимаб и панитумумаб. Их назначение улучшает ответ опухоли на терапию цитостатиками и пролонгирует время до прогрессирования патологии.
Однако данное лечение не подходит пациентам с наличием мутации в генах KRAS, поскольку в этом случае синтезируется белок, являющийся промежуточным звеном в передаче молекулярного сигнала от EGFR к ядру клетки, поэтому блокада этого рецептора не имеет смысла, она неэффективна.
Еще одной мишенью для действия таргетной терапии является сосудистый фактор роста. Как известно, злокачественные опухоли обильно кровоснабжаются за счет активного роста кровеносных сосудов. Стимулирует этот процесс сосудистый фактор роста. Если блокировать его действие, опухоль лишится полноценного кровоснабжения и потеряет способность к гематогенному метастазированию. Препаратом, оказывающим такой эффект, является бевацизумаб.
Лучевая терапия при колоректальном раке имеет ограниченное применение и используется только в рамках химиолучевой терапии рака прямой кишки. В качестве паллиативного лечения она может применяться при наличии отдаленных метастазов.
Прогноз и выживаемость при карциноме толстой кишки
Прогноз при раке толстой кишки зависит от стадии заболевания, гистологического типа опухоли и возможности проведения радикального лечения. Наилучшие показатели пятилетней выживаемости у рака 1-2 стадии, у них она составляет 95 и 70% соответственно. При проведении радикального лечения 3 стадии, 5-летняя выживаемость достигает 50%, при невозможности его проведения пятилетний рубеж переживают только 10% больных.
Профилактика карциномы толстой кишки
Рак толстой кишки можно предотвратить. Снижают риск развития КРР следующие мероприятия:
- Сбалансированное питание с достаточным количеством в рационе пищевых волокон и клетчатки. Ими богаты овощи, фрукты, зерновые каши.
- Снижение употребления канцерогенных продуктов — животные жиры, жареные, копченые, маринованные блюда, фаст фуд и т. д.
- Достаточное употребление жидкости.
- Достаточная физическая активность.
Помимо этого, необходимо своевременное лечение заболеваний кишечника, в том числе удаление полипов.
Читайте также:

