Опухоли гипоталамо-гипофизарной области что это
Причиной нарушения эндокринной функции гипофиза могут служить гормонально-активные опухоли (например, аденома гипофиза) или разрушение вещества гипофиза опухолями, не синтезирующими гормоны (гормонально-неактивные опухоли).
Пангипопитуитаризм (гипофизарная кахексия, болезнь Симмондса). Это наиболее тяжелый клинический синдром, обусловленный нарушением всех функций гипофиза и проявляющийся снижением мотивации, уменьшением физической активности, снижением массы тела, угнетением либидо, брадикардией, уменьшением пигментации кожи, нарушением роста волос в подмышечных областях и в области лобка, иногда даже развитием несахарного диабета (в случае поражения нейрогипофиза).
Причиной развития синдрома могут послужить крупные гормонально-неактивные опухоли гипофиза, воронки или гипоталамуса (например, аденома, метастазы, глиома или краниофарингиома). Методом выбора в лечении пангипопитуитаризма, обусловленного опухолевым процессом, является удаление опухоли и заместительная гормональная терапия. Гипопитуитаризм может развиваться вследствие травмы или как осложнение нейрохирургических вмешательств. Внезапная утрата функции гипофиза с последующим развитием надпочечниковой недостаточности (аддисоновый криз, или гипоадреналовый криз) представляет собой угрожающее жизни состояние.
Гормонально-активные опухоли гипофиза. Опухоли, развивающиеся в аденогипофизе из одного вида клеток, вызывают клинические проявления, связанные с гиперпродукцией соответствующего гормона или нескольких гормонов. Если опухоль достаточно крупная и растет за пределами турецкого седла (супраселлярно), она сдавливает окружающие структуры, что приводит к появлению характерных дефектов полей зрения. Обычно в результате сдавления зрительного перекреста развивается битемпоральная гемианопсия.
Пролактинома. Большинство опухолей гипофиза (60—70%) секретируют пролактин. У женщин избыток циркулирующего в крови пролактина (гиперпролактинемия) вызывает вторичную аменорею в результате подавления секреции гонадотропин-рилизинг гормона, что наблюдается при концентрации пролактина в сыворотке свыше 40—100 нг/мл, а также галакторею и реже — гирсутизм. У мужчин гиперпролактинемия вызывает импотенцию, гинекомастию и галакторею. Удаление опухоли, как правило, через транесфеноидальный доступ, является методом выбора в лечении пролактиномы, вызывающей смещение окружающих структур.
При опухолях меньшего размера с меньшими клиническими проявлениями допустимо консервативное лечение агонистами дофамина, такими как бромокриптин. Агонисты дофамина ингибируют секрецию пролактина.
Аденома, секретирующая гормон роста. Клинические проявления избыточной концентрации циркулирующего гормона роста (> 5 нг/мл) включают акромегалию — избыточный рост отдельных костей скелета (кисти, стопы, окружность головы) — остеопороз, гипертрихоз, снижение толерантности к глюкозе, гипертензию, гипертрофическую кардиомиопатию, зоб, компрессионную нейропатию, в том числе синдром запястного канала, другие типы нейропатии, проксимальную миопатию, нарушение сна (гиперсомния, синдром апноэ во сне) и нейропсихические нарушения (депрессия, психоз).
Стандартным методом диагностики является пероральный тест на толерантность к глюкозе, в сочетании с характерным рефлекторным увеличением концентрации гормона роста. Методом выбора влечении данного заболевания служит удаление опухоли.
АКТГ-секретирующая аденома вызывает развитие синдрома Кушинга, клиническими проявлениями которого являются ожирение, лунообразное лицо, снижение толерантности к глюкозе, отеки, аменорея, импотенция, тенденция к развитию тромбоэмболии, полиурия, стероидная миопатия и нейропсихические нарушения.
Диагноз ставят на основании данных эндокринологического обследования и выявления повышенной концентрации кортизола в суточной моче. Методом выбора в лечении этого заболевания является удаление опухоли.
Из-за произошедших с ним неприятных случаев на дороге и отчасти в силу постоянной усталости и невозможности сконцентрироваться, он решил отказаться от вождения автомобиля. Кроме того, ему стало труднее справляться со своей работой. Головная боль, снижение либидо и импотенция больного, по его словам, не беспокоили.
При осмотре врач отметил, что масса тела больного составила 132 кг (раньше 82 кг), при этом рост не изменился и составил 193 см. Кисти и стопы были несоразмерно крупным (акромегалия). При помощи периметрии врач выявил битемпоральную гемианопсию. Кроме того, налицо была умеренная гинекомастия, правда, без галактореи. При лабораторном исследовании все показатели функции щитовидной железы (ТЗ, Т4, базальный уровень ТТГ и проба с тиролиберином), а также уровень АКТГ и кортизола, в пределах нормы. Однако были выявлены очень низкий уровень тестостерона (50 нг/мл) и аномально высокий уровень пролактина (590 мкг/дл). Введение тиролиберина вызвало еще большее повышение уровня пролактина до 2020 мкг/дл.
Полученные результаты позволили предположить наличие пролактинсинтезирующей аденомы гипофиза, вызывающей частичный гипопитуитаризм с нарушением синтеза гормонов аденогипофиза, преимущественно, гонадотропной группы.
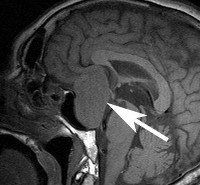
На рентгенограмме черепа было выявлено существенное расширение турецкого седла в сочетании с частичной деструкцией его спинки и дна. На МРТ была выявлена опухоль размером 5x5x4 см.. Удалить столь крупную опухоль через транссфеноидальный доступ невозможно, поэтому, чтобы добраться до опухоли, была выполнена трепанация черепа в лобно-височной области. Макроскопически опухоль была плотной консистенции, серовато-желтой окраски с отдельными красноватыми включениями. Она плотно прилегала к дну средней черепной ямки, прирастала к терминальному отделу внутренней сонной артерии и сдавливала зрительный перекрест.
Гистологически представляла собой эпителиальную опухоль с диффузным ростом, без лобулярной структуры, в отдельных участках определялась папиллярное (сосковидное) строение опухолевых клеток. При иммуногистохимическом исследовании было обнаружено увеличение экспрессии пролактина в 30-40% клеток опухоли, отдельные клетки давали окрашивание при тестах на АКТГ, ЛГ или СТГ. Возможно, избыточная секреция гормона роста и послужила причиной развития клинических признаков акромегалии. В послеоперационном периоде отмечалось преходящее развитие несахарного диабета, потребовавшего лечения ацетатом десмопрессина. В дальнейшем сохранялась недостаточность аденогипофиза, в связи с чем проводилась заместительная терапия гидрокортизоном и тироксином.
Опухоли гипофиза – группа доброкачественных, реже – злокачественных новообразований передней доли (аденогипофиза) или задней доли (нейрогипофиза) железы. Опухоли гипофиза, по статистике, составляют около 15% новообразований внутричерепной локализации. Они одинаково часто диагностируются у лиц обоих полов, обычно в возрасте 30-40 лет. Подавляющее большинство опухолей гипофиза составляют аденомы, которые подразделяются на несколько видов в зависимости от размеров и гормональной активности. Симптомы опухоли гипофиза представляют собой сочетание признаков объемного внутримозгового процесса и гормональных нарушений. Диагностика опухоли гипофиза осуществляется проведением целого ряда клинических и гормональных исследований, ангиографии и МРТ головного мозга.
- Причины опухолей гипофиза
- Классификация опухолей гипофиза
- Симптомы опухолей гипофиза
- Диагностика опухолей гипофиза
- Лечение опухолей гипофиза
- Прогноз при опухолях гипофиза
- Цены на лечение
Общие сведения
Опухоли гипофиза – группа доброкачественных, реже – злокачественных новообразований передней доли (аденогипофиза) или задней доли (нейрогипофиза) железы. Опухоли гипофиза, по статистике, составляют около 15% новообразований внутричерепной локализации. Они одинаково часто диагностируются у лиц обоих полов, обычно в возрасте 30-40 лет.
Гипофиз является железой внутренней секреции, осуществляющей регулятивно-координирующую функцию в отношении некоторых других эндокринных желез. Гипофиз расположен в ямке турецкого седла клиновидной кости черепа, анатомически и функционально связан с отделом головного мозга – гипоталамусом. Вместе с гипоталамусом гипофиз составляет единую нейроэндокринную систему, обеспечивающую постоянство гомеостаза организма.
В гипофизе выделяют две доли: переднюю – аденогипофиз и заднюю – нейрогипофиз. Гормонами передней доли, вырабатываемыми аденогипофизом, являются: пролактин, стимулирующий секрецию молока; соматотропный гормон, влияющий на рост организма через регуляцию белкового обмена; тиреотропный гормон, стимулирующий метаболические процессы в щитовидной железе; АКТГ, регулирующий функцию надпочечников; гонадотропные гормоны, влияющие на развитие и функцию половых желез. В нейрогипофизе образуются окситоцин, стимулирующий сократительную способность матки, и антидиуретический гормон, регулирующий процесс реабсорбции воды в канальцах почек.
Аномальное разрастание клеток железы приводит к образованию опухолей переднего или заднего отдела гипофиза и нарушению гормонального баланса. Иногда в область гипофиза прорастают менингиомы – опухоли мозговых оболочек; реже железа поражается метастатическими отсевами злокачественных новообразований других локализаций.

Причины опухолей гипофиза
Достоверные причины развития опухолей гипофиза до конца не изучены, хотя известно, что некоторые виды новообразований могут быть обусловлены генетически.
В число факторов, предрасполагающих к развитию опухолей гипофиза, входят нейроинфекции, хронические синуситы, черепно-мозговые травмы, гормональные изменения (в том числе вследствие длительного применения гормональных препаратов), неблагоприятное воздействие на плод в период беременности.
Классификация опухолей гипофиза
Опухоли гипофиза классифицируются с учетом их размеров, анатомического расположения, эндокринных функций, особенностей микроскопического окрашивания и т. д. В зависимости от размера новообразования выделяют микроаденомы (менее 10 мм в максимальном диаметре) и макроаденомы (при наибольшем диаметре более 10 мм) гипофиза.
По локализации в железе различают опухоли аденогипофиза и нейрогипофиза. Опухоли гипофиза по топографии относительно турецкого седла и окружающих его структур бывают эндоселлярными (выходящими за границы турецкого седла) и интраселлярными (расположенными в пределах турецкого седла). С учетом гистологической структуры опухоли гипофиза подразделяются на злокачественные и доброкачественные новообразования (аденомы). Аденомы исходят из железистой ткани передней доли гипофиза (аденогипофиза).
- соматотропная аденома
- соматотропинома – опухоль гипофиза, синтезирующая соматотропин - гормон роста;
- пролактиновая аденома
- пролактинома – опухоль гипофиза, синтезирующая гормон пролактин;
- кортикотропная аденома
- кортикотропинома - опухоль гипофиза, секретирующая АКТГ, стимулирующий функцию коры надпочечников;
- тиротропная аденома
- тиротропинома - опухоль гипофиза, секретирующая тиротропный гормон, стимулирующий функцию щитовидной железы;
Фоллтропинпродуцирующие или лютропинпродуцирующие аденомы (гонадотропные). Эти опухоли гипофиза секретируют гонадотропины, стимулирующие функцию половых желез.
Гормонально-неактивные опухоли гипофиза и пролактиномы встречаются наиболее часто (в 35% случаев соответственно), соматотропинпродуцирующие и АКТГ-продуцирующие аденомы – в 10-15% случаев от всех опухолей гипофиза, другие виды опухолей образуются редко. По особенностям микроскопии различают хромофобные опухоли гипофиза (гормонально-неактивные аденомы), ацидофилиные (пролактиномы, тиротропиномы, соматотропиномы) и базофильные (гонадотропиномы, кортикотропиномы).
Развитие гормонально-активных опухолей гипофиза, продуцирующих один или несколько гормонов, может приводить к развитию центрального гипотиреоза, синдрома Кушинга, акромегалии или гигантизма и т. д. Повреждение гормонопродуцирующих клеткок при росте аденомы может вызывать состояние гипопитуаризма (гипофизарной недостаточности). У 20% пациентов отмечается бессимптомное течение опухолей гипофиза, которые обнаруживаются лишь при аутопсии. Клинические проявления опухолей гипофиза зависят от гиперсекреции того или иного гормона, размеров и скорости роста аденомы.
Симптомы опухолей гипофиза
По мере увеличения опухоли гипофиза развиваются симптомы со стороны эндокринной и нервной систем. Соматотропинпродуцирующие аденомы гипофиза приводят к возникновению акромегалии у взрослых пациентов или гигантизма, если они развиваются у детей. Пролактинсекретирующие аденомы характеризуются медленным ростом, проявляются аменореей, гинекомастией и галактореей. Если такие опухоли гипофиза продуцируют неполноценный пролактин, то клинические проявления могут отсутствовать.
АКТГ-продуцирующие аденомы стимулируют секрецию гормонов коры надпочечников и ведут к развитию гиперкортицизма (болезни Кушинга). Обычно такие аденомы растут медленно. Тиротропинпродуцирующие аденомы нередко сопровождают течение гипотиреоза (функциональной недостаточности щитовидной железы). Они могут вызывать упорный тиреотоксикоз, чрезвычайно устойчивый к медикаментозному и хирургическому лечению. Гонадотропные аденомы, синтезирующие половые гормоны, у мужчин приводят к развитию гинекомастии и импотенции, у женщин – к нарушению менструального цикла и маточным кровотечениям.
Увеличение размеров опухоли гипофиза ведет к развитию проявлений со стороны нервной системы. Поскольку гипофиз анатомически соседствует с перекрестом зрительных нервов (хиазмом), то при увеличении размеров аденомы до 2 см в диаметре развиваются зрительные нарушения: сужение полей зрения, отек сосочков зрительного нерва и его атрофия, ведущие к падению зрения, вплоть до слепоты.
Аденомы гипофиза больших размеров вызывают сдавление черепных нервов, сопровождающееся симптомами поражения нервной системы: головные боли; двоение в глазах, птоз, нистагм, ограничение движений глазных яблок; судороги; упорный насморк; деменцию и изменения личности; повышение внутричерепного давления; кровоизлияния в гипофиз с развитием острой сердечно-сосудистой недостаточности. При вовлеченности в процесс гипоталамуса могут наблюдаться эпизоды нарушения сознания. Злокачественные опухоли гипофиза встречаются крайне редко.
Диагностика опухолей гипофиза
Необходимыми исследованиями при подозрении на опухоль гипофиза являются тщательное офтальмологическое и гормональное обследования, нейровизуализация аденомы. Исследование мочи и крови на содержание гормонов позволяет установить вид опухоли гипофиза и степень ее активности. Офтальмологическое обследование включает оценку остроты и полей зрения, позволяющих судить о вовлеченности в процесс зрительных нервов.
Нейровизуализацию опухоли гипофиза позволяет осуществить рентгенография черепа и зоны турецкого седла, МРТ и КТ головного мозга. Рентгенологически могут определяться увеличение размеров турецкого седла и эрозия его дна, а также увеличение нижней челюсти и пазух носа, утолщение костей черепа, и расширение межзубных промежутков. С помощью МРТ головного мозга возможно увидеть опухоли гипофиза диаметром менее 5 мм. Компьютерная томография подтверждает наличие аденомы и ее точные размеры.
При макроаденомах ангиография сосудов головного мозга указывает на смещение сонной артерии и позволяет дифференцировать опухоль гипофиза с внутричерепной аневризмой. В анализе спинномозговой жидкости может определяться повышенный уровень протеинов.
Лечение опухолей гипофиза
На сегодняшний день в лечении опухолей гипофиза эндокринология применяет хирургический, лучевой и лекарственный методы. Для каждого вида опухолей гипофиза существует специфический, наиболее оптимальный вариант лечения, который подбирается эндокринологом и нейрохирургом. Наиболее эффективным считается хирургическое удаление опухоли гипофиза. В зависимости от размеров и локализации аденомы проводится либо ее фронтальное удаление через оптический прибор, либо резекция через клиновидную кость черепа. Оперативное удаление опухолей гипофиза дополняется лучевой терапией.
Гормонально-неактивные микроаденомы лечатся с помощью лучевой терапии. Проведение лучевой терапии показано при наличии противопоказаний к оперативному лечению, а также пожилым пациентам. В послеоперационном периоде проводится гормонозаместительная терапия (кортизоном, тиреоидными или половыми гормонами), при необходимости - коррекция электролитного обмена и инсулинотерапия.
Из лекарственных препаратов используют агонисты дофамина (каберголин, бромокриптин), вызывающие сморщивание пролактин- и АКТГ-секретирующих опухолей гипофиза, а также ципрогептадин, понижающий уровень кортикостероидов у пациентов с синдромом Кушинга. Альтернативным методом лечения опухолей гипофиза является замораживание участка ткани железы при помощи зонда, введенного через клиновидную кость.
Прогноз при опухолях гипофиза
Дальнейший прогноз при опухолях гипофиза во многом определяется размерами аденом, возможностью их радикального удаления и гормональной активностью. У пациентов с пролактиномами и соматотропиномами полное восстановление гормональной функции наблюдается в четверти случаев, при адренокортикотропинпродуцирующих аденомах - в 70-80% случаев.
Макроаденомы гипофиза размером более 2 см полностью удалить невозможно, поэтому возможны их рецидивы в течение 5-летнего срока после операции.
Гипоталамус гормонопродуцирующая часть промежуточного мозга. На гипоталамус возложено много функций. Он вместе с гипофизом составляет гипоталамо-гипофизарную систему, контролирующую работу других желез внутренней секреции. Орган координирует нейроэндокринные процессы. Если в гипоталамусе происходят какие-то нарушения, это приводит к сбою синтеза гормонов и дисфункции всего организма.
Опухоль гипоталамуса (гемартома) редкое доброкачественное новообразование, которое является, как правило, врожденным, и растет пропорционально росту головного мозга. Выявляют ее у 1 ребенка из 200 тысяч. Чаще опухоль обнаруживают случайно во время рентгенологического исследования. Для лечения опухоли гипоталамуса требуется очень квалифицированный специалист, а также специальное оборудование, позволяющее максимально эффективно избавиться от проблемы.
Функции гипоталамуса

Размеры этого органа, размещенного в нижней части мозга, не больше миндаля. Но строение его достаточно сложное. Структура гипоталамуса состоит из ядер и нескольких долей. Они могут проникать в другие участки мозга, поэтому четкие границы гипоталамуса определить затруднительно.
На каждое ядро возложена своя функция. От гипоталамуса зависит стабильность внутренней среды, регуляция работы всех систем при воздействии внешних раздражителей. От функциональности этого участка мозга зависит поведенческая модель человека в тех или иных условиях, его возможность выживать, продолжать потомство.
Гипоталамус синтезирует статины и либерины гормональные вещества, воздействующие на гипофиз и влияющие на его гормональную активность. Либерины повышают уровень гормонов гипофиза. Это тиреолиберин, кортиколиберин, гонадолиберин, соматолиберин. Действие статинов абсолютно противоположное. Они способствуют снижению гипофизарной активности. Также гипоталамусом продуцируется окситоцин и вазопрессин.
Причины возникновения опухоли
В основном, гемартому обнаруживают у человека случайно во время исследования головного мозга. Главные причины формирования опухоли до сих пор неизвестны. Более 90% случаев являются спорадическими. Многие специалисты сходятся во мнении, что дефекты факторов, регулирующих развитие гипоталамуса у эмбриона, могут иметь отношение к развитию опухоли.
Узнайте о первых признаках и симптомах преддиабетического состояния и о том, как не допустить развитие диабета.
Список продуктов с низким инсулиновым индексом для сбалансированного питания при сахарном диабете можно увидеть в этой статье.
К возможным причинам, способным вызвать опухолевое образование гипоталамуса, относят:
- неправильное формирование тканей и органов в эмбриональный период,
- генетическая предрасположенность,
- генные мутации,
- воспаление, которое приводит к разрастанию соединительной ткани,
- травмы головного мозга,
- инфекции, ослабляющие иммунную систему,
- воздействие внешних факторов (радиация, сигаретный дым, УФ излучение).
Первые признаки и симптомы
Клинические проявления опухоли гипоталамуса могут быть разными. В некоторых случаях болезнь может никак себя не проявлять. Иногда симптомы возникают в очень короткие сроки после начала развития образования и протекают очень выражено.
Характерные признаки гемартомы:

- беспричинный смех или плач (больше выражен у детей),
- мышечные судороги,
- эпилептические припадки,
- неконтролируемая агрессия,
- апатия,
- депрессия,
- когнитивные расстройства (плохая обучаемость, провалы в памяти, невнимательность),
- преждевременное половое созревание.
В зависимости от локализации опухоли, могут возникать другие сопровождающие признаки:
- понижение температуры, апатия если поражен задний участок гипоталамуса,
- высокая температура, развитие несахарного диабета, резкое похудение опухоль в передней доле,
- сильная жажда, набор веса, агрессия, карликовость поражение среднего гипоталамуса.
Справка! У взрослых пациентов симптомы опухоли гипоталамуса выражены менее ярко, чем у детей.
Диагностика
Диагностические мероприятия гемартомы включают неврологический осмотр больного, а также инструментальные и лабораторные исследования.

Врач должен оценить:
- рефлекторные функции,
- чувствительность кожи,
- работу вестибулярного аппарата.
Лабораторная диагностика включает проведение анализов на определение уровня гормонов гипоталамо-гипофизарной системы. Самыми информативными аппаратными исследованиями считаются МРТ и КТ. Они определяют размеры, размещение, форму образования. Электроэнцефалограмма, которую обычно применяют при диагностике эпилептических припадков, не эффективна в случае выявления опухоли гипоталамуса.
Методы лечения и удаления
В последние годы методики лечения гемартомы существенно модернизировались. Оно может включать в себя:
- прием лекарственных средств,
- оперативное вмешательство,
- радиоволновую терапию.
Если опухоль маленьких размеров и не имеет ярко выраженной симптоматики, то больному назначают симптоматические средства, корректирующие работу эндокринной системы, тормозящее преждевременное половое созревание. Прием противосудорожных средств не приводит к полному излечению пациента, приносит только временное облегчение. Поэтому, в большинстве случаев, врачи прибегают к оперативному удалению опухоли, поскольку прием лекарств не избавляет от образования.
Как поднять уровень тестостерона у мужчин при помощи лекарственных препаратов? Посмотрите обзор эффективных медикаментов.
О норме анализов крови на гормоны щитовидной железы, а также о причинах и симптомах отклонения прочтите по этому адресу.
Виды хирургического вмешательства при гемартоме:
- трепанация черепа (операция чревата серьезными осложнениями, на сегодняшний день ее практически не проводят),
- микрохирургия и эндоскопия,
- стереотаксическая радиохирургия.
Существует несколько видов доступов, используемых при операциях:
- транскаллезный интерфорникальный,
- глазнично-скуловой,
- транссфеноидальный,
- эндоскопическая резекция.
Если новообразование размещено так, что добраться к нему очень трудно и существует высокая вероятность осложнений после операции, больному применяют радиохирургический метод лечения.
Самой эффективной на сегодняшний день считается лучевая стереотаксическая терапия. Процедура заключается в том, что с помощью специального аппарата (гамма-нож, кибер-нож) гемартому облучают с разных сторон пучком определенной дозы радиации. Она проходит сквозь мягкие ткани, не нанося вреда. Скопление радиации происходит непосредственно в образовании. Процесс манипуляции проходит под контролем КТ или МРТ, что делает ее более точной, помогает избежать ошибок.
Преимущества метода:

- неинвазивность,
- отсутствие необходимости предварительной подготовки,
- высокая эффективность (опухоль может уменьшиться до 80-90%),
- низкий процент осложнений,
- нет необходимости в анестезии,
- быстрое восстановление психического развития, устранение расстройств поведения после операции.
Недостатком радиоволновой терапии является то, что результата ее действия необходимо ждать некоторое время. Это может быть 6-18 месяцев. Поэтому такая терапия подходит пациентам, устойчивым к проявлениям гемартомы (приступы эпилепсии, судороги). При больших размерах опухоли онкологи предпочитают прибегать к более радикальным мерам.
Хотя опухоль гипоталамуса относят к доброкачественным, она чаще всего носит прогрессирующий характер и быстро увеличивается в размерах. Образование дает о себе знать симптомами, которые существенно затрудняют жизнь человеку. Особенно выражено протекает заболевание в детском возрасте. Ребенок отстает в развитии от своих сверстников, случаются приступы эпилепсии, когнитивные расстройства. Поэтому очень важно своевременно выявить проблему и избавиться от нее.
Видео фрагмент из телепередачи Жить здорово о симптомах и лечении опухоли гипоталамуса:
Гипоталамус связан почти со всеми отделами в головном мозге, посредством нервных путей. Его главной функцией является поддержание нейроэндокринного баланса и стабильности высших психических функций. Опухоль гипоталамуса довольно редкая патология и на начальной стадии протекает бессимптомно.

Причины развития
Новообразование относится к доброкачественному и редко перерождается в злокачественную форму, так как не имеет атипичных клеток. Наиболее чаще диагностируется гамартома. Тканевая аномалия представляет собой медленно растущий узел, образующийся из тканей органа.
Гамартома чаще образуется при сбое эмбрионального развития и считается врожденной патологией.
Доброкачественные опухоли в гипоталамусе:
- Арахноидэндотелиома – образуется из арахноидального эндотелия. Опухоль гипоталамуса – симптомы у женщин проявляются в зрелом возрасте, у мужчин данный вид опухоли встречается редко;
- Глиома – образуется из вспомогательных клеток нервного волокна. Диагностируется чаще у мужчин;
- Опухоль гипофизарного хода (краниофарингиома) – относится к врожденной патологии и имеет эпителиальное строение;
- Аденома гипофиза – состоит из железистой ткани и образуется из передней доли гипофиза.
Злокачественные новообразования редко диагностируются в гипоталамусе и чаще бывают вторичными (метастазы из другого отдела мозга или внутреннего органа).
Причины и предрасполагающие факторы для развития опухоли:
- Болезни гипоталамуса (эндокринные нарушения, воспалительные процессы);
- Отягощенный семейный анамнез (генетическая составляющая);
- Черепно-мозговые травмы;
- Снижение иммунной защиты;
- Мутация клеток в период эмбриогенеза;
- Сопутствующие заболевания (инфекционные, сосудистые);
- Осложнение после операции на мозге;
- Высокие дозы радиации или ультрафиолетового облучения.
Гипоталамус поддерживает постоянство в работе всех систем в организме – это позволяет обеспечить стабильную работу даже при влиянии негативных факторов окружающей среды. Нарушение в работе органа напрямую влияет на функционирование гипофиза.
Гипоталамус регулирует выработку гормонов в мозговом придатке и образует с ним единый функциональный комплекс.
Признаки заболевания
Патология гипоталамуса в виде растущей опухоли, долгое время остается без клинических проявлений. Доброкачественные опухоли гипоталамуса отличаются от злокачественной формы очень медленным ростом. Врожденная форма заболевания может проявить себя уже в зрелом возрасте, при достижении узла больших размеров.
Сдавливание окружающих тканей приводит к нарушению функциональности органа. Стремительное увеличение опухоли отличается ярко выраженной симптоматикой, которая проявляется в детском возрасте.

Общемозговая симптоматика и признаки гипоталамического синдрома:
- Нарушение поведенческих реакций (бесконтрольный смех или плач, девиантное поведение, приступы агрессии);
- Эпиприступы;
- Снижение концентрации внимания;
- Нарушение мыслительных процессов;
- Длительные депрессии или состояние апатии;
- Тремор пальцев;
- Зрительные галлюцинации;
- Нарушение биоритмов (бессонница ночью, в дневное время сонливость);
- Снижение успеваемости в школе (у детей).
Доброкачественные опухоли в гипоталамусе не проявляются симптомом в виде головных болей. В зависимости от локализации узла, клинические проявления патологии имеют дополнительную симптоматику:
- Опухоль в передней доле – гипертермия, резкое снижение массы тела, несахарный диабет;
- Опухоль в задней доле – гипотермия;
- Опухоль в средней доле – ожирение, мучительная жажда, повреждение кожных покровов (стрии).
Повреждение гипоталамуса приводит к сбою вегетативной регуляции, больной может ощущать постоянное чувство голода или наоборот, полностью отказаться от пищи.
Нарушение работы в гипоталамусе вызывает усиленную или недостаточную выработку гормонов в гипофизе.
- Сбой менструального цикла;
- Вторичное бесплодие;
- Преждевременное половое созревание у подростков (или задержка);
- Нарушение работы щитовидной железы;
- Полиурия;
- Гипокортицизм – дефицит гормонов коры надпочечников, кожа становится бронзового оттенка;
- Нарушается электролитный баланс в организме;
- Развитие гипертензии.
Бесконтрольная секреция гормонов приводит к повышенному росту волос (на теле и лице) и увеличению полового влечения (чрезмерному).
Диагностика

Поражение гипоталамуса опухолевым образованием, возможно, диагностировать только после прохождения комплексного обследования. Доброкачественные образования, как правило, выявляются случайно. Незначительные размеры опухоли без тенденции к росту не проявляют себя, так как не нарушают функционирование органа.
- МРТ или КТ;
- Ангиография сосудов головного мозга (введение рентгеноконтрастного вещества);
- ЭЭГ мозга (при наличии эпиприступов);
- Лабораторное исследование крови на гормоны;
- Биопсия (по показаниям);
- Сахарная кривая (кровь);
- Анализ мочи по Зимницкому (суточный диурез).
С целью дифференцирования опухоли в мозге от других эндокринных нарушений, назначается УЗ диагностика почек и щитовидной железы.
Терапия
Лечение назначается онкологом совместно с невропатологом и гематологом. Поражение гипоталамуса опухолью приводит к высокому риску при назначении радикального лечения. Строение гипоталамуса не имеет четких границ отделяющих его от таламуса и гипофиза.
Поражение таламуса при хирургическом вмешательстве может привести к повреждению зрительных бугров. Лечение опухоли лекарственными препаратами не имеет положительного терапевтического эффекта.
Таблетки назначаются с целью комплексного подхода, для снятия патологической симптоматики и коррекции гормонального фона.
- Бесконтактный метод лечения опухолевого процесса – дозы радиации поступают через специализированные установки, разрушая узел без применения трепанации (кибер – нож, гамма – нож);
- Лекарства для регуляции выработки гормонов;
- Противосудорожные препараты (при наличии эпилептических приступов);
- Препараты кальция;
- Препараты, улучшающие мозговое кровообращение;
- Препараты для регуляции нейромедиаторного обмена.
Радиохирургические методы лечения успешно применяются для удаления доброкачественных образований. Лазерный луч не затрагивает здоровые ткани, все манипуляции проводятся под визуальным контролем (при помощи аппаратуры МРТ или КТ). Узел может быть успешно разрушен и при злокачественной форме, дозировка радиации подбирается врачом индивидуально.
Комплексная терапия включает в себя также соблюдение диетического питания и курс физиопроцедур. При злокачественной форме заболевания назначается курс химиотерапии. Введение мощных токсинов в кровь, подавляет деление атипичных клеток и тормозит рост опухоли.
Несмотря на небольшие размеры гипоталамуса, он является значимой частью промежуточного мозга. Поражение данной области приводит к сбою в работе гипоталамо – гипофизарной системы. Своевременная диагностика позволяет обнаружить даже незначительный узел и провести экстренную терапию.
Читайте также:



