Опухоль яичка онкомаркеры в норме может ли быть рак
В большинстве случаев больные жалуются на увеличение яичка, обычно без каких-либо болезненных ощущений. Однако примерно у 25% это сопровождается болями, что особенно характерно для быстро растущих опухолей. У одних мужчин молодого возраста может развиться небольшая по размеру опухоль (всего 2-3 см), в то время как у других увеличение размеров яичка не вызывает беспокойства до тех пор, пока оно не увеличится более, чем в два раза.
Некоторые утверждают, что это произошло вследствие полученной травмы. Хотя при опухолях часто наблюдается небольшое гидроцеле (водянка яичка), инвазия кожи мошонки и нарушение целостности белочной оболочки происходят в редких случаях. Иногда постановка диагноза затрудняется наличием сперматоцеле или варикоцеле.
Лимфоотток от яичка осуществляется не к примыкающим лимфатическим узлам, а происходит в направлении того места, где в эмбриогенезе закладывался орган. Это тазовые, общие подвздошные и парааортальные лимфатические узлы забрюшинного пространства. Обычно поражаются именно эти лимфатические узлы, и примерно у 10% больных при этом развиваются боли в нижней части спины. Лимфоаденопатии отмечаются и в других местах, особенно в области левых надключичных лимфатических узлов.
Если ранее больные перенесли хирургическую операцию, при которой была затронута область яичка или паховая область (обычно герниорафию или орхидопексию), то вследствие нарушения лимфоотока может наблюдаться поражение паховых лимфатических узлов. Иногда наблюдается припухлость брюшины, обусловленная метастазами в лимфатические узлы, источником которых является необнаруженная первичная опухоль яичка. В этом случае симптоматика носит другой характер: наступает окклюзия мочеточника, развивается острая боль в области живота, и в результате компрессии крестцового нервного сплетения затрудняется эякуляция.
Поражение лимфатических узлов брюшной полости иногда представляет собой тот случай, когда единственным признаком существования первичной опухоли является атрофия яичка. Также может наблюдаться гинекомастия, обусловленная местной секрецией гормонов опухолью. Это характерно примерно для 25% больных с распространенным опухолевым процессом. В редких случаях проявляются симптомы, связанные с поражением легких, головного мозга, или других органов, которое имеет вторичную природу.
Причиной бесплодия, по поводу которого больной обратился к врачу, может быть аспермия, и поэтому клиническое обследование яичек должно входить в перечень обязательных процедур, принятых во всех медицинских центрах лечения бесплодия. При постановке диагноза следует иметь в виду, что увеличение яичка может наблюдаться при развитии кист (гидроцеле, если затронуты оба яичка, варикоцеле, если увеличение выражено на одном яичке) или в результате возникновения уплотнений, например при перекруте яичка, гематомах или при пахово-мошоночной грыже. Наиболее распространенная ошибка заключается, однако, в том, что у молодых мужчин опухоль яичка часто принимают за эпидидимоорхит Это является причиной нежелательной отсрочки начала лечения.
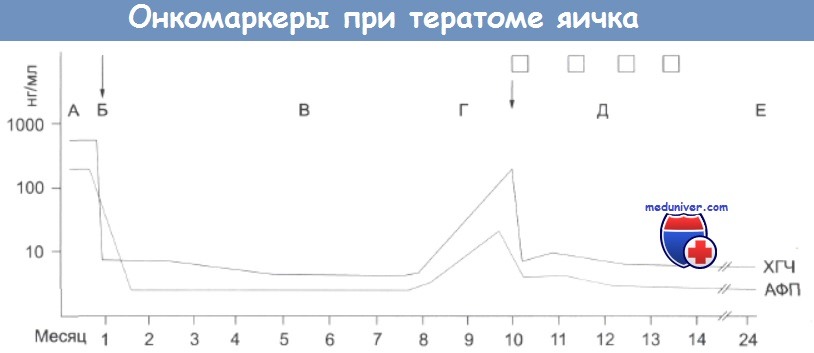
Уровень сывороточных маркеров при тератоме яичка.
(А) Данные первичного обследования: левое личко набухшее, ХГЧ = 623 нг/мл, АФП = 246 нг/мл.
(Б) После проведения орхфуникулэктомии: ХГЧ за 6 дней снизился до 10 нг/мл, АФП снижался медленнее (период полураспада 6 дней), до 4 нг/мл.
(В) Уровень маркеров не увеличивается, клиническая ремиссия.
(Г) Уровни ХГЧ и АФП увеличиваются; при КТ-сканировании обнаружено увеличение парааортальных лимфатических узлов.
(Д) При назначении повторных курсов химиотерапии с применением рецептур происходит быстрая нормализация уровня ХГЧ и более медленная АФП.
(Е) Через два года после окончания лечения: уровни маркеров в пределах нормы, клиническая ремиссия, вероятно больной вылечился.
Опухолевые маркеры - онкомаркеры при раке яичка
Опухоли яичка часто продуцируют характерные маркеры. К числу наиболее известных относятся а-фетопротеин (АФП) и а-хориогонадотропин (ХГЧ). АФП образуется в зародышевом желточном мешке. Примерно у 70% больных с НЗТ и ЗТП содержание его в плазме крови увеличено. При семиномах этого увеличения никогда не наблюдается, и если в таком случае уровень маркера повышен, то это объясняется присутствием скрытых очагов тератомы. ХГЧ продуцируется трофобластными элементами опухоли. Содержание этого маркера в сыворотке крови также повышено примерно в 50% случаев диагносцированной тератомы яичка, хотя некоторое увеличение наблюдается и при семиноме.
С помощью методов радиоимунного анализа оба маркера определяются в нанограммовых количествах. Их содержание в сыворотке крови изменяется независимо, и это свидетельствует о том, что они продуцируются различными типами клеток. Такое поведение маркеров может вызывать затруднения, поскольку при лечении содержание одного маркера может снижаться, а другого оставаться без изменений. Если уровень маркера увеличен, то при многократных измерениях можно получить картину, отражающую реакцию опухоли на лечение. Эта картина представляет собой объективный показатель эффективности лечебной процедуры. Перед проведением операции желательно получить образец ткани опухоли для измерения исходного уровня маркеров.
После орхфуникулэктомии уровень обоих маркеров снижается до нормы при условии, что у больного отсутствуют метастазы. Если до операции содержание АФП и/или ХГЧ в сыворотке крови было очень высоким, то в течение нескольких недель может не наблюдаться его нормализации, поскольку период полудеградации для АФП составляет 6-7 дней (для ХГЧ 16 ч). Уровни АФП и ХГЧ в момент постановки диагноза имеют прогностическое значение. Так, для больных с содержанием АФП выше 500 нг/мл и ХГЧ более 10 000 нг/мл прогноз оказывается неблагоприятным.
Маркеры также играют важную роль в ранней диагностике рецидивов опухоли. Почти у всех больных с опухолями, продуцирующими маркеры, увеличение их содержания в плазме крови служит первым и наиболее чувствительным показателем рецидива заболевания. При этом, в некоторых случаях может увеличиваться содержание лишь одного маркера, даже если вначале был отмечен увеличенный уровень обоих. Это связано или с различной чувствительностью клеточных компонентов тератомы к химиотерапевтическим препаратам, или с их различной способностью к метастазированию. Особенно полезно использование маркеров в диагностике внегонадных опухолей, поскольку при этом часто возникает необходимость дифференциальной диагностики с новообразованиями забрюшинного и медиасти-нального происхождения, а также с внутричерепными опухолями.
К числу других маркеров, которые секретируются герминативными опухолями яичка, относятся плацентарная щелочная фосфатаза (ПЩФ) и лактатдегидрогеназа (ЛДГ). По сравнению с АФП и ХГЧ они менее пригодны для мониторинга заболевания, однако тест на ЛДГ можно использовать у тех больных, для которых не подходит определение других маркеров. Хотя при семиномах более чем в 90% случаев отмечается повышенный уровень ПЩФ, этот маркер не обладает специфичностью, поскольку содержание фермента повышается и по другим причинам (например, этот показатель высок у курильщиков).

- ХГЧ (хорионический гонадотропин, бета-ХГЧ)
- АФП (альфафетопротеин)
- ЛДГ (лактатдегидрогеназа)
Материал подготовлен врачами лабораторий ЦИР
Рак яичка — это злокачественная опухоль, развивающаяся из тканей яичек. При этом в ткани яичка появляются злокачественные клетки, которые интенсивно размножаются.
Яички (гонады) – парные мужские половые железы. В них образуются сперматозоиды. Яичко состоит из множества оболочек, которые образованы различными тканями. Из каждой представленной ткани могут возникать опухоли, этим и объясняется многообразие злокачественных опухолей яичка.
Опухоли яичек разделяют на две большие группы:
- Герминативные - возникающие из эпителиальной ткани яичка: семинома, эмбриональный рак, хорионэпителиома, тератобластома и другие - они составляют 95 % всех опухолей;
- Негерминативные - возникающие из так называемой стромы яичка: лейдигома, сертолиома, саркома.
Причины возникновения опухолей яичка до сих пор точно не определены. Можно выделить три группы основных факторов риска, увеличивающих вероятность формирования рака яичка. Наличие одного или нескольких факторов риска еще не означает, что возникновение рака неизбежно. У некоторых больных раком яичка не наблюдалось никаких факторов риска.
К первой группе относятся эндокринные факторы, которые действуют непосредственно на плод во время внутриутробного развития гонад. Это, в основном, эстрогены и эстрогеноподобные вещества. Например, токсикоз беременных, перенесенный матерью в результате гиперсекреции эстрогенов, или продолжительный прием эстрогенов во время беременности повышают риск возникновения рака яичка у сыновей. Загрязнение пестицидами окружающей среды, повышающее дозу эстрогенов в потребляемых продуктах, воде также ассоциировано с повышением заболеваемости раком яичка.
Ко второй группе факторов следует отнести факторы, приводящие к атрофии яичка, то есть к прекращению его нормального развития вследствие нарушения питания и т.п. Наиболее часто к атрофии яичка приводят химические факторы, травмы, инфекционные заболевания, крипторхизм. Неопустившееся в мошонку яичко увеличивает возможность заболеть раком яичка в 5 раз по сравнению с мужской популяцией. Риск становится значительно выше (более, чем в 10 раз) у мужчин с двухсторонним крипторхизмом. Повышать риск рака яичка могут также врожденные аномалии яичек, полового члена, паховая грыжа Существует также идиопатическая атрофия яичка, причину которой не удается установить. Результатом атрофии яичка является снижение выработки им тестостерона и как следствие повышение уровня ЛГ и ФСГ в крови, приводящее к повышению частоты деления клеток яичка и увеличению в них количества мутаций.
К третьей группе относятся генетические факторы риска. Существуют семейные случаи рака яичка. Родство увеличивает вероятность заболеть раком яичка для отцов и сыновей больных в 2-4 раза, а для братьев - в 8-10 раз по сравнению с мужской популяцией.
Клиническая картина опухоли яичка складывается из симптомов, обусловленных наличием первичной опухоли, и метастазов.
Наиболее частым симптомом рака яичка является появление опухолевого образования в мошонке. Оно может быть безболезненным, но может вызывать дискомфорт. Больной может жаловаться на припухлость яичка. В яичке может ощущаться боль, дискомфорт или ощущение тяжести в мошонке.
У больного раком яичка возможно ощущение тяжести или боли в животе или мошонке. При наличии метастазов появляются симптомы, отражающие сдавление или нарушение функции пораженного метастазами опухоли органа. Так, например увеличение забрюшинных лимфоузлов приводит к сдавлению корешков нервов и проявляется болями в спине. Сдавление нижней полой вены и блокада лимфатических путей влекут за собой появление отеков нижних конечностей. Нарушение оттока мочи по мочеточникам, вызванное их сдавлением, может привести к развитию почечной недостаточности. Следствием значительного увеличения забрюшинных лимфоузлов может являться кишечная непроходимость. Из других симптомов рака яичка следует отметить увеличение грудных желез, их болезненность; рост волос на лице и туловище до периода полового созревания. При наличии любых признаков следует сразу же обратиться к врачу.
Диагностика новообразований яичка осуществляется с помощью пальпации и ультразвукового исследования органов мошонки, компьютерной томографии (КТ) органов брюшной полости, забрюшинного пространства и грудной полости и определения уровня опухолевых маркеров сыворотки крови, биопсии.
Опухолевые маркеры - это высокомолекулярные соединения, определяемые в крови, в моче или на поверхности клеток, идентификация и определение уровня которых используется в диагностике или планировании лечения. Онкомаркер позволяет дифференцировать злокачественную опухоль от доброкачественной на основе количественных отличий в содержании соответствующего антигена - опухолевого маркёра в сыворотке крови вне зависимости от локализации опухолевого очага. Повышенный уровень маркёров обнаруживается уже при малых размерах опухоли.
АФП (альфафетопротеин) - гликопротеин, в норме он секретируемый желточным мешком, печенью и желудочно-кишечным трактом плода. У детей старше года и взрослых верхняя граница нормы концентрации АФП в сыворотке крови составляет 15 мг/мл. В новообразованиях яичка источником АФП являются элементы эндодермального синуса.
Свободная бета-субъединица ХГЧ. ХГЧ - гликопротеин в норме синтезируется в синцитиотрофобласте плаценты. У мужчин и небеременных женщин повышение концентрации ХГ является достоверным признаком злокачественного роста. Повышение уровня ХГЧ может быть обусловлено наличием рака яичка. Концентрация ХГ, равная 1 Ед/л, соответствует 10 000 опухолевых клеток.
ЛДГ (лактатдегидрогеназа) — фермент, вырабатываемый гладкой, поперечнополасатой и сердечной мышцами, а также рядом других тканей. Определение данного маркера информативно только в комплексе с другими показателями. Повышение ЛДГ только более 2000 Ед/л можно считать реальным признаком опухоли.
Определение уровня опухолевых маркеров позволяет диагностировать опухоль яичка на ранней стадии или выявить ее внегонадную локализацию, уточнить гистологическое строение опухоли, помогает определить тактику лечения и оценить его эффективность, способствует раннему выявлению рецидивов опухоли и помогает составить прогноз заболевания. Использование АФП, ХГ и ЛДГ в дополнение к комплексному обследованию повышает диагностическую чувствительность как в отношении герминогенных опухолей. Повышение концентрации АФП и ХГ может свидетельствовать о прогрессировании заболевания за 1-6 месяцев до клинического появления рецидива и служит основанием для начала лечения.
Лечение
Первым этапом лечения всех опухолей яичка является оперативное удаление яичка с семенным канатиком. Дальнейшая тактика лечения определяется гистологическим строением, уровнем опухолевых маркеров до и после операции, стадией заболевания.
Сохранение фертильности больными, получающими лечение по поводу опухолей яичка, является существенным вопросом. Соответствующую информацию о состоянии репродуктивной функции и процессе сперматогенеза позволяет получить такое исследование, как спермограмма, т.е результат исследования физических свойств эякулята, морфологии и подвижности сперматозоидов. Эякулят представляет собой совокупность сперматозоидов, клеток сперматогенеза, лейкоцитов и секрета дополнительных половых желез (спермоплазмы). У больных герминогенными опухолями яичка до начала лечения с высокой частотой выявляется олиго- и азооспермия, то есть уменьшение концентрации сперматозоидов или их отсутствие в эякуляте соответственно. Эти нарушения происходят, главным образом, в связи с повышением уровня ФСГ (фолликулостимулирующего гормона), обуславливающего длительные изменения сперматогенеза. Если азооспермия сочетается с высокой концентрацией ФСГ (фолликулостимулирующего гормона), риск полной потери фертильности очень высок. Кроме того, повышение уровня ХГ при опухолях яичка вызывает увеличение выработки эстрадиола, который сильно подавляет сперматогенез.
Необходимо отметить, что подавляющее число больных опухолями яичка восстанавливают фертильность в ближайшие годы после окончания лечения и способны стать отцом самостоятельно или путем искусственного оплодотворения.
Необходимо ли дальнейшее обследование?
После лечения необходимо регулярное обследование. Как и при любом раковом заболевании возможет рецидив. Мужчина должен регулярно проходить обследование у врача, сдавать анализы крови на онкомаркеры (желательно комплексно – панель онкомаркеров для мужчин), проходить УЗИ, КТ.
Самообследование яичек
Лучшее время для выполнения самообследования - во время или после ванны или душа, когда кожа мошонки расслаблена. Чтобы выполнить осмотр, мужчины должны пропальпировать каждое яичко отдельно мягко между большим пальцем и остальными пальцами. Регулярная пальпация позволит вовремя заметить изменение консистенции, размера, формы.
Выявление онкологических заболеваний в урологии имеет первостепенное значение, так как на ранних стадиях эти заболевания хорошо поддаются лечению. В ранней диагностике широко используют определение в крови онкомаркеров. Для того, чтобы подтвердился страшный диагноз, одних онкомаркеров – мало, нужны и другие исследования. При плохом самочувствии и признаках, которые могут указывать на рак органов мочевыделительной системы организма, обращайтесь к опытным врачам.
Что такое онкомаркеры
Это особые вещества, выделяемые опухолью и расположенными рядом заинтересованными тканями. Они не являются абсолютными критериями наличия злокачественной опухоли, но в большинстве случаев выявляют группу риска среди пациентов по тому или иному виду онкологического заболевания.

Иногда онкомаркеры выявляют онкологический процесс за несколько месяцев до появления первых симптомов заболевания. То есть, повышенные цифры требуют дополнительного обследования больного и наблюдения за ним. Но бывает и так, что при повышенном содержании маркера онкологического процесса заболевание не выявляется.
В урологии используется определение ряда специфических веществ, определяющих с разной степенью достоверности наличие онкологических процессов:
- ПСА (простатспецифический антиген) – сложный белок, соединенный с углеводами, самый известный онкомаркер, который с большой степенью достоверности указывает на наличие онкопроцесса в предстательной железе – простате. Секретируют его клетки эпителия простаты. Но повышение ПСА может говорить и о доброкачественной опухоли или о воспалительном процессе.
- Кислая фосфотаза – фермент, содержащийся в простате. Его содержание может повышаться при карциноме – злокачественной опухоли, развивающейся из эпителия протоков простаты. Изменения нарастают при метастазах в костную ткань.
- РЭА (раково-эмбриональный антиген – секретируется клетками органов пищеварения плода. В норме в крови его нет, поэтому при появлении и нарастании показателей появляется подозрение на онкологический процесс. В урологии косвенно говорит о развитии злокачественной опухоли простаты или мочевого пузыря.
- АФП (альфа-фетопротеин) – сложный белок, в норме секретируемый пищеварительной системой плода. Повышенное содержание может свидетельствовать о наличии рака яичка.
- ХГЧ (хорионический гонадотропин человека) – белково-углеводное соединение в норме продуцируемое плацентой во время беременности. Повышенное содержание ХГЧ в крови у мужчин является косвенным, но достаточно достоверным признаком онкопроцесса яичка.
- UBC (UrinaryBladderCancer) – белок, который определяется в моче и говорит о возможном наличии злокачественной опухоли в мочевом пузыре. Выделяется эпителиальными клетками слизистой оболочки этого органа. Повышенные его содержания считаются достаточно достоверным подтверждением наличия онкологического процесса.
- Cyfra-21-1(фрагмент цитокератина 19) – фрагменты белка, выделяемые клетками эпителия мочевого пузыря. Повышение его содержания говорит о прогрессировании онкологического процесса мочевого пузыря, так как цифры значительно повышаются при запущенных заболеваниях. Анализ используют для определения степени проникновения онкопроцесса в стенку мочевого пузыря (в том числе в мышечную оболочку), а также для контроля эффективности лечения: после успешно проведенной операции его показатели снижаются.
Анализ крови берется натощак утром. Требования к сдаче анализов:
- кровь сдается перед проведением урологического осмотра или через 7-10 дней после него; после массажа простаты должно пройти не менее 14 дней;
- перед сдачей анализа нужно спокойно посидеть и расслабиться в течение 15 минут;
- за несколько дней исключить из рациона алкоголь, жареные, жирные блюда, острые приправы;
- перед сдачей анализа нельзя курить в течение не менее двух часов;
- за 7 дней следует отказаться от физических (в том числе спортивных) нагрузок;
- за 5 дней следует отказаться от половых контактов;
- перед сдачей анализа согласовать с врачом прием любых лекарств.
Результаты анализов грамотно оценить может только врач, так как ни высокие, ни низкие показатели не могут абсолютно точно доказать наличие опухоли или исключить ее.
| Наименование онкомаркера | Норма | О чем говорит повышение | О чем говорит понижение |
| ПСА 17-40 лет 41-50 лет 51-60 лет 61-90 лет | до 0.33 нг/мл до 0.42 нг/мл до 0.49 нг/мл до 0.87 нг/мл | 10 нг/мл и выше говорит о злокачественной или доброкачественной опухоли простаты, а также о воспалительном процессе — простатите | — |
| РЭА | до 5.5 нг/мл | О возможном наличии злокачественной опухоли простаты или мочевого пузыря | Об эффективном лечении рака |
| АПФ | до 12 МЕ/мл, в среднем 3 – 8. | При наличии опухолей яичка, особенно, при метастазах | После эффективного оперативного лечения |
| UBC | до 33 мкг/л | Показатель резко повышается уже на начальных стадиях онкопроцесса мочевого пузыря | — |
| Cyfra-21-1 | 0 до 3,3 нг/мл | При глубоком проникновении раковых клеток в стенку мочевого пузыря | Об эффективности проведенного лечения |
Пациентам не стоит самостоятельно оценивать результаты исследований, так как о наличии онкологического процесса можно судить только после проведения всего комплекса обследований. Это сложный процесс, и рост показателей одного из онкомаркеров вовсе не всегда говорит о том, что у пациента рак. Мы поможем получить полное и эффективное лечение рака мочевого пузыря, рака почек, рака простаты и других урологических заболеваний. Мы поможем избежать распространенных ошибок в лечении онкологии, приводящим к катастрофе и примем личное участие в организации помощи больным на дому, пациентам, находящимся на лечении в медицинском учреждении. Организуем лечение с гарантированной бесплатной госпитализацией и лечением в полном объёме по каждому выявленному поражению при любой стадии рака, для жителей любого региона РФ.
Своевременная и точная диагностика рака яичек чрезвычайно важна: если новообразование обнаружено на ранних стадиях и диагноз поставлен правильно, в 96% случаев больного удается полностью вылечить.
Как определить рак яичек у мужчин во время физикального осмотра
Уже в процессе первичной консультации врач способен заподозрить наличие злокачественной опухоли по результатам осмотра, пальпации (прощупывания), а также просвечивания проблемной области.
Поднеся к мошонке небольшой источник света, специалист может увидеть, что лучи проникают через пораженный орган неравномерно: плотные раковые уплотнения будут выглядеть темными пятнами на фоне окружающих здоровых тканей.
Диагностика рака яичек у мужчин: основные методы исследования
Если по результатам первичного осмотра у онкоуролога появляются основания для проведения дальнейшего обследования, он назначает комплексную диагностику, включающую визуализацию проблемного очага и лабораторные анализы.
УЗИ мошонки
В процессе данного обследования рак яичек диагностируют с помощью изображений, получаемых путем сканирования мошонки звуковыми волнами высокой частоты.
Эта абсолютно безболезненная процедура – один из основных методов, позволяющих врачу определить, является узел злокачественным или доброкачественным. Исследование дает четкое представление о структуре новообразования:
- уплотнения с полостями, заполненными жидким содержимым (кисты), обычно безвредны;
- плотная структура опухоли может быть признаком рака.
Кроме того, во время ультразвукового исследования мошонки специалист определяет положение очага и его размер.
Как определить рак яичек по анализам крови
Для подтверждения диагноза могут быть назначены анализы крови с целью измерения уровня так называемых онкомаркеров – специфических веществ, содержание которых у больных раком яичка бывает повышенным.
Наиболее часто определяемые онкомаркеры при раке яичка:
- AFP (альфа-фетопротеин)
- ХГЧ (хорионический гонадотропин человека)
- ЛДГ (лактатдегидрогеназа)
Уровень этих маркеров повышается не при всех формах заболевания, поэтому нормальные результаты анализов крови не позволяют полностью исключить злокачественную природу новообразования.
Биопсия
Подтвердить наличие рака, а также точно установить его тип можно только при исследовании клеток, полученных из проблемного участка.
В большинстве случаев единственный безопасный способ провести биопсию опухоли яичка – взять фрагмент ткани из полностью удаленной железы. Такая операция называется лечебно-диагностической и рекомендуется в том случае, если результаты других исследований позволяют заподозрить онкологию.
Полное удаление яичка (орхидэктомия) снижает риск распространения злокачественных клеток после процедуры, тогда как при проведении стандартной биопсии этот риск очень высок. Нужно добавить, что односторонняя орхидэктомия не влечет за собой нарушения половой функции – восстановившись после операции, мужчина возвращается к нормальной жизни.
Необходимо добавить, что примерно в 30% случаев после орхидэктомии врачи приходят к выводу, что в ней не было необходимости: опухоль оказывается доброкачественной. В некоторых российских специализированных онкоцентрах сегодня доступна экспресс-диагностика биопсийного материала. Исследование занимает порядка 20 минут и позволяет сохранить орган при условии, что образование носит доброкачественный характер.
В данном случае хирургическое вмешательство проходит следующим образом:
- хирург-онкоуролог иссекает опухоль и отправляет ее в гистологическую лабораторию;
- если под микроскопом обнаруживаются злокачественные клетки, операция продолжается, и яичко удаляют полностью;
- если злокачественных клеток в биопсийном материале нет, операция завершается.
Другие виды исследований
При необходимости, больному проводятся дополнительные исследования, задача которых – выявить, как далеко распространился рак.
Чаще всего раковые клетки мигрируют в лимфатические узлы и легкие. Чтобы проверить наличие признаков вторичных опухолей в легких, пациент может быть отправлен на рентген грудной клетки. Для этих целей, а также для поиска вторичных опухолей в других частях тела, в современных онкоцентрах назначают сканирование методами компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
Важно понимать: чем раньше будет поставлен диагноз рак яичек, тем проще и эффективнее будет лечение. Поэтому при появлении первых признаков болезни нужно записаться на прием к врачу и пройти назначенное им обследование.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.

Насколько важны анализы на рак яичка?
При обследовании мужчины на онкологию органов мошонки специалисты обращают особое внимание на концентрацию опухолевых маркеров в сыворотке крови. Именно показатели биохимического анализа крови позволяют выявить онкологию половых органов, если другие признаки болезни не дают о себе знать.
| Название услуги | Цена |
|---|---|
| Первичная консультация уролога-андролога | 3 190 руб. |
| Первичная консультация уролога | 2 400 руб. |
| MAR тест | 1 000 руб. |
| Спермограмма | 1 990 руб. |
| Неспецифическая стимуляция сперматогенеза III комплекс | 2 100 руб. |
| Диагностическая биопсия яичка | 20 000 руб. |
| УЗИ урологическое экспертное | 2 750 руб. |
| Исследование фрагментации ДНК сперматозоидов SCD | 7 150 руб |
| Исследование фрагментации ДНК сперматозоидов TUNEL с градиентом | 8 000 руб. |
| Исследование фрагментации ДНК сперматозоидов TUNEL без градиента | 8 800 руб. |
| УЗИ урологическое с допплерометрией | 3 300 руб. |
| УЗИ урологическое экспертное | 2 750 руб. |
Отклонения от нормы – увеличение концентрации или снижение таковых способствуют прогнозированию развития определенной стадии онкологии органов мошонки у мужчин.
При анализе результатов исследования маркеров, специалисты пользуются такой шкалой определителя стадийности раковых опухолей:
- (S0) - концентрация анализируемых маркеров в норме;
- (S1) - незначительно занижен порог маркеров;
- (S2) - низкий и высокий порог маркеров;
- (S3) - высокая концентрация маркеров в крови.
Онкомаркер рака яичка у мужчин
Какой самый показательныые при диагнозе рак яичка онкомаркеры, выявляемый с помощью лабораторной диагностики? 
Специалисты выделяют три самых основных, таковыми являются:
Так большинство мужчин, обращаясь к урологам с проблемами функционирования половых органов, после диагностических процедур сталкиваются с более серьезными болезнями, опасными для жизни. Поэтому специалисты в первую очередь дают направление больному на сдачу лабораторных анализов крови и мочи.
Читайте также:

