Опухоль височной доли доминантного полушария сопровождается

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При поражениях височных долей возникают нарушения функций перечисленных анализаторов и эфферентных систем, а расстройства высшей нервной деятельности проявляются дезориентировкой во внешней среде н непониманием речевых сигналов (слуховая агнозия).
При поражениях височных долей двигательные расстройства выражены незначительно или отсутствуют. Часто возникают приступы вестибулярно-коркового системного головокружения. Возможно появление астазии-абазии (как при поражении лобной доли) с тенденцией падения в противоположную сторону. Очаги в глубине височных долей вызывают появление верхнеквадрантной гемианопсии. Основные же симптомы выпадения и раздражения височных долей связаны с нарушением функции анализаторов.
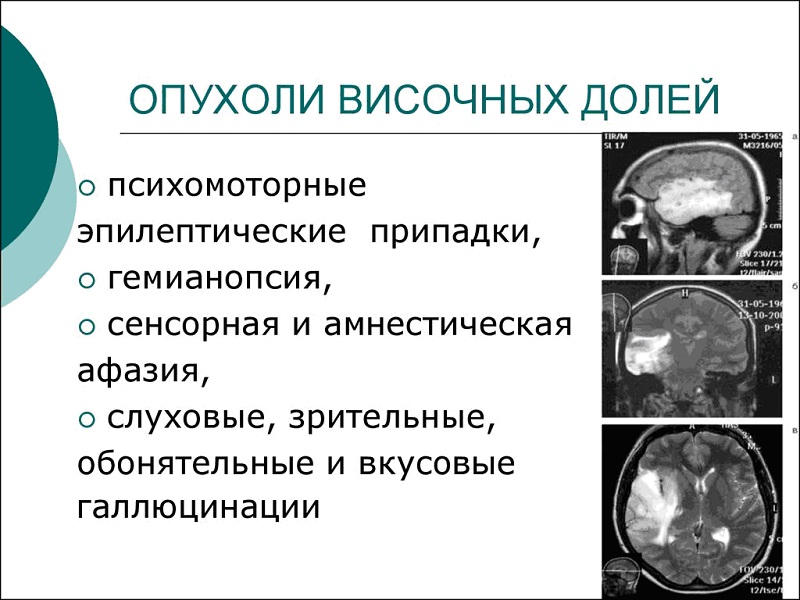
Частыми признаками височной патологии являются галлюцинации и эпилептические припадки с различными аурами: обонятельной (раздражение извилины гиппокампа), вкусовой (очаги рядом с островковой долькой), слуховой (верхние височные извилины), вестибулярной (смыкание трех долей - височной, затылочной, теменной). При поражении медиобазальных отделов часто наблюдаются висцеральные ауры (эпигастральные, кардиальные и др.). Очаги в глубине височной доли могут вызывать зрительные галлюцинации или ауры. Общие судорожные припадки с потерей сознания чаще наблюдаются при локализации очагов в области полюсов височных долей. Иррадиация раздражения в височную зону вызывает пароксизмальные расстройства высшей нервной деятельности.
Височный автоматизм связан с нарушениями ориентировки во внешней среде. Больные не узнают улицу, свой дом, расположение комнат в квартире, совершают много внешне бесцельных действий. Связи височных долей с глубинными структурами мозга (в частности, с ретикулярной формацией) объясняют возникновение малых эпилептических припадков при поражении этих долей. Припадки эти ограничиваются кратковременными выключениями сознания без двигательных нарушений (в отличие от малых припадков лобного происхождения).
Височные доли (особенно их медио-базальные отделы) тесно связаны с подбугорьем промежуточного мозга и ретикулярной формацией, поэтому при поражениях височных долей весьма часто возникают вегетативно-висцеральные расстройства, которые будут рассмотрены в разделе о поражениях лимбического отдела мозга.
Синдромы локальных повреждений височных долей
I. Нижнемедиальные отделы (амигдала и гиппокамп)
II. Передний полюс (билатеральные повреждения)
III. Нижнелатеральные отделы
- Доминантное полушарие
- Транскортикальная сенсорная афазия
- Амнестическая (номинальная) афазия
- Недоминантное полушарие
- Ухудшение распознавания мимической эмоциональной экспрессии.
IV. Верхнелатеральные отделы
V. Нелокализованные повреждения
- Слуховые галлюцинации
- Комплексные зрительные галлюцинации
VI. Эпилептические феномены (главным образом нижнемедиальные)
1. Интериктальные проявления (ниже указанные пункты 1 - 6 , плюс а. или б.)
2. Иктальные проявления
- Вкусовые и обонятельные галлюцинации
- Зрительные и другие обманы чувств (deja vu, и др.)
- Психомоторные припадки (разнообразные височно-долевые парциальные комплексные припадки)
- Вегетативные нарушения
I. Нижнемедиальные отделы (амигдала и гиппокамп)
Нарушения памяти (амнезия) относятся к наиболее характерным проявлениям повреждений височной доли, особенно её нижнемедиальных отделов.
Билатеральные повреждения глубоких отделов височной доли (обоих гиппокампов) приводит к глобальной амнезии. При удалении левой височной доли и припадках, исходящих из левой височной доли развивается дефицит вербальной памяти (который всегда становится более заметным при вовлечении гиппокампа). Повреждения правой височной доли приводит к ухудшению памяти преимущественно на невербальную информацию (лица, бессмысленные фигуры, запахи и т.п.).
II. Передний полюс (билатеральные повреждения)
Такие повреждения сопровождаются развитием синдрома Клювера-Бюси. Последний встречается редко и проявляется апатией, безучастностью со снижением двигательной активности, психической слепотой (зрительная агнозия), увеличением сексуальной и оральной активности, гиперактивностью на визуальные стимулы (любой зрительный стимул отвлекает внимание).
III. Нижнелатеральные отделы
Поражение недоминантного полушария, помимо ухудшения невербальных мнестических функций, сопровождается ухудшением распознавания мимической эмоциональной экспрессии.
IV. Верхнелатеральные отделы
Поражение этих отделов в недоминантном полушарии приводит к нарушению дискриминации невербальных звуков, их высоты и тональности (сенсорная амузия), а также к ухудшению тонкой дискриминации эмоциональной вокализации (сенсорная апросодия).
Билатеральные повреждения обеих первичных слуховых областей (извилина Гешли) может приводить к слуховой агнозии (корковой глухоте). Развивается слуховая агнозия.
Вовлечение зрительной петли (вокруг височного рога бокового желудочка) может вызывать контралатеральную верхнеквадрантную гемианопсию или полную гомонимную гемианопсию. Билатеральные повреждения с вовлечением затылочной ассоциативной коры может вызывать агнозию предметов.
Эстетическая оценка зрительно воспринимаемых объектов может нарушаться при повреждении правой височной доли.
V. Нелокализованные повреждения
Слуховые галлюцинации и комплексные зрительные галлюцинации (также как и обонятельные и вкусовые), а также вегетативные и респираторные симптомы в виде отчётливых клинических знаков наблюдаются в основном в картине ауры эпилептических припадков.
VI. Эпилептические феномены (главным образом нижнемедиальные).
Иктальные проявления весьма разнообразны. Слуховые, обонятельные и вкусовые галлюцинации обычно являются начальным симптомом (аурой) эпилептического припадка. Обонятельная аура может быть также вызвана (реже) лобнодолевым припадком.
Зрительные галлюцинации здесь носят более сложный характер (deja vu и др.), чем при стимуляции зрительной (затылочной) коры.
Очень разнообразны височнодолевые парциальные комплексные припадки. Автоматизмы - неконвульсивные моторные проявления припадков - почти всегда сопровождаются нарушением сознания. Они могут быть персеверативными (больной повторяет ту активность, которую он начал до припадка) или проявляются новыми действиями. Автоматизмы могут быть классифицированы на простые (например, повторение таких элементарных движений как жевание и глотание) и интерактивные. Последние проявляются координированными актами, в которых отражается активное взаимодействие больного с окружающим.
Иктальная речь нередко наблюдается при комплексных парциальных припадках. Более чем в 80 % случаев источник разрядов исходит при этом из недоминантной (правой) височной доли. Напротив, постиктальная афазия типична для фокусов в доминантной височной доле.
Дистонические позы в руке или в ноге, контралатеральной соответствующей височной доли, могут наблюдаться при комплексных парциальных припадках. Они предположительно обусловлены распространением судорожных разрядов на базальные ганглии.
Клонические джерки на лице нередко появляются ипсилатерально височному эпилептическому фокусу. Другие соматомоторные проявления височных припадков (тонические, клонические, постуральные), появляющиеся на последующих этапах течения припадка, указывают на иктальное вовлечение других структур головного мозга. Такие припадки часто становятся вторично генерализованными.
Изменения настроения или аффекта типичны для височных припадков. Наиболее частой эмоцией является страх, который может развиваться в качестве первого симптома припадка (типичен для вовлечения амигдалы). В таких случаях он сопровождается характерными вегетативными симптомами в виде бледности, тахикардии, гипергидроза, изменения зрачков и пилоэрекции. Сексуальное возбуждение иногда появляется на ранних фазах припадка.
Содержание сознания в припадке может нарушаться по типу deja vu, форсированного мышления, деперсонализации и нарушения перцепции времени (иллюзия ускоренного или замедленного течения событий).
Всё вышеизложенное можно суммировать и иным способом, указав сначала перечень основных неврологических синдромов повреждения височных долей, а затем перечислив эпилептические феномены, характерные для этой локализации.
А. Перечень синдромов, выявляемых при повреждении правой, левой и обеих височных долей.
I. Любая (правая или левая) височная доля.
- Нарушение обонятельной идентификации и дискриминации
- Парез контралатеральной нижней части лица при спонтанной улыбке
- Дефект поля зрения особенно в виде гомонимной неконгруентной верхнеквадрантной гемианопсии.
- Увеличение слухового порога на высокочастотные звуки и слуховое невнимание (inattention) на контралатеральное ухо.
- Снижение сексуальной активности.
II. Недоминантная (правая) височная доля.
- Ухудшение невербальных мнестических функций
- Ухудшение дискриминации невербальных звуков, их высоты и тональности, ухудшение дискриминации эмоциональной вокализации.
- Ухудшение дискриминации обонятельных стимулов.
- Дефект зрительного восприятия.
III. Доминантная (левая) височная доля.
- Ухудшение вербальной памяти
- Ухудшение идентификации фонем, особенно правым ухом
- Дисномия (dysnomia).
IV. Обе височные доли.
- Глобальная амнезия
- Синдром Клювера-Бюси
- Зрительная агнозия
- Корковая глухота.
- Слуховая агнозия.
В. Эпилептические феномены, характерные для височной локализации эпилептического фокуса.
I. Передний полюс и внутренняя часть (включая гиппокамп и амигдалу) височной доли.
II. Задняя и боковая часть височной доли.
- Изменения настроения
- Слуховые галлюцинации
- Зрительные пространственные галлюцинации и иллюзии.
- Иктальная и постиктальная афазия.
- Текущая иктальная речь (обычно при фокусе в недоминантном полушарии).
- Иктальная или постиктальная дезориентация.
- Иктальная остановка речи (эпилептический фокус в нижней височной извилине доминантного полушария).
III. Нелокализуемые эпилептические очаги в височной доле.
- Дистонические позы в противоположных конечностях
- Уменьшение двигательной активности в противоположных конечностях во время автоматизма.

[1], [2], [3], [4], [5], [6], [7]
Клинические особенности очаговых симптомов, как правило, связаны с расположением опухоли в определенной доле мозга.
Опухоли лобной доли
Эта доля занимает значительную часть большого полушария, распространяясь кпереди от роландовой борозды, а по основанию достигает воронки гипофиза и сильвиевой щели. Для опухолей лобных долей характерны следующие симптомы:
Расстройства обоняния могут быть одно- или двусторонними. Вначале нарушается дифференциация запахов, затем развивается гипосмия вплоть до аносмии.
Опухоли центральной извилины
Для этой локализации характерны двигательные или чувствительные нарушения. Вариант этих расстройств зависит от преимущественного расположения патологического процесса в районе передней (двигательные нарушения) или задней (чувствительные расстройства) центральных извилин. Распространенность очаговых симптомов зависит от места поражения извилины, имеющей четкое соматотопическое обеспечение функций: в нижней зоне представлена голова, в средней - рука, в межполушарной щели - нога. Одновременно повышается тонус мышц конечностей, оживляются глубокие рефлексы, появляются клонусы стоп и патологические знаки (Россолимо-Вендеровича, Бабинского, Бехтерева, Оппенгейма и др.). Поражение нижних отделов передней центральной извилины доминантного полушария с захватом зоны Брока проявляется моторной афазией. Сдавление опухолью задней центральной извилины вызывает расстройства чувствительности, также соответствующие соматотопическому распределению в ней функций.
Для новообразований передней и задней центральных извилин характерно возникновение эпилептических припадков и виде последовательного вовлечения в приступ все новых и новых групп мышц (имеется марш двигательного джексоновского припадка) или чувствительных зон лица, конечностей, туловища.
Опухоли височной доли
Поражение височной доли субдоминантного полушария (правой у правшей) может не сопровождаться возникновением очаговых симптомов за исключением только левосторонней верхнеквадрантной гемианопсии. В этом случае у больных ведущими становятся симптомы повышения внутричерепного давления. Очаговые неврологические расстройства обычно проявляются эпилептическими припадками. Нередко возникают зрительные (яркие, цветные, образные), слуховые и обонятельные галлюцинации, обусловленные поражением ассоциативных связей в глубоких отделах височной доли. Придавливание ко дну средней черепной ямки и мозжечковому намету глазодвигательного нерва сопровождается появлением расходящегося косоглазия, птоза верхнего века, нарушением движений глазного яблока вверх, кнутри книзу, расширением зрачка.
Опухоли верхней теменной дольки
Верхняя теменная долька в функциональном отношении близка к задней центральной извилине. Однако соматотопическая дифференциация здесь не столь отчетлива, как в задней центральной извилине. Основными симптомами раздражения коры этой дольки являются парестезии, иногда с болевым оттенком, захватывающие всю противоположную половину тела, иногда только руку. Симптомы выпадения представлены нарушением мышечно-суставной чувствительности и ощущений положения руки в пространстве. Возможна апраксия в противоположной от пораженного полушария руке.
Опухоли нижней теменной дольки
Нередко опухоль разрушает всю теменную долю. Клиническая картина включает сочетания изложенных выше симптомокомплексов.
Опухоли затылочной доли
Раздражение затылочной доли вызывает простые нецветные зрительные галлюцинации - фотопсии в противоположных половинах полей зрения. Разрушение этой области сопровождается гомонимной гемианопсией с сохранением центрального зрения и зрачковых реакции на свет. Выявляется расстройство цветоощущения.
В результате дислокации и сдавления четверохолмия и водопровода мозга затрудняется ликвороциркуляция, что приводит к гипертензионно-дислокационному синдрому с головной болью и застойными дисками зрительных нервов.
В отличие от предыдущей локализации для опухолей в задних отделах бокового желудочка более характерно медленное развитие болезни с редкими и умеренно выраженными, постепенно нарастающими головными болями. Гипертензионно-гидроцефальные кризы возникают в запущенной стадии заболевания. В этот период часто наблюдаются первичногенерализованные эпилептические припадки.
Краниофарингиомы (опухоли кармана Ратке) составляют 2-7% всех внутричерепных опухолей и растут из оставшихся нередуцированных элементов эмбрионального краниофарингеального кармана Ратке. Опухоли образуются из многослойного плоского эпителия кожного типа и являются дизэмбриогенетическими. Наиболее часто опухоль развивается в детском и юношеском возрасте и проявляется адипозогенитальным синдромом или в редких случаях гипофизарным нанизмом с различной степенью отставания в росте, недоразвитием скелета, инфантилизмом и отсутствием вторичных половых признаков. У взрослых опухолевый процесс протекает с гипогенитальными и зрительными нарушениями. Клиническая картина заболевания очень напоминает картину аденомы гипофиза. На краниограммах над турецким седлом в 80% случаев выявляются отложения солей кальция. Диагностику заболевания проводят по клиническим и рентгенологическим данным, а также с помощью КТ, МРТ и ПЭТ. Лечение - транскраниальная операция и цитотоксическое лечение. При неудаляемых опухолях применяют паллиативные оперативные вмешательства - ликворошунтирующие операции.
Топическая диагностика мозговых опухолей при знакомстве с некоторыми важными неврологическими синдромами сравнительно нетрудная.
Лобные доли: психически — бедность побуждений, равнодушие или также развязывание инстинктов с полифагией, повышенной сексуальностью, утратой стыдливости, часто недержание мочи и кала, патологически повышенный рефлекс схватывания (насильственное захватывание) при прикосновении к твердому предмету поверхности ладоней. Опухоли обонятельного нерва приводят к потере обоняния, опухоли зрительного нерва — иногда к атрофии зрительного нерва на стороне опухоли и застойному соску на противоположной стороне — синдром Фостер—Кеннеди (Foster—Kennedy).
Место перекреста зрительных нервов: двусторонняя височная гемианопсия, гомонимная или гетеронимная, в более поздних стадиях — в комбинации с понижением остроты зрения и атрофией зрительного нерва.
Явления выпадения функции эндокринных желез говорят об аденоме гипофиза, кранио-фарингиоме или опухоли в III желудочке.

Передняя центральная область: приступы двигательного возбуждения на противоположной половине тела (джексонЪвская эпилепсия), причем судороги начинаются с мышц головы, туловища или конечностей, в большинстве случаев довольно точно указывая на локализацию опухоли в соответствующей области двигательной части коры мозга. Явления выпадения состоят в спастических двигательных парезах с повышением рефлексов и положительными пирамидальными признаками. Как правило, они выражены на кистях и стопах сильнее, чем в проксимальных частях конечностей (так называемые избирательные парезы). При расположении очага в области островка Reili доминантного полушария наступает моторная афазия с нарушением подбора слов.
Задняя центральная область, теменные доли: сенсорные приступы Джексона с утратой чувствительности или парестезиями на стороне, противоположной очагу. Симптомы выпадения состоят в нарушении чувствительности, причем затрагивается преимущественно более тонкая, так называемая эпикритическая чувствительность (ощущение движения и положения предметов в пространстве, чувство вибрации, стереогностическое чувство, способность различать две точки как раздельные). При расположении очага в теменной области доминантного полушария сюда присоединяются еще нарушения чтения, письма, счета, а также способность ориентации в собственном теле.
Затылочные доли: примитивные оптические галлюцинации (огни, светящиеся шары, блестки), локализуемые часто только в контралатеральном поле зрения как симптом раздражения; при выпадении: полная гомонимная гемианопсия на стороне, противоположной поражению мозга
Височные доли: раздражение может вести к так называемым унцинатным приступам в виде кратковременных, в 'большинстве случаев неприятных обонятельных ощущений, к состояниям, подобным absence или к так называемым психомоторным эпилептическим приступам, которые проявляются нарушением сознания и своеобразными примитивными и плохо координированными движениями (жевание, чмокание, потирания), но также и в сложных сумеречных состояниях Для установления локализации важен симптом выпадения в виде гомонимной анопсии верхнего квадранта противоположной поражению стороны. Поражение задней трети височной доли доминантного полушария ведет к нарушению понимания речи, часто также к сложным смешанным формам афазии.
Средний мозг: характерны паралич взора вверх с нарушением функции зрачка (отсутствие реакции на свет в большинстве случаев при сохранившейся реакции на конвергенцию) и двоение в глазах. Этот так называемый синдром Парино (Parinaud) находят не только при процессах в среднем мозгу, но также и при опухолях шишковидной железы (пинеалома) с давлением на пластинку четверохолмия.
Мозжечок: главные симптомы при опухолях полушарий мозжечка (астроцитома кистозные гемангиомы, метастазы) состоят в горизонтальном нистагме, чаще более заметном при взгляде в сторону очага, гипотонии и атаксии конечностей на стороне очага, последнее особенно при исследовании координации (пальце-носовая проба, диадохокинез, коленно-пяточная проба, постуральная проба). Согнутая под сопротивлением (в локтевом суставе) рука на стороне очага при внезапном отпускании не может затормаживаться (феномен рикошета). При пробе Ромберга (стоянии и ходьбе) отмечается постоянная тенденция к отклонению и падению, в большинстве случаев в сторону очага, однако часто она ясно заметна только при хождении по начерченной линии с открытыми и закрытыми глазами. При опухолях в червячке мозжечка атаксия конечностей отступает, как правило, на задний план по сравнению с тяжелыми нарушениями равновесия. Такая локализация типична для быстро растущей злокачественной медуллобластомы в детском возрасте.
Мосто-мозжечковый угол: здесь важнейшим видом опухоли является медленно растущая невринома слухового нерва: постепенное ухудшение слуха и шум в ушах до односторонней глухоты и отсутствие возбудимости вестибулярного нерва на стороне опухоли При взгляде в сторону очага в большинстве случаев ясный горизонтальный нистагм. Ране поражаются V и VII черепные нервы: ослабление роговичного рефлекса, боли или нарушения чувствительности в области тройничного нерва, легкие периферические парезы лицевого нерва. При более крупных опухолях давление их на прилежащее полушарие мозжечка ведет к гипотонии и атаксии конечностей на стороне очага. В поздних стадиях могут присоединиться пирамидные знаки (повышение рефлексов, положительный симптом Бабинского на контралатеральной конечности, а также нарушения каудальных IX иХ нервов. Для невриномы слухового нерва типично резкое повышение белка в ликворе и рентгенологически в части случаев — расширение внутреннего слухового прохода Наряду с опухолям слухового нерва в мозжечково-мостовом углу изредка наблюдаются также менингиомы и дермоиды.
Мозговой ствол: для поражений в этой области характерны перекрестный неврологический синдром с нарушением черепномозговых нервов на стороне очага, чаете также атаксия гомолатеральных конечностей вследствие перерыва восходящих мозжечковых путей, а также спастические двигательные парезы и выпадения чувствительности в конечностях противоположной очагу стороны. В чистом виде эта симптоматология встречается прежде всего при сосудистых процессах (синдром Валленберга при закупорке задней нижней артерии мозжечка), в то время как опухоли, распространяющиеся в большинстве случаев за срединную линию, ведут к очень сложным двусторонним процессам.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Онкологические заболевания
Общее описание
Опухолью височной части мозга называют патологическое разрастание собственных клеток организма. Если новообразование растет медленно и не дает метастазов, то это доброкачественная опухоль. Если ее вовремя удалить хирургическим путем, то опасности для жизни и здоровья пациента нет.
В запущенных случаях доброкачественные опухоли увеличиваются в размерах и начинают сдавливать окружающие ткани, что может привести к развитию целого ряда тяжелых осложнений.
Злокачественные новообразования характеризуются довольно быстрым ростом и склонностью давать метастазы в близлежащие и отдаленные органы. Рак мозга с трудом поддается лечению, прогноз неблагоприятный.
Причины
Точные причины образования опухолей неизвестны, но есть ряд факторов, которые могут спровоцировать их развитие. К таким факторам относят:
- наследственная предрасположенность, генетические аномалии;
- плохая экология;
- травмы головы;
- длительное воздействие больших доз ионизирующего излучения;
- различные нарушения метаболизма;
- некоторые вирусные заболевания;
- гормональные сбои;
- нарушение внутриутробного развития — это одна из основных причин образования опухолей у детей.
Симптомы опухоли височной доли головного мозга
При поражении височной доли мозга отмечаются такие симптомы, как нарушение зрения, галлюцинации. Из-за нарушения поля зрения пациент видит лишь часть изображения (левую или правую).
Кроме этого возникают проблемы с восприятием речи и с памятью, появляются эпилептические припадки. Если новообразование расположено на границе височной и теменной области, то основными симптомами являются нарушение речи, счета и письма, которые возникают в комплексе.
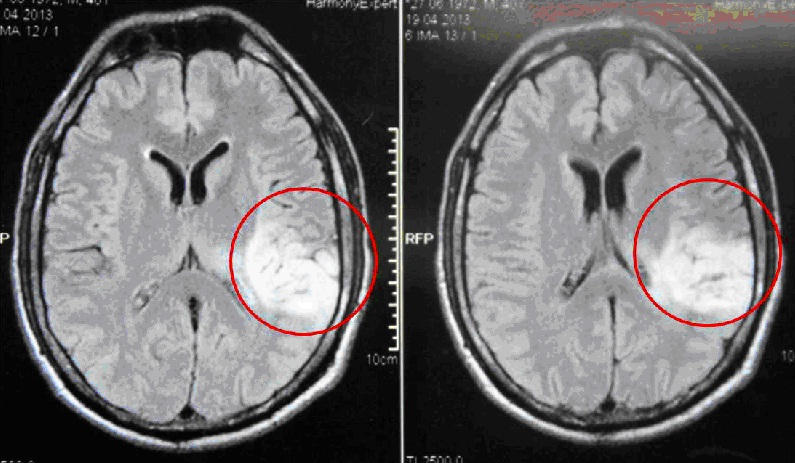
Диагностика
Диагноз ставят на основе данных анамнеза, клинической картины, лабораторных и инструментальных обследований. Основными инструментальными методами диагностики являются:
- Исследование глазного дна. Выявляют поражение зрительного нерва, повышение внутричерепного давления.
- Радиоизотопное сканирование. Диагностируют новообразования, которые обладают способностью накапливать радиоактивные вещества (метастазы, глиомы, менингиомы).
- Рентгенография костей черепа. Обнаруживают изменения строения костей черепа, вызванные опухолью.
- Ангиография, КТ, МРТ.
Лечение
Основными методами лечения являются:
- Хирургическое вмешательство. Используется чаще всего. Если опухоль доброкачественная и имеет четкие границы, то после ее удаления наступает полное выздоровление пациента. Раковую опухоль мозга можно вырезать только, если болезнь была диагностирована на ранней стадии, опухоль не проросла в окружающие ткани и не дала метастазов.
- Химиотерапия. Назначается после операции по удалению раковой опухоли мозга либо используется в качестве самостоятельной методики, если опухоль неоперабельная.
- Лучевая терапия. Назначается для профилактики рецидивов после удаления опухоли.
- Симптоматическая и поддерживающая терапия. Включает в себя прием анальгетиков, микроэлементов, витаминов, гепатопротекторов, противорвотных препаратов.
- Паллиативное лечение. Проводится на последних стадиях рака для облегчения общего состояния пациента и максимального продления его жизни.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0.1 | 1.1 | 2.2 | 2.83 | 2.83 | 4.9 | 11.3 | 0.1 | 1.1 | 2.03 | 2.16 | 2.16 | 5.93 | 8.04 |
Что нужно пройти при подозрении на заболевание
- 1. Электроэнцефалография
- 2. Компьютерная томография (КТ)
- 3. Магнитно-резонансная томография (МРТ)
- 4. Рентгенография
-
При опухолях височной локализации ЭЭГ-диагностика с указанием очага патологической электрической активности в височной области наиболее точна (до 90%). Как правило, при этом наблюдается очаговая бета-активность.
Диагностика. Особенности анамнеза, неуклонное прогрессирование заболевания, сочетание общемозговых, очаговых и дислокационных симптомов чаще всего дают основание заподозрить опухоль мозга. Однако точный топический диагноз и уточнение таких важных для возможной операции деталей, как характер роста опухоли (инфильтративный или узловой), кровоснабжение, отношение кликворным путям и прочее, можно поставить после комплексного обследования больного.
Данные лабораторных и функциональных исследований. Исследование цереброспинальной жидкости позволяет выявить весьма типичные для некоторых опухолей симптомы: повышение давления и наличие белково‑клеточной диссоциации в цереброспинальной жидкости (высокий уровень белка при нормальном содержании клеточных элементов). Следует, однако, помнить, что люмбальную пункцию у больных с подозрением на опухоль мозга надо производить с большой осторожностью и ограничиваться изъятием небольшого количества цереброспинальной жидкости. Люмбальная пункция противопоказана при явлениях дислокации, при подозрении на опухоль задней черепной ямки, височной доли, системы желудочков мозга.
Исследование глазного дна позволяет выявить симптомы повышения внутричерепного давления и признаки первичного поражения зрительных нервов.
При краниографическом исследовании могут быть обнаружены характерные признаки повышения внутричерепного давления и локальные изменения черепа, вызванные самой опухолью, такие как разрушение кости, ее инфильтрация опухолью.
Широко применявшееся еще до недавнего времени контрастирование ликворных пространств воздухом (пневмоэнцефало‑, пневмовентрикулография) или рентгеноконтрастным веществом в настоящее время практически не употребляется.
Радиоизотопное сканирование позволяет диагностировать опухоли. обладающие способностью накапливать радиофармпрепараты (менингиомы, злокачественные глиомы, метастазы).
Решающее значение, безусловно, имеют рентгеновская компьютерная томография, магнитно‑резонансная томография и ангиография.
Лечение. Основным методом лечения большинства опухолей является хирургический: многие внемозговые опухоли могут быть удалены полностью. При внутримозговых опухолях часто приходится ограничиваться частичным удалением или выполнять паллиативные операции. При злокачественных опухолях помимо хирургического лечения используется радиотерапия, применяются химиотерапевтические препараты.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
![]()
![]()
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Читайте также:



