Опухоль в левой гемисфере
Каковы симптомы опухоли головного мозга, каковы причины злокачественной болезни и какие существуют возможности лечения? Ранняя диагностика помогает продлить жизнь.
Что такое опухоль головного мозга
Это доброкачественное или злокачественное образование в мозгу, влияющее на функциональность мозга, которое развивается из мозговых клеток (тогда говорят о первичном раке) или из раковых клеток других органов, то есть как метастазы (тогда говорят о вторичном раке головного мозга).
Иногда, хотя это не совсем правильно, опухолью головного мозга называют также те образования, которые расположены в черепной коробке, но развиваются из клеток мозговых оболочек. Очень редко опухоли головного мозга вызывают метастазы за пределами центральной нервной системы.
Ежегодная заболеваемость первичными опухолями головного мозга составляет 8 человек на каждые 100 000 лиц. Вторичные опухоли более многочисленны и встречаются, примерно, в десять раз чаще. Больше страдают мужчины, чем женщины.
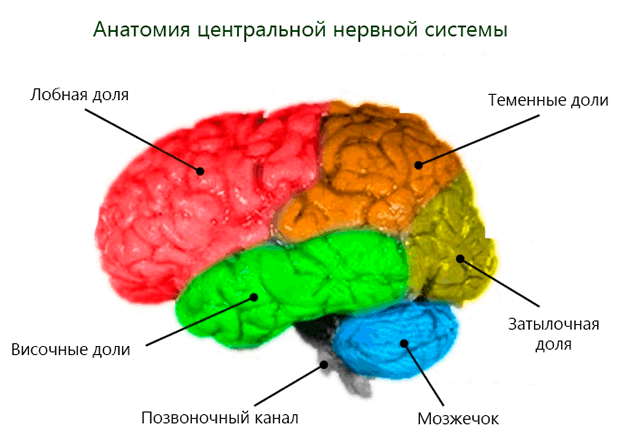
Центральная нервная система состоит из головного и спинного мозга. Головной мозг заключен в черепе, а спинной мозг – в позвоночнике.
Мозг состоит из нейронов, которые образуют нервную ткань, и глия, это ткань, которая поддерживает и питает глиальные клетки, образованные нейронами.
Мозг подразделяется на:
- Передний мозг. Он состоит из двух отдельных полушарий: левого и правого. Правое полушарие контролирует левую часть тела. Левое – правую. Каждое из двух полушарий состоит из четырех отдельных долей: лобной, височной, теменной и затылочной долей. В мозге имеются также другие объекты, которые являются частью ЦНС , например, гипофиз и гипоталамус.
- Мозжечок. Имеет много меньшие массу и размер, чем передний мозг, и располагается под передним мозгом в затылочной части черепа. Влияет на многое функции, в том числе на речь и движения.
Спинной мозг растянут внутри позвоночника, он влияет на различные функции, такие как дыхание и терморегуляция, т.е. поддержание температуры тела у постоянного значения около 37°C.
Спинной мозг также состоит из глиальных клеток и нервных волокон. От него отходят нервы, которые передают команды от мозга во все области организма, а также образуют периферическую нервную систему.
Вся центральная нервная система (головной и спинной мозг), покрыты и защищены тремя концентрическими мембранами, известными как мозговые оболочки. Пространство между двумя внешними мембранами (паутинной и мягкой мозговой оболочкой) определяется как субарахноидальное, оно заполнено спинномозговой жидкостью.
Классификация опухолей, которые влияют на мозг
Опухоли головного мозга могут быть классифицированы как и все виды новообразований:
- Доброкачественные опухоли растут медленно, десятками лет, они состоят из клеток, которые сохраняют свои первоначальные характеристики, за исключением тех, которые проникают в другие органы. Их опасность обусловлена, в основном, тем, что они могут оказывать давление на соседние органы и ткани.
- Злокачественные опухоли растут быстро, в сроки порядка нескольких месяцев, и, кроме того, состоят из клеток, которые имеют форму и функции полностью отличающиеся от оригинальной, также могут вторгнуться и разрушить другие органы и ткани, которые далеки от этого источника, что приводит к появлению, так называемых, метастазов.
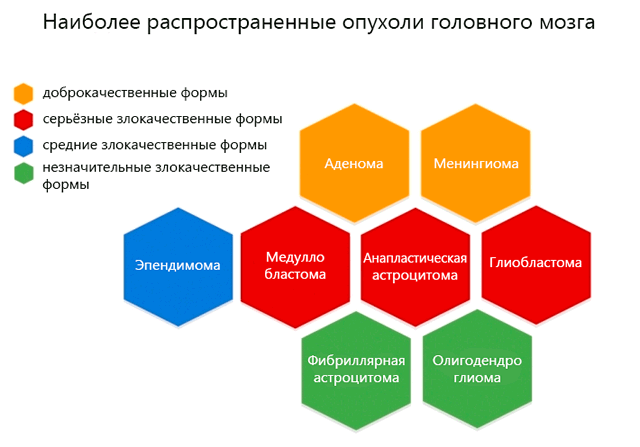
- Глиомы. Сюда относятся все те, которые возникают из клеток глии (астроциты, олигодентроциты). Очевидно, что различные типы глиальных клеток вызывают разные виды рака. Наиболее частыми являются те, которые исходят от астроцит, то есть астроцитомы. Могут наблюдаться также глиомы, которые возникают из нескольких типов клеток.
- Глиальные опухоли. Существуют опухоли, которые возникают не из глиальных клеток, а из клеток окружающих нервную ткань. К категории, например, относятся внутричерепные менингиомы, возникающие из мозговых оболочек.
- Метастатические опухоли. Они образуются из раковых клеток, которые попадают в череп из других органов, в которых изначально возникла опухоль. Чаще всего в мозгу появляются метастазы меланомы (рак эпителия), рака легкого, молочной железы и, в меньшей степени, кишечника или простаты.
Проявления опухолей головного мозга
Опухоли головного мозга не имеют клинической картины, которая бы их однозначно идентифицировала. В том смысле, что их симптомы вполне сопоставимы с проявлениями многих других заболеваний.
Кроме того, симптоматика крайне разнообразна, так как зависит от того, в какой области развивается опухоль и какой массы достигает. Действительно, каждая область мозга контролирует конкретные функции, например: опухоли правого полушария могут вызвать проблемы с движениями в левой части тела, опухоли в затылочной доле вызывают нарушения зрения и судороги, а опухоли коры головного мозга часто провоцируют судороги.
Масса самой опухоли также является элементом симптоматики. Действительно, череп – это закрытая, жесткая и ограниченного объема полость, следовательно, появление дополнительной массы внутри обязательно приведет к повышению внутричерепного давления. Дополнительно эта проблема усугубляется отёком, который часто сопутствует раку из-за нарушений циркуляции биологических жидкостей.
Из сказанного ясно, что симптомы опухоли головного мозга не могут быть однозначно определены. Однако, несмотря на это, их можно сгруппировать по общим проявлениям, которые являются прямым следствием сдавливания внутричерепных тканей:
- Головная боль. Часто, но не обязательно, локализованная в области развития опухоли.
- Тошнота и рвота.
- Проблемы зрения (особенно нечеткость зрения).
- Судороги, а затем непроизвольное сокращение мышц.
- Изменения личности и настроения.
Также можно сгруппировать их по форме симптоматики, которая указывает на пораженную часть головного мозга:
- Проблемы с движением, поддержанием равновесия, головокружения могут сопровождать опухоли, которые влияют на мозжечок.
- Сонливость, вялость, слабость, отсутствие сил, нарушение способности судить о ситуации появляются при развитии опухоли в лобной доли мозга.
- Полная или частичная потеря зрения типична для опухолей, которые развиваются в затылочной доле головного мозга.
- Нарушения слуха, трудности артикуляции, речи и языка, потеря памяти, изменение настроения, которые сопровождаются приступами ярости и агрессии характерны для опухолей, возникающих в височной доле.
- Нарушение сенсорного восприятия в различных частях тела характерно для опухоли в теменной доле.
- Выделение молока из сосков, сбои менструального цикла и аномальный рост конечностей у взрослых являются симптомами опухоли в области гипофиза.
Причины: почему образуется опухоль
На сегодняшний день медицинская наука ещё не в состоянии определить точные причины опухолей головного мозга. Точно известно, что ионизирующее излучение в высокой дозе представляют собой фактор риска для развития злокачественных опухолей. Ещё одним важным фактором риска является наследственность.
Диагностика: анализы и обследования
Диагностикой опухолей мозга занимается невролог. Он изучает историю болезни пациента и клиническую картину. Предположение об опухоли головного мозга затем проверяется путём сложных клинических исследований.
- Компьютерная томография с использованием контрастного вещества.
- Ядерный магнитный резонанс.
- Позитронно-эмиссионная томография.
- Биопсия.
- Ангиография.
- Поясничная пункция.
Лечение рака головного мозга
Независимо от места, в котором развивается опухоль мозга, и от её типа, существует три различных вида лечения, а именно:
Хирургическое лечение имеет целью удалить как можно больше опухолевой массы, не повреждая соседние ткани. Всё это, в полной мере, осуществимо только для некоторых видов доброкачественных опухолей, где всегда присутствует четкое разграничение между тканями опухоли и соседними тканями, но практически недостижимо или достижимо в меньшей степени в случае злокачественной опухоли, которые, обычно, проникают в окружающие ткани и делают невозможным различение границы между здоровыми и больными клетками.
Вмешательство осуществляется под общей анестезии и с помощью нейронавигационных средств, при поддержке КТ или МРТ, которые позволяют хирургу добраться до опухоли с максимальной точностью и минимизировать риск повреждения окружающих тканей.
Лучевая терапия имеет много побочных эффектов, поэтому не все желающие могут обратиться к её средствам.
Химиотерапия опухолей головного мозга заключается в назначении препаратов, которые вызывают гибель раковых клеток. Выбор этих препаратов зависит от многих факторов: типа опухоли, агрессивности, пострадавшей области мозга, возраста пациента, состояние его здоровья и др. Очевидно, что химиотерапия имеет много побочных эффектов.
Выбор метода лечения целесообразно осуществлять командой специалистов, которая состоит из невролога, нейрохирурга, радиолога, лучевого терапевта и анатомопатолога основываясь на типе рака, его распределении, возрасте и состоянии здоровья пациента. Часто совмещают все три или две формы терапии.
Каковы шансы на выживание
Прогноз для доброкачественных опухолей головного мозга, если они открытые, как правило, хороший и хирургическое вмешательство приводит к полному выздоровлению.
Иначе обстоит дело со злокачественными опухолями мозга. В этих случаях прогноз чрезвычайно изменчив и зависит от большого числа параметров, в частности: от гистологического типа опухоли, места, в котором она возникла, развития опухолевой массы и др. и отчасти от особенностей пациента: возраста, общего состояния здоровья, биологических особенностей и др.
Таким образом, прогноз может варьироваться от полного выздоровления до летального исхода. В большинстве случаев прогноз – это ограниченная ожидаемая продолжительность жизни. В частности, глиобластома и астроцитома имеют более неблагоприятный прогноз, олигодендроглиома, наоборот, имеет наиболее благоприятный прогноз.
Ниже приведена таблица, посвященная характеристикам опухолей головного мозга и шансам на выживание.
Типы опухолей головного мозга
Лечение и прогноз опухоли головного мозга тесно связаны с её типом и место образования, а также многими другими переменными. Мы приводим краткую карту симптомов, методов терапии и прогнозов для некоторых из наиболее распространенных опухолей головного мозга.
Неспецифичны и являются следствием сдавливания и развития опухолевой массы:
Операции по удалению массы опухоли, насколько это возможно.
Лучевая терапия, как дополнение хирургическому удалению или в качестве альтернативы.
Различаются с зависимости от локализации опухоли. Наиболее распространенные ранние симптомы:
| Клетки, из которых образуется | Глиальные астроциты |
| Симптомы | Симптоматика похожа на глиобластому. |
| Лечение | Хирургическое вмешательство, лучевая и химиотерапия. |
| Прогноз | 10 лет для 35% больных. Возраст меньше 40 лет значительно улучшает прогноз. |
Эпилептические припадки являются наиболее распространенным симптомом, часто сопровождаются тяжелыми изменениями личности больного.
Довольно часто появляются симптомы сдавливания структур мозга:
| Клетки, из которых образуется | Эпендимные клетки |
| Симптомы | Развитие опухоли вызывает увеличение внутричерепного давления с появлением соответствующих симптомов. |
| Лечение | Хирургическое, если это возможно. Лучевая терапия, а иногда химиотерапия. |
| Прогноз | От 20 до 40% пациентов живёт ещё 5 лет |
Наиболее распространенными симптомами являются:

Опухоль мозжечка – новообразование, которое диагностируют в 30% случаев от числа всех опухолевидных наростов головного мозга. Существует более 100 гистологических видов рака, и 70% из них составляют глиомы. Заболевание легко поддается лечению, но только если оно начато на начальной стадии развития.
Международной классификацией болезней 10 пересмотра (МКБ 10) патологии присвоен код C71.6.
Почему формируется опухоль
Патологии подвержены все лица, независимо от половой принадлежности (женщины, мужчины) и возраста. Дети чаще заболевают медуллобластомами, лица среднего возраста – гемангиобластомами, астроцитомами, пожилые – глиобластомами, метастатическими опухолями. По данным статистики, большая часть случаев диагностирования патологии приходится на мужчин европеоидной расы.

Назвать точные причины, почему развивается рак мозжечка у взрослых и у детей, на сегодняшний день невозможно ввиду отсутствия достаточного объема исследований относительно этиологии рака. Существует наследственная теория происхождения опухолей. Некоторые ученые придерживаются мнения, что на формирование нароста в левом или правом анатомическом полушарии мозжечка влияет радиоактивное излучение, воздействие некоторых вирусов онкогенного типа (герпеса, папилломы и др.).
Механизм негативного влияния опухоли в мозжечке головного мозга на орган в целом следующий:
- Поражаются ткани органа и происходит их гибель на фоне сдавления растущей опухолью. Как итог – возникает очаговая мозжечковая симптоматика.
- По мере увеличения новообразования наблюдается заполнение полости 4 желудочка, что вызывает сдавление ствола мозга. У человека возникают характерные стволовые симптомы, расстраивается работа нервов.
- Повышается внутричерепное давление, нарастает гидроцефалия. За счет резкого повышения давления в области задней ямки черепа опускаются мозжечковые миндалины, они ущемляются в зоне большого затылочного отверстия. В итоге происходит зажатие продолговатого мозга (нижнего его отдела) между мозжечком и затылочной костью. Возникают тяжелые бульбарные симптомы, нарушается сердечная и дыхательная деятельность.
В группу риска по заболеваемости входят лица, которые контактируют с канцерогенными химическими веществами, а также иммунокомпрометированные – ВИЧ-инфицированные, находящиеся на иммуносупрессорной терапии.
Симптомы и классификация
Существуют общие симптомы опухоли мозжечка головного мозга, которые присущи каждому виду новообразования, и специфические, по которым можно косвенно определить тип опухоли.
При развитии опухолевидного новообразования болит голова, возникает тошнотно-рвотный синдром. Такие проявления характерны для первых и последних степеней патологии. Если в первом случае они имеют невыраженный характер, то во втором мешают вести привычный образ жизни, доставляя определенный дискомфорт.
Со временем, по мере увеличения опухоли, происходит постепенная блокировка жидкости, которая окружает головной мозг. Это, в свою очередь, вызывает повышение содержания экссудата в черепе и увеличение давления, что и становится причиной приступов боли в голове и тошноты. Рвота чаще возникает при сильной головной боли, после пробуждения. Дискомфорт в голове трудно купируется анальгетиками.

Мозжечком координируются мускулы. За счет его увеличения нарушается функционирование последних, что вызывает сбой в координации движений, неуклюжесть походки, шаткость.
Вследствие повреждения рядом расположенных структур, например, черепных нервов, наблюдается расширение зрачков, утрачивается периферическое зрение, отклоняется глазное яблоко, размываются поля зрения. В некоторых случаях ослабляются мимические мышцы, нарушается чувствительность кожи лица (правой, левой, обеих сторон), утрачивается слух, изменяется вкусовое восприятие.
Некоторые из новообразований, расположенных в другой области туловища, имеют склонность к метастазированию в головной мозг, например, локализующиеся в грудном отделе или легком. Однако в большинстве случаев имеет место первичная форма заболевания.
Можно выделить следующую классификацию опухолей мозжечка:
- астроцитома;
- медуллобластома;
- гемангиобластома;
- диспластическая ганглиоцитома.
Астроцитома мозжечка образуется из астроцитов, которые располагаются в данной области головного мозга. Опухоль характеризуется медленным развитием и низким риском распространения на иные участки органа. Среди симптомов заболевания – слабость по утрам, головная боль, тошнотно-рвотный синдром, нарушение мышления и координации движений. Реже симптоматика дополняется ухудшением зрения, речевой функции, памяти.
Медуллобластома часто встречается у детей, сопровождается маловыраженными симптомами. Среди первых клинических проявлений – изменения в поведении, вялость, гидроцефалия, повышение раздражительности, снижение аппетита. У ребенка грудного возраста формирование опухоли сопровождается рвотой. Кроме того, физический осмотр помогает обнаружить набухание переднего родничка, расхождение черепного шва.
Симптомы медуллобластомы быстро нарастают, что обуславливает возможность постановки диагноза уже в первые месяцы от начала патологического процесса. Рвота в утренние часы и головная боль по типу мигрени возникают вследствие повышения внутричерепного давления, что происходит на фоне блокады черепно-мозговой жидкости.
Гемангиобластома головного мозга – редкий вид новообразований, которые сформированы кровеносными сосудами. Опухоль считается доброкачественной, но если ее формирование происходит возле жизненно важных структур, возникает риск негативных последствий, особенно при несвоевременном начале терапии. Симптомы, характерные для гемангиобластомы, идентичны картине, присущей иным видам образований мозжечка.

Клинические проявления гемангиобластомы быстро прогрессируют или усиливаются постепенно. Стремительное развитие патологии происходит при быстром повышении давления внутри черепа или при церебральном кровотечении. Большая часть случаев заболевания приходится на взрослых мужчин, достигших 20 лет.
Диспластическая ганглиоцитома мозжечка – доброкачественное новообразование, которое формируется вследствие аномального развития коры органа. Характерные симптомы патологии – мигрень, головокружение, рвота и тошнота, макроцефалия. У некоторых больных опухоль характеризуется судорожными припадками, ортостатической гипотензией, субарахноидальным кровоизлиянием.
Существует еще одна классификация заболевания – с учетом степени выраженности патологических изменений в мозжечке, уровня гипоплазии тканей, атрофии. Так, выделяют следующие стадии развития новообразования:
- Опухоль имеет доброкачественное течение, медленный рост, признаки злокачественности отсутствуют.
- Опухоль характеризуется медленным ростом, однако имеет один признак злокачественности.
- Опухоль имеет злокачественное течение.
- Новообразование характеризуется быстрым ростом и имеет 3-4 признака злокачественности.
Самостоятельно определить вид опухоли и стадию развития невозможно. При подозрении на наличие онкологии рекомендуется обратиться к врачу.
Диагностические мероприятия
Перед тем как начать лечить опухоль, проводится соответствующая диагностика, по результатам которой подтверждают наличие подобного образования. Это необходимо потому, что не редко за опухоль принимают обычную кисту, требующую иной терапии.
Диагностические мероприятия проводятся терапевтом, неврологом, офтальмологом, онкологом, нейрохирургом. Требуется проведение лабораторных анализов крови, мочи, включая исследование на онкомаркеры. Среди инструментальных мероприятий можно выделить:
- рентгенографию черепа;
- КТ и МРТ мозжечка головного мозга;
- ультразвуковой анализ с допплерографией;
- церебральную контрастную ангиографию для исследования сосудов;
- сцинтиграфию;
- позитронную эмиссионную томографию.
В некоторых случаях назначают вентрикулоскопию – диагностическое мероприятие, позволяющее оценить состояние желудочков мозга с помощью эндоскопа. Проведение стереотаксической биопсии необходимо для изучения образца измененных мозговых тканей, взятого путем забора.
Наиболее эффективным методом диагностики считается МРТ мозжечка, которая позволяет выявить образование даже на начальном этапе формирования.
Методы лечения
Эндоскопическое вмешательство назначают при опухолевидных новообразованиях, кистах, гематомах, сформировавшихся после черепно-мозговой травмы. Операция не требует проведения широкого разреза на кожном покрове, так как используются эндоскопические инструменты, требующие минимальных проколов. Методика исключает травмирование кровеносных сосудов и нервных структур.
Лучевое лечение назначают при невозможности проведения хирургической терапии или при наличии противопоказаний, препятствующих радикальной операции (например, при развитии определенных заболеваний). Иногда воздействие лучей показано после оперативного вмешательства для уменьшения риска рецидива патологии или уничтожения оставшихся опухолевых клеток.

Механизм действия лучевой терапии связан с направлением ионизирующей радиации на требуемый участок головного мозга, а не на орган в целом. Дозировку определяют в индивидуальном порядке, учитывая размер новообразования, состав, глубину прорастания патологических тканей.
Иной метод лечения опухоли мозжечка – химиотерапия, которая предусматривает необходимость приема лекарственных препаратов внутрь. Метод характеризуется системным воздействием, то есть помимо патологических клеток уничтожаются и здоровые. В большинстве случаев используют один препарат или несколько, в соответствии с предложенной врачом схемой лечения. Химиотерапевтическое средство могут вводить внутривенно. Иногда практикуют введение через ликворный шунт. Достичь максимального терапевтического эффекта можно при сочетании химиотерапии и лучевого воздействия.
Прогноз и профилактика
Опухоль мозжечка – серьезное заболевание. Прогноз патологии зависит от того, на какой стадии был поставлен диагноз и начато лечение. Чем раньше выявлена болезнь, тем выше шансы на полное выздоровление. На позднем этапе проявляются негативные последствия, среди которых:
- Хроническая головная боль. Возникает при вовлечении в патологический процесс нервов или нервных сплетений, повышении внутричерепного давления по мере роста опухолевидного новообразования.
- Формирование жидкостного выпота, который нуждается в дренировании катетером. Повторное образование экссудата требует проведения торакотомии – создания оперативного доступа путем послойного рассечения тканей.
- Развитие компрессии спинного мозга. Возникает при метастазировании онкологических клеток из головного мозга в спинной. В таком случае проводится лучевая терапия или хирургическое вмешательство.
- Тромбоз вен нижних конечностей. Кроме опухоли мозжечка, такое осложнение часто возникает и на фоне развития патологии в легком, поджелудочной железе.
- Развитие метаболических осложнений и последствий со стороны иммунной системы. Это – гиперкальциемия, гиперурикемия, гемолитическая анемия и др.
Прогноз опухоли мозжечка головного мозга на поздней стадии при наличии осложнений – неблагоприятный. В 90% случаев наступает скорый летальный исход.
Чтобы снизить риск формирования опухоли в мозжечке и негативных последствий заболевания, рекомендуется придерживаться правил профилактики, среди которых:
- соблюдение режима труда и отдыха, сон на протяжении не менее 8 часов (за это время головной мозг успевает отдохнуть и восстановиться);
- исключение психоэмоционального перенапряжения, депрессивных состояний, стрессовых ситуаций;
- отказ от спиртных напитков, крепкого кофе в большом объеме;
- исключение из рациона копченых продуктов, колбасы, сосисок, иной пищи, основанной на переработке мяса;
- включение в повседневное питание достаточного количества фруктов и овощей, ягод, орехов;
- ограничение использования мобильного телефона, иной техники, которая оказывает радиоактивное воздействие на организм.
Если не удалось избежать развития патологии, не нужно падать духом. Опухоль мозжечка можно вылечить, после прожив долгую и счастливую жизнь. Достаточно обратиться к врачу при первых настораживающих симптомах.
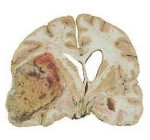
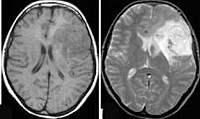
Внутримозговые опухоли полушарий мозга — доброкачественные и злокачественные опухоли, располагающиеся непосредственно в тканях головного мозга. Опухоли полушарий мозга проявляются общемозговыми (головная боль, застой дисков зрительных нервов, головокружение, рвота, психические нарушения) и очаговыми (двигательные нарушения, выпадения чувствительности, зрительные расстройства, нарушения речи, нейро-эндокринный синдром и пр.) симптомами. Диагностика опухоли полушарий мозга включает офтальмоскопию, ЭЭГ, Эхо-ЭГ, КТ и МРТ головного мозга, стереотаксическую биопсию. Лечение опухоли полушарий мозга может включать радикальное или частичное ее удаление, хирургическую декомпрессию головного мозга, химиотерапию, лучевую терапию и симптоматическое лечение.
МКБ-10
- Причины возникновения опухоли полушарий мозга
- Классификация опухолей полушарий мозга
- Симптомы опухоли полушарий мозга
- Общемозговые симптомы
- Очаговые симптомы
- Диагностика опухоли полушарий мозга
- Лечение опухоли полушарий мозга
- Прогноз опухоли полушарий мозга
- Цены на лечение
Общие сведения
Внутримозговые опухоли полушарий мозга занимают примерно 1,4% от всех злокачественных опухолей. На их долю приходится 2,4% всех летальных исходов, связанных с заболеванием раком, как во взрослом, так и в детском возрасте. Заболеваемость опухолями полушарий мозга составляет 3,7 на 100 тыс. человек. В настоящее время отмечается тенденция к росту этого показателя. Опухоли полушарий мозга в педиатрической практике встречаются заметно реже, чем у взрослых пациентов. Наибольшей заболеваемости подвержены люди в возрасте от 20 до 50 лет. Внутримозговые опухоли полушарий мозга являются предметом совместного изучения неврологии, онкологии и нейрохирургии.

Причины возникновения опухоли полушарий мозга
Бесспорной причиной развития опухоли полушарий мозга является радиация. Это подтверждается возникновением внутримозговых опухолей у пациентов, проходивших лучевую терапию в связи с различными заболеваниями. Предполагается, что риск возникновения опухоли полушарий мозга повышается при употреблении заменителя сахара аспартама, воздействии винилхлорида, неблагоприятном влиянии электромагнитных полей при использовании мобильного телефона.
Некоторые авторы связывают опухоли полушарий мозга с нарушениями в иммунной системе, которые могут иметь врожденный характер, наблюдаются у больных ВИЧ или являются следствием иммуносупрессорной терапии. Также замечено, что ряд опухолей полушарий мозга ассоциируется с такими заболеваниями как туберозный склероз, болезнь Гиппеля-Линдау, нейрофиброматоз Реклингхаузена.
Классификация опухолей полушарий мозга
Принципиальным является разделение опухолей полушарий мозга на первичные и вторичные (метастатические). Первичные опухоли полушарий мозга в большинстве своем развиваются из глиальных элементов, за что и получили название глиальные опухоли. Из них наиболее часто встречается астроцитома. Раже встречаются первичные опухоли полушарий мозга, берущие начало в соединительнотканных структурах (например, в оболочке сосудов головного мозга) и железистой ткани. К ним относятся саркомы и ангиоретикулемы, аденомы.
Метастатические опухоли мозга представляют собой метастазы злокачественных опухолей внемозговой локализации. Чаще других в головной мозг метастазирует рак легких, второе место по частоте внутримозговых метастазов занимает рак молочной железы. Реже вторичные опухоли полушарий мозга возникают при метастазах меланомы, гипернефромы, ретинобластомы, опухолей надпочечников и др.
Симптомы опухоли полушарий мозга
Общемозговые симптомы внутримозговой опухоли полушарий мозга связаны с повышением внутричерепного давления (гидроцефалией). Причем степень гипертензии не зависит напрямую от размеров опухоли. Так, небольшие опухоли полушарий мозга могут приводить к нарушению ликвородинамики и существенному увеличению внутричерепного давления, а опухоли больших размеров иногда сопровождаются слабовыраженной общемозговой симптоматикой. К общемозговым симптомам относятся: головная боль, головокружение, рвота, поражение дисков зрительных нервов, психические расстройства, эпилептические приступы.
При внутримозговой опухоли полушарий мозга головная боль носит тупой распирающий диффузный характер. В начальном периоде она обычно возникает периодически, а затем становится постоянной. Зачастую пациенты отмечают уменьшение интенсивности головной боли при определенном положении головы (как правило, в положении лежа на пораженной стороне головы).
Характерным клиническим признаком опухоли полушарий мозга является головокружение. Оно носит приступообразный системный характер в виде ощущения собственного вращения или вращения окружающих предметов. Головокружение может сопровождаться другими симптомами вестибулярной атаксии, тошнотой, вегетативными нарушениями, шумом в ушах. Обычно при опухоли полушарий мозга, в отличие от опухоли мозжечка, головокружение появляется на более поздних стадиях заболевания при значительной ликворной гипертензии.
Отличительной чертой рвоты при опухоли полушарий мозга является ее возникновение вне связи с приемом пищи; наиболее часто утром натощак. Также рвота часто наблюдается на пике головной боли. Поскольку рвота приводит к уменьшению головной боли, то некоторые пациенты с этой целью специально вызывают рвотный рефлекс. При опухолях IV желудочка и мозжечка рвота может возникать без головной боли и провоцироваться изменением положения тела.
Часто при опухоли полушарий мозга наблюдаются психические расстройства. Они могут носить самый разнообразный характер от нарушений мнестической сферы (памяти, внимания, мышления) и психо-эмоциональной перестройки личности (повышенная раздражительность, агрессивность или напротив апатия, чрезмерное благодушие) до тяжелых психических расстройств (галлюцинации, бред, сумеречные состояния сознания). Характерным является постепенное прогрессирование психических отклонений, хотя при злокачественном характере опухоли полушарий мозга этот процесс протекает достаточно быстро.
Нередко опухоли полушарий мозга сопровождаются эпилептическим синдромом. Чаще всего это наблюдается при расположении процесса в височной доле (височная эпилепсия). Возможны различные типы эпи-приступов от малых до первично-генерализованных. Характер предшествующей приступу ауры зачастую позволяет предположить ориентировочное местонахождение опухоли.
Различают первичную очаговую симптоматику опухоли полушарий мозга, возникающую непосредственным воздействием опухоли на окружающие ее ткани, и вторичную — обусловленную смещением и ущемлением отдаленных от опухоли структур мозга, ишемизацией мозговых тканей, расположенных далеко от опухоли, но кровоснабжающихся сдавленными ею сосудами.
При опухоли полушарий мозга, локализующейся в лобной доле, на первый план выходит лобный синдром: психомоторные расстройства, изменение поведения, эмоционально-волевой сферы. Характерно замедление речи и мышления, парез лицевого нерва центрального типа, возникновение хватательного рефлекса, генерализованные эпи-приступы с предшествующими тоническими судорогами и насильственным поворотом глаз и головы.
Опухоли полушарий мозга, расположенные в теменной доле, сопровождаются нарушениями чувствительности и мышечно-суставного чувства, расстройствами восприятия собственного тела. Опухолевое поражение в доминантном полушарии приводят к нарушению счета, письма (дисграфия) и чтения (дислексия).
Опухоли полушарий мозга в височной доле отличаются ранним появлением эпи-приступов. Возможны сложные слуховые и зрительные галлюцинации, неприятные висцеральные ощущения. Опухоли левой височной доли приводят к появлению сенсорной афазии. Поражение задневисочных отделов протекает с развитием гомонимной гемианопсии (выпадения одноименных половин полей зрения).
Расположенные в затылочной доле опухоли полушарий мозга проявляются разнообразными расстройствами зрительной функции: частичной или полной гемианопсией, зрительными галлюцинациями, фотопсиями и метаморфопсиями, оптической агнозией.
Опухоли полушарий мозга в области турецкого седла (например, аденомы гипофиза) сопровождаются нейро-эндокринным синдромом. В зависимости от возраста пациента, характера и локализации опухоли может наблюдаться акромегалия, гигантизм, гипофизарный нанизм, болезнь Иценко-Кушинга, у женщин — нарушение менструального цикла, аменорея. Опухоли шишковидного тела в детском возрасте приводят к раннему половому созреванию.
Опухоли мозолистого тела приводят к ярко выраженным психическим расстройствами и нарушениям ориентировки в пространстве. Опухоли полушарий мозга в области подкорковых структур манифестируют повышением внутричерепного давления и ранними застойными изменениями зрительных дисков. Затем присоединяются нарушения чувствительности, вегетативные симптомы (гипергидроз, лабильность пульса и артериально давления, разница температур кожи различных участков тела), насильственный смех и плач, маскообразность лица.
Диагностика опухоли полушарий мозга
Заподозрить внутримозговую опухоль невролог может по жалобам пациента и выявленным нарушениям в неврологическом статусе. Исключение опухоли полушарий мозга необходимо у всех пациентов с впервые возникшими эпи-приступами. Обязательным является обследование у офтальмолога с определением остроты зрения, проведением периметрии и офтальмоскопии. При нарушениях слуха назначается консультация отоларинголога, при наличие нейро-эндокринного синдрома — эндокринолога, а для женщин дополнительно гинеколога-эндокринолога.
Опухоли полушарий мозга в большинстве случаев сопровождаются выявляемой в ходе Эхо-ЭГ значительной гидроцефалией. Если опухоль вызывает смещение структур головного мозга, то обнаруживается смещение эхо-сигналов от средней линии. При помощи ЭЭГ определяют наличие эпилептической активности. РЭГ при опухоли полушарий мозга зачастую дает сведенья о тех или иных нарушениях внутримозгового кровообращения, которые могут быть связаны с рефлекторным сосудистым спазмом или сдавлением сосудов растущей опухолью.
Наилучшими способами объективного выявления опухоли полушарий мозга признаны методы нейровизуализации: КТ и МРТ головного мозга. Они позволяют определить точную локализацию опухоли полушарий мозга и дифференцировать ее от внутримозговой гематомы, кисты при сирингомиелии, абсцесса головного мозга, рассеянного склероза, эпилепсии. Однако поставить достоверный диагноз и верифицировать опухоли полушарий мозга позволяет лишь гистологическое исследование. Оно может проводится с образцами мозговой ткани, полученными в ходе стереотаксической биопсии или интраоперационно.
Лечение опухоли полушарий мозга
Основным методом в лечении опухоли полушарий мозга остается ее хирургическое удаление. Доброкачественные внутримозговые опухоли полушарий мозга достигающее размера не более 3,5 см могут быть удалены с применением стереотаксической радиохирургии. К сожалению, удаление глиальных опухолей зачастую невозможно из-за их значительного прорастания в окружающую мозговую ткань. Полное удаление неглиальных опухолей возможно только при их доброкачественном характере. Удаление вентрикулярных опухолей представляет для нейрохирургов значительные трудности. В случаях когда оно не может быть выполнено в полном объеме дополнительно проводят шунтирующую операцию. Удаление метастатических опухолей возможно, если они носят единичный характер или локализуются в одной зоне.
При неоперабельной опухоли полушарий мозга возможно проведение паллиативных вмешательств, направленных на снижение степени гидроцефалии и предупреждение дислокации мозговых структур. К ним относятся декомпрессивная трепанация черепа, наружное вентрикулярное дренирование, вентрикулоперитонеальное шунтирование.
Хирургическое лечение опухоли полушарий мозга зачастую комбинируется с лучевой и химиотерапией. Облучение проводится обычно в режиме дистанционной гамма-терапии через 1-2 недели после проведенной операции. Условиями проведения эффективной химиотерапии является точная верификация опухоли и определение чувствительности пациента к химиопрепарату. Химиотерапия проводится курсами с обязательным контролем показателей крови и сопровождающей противорвотной терапией. Она может осуществляться путем локального введения препаратов в ликворную систему или непосредственно в ложе опухоли.
Прогноз опухоли полушарий мозга
Благоприятный прогноз наблюдается в случае ангиоретикулемы или аденомы при условии ее радикального хирургического удаления. Глиальные опухоли полушарий мозга отличаются частым рецидивированием, продолжительность послеоперационной выживаемости пациентов при них зависит от степени злокачественности опухоли.
Читайте также:

