Опухоль в кишечнике 12
Рак двенадцатиперстной кишки – это онкологическое образование в области тонкого кишечника. Заболевание диагностируется у людей пожилого возраста, за 50 лет – у женщин и мужчин. В молодом возрасте обнаруживается редко. Онкология возникает из-за метастазирования рака желудка или кишечника. Первичное образование – редкий случай, выявляется меньше 1%.
Почему возникает
Расположенная после желудка 12-перстная кишка является началом пищеварительного тракта: тонкий кишечник переходит в кишку. У человека это область между вторым и третьим позвонками поясничного отдела. Работа двенадцатиперстной кишки заключаются в следующем:
- сохранение кислотно-щелочного обмена;
- контролировать синтез пищеварительных ферментов желчным пузырём;
- помогать секреторной работе желудка.
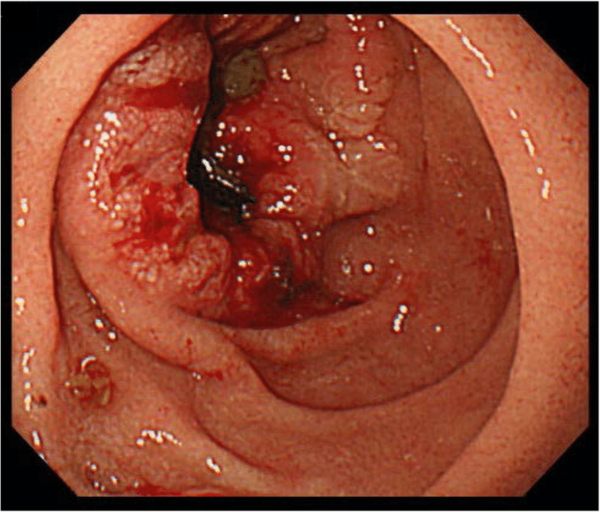
Основных факторов возникновения болезни не выявлено. Современной медициной доказано существование причин, оказывающих влияние на появление злокачественных узлов в органе. К ним относятся:
- Хронические заболевания: болезнь Крона (редкое воспаление ЖКТ), язвенные проявления, дуоденит (воспалительный процесс слизистой оболочки).
- Наследственность.
- Диффузный полипоз кишечника – доброкачественное образование, характеризуется появлением полипов в органе, которые обладают свойством малигнизироваться и разрастаться. Считается генетической болезнью.
- Некачественное питание – большое потребление жиров животного происхождения, жареных блюд, недостаточный объём клетчатки растительного происхождения.
- Потребление алкогольных напитков, табачных изделий ведёт к негативному воздействию этанола, табачной смолы на систему пищеварения.
- Сахарный диабет, панкреатит в хронической форме.
- Инфекции, распространяющиеся вирусным путём.
- Снижение иммунитета – ослабленный организм не сможет защититься от раковых клеток.
- Виллёзные аденомы – доброкачественный узел, сохраняющий мягкость, достигает больших размеров.
Эти факты влияют на опухолевый процесс у мужчин и женщин пенсионного возраста. Проявление симптомов заболевания проходит одинаково.
Симптоматика
Диагностировать онкологическую опухоль на первоначальных этапах развития сложно. Человек не испытывает дискомфорта, не наблюдаются болезненные ощущения. В это время узел начинает разрастаться, затрагивая близлежащие отделы органа. Болезнь обнаруживается случайно, на медосмотрах с использованием УЗИ.
С увеличением онкологического узла появляются первые признаки:
- развивается малокровие;
- отмечается снижение или полное отсутствие аппетита, потеря веса;
- работоспособность ухудшается.

Разрастающийся опухолевый узел локализуется на поверхности тонкого кишечника. Это приводит к сужению дуоденальных протоков, просвета органа, из-за чего желчная жидкость попадает в пищеварительную систему, что провоцирует следующие признаки онкологии:
- тупая боль под ребрами справа, в подложечной зоне;
- приступы тошноты, потеря аппетита;
- желтуха.
- ощущения тяжести, болезненности в желудке;
- тошнота, рвотные позывы;
- чувство дискомфорта на участке солнечного сплетения;
- газообразование, метеоризм;
- повышенная кислотность с отрыжкой и изжогой.
Клинические признаки подходят к различным заболеваниям ЖКТ. Доктор должен исключить язвенные проявления двенадцатиперстной кишки, желудка и раковые образования толстой, ободочной кишки, расположение которых проходит рядом с тонким кишечником. Также нужно исключить заболевания желчного пузыря, печени. Чтобы диагностировать злокачественный процесс, проводятся дополнительные обследования пациента. Обращение к доктору не стоит затягивать при наличии перечисленных симптомов.
Классификация и этапы развития
Онкологи оценивают тяжесть болезни по определённым критериям, которые классифицируются международной системой TNM. Расшифровка показателей приводится ниже.
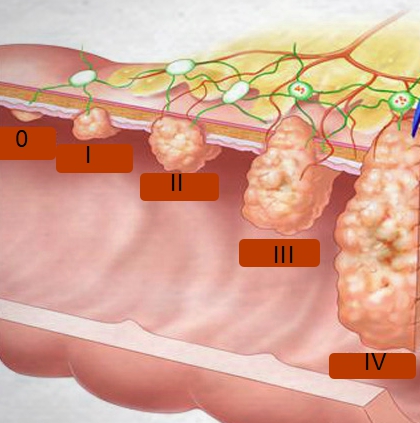
T – первичная опухоль:
- T1 – образование не достигло 2 см, стало прорастать во внутрь стенки 12-перстной кишки.
- T2 – узел от 2 до 5 см, поражает мышечный слой органа.
- T3 – новообразование превышает 5 см, разрастается за границы кишки.
- T4 – опухолевые клетки активно проникают в соседние ткани, захватывая всю брюшную полость.
N – поражение периферических органов лимфатической системы:
- N0 – не имеются.
- N1 – единичные проявления.
- N2 – множественные поражения.
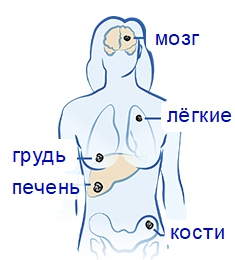
M – метастазы отдалённые:
- M0 – не выявлены.
- M1 – определяются.
Развитие онкологической опухоли проходит 4 ступени:
- 1 этап – раковый узел небольшой, обладает чёткими границами от неизменённых клеток. Находится в слизистой и подслизистой тканях. Лимфатические регионарные узлы не поражаются, отдалённого метастазирования нет.
- 2 этап – узелковое образование до 5 см. Злокачественное развитие обнаруживается в мышечном слое, миометрии, не влияя на клеточную структуру других органов. Начинают встречаться единичные метастазы в лимфоузлах.
- 3 этап – узел разрастается, выходит за границы двенадцатиперстной кишки и начинает поражать ткани рядом расположенных органов. Размер превышает 5 см, определяется множественное метастазирование лимфатической системы.
- 4 этап – новообразование достигает значительных объёмов. Стадия неизлечимая, продолжительность жизни небольшая. Метастазы наблюдаются по всем системам.
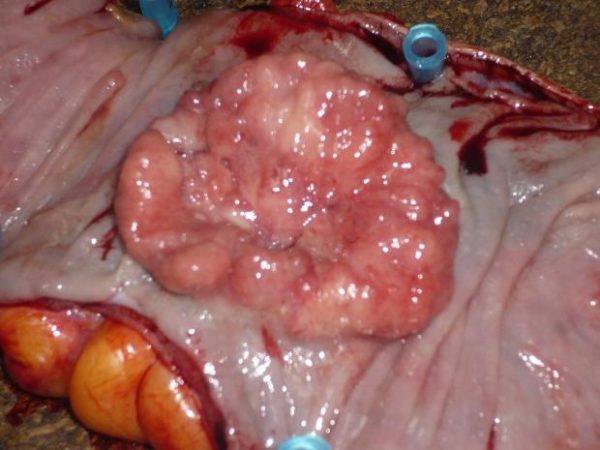
Разновидности
Развитие первичного очага злокачественного узла в 12-перстной кишке наблюдается редко. Как правило, обнаруживается вторичный очаг. Образование узла происходит из клеток эпителия. Классифицируется рак кишки по следующим направлениям: куда растёт, структура гистологии, место расположения опухоли, инвазивная степень в другие ткани и органы.
Онкологические клетки в пищеварительной системе показывают себя по-разному. От направления развития злокачественного процесса выявляют две формы образования:
- Экзофитная – образуется из внутренней ткани органа, прорастает в просвет. В итоге возникает непроходимость кишки – полная или частичная.
- Эндофитная – узел развивается в тканях мышц или миометрия, попадая в брюшную полость через серозную оболочку.
Гистология выявляет следующие заболевания:
- Перстневидноклеточное образование. Название произошло из-за раковых клеток, похожих формой на перстень. Характерные черты заболевания – быстрое развитие с ускоренным процессом образование метастазов. Постановка диагноза затруднена.
- Недиффенцированный узел. Развитие начинается из внутреннего участка двенадцатиперстной кишки. Образование имеет высокую степень злокачественности.
- Лимфосаркома. Для онкопроцесса характерно активное поражение регионарных лимфоузлов. Выявляется у мужчин старше 50 лет.
- Лейомиосаркома. Злокачественное новообразование, неэпителиального происхождения, более 8 см. Активное метастазирование происходит через кровяную систему, попадая в печень, органы брюшины. Диагностируется у пациентов от 40 лет.
- Невринома. Неэпителиальное образование, злокачественного характера. Редкое заболевание двенадцатиперстной кишки, характерно для детского возраста. Медленно развивается, метастазы распространяются на позднем сроке, часто возникают рецидивы.
- Фибросаркома. Образуется опухоль из соединительной ткани, злокачественного характера. Размер достигает 3 см, демонстрирует белый цвет.
- Слизистая аденокарцинома. Возникает из железистых клеток слизистого слоя кишечника. Узел активно растёт в серозной и мышечной ткани, выходит за границы 12-перстной кишки в полость брюшины. Характеризуется скоплением слизистого отделяемого.
Классификация по месту возникновения:
- Рак луковицы 12-перстной кишки. Онкологический узел развивается между тонкой кишкой и желудком. Характеризуется выраженными проявлениями и осложнениями различной сложности.
- Перипапиллярный или периампулярный. Узел образуется в околососочной зоне органа. Выявляется у больных в 75%. Точный диагноз поставить сложно.
- Супрапапиллярный. Опухоль находится в верхней части 12-перстной кишки, обнаруживается в 16% случаев.
- Инфрапапиллярный. Определяется у 9% больных, раковый узел располагается в горизонтальной области тонкого кишечника.
Диагностирование и лечение
Для определения диагноза доктор оценивает возможность возникновения заболевания из-за генетической предрасположенности – выявлялись у родственников доброкачественные или злокачественные опухоли, какие органы были поражены. Первые симптомы рака 12-перстной кишки схожи с раком желудка. Наблюдаются общие признаки – увеличение печени, желчная гипертензия, желтуха, кожный зуд и обесцвечивание кала. Появляется болезненность, почечная и печёночная недостаточность.
Дальнейший приём проходит с оценкой кожных и слизистых покровов, глаз пациента. Затем для диагностирования назначаются лабораторные исследования, которые состоят из:
- Кровяной общий анализ. Снижение показателей гемоглобина, лейкоцитоз, повышение СОЭ считаются первыми признаками злокачественных клеток на ранней стадии болезни.
- Анализ мочи. Изучая жидкость, обращают внимание на превышение нормы белка и наличие кровяных тел, которые у здорового человека не обнаруживаются.
- Онкомаркеры. Для постановки диагноза исследуют антигены СА 72-4, СА 242, РЭА. Увеличение показателей в крови из вены специфических белков указывает на возможное развитие онкологии.
- Изучение кала. Присутствие кровяных выделений указывает на онкологический процесс.

После лабораторных анализов назначаются обследования с применением инструментов. В зависимости от развития болезни, используют один или несколько диагностических методов. К ним относятся:
- Колоноскопия. Процедура выполняется с использованием эндоскопа. Появляется возможность обследовать двенадцатиперстную кишку, оценить состояние, выявить наличие ракового процесса.
- Компьютерная томография. Диагностирование проходит виртуально и дистанционно. Возможно рассмотреть узел, степень развития, поражение близлежащих органов. Для более точного исследования используют МРТ.
- Ирригоскопия. Осуществляется с помощью рентгена и контрастной жидкости, введенной в очищенный кишечник. Пациенту выдается капсула с встроенной видеокамерой, которую нужно проглотить. Перемещаясь по пищеварительной системе, она снимает области поражённого органа.
- Биопсия с ЭГДС. Используя эндоскоп, врач изучает пищевод, желудок, 12-перстную кишку, оценивает их состояние. Затем берутся кусочки ткани с необходимых участков для гистологического исследования.
Болезнь развивается в четыре этапа.
Для 1 стадии характерна небольшая опухоль, расположенная в подслизистом или слизистом слое двенадцатиперстной кишки. Метастазирования нет.
2 стадия характеризуется вросшей опухолью в мышечную ткань, не затрагивая соседние органы. Присутствуют одиночные метастазы в лимфоузлах.
3 стадия начинается с увеличения узла, врастает в другие органы. Может быть небольшая опухоль с множественными метастазами.
4 стадия характеризуется метастазированием дальних органов, объём опухоли разный.
Для лечения рака используют хирургическое вмешательство, с дальнейшим применением химиотерапии и облучения, чтобы избежать распространения метастазов и повторного возникновения заболевания.
- Хирургическая операция проходит с иссечением поражённого участка органа, захватывая немного здоровых тканей. Лечение подходит всем, кто не достиг возраста 75 лет и не имеет последние стадии развития онкологии. На 3 и 4 этапе болезни узел практически не удаляется. Из-за операции может возникнуть иммунодефицит, что приводит к повторному росту узла и разрастанию в другие органы.
- Лучевая терапия. Злокачественное образование лечится с применением ионизирующей радиации, которая тормозит процесс размножения раковых клеток. Метод помогает не допустить рецидивов и метастазов. Назначается на всех стадиях развития болезни. Подходит для лечения и паллиативного поддержания жизни человека.
- Химиотерапия. Процедура проходит с использованием химиопрепаратов для уничтожения онкологических клеток. Медикаменты поступают в организм под наблюдением медицинских специалистов. Имеет ряд побочных явлений, негативно влияет на самочувствие пациента.
- Использование народных средств возможно после назначения врача. Их вводят для облегчения состояния после химиотерапии, усиления результата лечения после операции.
Перед лечением больного информируют о возможных проявлениях после оперативного вмешательства. К таким осложнениям относятся спайки в пищеварительной системе, метастазирование в поджелудочный орган и печени, перитонит, анорексия, побочные явления после облучения и химиотерапии.
В дальнейшем пациент должен проходить колоноскопию раз в год, УЗИ (каждые 4 месяца), анализ каловых масс, рентгенографию дыхательных путей – на протяжении пяти лет, каждые полгода.
Человек после операции теряет возможность нормально принимать пищу. Составляется индивидуальная диета, предписывается соблюдение питьевого режима.
Не допускаются физические нагрузки, стрессовые ситуации, пребывание на солнце – до полного восстановления организма после лечения рака. Любая причина может спровоцировать рецидив.
Продолжительность жизни зависит от стадии болезни. Диагностирование на начальных этапах развития даёт шанс на выживаемость более 5 лет. Постановка диагноза и оперативное лечение на 3 и 4 стадиях сокращает благоприятный исход в несколько раз. Излечиваются от болезни и живут после удаления части кишечника только единицы. Паллиативное лечение временно облегчает состояние, продлевает жизнь на несколько месяцев.
Рак 12-перстной кишки относится к заболеваниям, которые трудно вылечить. В профилактических целях желательно регулярно проходить медосмотр с консультацией онколога. Нужно чаще обращать внимание на симптомы ЖКТ, чтобы захватить развитие болезни на раннем этапе.

Опухоли кишечника – это новообразования, формирующиеся из любого отдела этого органа. Наиболее часто страдает тонкая, толстая, сигмовидная и слепая кишка. Подобная проблема преимущественно поражает лиц старше 50 лет, но это вовсе не означает, что она не может возникнуть у людей других возрастных категорий.
На сегодняшний день точные причины формирования как злокачественных, так и доброкачественных образований остаются неизвестными. Однако гастроэнтерологи выделяют ряд предрасполагающих источников, среди которых хронические недуги ЖКТ, многолетнее злоупотребление вредными привычками и неправильное питание.
Любая опухоль кишечника опасна тем, что она на протяжении длительного промежутка времени может протекать совершенно бессимптомно. В перечень наиболее часто встречающихся симптомов включает в себя боли и вздутие живота, расстройство стула, тошноту и рвоту.
Существует несколько способов, как проверить тонкий кишечник, толстую, сигмовидную и слепую кишку на наличие новообразований, но все они носят инструментальный характер. Дополнительно в диагностике используются лабораторные тесты и тщательный осмотр больного.
Лечение патологии в любом случае требует проведения хирургического вмешательства. Это объясняется тем, что если не будет совершена операция, то доброкачественные образования могут трансформироваться в рак, а злокачественные – дать большое количество метастаз, что чревато летальным исходом.
Этиология
Механизм развития и основные факторы того, что формируются опухоли кишечника, в настоящее время остаются неизвестными, несмотря не большое количество научных изысканий в этой области.
Тем не менее, существует множество факторов риска, в значительной степени повышающих вероятность формирования новообразования в полости кишечника у женщин или мужчин. Таким образом, провокаторами могут выступать:
- язвенная болезнь;
- колиты и энтериты;
- патологическое влияние гельминтов, паразитов или простейших;
- широкое разнообразие кишечных инфекций, протекающих как в острой, так и в хронической форме;
- болезнь Крона;
- дивертикулит;
- хронические запоры (может развиваться опухоль слепой кишки);
- нерациональное питание, а именно пристрастие к жирной и острой пище, а также недостаток в рационе клетчатки;
- целиакия;
- наличие в истории болезни любых аутоиммунных патологий, при которых иммунная система вырабатывает атакующие антитела против собственных клеток и тканей;
- злоупотребление спиртными напитками и многолетнее выкуривание сигарет;
- недостаточная физическая активность человека, что может произойти из-за обездвиживания больного на фоне тяжелых недугов, специфических условий труда или банальной лени - может развиваться опухоль тонкого кишечника;
- проникновение канцерогенов, ядов или химических веществ внутрь человеческого организма.
Одно из основных мест в возникновении злокачественных или доброкачественных образований с локализацией в том или ином отделе кишечника занимает генетическая предрасположенность. Зная о том, что одному из близких родственников был поставлен подобный диагноз, человек может самостоятельно обеспечить себе благоприятный прогноз. Для этого необходимо лишь несколько раз в год проходить полное инструментальное обследование в медицинском учреждении.
Также стоит отметить, что основную группу риска составляют лица старше 40 лет. Примечательным является еще и то, что наиболее часто от такой проблемы страдают представители сильной половины человечества.
Классификация
Каждая их групп новообразований кишечника у женщин и мужчин имеет несколько собственных классификаций. Например, доброкачественная опухоль толстого кишечника делится на несколько видов, среди которых:
- полипы – их возникновение считается предраковым состоянием, поскольку они наиболее часто склонны к озлокачествлению. В свою очередь они бывают аденоматозными (среди них стоит выделить трубчатые, ворсинчатые и трубчато-ворсинчатые аденомы), гиперпластическими и воспалительными. В данную категорию также стоит отнести гамартомы;
- ворсинчатая опухоль;
- диффузный полипоз – бывает истинным (семейным) и вторичным;
- лейомиома – состоит из гладких мышечных тканей;
- лимфома – происходит из лимфатической ткани;
- лимфангиома – включает в себя лимфатические сосуды;
- гемангиома – формируется из кровеносных сосудов;
- липома ободочной кишки, состоящая из жировой ткани.

Наиболее частыми образованиями доброкачественного характера приято считать полипы, которые в зависимости от своего количества бывают:
- одиночными;
- множественными;
- диффузными.
Полностью аналогичной классификацией обладает опухоль сигмовидной кишки, а также если поражается другой отдел толстого кишечника - например, прямая, ободочная или слепая кишка.
Злокачественные новообразования толстого кишечника у женщин и мужчин представлены:
- колоректальным раком;
- леймиосаркомой, возникающей из гладких мышц;
- ангиосаркомой, состоящей из кровеносных сосудов;
- колоректальными лимфомами;
- злокачественной неврилемоммой – образуется из оболочки нервов.
Помимо этого, существует несколько степеней прогрессирования подобного заболевания:
- 1 стадия – опухоль небольших размеров, обладает четкими контурами, а также прорастает в слизистый и подслизистый слой. Регионарные метастазы – отсутствуют;
- 2 стадия – наблюдается поражение мышечного слоя этого органа, но без перехода на соседние сегменты. В лимфатических узлах могут присутствовать единичные метастазы;
- 3 стадия – образование выходит за пределы толстой кишки, врастает в соседние внутренние органы и дает множественные метастазы;
- 4 стадия – отличается присутствием большого количества отдаленных метастаз.

Злокачественная опухоль тонкого кишечника может протекать в таких видах:
- аденокарцинома;
- карциноидная опухоль;
- лимфома;
- лейомиосаркома.
Образования в кишечнике у женщин или мужчин проходят 4 стадии развития, которые полностью совпадают с вышеуказанными этапами прогрессирования.
Классификация доброкачественных опухолей тонкого кишечника объединяет в себе:
- лейомиому – диагностируется примерно у каждого 3 пациента, у которого возникают характерные признаки;
- аденому и полипы – встречаются в среднем в 20% случаев;
- ангиому – встречаемость составляет 12%;
- фиброму – диагностируется у 6% пациентов;
- шванному – составляет лишь 3% среди всех опухолей доброкачественного течения.
Любые новообразования, в том числе ворсинчатая опухоль, имеют несколько вариантов своего роста:
- экзофитный – в просвет кишечника;
- эндофитный – в стенку кишки.
В зависимости от количества развивающихся образований по отношению к кишечнику они бывают единичными и множественными.
Симптоматика
Доброкачественная и злокачественная опухоль кишечника будет несколько отличаться по своей клинической картине. Однако общим фактором является то, что на протяжении довольно длительного времени какие-либо признаки могут полностью отсутствовать. Именно поэтому они зачастую являются диагностической неожиданностью – это означает, что диагноз ставят во время профилактического обследования или в процессе диагностирования совершенно иного недуга.
Доброкачественная опухоль кишечника симптомы имеет следующие:
- болевые ощущения во время акта дефекации;
- ощущение неполного опорожнения и переполненности кишечника;
- боли и дискомфорт в боковых отделах передней стенки брюшной полости – они зачастую носят схваткообразный характер, а утихают после приема медикаментов, применения грелки или при опорожнении кишечника;
- чередование запоров и упорной диареи;
- появление прожилок крови в фекалиях;
- приступы тошноты, заканчивающиеся рвотными позывами. Стоит отметить, что рвота далеко не всегда приносит облегчение самочувствия больного;
- увеличение размеров живота;
- ложные позывы к опорожнению кишечника.
Особенностью доброкачественной опухоли кишечника является то, что у человека не наблюдаются признаки раковой интоксикации, среди которых:
- быстрая утомляемость и постоянная слабость;
- обильное потоотделение;
- отвращение к пище;
- снижение массы тела;
- головокружения и головные боли;
- расстройство сна;
- сухость в ротовой полости;
- бледность кожи, в некоторых случаях она может принимать желтоватый или синюшный оттенок;
- незначительное повышение температурных показателей до 37 градусов.
Злокачественная опухоль толстой кишки в своей симптоматической картине имеет ранние и поздние клинические проявления. Так, на ранних стадиях прогрессирования отмечается присутствие:
- болей во время опорожнения кишечника;
- появление примесей крови и слизи в каловых массах;
- болевых ощущений в области живота;
- малокровия;
- расстройства стула.

На поздних стадиях рак, при котором поражается сигмовидная кишка или любой другой отдел кишечника, представлен следующими симптомами:
- слабостью и повышенной утомляемостью;
- обильным потоотделением;
- кишечной непроходимостью;
- снижением сопротивляемости иммунной системы;
- сонливостью днем и отсутствием сна ночью
- психической заторможенностью;
- депрессивным состоянием;
- головными болями и головокружениями;
- отсутствием аппетита, что может привести к анорексии или кахексии;
- цианозом, желтушностью и бледностью кожных покровов;
- сухостью слизистой носа, рта и глаз;
- постоянной тошнотой с приступами упорной рвоты;
- урчанием и чувством распирания в животе;
- тяжестью и вздутием эпигастральной области;
- повышением температуры тела.
Опухоль толстой кишки симптомы указанные выше, необходимо относить как к взрослым, так и к детям, единственным отличием будет выступать интенсивность выраженности внешних проявлений.
Диагностика
Поставить правильный диагноз может только клиницист, основываясь на данных инструментальных обследований, которые составляют основу диагностических мероприятий. В дополнение к ним необходимо проведение лабораторных исследований и манипуляций первичной диагностики, среди которых:
- ознакомление с историей болезни не только пациента, но и его близких родственников – для установления влияния генетической предрасположенности;
- сбор и анализ жизненного анамнеза – для поиска того, какой фактор предрасполагающий фактор повлиял на проявление симптомов опухоли кишечника;
- пальпация передней стенки брюшной полости;
- оценка состояния кожных покровов и внешнего вида больного;
- детальный опрос пациента – для выяснения того, с какой интенсивностью выражаются признаки патологии, что может указать на степень тяжести ее протекания.
Поскольку опухоль сигмовидной кишки симптомы имеет неспецифические, как и при любой иной локализации в кишечнике, то необходимы дополнительные диагностические процедуры.
Среди лабораторных исследований выделяют:
- общеклинический анализ крови и мочи;
- биохимию крови;
- микроскопические изучения каловых масс на скрытую кровь;
- тесты на онкомаркеры;
- генетические пробы.
Наиболее информативными в диагностировании опухолей кишечника у женщины или мужчины выступают такие инструментальные процедуры:
- рентгенография грудины;
- ультрасонография брюшной полости;
- ЭФГДС;
- ирригоскопия;
- ректороманоскопия;
- КТ и МРТ;
- эндоскопическая биопсия с последующим лабораторным изучением биоптата;
- колоноскопия.

Если сформировалась ворсинчатая опухоль или любой другой тип образования в кишечнике, то может потребоваться консультация онколога, терапевта и проктолога.
Лечение
Единственным способом полностью избавиться от патологии является хирургическое удаление опухоли. В зависимости от места локализации и объемов злокачественного или доброкачественного новообразования резекция может быть осуществлена несколькими способами:
- эндоскопически – в таких случаях на передней стенке брюшной полости делают 3-4 небольших надрезов, в которые вводят эндоскопические и хирургические инструменты. Операция при этом контролируется через монитор УЗИ;
- полостным методом – через большой разрез на животе.
Во время хирургического вмешательства частично или полностью удаляют пораженный сегмент кишечника, а также те ткани или внутренние органы, которые подверглись метастазированию.
Помимо этого, лечение в обязательном порядке должно включать в себя химиотерапию и лучевую терапию – такие методики проводятся как до, так и после операции.
Возможные осложнения
Доброкачественное поражение толстого или тонкого кишечника симптомы чего могут иметь незначительную степень выраженности, нередко приводит к таким последствиям:
- скрытое внутреннее кровоизлияние;
- озлокачествление опухоли;
- перитонит;
- непроходимость кишечника;
- острая форма энтероколита;
- малокровие;
- формирование каловых конкрементов.
В тех ситуациях, когда слепая кишка или любой другой отдел кишечника подвергся злокачественному образованию, не исключается вероятность развития:
- обширных отдаленных метастаз с поражением жизненно важных органов;
- перфорации опухоли;
- крайней степени истощения;
- перитонита;
- желтухи;
- анемии;
- внутренних кровотечений.
Профилактика и прогноз
Чтобы не возникла ворсинчатая опухоль или иные новообразования в кишечнике, следует придерживаться общих правил профилактики, поскольку специфических рекомендаций не существует.
Таким образом, профилактические мероприятия включают в себя:
- полный отказ от вредных привычек;
- умеренную физическую активность;
- правильное и полноценное питание;
- использование индивидуальных средств защиты при работе с токсическими веществами;
- раннее выявление и лечение любых хронических недугов ЖКТ;
- регулярное прохождение профилактического осмотра в клинике.
Доброкачественное поражение сигмовидной кишки прогноз имеет благоприятный, ровно как и локализация таких опухолей в других отделах кишечника. Что касается злокачественных образований, то главными факторами исхода выступают симптомы и лечение. При диагностировании рака на 1 стадии пятилетняя выживаемость составляет примерно 80%, в то время как обнаружение недуга на 4 стадии всего лишь 10%. Помимо этого, не стоит забывать про то, что признаки болезни могут возникнуть вновь, а это говорит о рецидиве.
Читайте также:

