Опухоль в глазу при глаукоме
А.Ф. Бровкина
Отдел офтальмоонкологии и радиологии МНИИ ГБ им. Гельмгольца
Secondary glaucoma in intraocular tumors
A.F. Brofkina
Author investigates pathogenesis of several intraocular tumors, and proposes new method of operative treatment of glaucoma during these conditions.
При внутриглазных опухолях возможно развитие глаукомы, которая всегда монолатеральна, нередко сопровождается гифемой, высокое внутриглазное давление (ВГД) не контролируется ни медикаментозно, ни хирургически. Чем же это обусловлено? Рассмотрим проблему с учетом локализации опухоли и характера ее роста.
Опухоли радужки представлены в большей части случаев лейомиомой, меланомой и метастазами. Первый тип опухоли относится к доброкачественным новообразованиям. Вторичная глаукома развивается только при больших лейомиомах, занимающих до половины или более окружности радужки. ВГД поднимается постепенно, может сопровождаться гифемой. Причиной повышения его является инфильтрация опухолевыми массами трабекулярного аппарата. Давление в таких глазах поднимается медленно, характерно длительное сохранение зрительных функций, что позволяет сохранять глаза длительное время. Мы наблюдали больных, у которых глаукоматозная экскавация развилась через 8-10 лет после первых признаках повышения ВГД. К этому времени опухоль инфильтрировала структуры угла передней камеры (УПК) практически по всей его окружности, а на глазном дне наблюдалась типичная глаукоматозная атрофия зрительного нерва с глубокой краевой экскавацией. Поскольку опухоли растут крайне медленно, повышение внутриглазного давления при них признак поздней диагностики. Следует подчеркнуть, что высокое внутриглазное давление является противопоказанием для локального удаления опухоли.
Меланомы радужки сопровождаются гетерохромией, характеризуются достаточно быстрым ростом, вторичная глаукома при них встречается у 7% обращающихся к врачу больных [6].
Анулярная меланома радужки, описанная в 1896 г. профессором Ф. Евецким, как кольцевая саркома, длительно растет бессимптомно. Появление гетерохромии заставляет больного обратиться к врачу. В это период отмечается сглаженность рисунка радужки, за счет прорастания ткани радужки опухолью, не дифференцируются ее крипты. Поверхность радужки приобретает шагреневый вид, она становится ригидной. Врастая в структуры УПК и цилиарное тело, анулярная меланома рано приводит к повышению ВГД. И в нашей практике и в литературе [4] известны случаи, когда больных неоднократно оперировали по поводу односторонней глаукомы, а диагноз опухоли ставили только тогда, когда через фильтрационные отверстия опухоль выходила под конъюнктиву и за ее пределы.
Метастатические поражения радужки диагностируются достаточно рано за счет особенностей анамнеза и клинической картины: опухоль чаще локализуется по всей поверхности радужки, растет очень быстро. В результате рыхлой связи между опухолевыми клетками, последние легко смываются с поверхности опухоли, образуя псевдопреципитаты и псевдогипопион, облитерирующий УПК. На поверхности опухоли много новообразованных сосудов. Как правило, все метастазы радужки сопровождаются неконтролируемой вторичной глаукомой с болевым синдромом. Метастатическая опухоль радужки может симулировать иридоциклит с высоким давлением, который не реагирует на противовоспалительную медикаментозную терапию.
Меланома цилиарного тела растет медленно со скрытой клинической картиной. В начале роста меланомы в цилиарном теле можно констатировтать гипотонию на стороне опухоли (разница ВГД на обоих глазах достигает 45 мм. рт. столба). Достигая больших размеров, опухоль смещает впереди хрусталик и радужку, блокируя структуры УПК, может появляться неоваскуляризация радужки.
Вторичная глаукома при меланоме хориоидеи по данным литературы встречается от 2% до 7% [3,7]. Патогенез развития вторичной глаукомы при меланоме хориоидеи сложен. В каждом случае в ее развитии принимает участие не одна, а несколько причин. К ним относятся закрытие УПК смещенной кпереди иридохрусталиковой диафрагмой, закрытие УПК белковыми фракциями, элементами крови, опухолевыми клетками. В развитии вторичной глаукомы при хориоидальной меланоме нельзя полностью исключить сдавление вортикозной вены опухолевыми эмболами, играет роль и рецессия УПК, механизм развития которой при увеальной меланоме до конца не раскрыт. Внутриглазная гипертензия при этом развивается в результате блокады оттока внутриглазной жидкости. Исследования, проведенные в нашей клинике, свидетельствуют, что появление внутриглазной гипертензии зависит от размеров меланомы хориоидеи. При больших опухолях возникает целый ряд причин, в совокупности приводящих к вторичной глаукоме. К ним относятся застойные изменения в хориоидее, токсическое действие самой опухоли, оседающих в структурах УПК продуктов распада опухоли и пигмента. Формирующийся под сетчаткой белковый экссудат смещает кпереди стекловидное тело, иридохрусталиковую диафрагму. Результатом действия описанных причин оказывается блокада УПК. Токсическое набухание хрусталика в сочетании с задними синехиями приводит к формированию нового компонента зрачкового блока. Таким образом, появление вторичной глаукомы при внутриглазных опухолях поздний симптом, свидетельствующий о давности заболевания и его запущенности.
Начиная с 60-70х годов прошедшего столетия при начальных внутриглазных опухолях начало развиваться новое направление органосохранное лечение, сутью которого является удаление или разрушение опухоли с помощью физических средств (облучение контактное или наружное, лазерное, криоразрушение). Получены положительные результаты: удается в большинстве случаев добиться регрессии опухоли и увеличения продолжительности жизни больных.
При лучевом разрушении опухоли (брахитерапия или облучение опухоли узким медицинским пучком) вторичная глаукома развивается тем чаще, чем большая площадь сетчатки подвергается облучению. По нашим данным частота внутриглазной гипертензии составляет 12%-23% [1,3]. Какова причина ее появления? Проведенные ранее гистологические исследования энуклеированных глаз позволили выявить два механизма развития постлучевой вторичной глаукомы [2]. При облучении опухоли, локализующейся до экватора обнаружена облитерация фильтрационного аппарата не только на стороне облучения, но и на противоположной. Межтрабекулярные щели заполнены пигментным шлаком и пролиферирующими эндотелиальными клетками, цилиарное тело отечно, гиперемировано, цилиарные отростки частично атрофированы. При наружном облучении в радужке в зоне облучения наблюдается постлучевой фиброз [2]. Развивающиеся постлучевые изменения в переднем отрезке глаза обусловлены лучевым иридоциклитом, который сопровождается выбросом пигмента и скоплением его в структурах УПК, появлением задних синехий и ригидности радужки в результате ее атрофии. Достаточно успешным методом профилактики постлучевой вторичной глаукомы этого типа может быть профилактическая лазерная иридэктомия, которая производится в контрлатеральном облучению квадранте за 12-14 дней до облучения [1].
Неоваскулярная глаукома развивается при облучении больших опухолей в постэкваториальной области или после эндорезекции опухолей [5]. Одной из причин такой гипертензии является неоваскуляризация радужки, возникновение которой объясняют постлучевой ишемией сетчатки на фоне запустевающих капилляров. Образующиеся вазоформативные комплексы в сетчатке и служат базисом для образования мелких сосудистых конгломератов, появляющихся вначале по зрачковому краю, затем по всей ее поверхности. Закрытие УПК элементами новообразованных сосудов, сморщивание соединительной ткани, распространяющейся по их ходу, ведет к повышению ВГД. Подобная гипотеза патогенеза неоваскулярной глаукомы послужила основанием для использования панретинофотокоагуляции для профилактики неоваскуляризации радужки не только при диабетической ретинопатии, но и после лучевой терапии увеальных меланом.
1. Бровкина А.Ф., Зарубей Г.Д. Лечение цилихориоидальных меланом узким медицинским протонным пучком //Вестн.Офтальмол.1986.№3. C.30-33
2.Бровкина А.Ф., Каплина А.В., Зарубей Г.Д. Постлучевая вторичная глаукома и меры ее профилактики //Вестн.офтальмол.1991.№5.С.16-20
3. Бровкина А.Ф. //Офтальмоонкология.2002.431С.
4.Grossniklaus H.,Birown R., Stulting R. Iris melanoma seeding through a trabeculectomiy // Arch.Ophthalmol.1990.V.108. №6.P.12871290
5.Domato B.Endoresection of choroidal melanoma // Br.J.Ophthalmol.1998.V.82. P.213-218
6.Shields Cl, Shields J. Prevalence and mechanisms of secondary intraocular pressure elevation in eyes with intraocular tumors // ophthalmology.1987.V.94.P.839.
7. Shields Cl., Shields J., Shields M. // The glaucomas. Clinical science.mosby.St.Louis.1996.P.1131-1139
Медицинский эксперт статьи

Признаки и симптомы глаукомы зависят от вида и стадии развития глаукоматозного процесса в глазном яблоке.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Острый приступ глаукомы
Острый приступ глаукомы может развиться в любой стадии заболевания. Острый приступ глаукомы может разыграться без каких-либо внешне видимых причин. В других случаях появлению острого приступа глаукомы способствуют сильное душевное потрясение, инфекционное заболевание, погрешности в еде или питье, ошибочное закапывание в глаз атропина или другого средства, расширяющего зрачок. Поэтому при лечении пожилых больных, склонных к повышению внутриглазного давлен и я, необходимо воздерживаться от назначения этих средств.
Острый приступ глаукомы на здоровом глазу часто возникает без каких-либо на то причин.
Начинается внезапно, чаще всего ночью или в утренние часы. Возникает резкая боль в глазу, орбите. Головная боль сопровождается рвотой, общей слабостью организма. Больные лишаются сна и аппетита. Такие общие симптомы острого приступа глаукомы могут быть причиной диагностических ошибок.
Сопровождается резко выраженными явлениями со стороны глаза: отек век и конъюнктивы, часто появляется слезотечение.
Спровоцировать острый приступ глаукомы могут стрессовые ситуации, пребывание в темноте, длительная работа в наклонной позе, закапывание в глаз мидриатиков, побочные действия некоторых медикаментов общего пользования.
В глазу появляются сильные боли, иррадиирующие в соответствующее надбровье или половину головы. Глаз красный, резко усиливается сосудистый рисунок на конъюнктиве и склере. Роговица выглядит шероховатой, тусклой, мутноватой по сравнению с прозрачной, блестящей здоровой роговицей; сквозь помутневшую роговицу виден широкий овальный зрачок, который не реагирует на свет. Радужка меняет слой цвет (как правило, становится зеленовато-ржавой), рисунок ее сглажен, нечеток. Передняя камера либо очень мелкая, либо вообще отсутствует, что можно разглядеть при фокальном (боковом) освещении. Пальпация такого глаза болезненна. Кроме того, ощущается каменистая плотность глазного яблока. Зрение резко снижено, больному кажется, что перед глазом густой туман, вокруг источников света видны радужные круги. Внутриглазное давление повышается до 40-60 мм рт. ст. В результате сужения части сосудов развиваются явления очагового или секторального некроза стромы радужки с последующим асептическим воспалением. Образованием задних синехий но краю зрачка, гониосинехий, деформацией и смещением зрачка. Нередко из-за сильных болей в глазу в связи со сдавлением чувствительных нервных волокон существенно повышается артериальное давление, появляются тошнота, рвота. По этой причине данное клиническое состояние ошибочно расценивают как гипертонический криз, динамическое нарушение мозгового кровообращения или пищевое отравление. Такие ошибки приводят к тому, что пациенту слишком поздно начинают снижать внутриглазное давление, когда нарушения в зрительном нерве становятся необратимыми и приводят к развитию хронической закрытоугольной глаукомы с постоянно повышенным внутриглазным давлением.

[10], [11], [12], [13], [14], [15]
Открытоугольная глаукома
Открытоугольная глаукома чаще всего начинается и прогрессирует незаметно для больного, который не испытывает никаких неприятных ощущений и обращается к врачу только тогда, когда появляются грубые нарушения зрительных функций (развитая или далеко зашедшая стадии), в этих стадиях добиться стабилизации процесса становится очень трудно, если вообще возможно.
Открытоугольную глаукому можно спутать с катарактой, оставить больного без лечения и допустить развитие неизлечимой слепоты.
При катаракте внутриглазное давление нормальное, а при исследовании в проходящем свете ослабляется розовое свечение зрачка и на его фоне можно различить черные штрихи, пятна более интенсивных помутнений.
Подострый приступ первичной закрытоугольной глаукомы
Подострый приступ первичной закрытоугольной глаукомы протекает в более легкой форме, если угол передней камеры закрывается не на всем протяжении или недостаточно плотно. При подострых приступах не развивается странгуляция сосудов и не возникают некротические и воспалительные процессы в радужке. Больные обычно жалуются на затуманивание зрения и появление радужных кругов при взгляде на свет. Боль в глазном яблоке слабо выражена. При осмотре отмечаются легкий отек роговицы, умеренное расширение зрачка, гиперемию эписклеральных сосудов. После подострого приступа не происходит деформации зрачка, сегментарной атрофии радужки, образования задних синехий и гониосинехий.
Застойная форма глаукомы
Для застойной формы глаукомы характерно появление ранних субъективных признаков, что облегчает и раннюю диагностику заболевания. В начальной стадии больные жалуются на затуманивание зрения, появление радужных кругов, неприятные ощущения, иногда легкую боль в области глаза, изменение рефракции - появление близорукости. Часто эти симптомы появляются после эмоциональных стрессов, умственных и физических перегрузок. Причиной этих жалоб является кратковременное повышение внутриглазного давления, вызывающее преходящие, нестойкие изменения в переднем отрезке глаза.
В начальных стадиях застойной глаукомы еще нет никаких органических изменений органа зрения. Периоды подъема внутриглазного давления кратковременны, поэтому при обследовании больных острота зрения, поле зрения не изменены, нет изменений и со стороны зрительного нерва. Начальный период длится от нескольких дней до года.
С течением времени повышение внутриглазного давления повторяется чаще, периоды повышенного внутриглазного давления удлиняются, глаукома переходит в стадию выраженной застойной глаукомы. В этой стадии появляются стойкие объективные изменения в переднем отрезке глаза, обнаруживается нарушение зрительных функций.

[16]
Простая глаукома
Простая глаукома встречается гораздо реже, чем застойная форма глаукомы: в 4-5% случаев по отношению к застойной. Протекает без объективных изменений в переднем отрезке глаза. Болезнь начинается незаметно, так что больные очень часто не подозревают, что у них один глаз поражен, и обнаруживают это случайно.
Внешний вид глаз при простой глаукоме нормален: явления раздражения отсутствуют полностью, изредка можно отметить несколько расширенные вены и слегка расширенный и слабо реагирующий на свет зрачок. Основной признак глаукомы - повышение внутриглазного давления - при простой глаукоме может оказаться лишь слабо выраженным.
Часто при первом исследовании внутриглазное давление оказывается нормальным, и только путем повторного и систематического измерения в разные часы в течение нескольких дней можно установить некоторое повышение и неустойчивость этого давления. В то же время оказывается, что вечером давление значительно ниже, чем утром (разница 5 мм рт. ст. будет говорить в пользу глаукомы).
При простой глаукоме, как и при застойной, постепенно уменьшается поле зрения и падает острота зрения. Так как зрачок светится сероватым цветом и поэтому кажется не совсем чистым, неопытный врач, не владеющий техникой офтальмоскопии, может принять простую глаукому за старческую катаракту. По существу, простая и застойная глаукомы представляют собой одно и то же заболевание, причем эти формы могут переходить одна в другую: застойная глаукома переходит в простую и обратно.
Простая глаукома в отличие от застойной характеризуется ровным, медленным течением, подъемы внутриглазного давления невысоки, резкие колебания внутриглазного давления редки. Но заболевание неуклонно прогрессирует.
Основными симптомами простой глаукомы являются повышение давления, развитие атрофии зрительного нерва с экскавацией его диска, сужение поля зрения и снижение остроты зрения. Отсутствие ранних субъективных ощущений приводит к тому, что больные обращаются к врачу только тогда, когда появляется снижение зрительных функций, т. е, когда уже наступают необратимые изменения. Часто зрение на одном глазу бывает уже совсем утрачено или резко снижено. Позднее обращение больного к врачу соответственно ухудшает прогноз простой глаукомы. При позднем распознавании и нерегулярном лечении глаукомы наступает слепота.
Абсолютная глаукома
Абсолютная глаукома - это исход всех клинических форм глаукомы, протекающих неблагоприятно и заканчивающихся слепотой. Под влиянием постоянно действующего повышенного офтальмотонуса, нарушения циркуляции и обмена веществ в тканях глаза происходят резкие атрофические изменения, функция полностью угасает, глаз тверд, как камень. Иногда начинаются сильнейшие боли. Абсолютная глаукома становится абсолютной болящей глаукомой. В глазу с абсолютной глаукомой отмечаются дистрофические процессы, нередко поражается роговица в виде дистрофического кератита, язв роговой оболочки и т. д. Дистрофические язвы могут инфицироваться, развивается гнойная язва роговицы, часто заканчивающаяся прободением роговицы. При прободении роговицы на глазу с высоким внутриглазным давлением может набухать экспульсивная геморрагия - разрыв длинных задних цилиарных артерий под хориоидеей. При этом все оболочки глазного яблока или часть их под напором крови выталкиваются из глазного яблока.

[17], [18], [19], [20], [21], [22], [23]
Вторичная глаукома
Вторичная глаукома имеет те же стадии и степени компенсации, что и первичная глаукома, но есть и некоторые особенности:
- односторонний процесс;
- может протекать либо как открытоугольная глаукома, либо как закрытоугольная глаукома (т. е. приступообразно);
- инвентированный тип кривой повышения внутриглазного давления (вечерний подъем);
- очень быстро понижаются зрительные функции, в течение 1 года;
- при своевременном лечении понижение зрительных функций обратимо.

Глаукома – это прогрессирующее заболевание, приводящее к необратимой слепоте. В связи с повышенным внутриглазным давлением при глаукоме происходит разрушение клеток сетчатки, атрофируется глазной зрительный нерв, и зрительные сигналы перестают поступать в головной мозг. Человек начинает хуже видеть, нарушается периферическое зрение, в результате чего ограничивается зона видимости.
В настоящее время под глаукомой понимают довольно большую группу заболеваний, зачастую разного происхождения и с разным течением. До сих пор нет единого мнения о том, что является причиной развития этих недугов, однако при отсутствии лечения их исход одинаков – атрофия зрительного нерва и слепота.
Как видит человек с глаукомой


- люди старше 60-70 лет, даже не предъявляющие жалоб на глаза;
- люди после 40 лет, у которых:
- внутриглазное давление находится в верхней границе нормы;
- разница между внутриглазным давлением правого и левого глаз составляет более 5 мм рт. ст.;
- разница между внутриглазным давлением, измеренным утром и вечером, составляет более 5 мм рт. ст.;
- люди с высокой степенью близорукости после 40-50 лет, с высокой степенью дальнозоркости (особенно женщины после 50 лет);
- люди с повышенным внутриглазным давлением, независимо от возраста;
- люди с пониженным (относительно возрастной нормы) артериальным давлением;
- люди с диабетом, эндокринными, нервными и сердечно-сосудистыми заболеваниями;
- люди, перенесшие травмы глаз, воспалительные заболевания (увеиты, иридоциклиты и др.) глаз, операции на глазах;
- родственники (в том числе дальние) больных глаукомой со схожими особенностями строения глаза;
- люди, проходящие длительный курс лечения гормональными препаратами.
Глаукома может возникнуть в любом возрасте, но чаще всего это заболевание развивается у пожилых людей.
1 случай глаукомы примерно на 10000 новорождённых детей.
Первичную глаукому специалисты диагностируют примерно у 0,1% населения.
В этой возрастной группе глаукома наблюдается примерно в 1,5-2% случаев.
По данным Всемирной организации здравоохранения, глаукома является основным заболеванием, при отсутствии своевременного лечения необратимо вызывающим слепоту. Более 5 млн человек потеряли зрение вследствие глаукомы, что составляет 13,5% от всех слепых в мире.
Причины развития глаукомы
В здоровом глазу постоянно поддерживается определенное давление (18-22 мм рт. ст.) благодаря балансу притока и оттока жидкости. При глаукоме такая циркуляция нарушается, жидкость накапливается, и внутриглазное давление начинает расти. Зрительный нерв и другие структуры глаза испытывают повышенную нагрузку, нарушается кровоснабжение глаза. В результате глазной нерв атрофируется, и зрительные сигналы перестают поступать в головной мозг. Человек начинает хуже видеть, нарушается периферическое зрение, в результате чего ограничивается зона видимости – и в итоге может наступить слепота.
Глаукома – необратимое заболевание. Поэтому очень важно начать лечение вовремя.
Формы глаукомы
- Открытоугольная глаукома
- Закрытоугольная глаукома
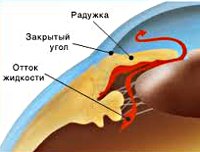
При закрытоугольной форме глаукомы внутриглазная жидкость накапливается из-за того, что нет доступа к естественной дренажной системе глаза, – радужка перекрывает угол передней камеры. В результате чего давление нарастает, и это может привести к острому приступу глаукомы, который сопровождается:
- резкой болью в глазу и соответствующей половине головы;
- явными зрительными нарушениями (затуманивание зрения или его резкое понижение вплоть до полной слепоты);
- покраснение глаза (расширение сосудов переднего отрезка глазного яблока), отек роговицы, уменьшение глубины передней камеры, расширение зрачка и отсутствие его реакции на свет;
- появлением ореолов вокруг источников света.
Врачи-офтальмологи обращают внимание на то, что в результате острого приступа глаукомы возможна внезапная потеря зрения.
Диагностика глаукомы
Чтобы выявить начало заболевания, простого измерения внутриглазного давления недостаточно. Необходимо детально изучить глазное дно и диск зрительного нерва, а также исследовать поля зрения, то есть провести тщательное диагностическое обследование.
- исследование поля зрения (при помощи компьютерного периметра);
- измерение рефракции (способности оптической системы глаза преломлять световые лучи);
- измерение внутриглазного давления;
- ультразвуковые исследования;
- определение глубины передней камеры глаза и толщины хрусталика (так как зачастую причиной высокого давления является смещение или увеличение хрусталика);
- с помощью гониоскопии оценивается строение угла передней камеры, через который осуществляется отток жидкости из глаза.
Также в ходе диагностики обязательно проводится обследование на компьютерном периметре и на анализаторе глазного дна – уникальном приборе, имеющемся в оснащении единичных российских клиник. Это позволяет выявить начальные проявления глаукомы, возникающие до изменений в поле зрения, и вовремя остановить начавшийся патологический процесс.

Мнение эксперта
Гудков Юрий Алексеевич
Врач-офтальмолог высшей категории
Глаукому окружает огромное количество слухов и столько же заблуждений. Одни считают, что в группе риска находятся только пожилые люди, другие уверены, что пропустить первые симптомы заболевания невозможно, третьи и вовсе пытаются лечиться самостоятельно, назначая себе капли для понижения внутриглазного давления или используя народные средства.
В итоге получается, что до приема офтальмолога пациент доходит уже в состоянии, далеком от начальной стадии патологического процесса. Изменения, которые происходят в глазу пациента до обращения в клинику, к сожалению, могут быть необратимыми. Именно поэтому мы рекомендуем регулярно проходить обследование органа зрения каждому пациенту независимо от того, есть ли у него жалобы или видимые симптомы заболевания.
Как бороться с глаукомой?
- Консервативное (медикаментозное) лечение
- Антиглаукомные операции
- Одномоментное лечение глаукомы и катаракты
- Лечение глаукомы у детей
- Экстренная помощь при остром приступе глаукоме
- Что надо знать при глаукоме
Глаукома – хроническая патология глаз, характеризующаяся повышением внутриглазного давления, развитием оптической нейропатии и нарушениями зрительной функции. Клинически глаукома проявляется сужением полей зрения, болью, резью и ощущением тяжести в глазах, затуманиванием зрения, ухудшением сумеречного зрения, в тяжелых случаях слепотой. Диагностика глаукомы включает в себя периметрию, тонометрию и тонографию, гониоскопию, оптическую когерентную томографию, лазерную ретинотомографию. Лечение глаукомы требует использования антиглаукомных капель, применения методов лазерной хирургии (иридотомии (иридэктомии) и трабекулопластики) или проведения антиглаукоматозных операций (трабекулэктомии, склерэктомии, иридэктомии, иридоциклоретракции и др.).
МКБ-10
- Причины глаукомы
- Классификация
- Симптомы глаукомы
- Диагностика глаукомы
- Лечение глаукомы
- Прогноз и профилактика глаукомы
- Цены на лечение
Общие сведения
Глаукома – одно из самых грозных заболеваний глаз, приводящих к потере зрения. Согласно имеющимся данным, глаукомой страдают около 3 % населения, а у 15% незрячих людей во всем в мире глаукома послужила причиной слепоты. В группе риска по развитию глаукомы находятся люди старше 40 лет, однако в офтальмологии встречаются такие формы заболевания, как юношеская и врожденная глаукома. Частота заболевания значительно увеличивается с возрастом: так, врожденная глаукома диагностируется у 1 из 10-20 тыс. новорожденных; в группе 40-45-летних людей – в 0,1% случаев; у 50-60-летних – в 1,5% наблюдений; после 75 лет – более чем в 3% случаев.

Причины глаукомы
Изучение механизмов развития глаукомы позволяет говорить о мультифакторном характере заболевания и роли порогового эффекта в ее возникновении. То есть для возникновения глаукомы необходимо наличие ряда факторов, которые в сумме вызывают заболевание.
Патогенетический механизм глаукомы связан с нарушением оттока внутриглазной жидкости, играющей ключевую роль в обмене веществ всех структур глаза и поддержании нормального уровня ВГД. В норме вырабатываемая ресничным (цилиарным) телом водянистая влага скапливается в задней камере глаза – щелевидном пространстве, расположенным позади радужки. 85-95% ВГЖ через зрачок перетекает в переднюю камеру глаза – пространство между радужкой и роговицей. Отток внутриглазной жидкости обеспечивается особой дренажной системой глаза, расположенной в углу передней камеры и образованной трабекулой и шлеммовым каналом (венозным синусом склеры). Через эти структуры ВГЖ оттекает в склеральные вены. Незначительная часть водянистой влаги (5-15%) оттекает дополнительным увеосклеральным путем, просачиваясь через ресничное тело и склеру в венозные коллекторы сосудистой оболочки.
Для поддержания нормального ВГД (18- 26 мм рт. ст.) необходим баланс между оттоком и притоком водянистой влаги. При глаукоме это равновесие оказывается нарушенным, в результате чего в полости глаза скапливается избыточное количество ВГЖ, что сопровождается повышением внутриглазного давления выше толерантного уровня. Высокое ВГД, в свою очередь, приводит к гипоксии и ишемии тканей глаза; компрессии, постепенной дистрофии и деструкции нервных волокон, распаду ганглиозных клеток сетчатки и в конечном итоге – к развитию глаукомной оптической нейропатии и атрофии зрительного нерва.
Развитие врожденной глаукомы обычно связано с аномалиями глаз у плода (дисгенезом угла передней камеры), травмами, опухолями глаз. Предрасположенность к развитию приобретенной глаукомы имеется у людей с отягощенной наследственностью по данному заболеванию, лиц, страдающих атеросклерозом и сахарным диабетом, артериальной гипертонией, шейным остеохондрозом. Кроме этого, вторичная глаукома может развиваться вследствие других заболеваний глаз: дальнозоркости, окклюзии центральной вены сетчатки, катаракты, склерита, кератита, увеита, иридоциклита, прогрессирующей атрофии радужки, гемофтальма, ранений и ожогов глаз, опухолей, хирургических вмешательств на глазах.
Классификация
По происхождению различают первичную глаукому, как самостоятельную патологию передней камеры глаза, дренажной системы и ДЗН, и вторичную глаукому, являющуюся осложнением экстра- и интраокулярных нарушений.
В соответствии с механизмом, лежащим в основе повышения ВГД, выделяют закрытоугольную и открытоугольную первичную глаукому. При закрытоугольной глаукоме имеет место внутренний блок в дренажной системе глаза; при открытоугольной форме – угол передней камеры открыт, однако отток ВГЖ нарушен.
В зависимости от уровня ВГД глаукома может протекать в нормотензивном варианте (с тонометрическим давлением до 25 мм рт. ст.) или гипертензивном варианте с умеренным повышением тонометрического давления (26- 32 мм рт. ст.) либо высоким тонометрическим давлением ( 33 мм рт. ст. и выше).
По течению глаукома может быть стабилизированной (при отсутствии отрицательной динамики в течение 6 месяцев) и нестабилизированной (при тенденции к изменениям поля зрения и ДЗН при повторных обследованиях).
По выраженности глаукомного процесса различают 4 стадии:
- I (начальная стадия глаукомы) – определяются парацентральные скотомы, имеется расширение оптического диска, экскавация ДЗН не доходит до его края.
- II (стадия развитой глаукомы) – поле зрения изменено в парцентральном отделе, сужено в нижне- и/или верхневисочном сегменте на 10° и более; экскавация ДЗН носит краевой характер.
- III (стадия далеко зашедшей глаукомы) – отмечается концентрическое сужение границ поля зрения, выявляется наличие краевой субтотальной экскавации ДЗН.
- IV (терминальная стадия глаукомы) – имеет место полная утрата центрального зрения либо сохранность светоощущения. Состояние ДЗН характеризуется тотальной экскавацией, деструкцией нейроретинального пояска и сдвигом сосудистого пучка.
В зависимости от возраста возникновения выделяют глаукому врожденную (у детей до 3-х лет), инфантильную (у детей от 3-х до 10-ти лет), ювенильную (у лиц в возрасте от 11-ти до 35-ти лет) и глаукому взрослых (у лиц старше 35-ти лет). Кроме врожденной глаукомы, все остальные формы являются приобретенными.
Симптомы глаукомы
Клиническое течение открытоугольной глаукомы, как правило, бессимптомное. Сужение поля зрения развивается постепенно, иногда прогрессирует в течение нескольких лет, поэтому нередко пациенты случайно обнаруживают, что видят только одним глазом. Иногда предъявляются жалобы на затуманивание взгляда, наличие радужных кругов перед глазами, головную боль и ломоту в надбровной области, снижение зрения в темноте. При открытой глаукоме обычно поражаются оба глаза.
В течении закрытоугольной формы заболевания выделяют фазу преглаукомы, острого приступа глаукомы и хронической глаукомы.
Преглаукома характеризуется отсутствием симптоматики и определяется при офтальмологическом обследовании, когда выявляется узкий или закрытый угол передней камеры глаза. При преглаукоме больные могут видеть радужные круги на свету, ощущать зрительный дискомфорт, кратковременную потерю зрения.
Острый приступ закрытоугольной глаукомы является неотложным состоянием и требует скорейшего, в течение нескольких ближайших часов, снижения ВГД медикаментозным или хирургическим путем. В противном случае больному может грозить полная необратимая потеря зрения.
Со временем глаукома принимает хроническое течение и характеризуется прогрессирующим увеличение ВГД, рецидивирующими подострыми приступами, нарастанием блокады угла передней камеры глаза. Исходом хронической глаукомы служит глаукомная атрофия зрительного нерва и потеря зрительной функции.
Диагностика глаукомы
Раннее выявление глаукомы имеет важное прогностическое значение, определяющее эффективность лечения и состояние зрительной функции. Ведущее значение в диагностике глаукомы играет определение ВГД, детальное изучение глазного дна и ДЗН, исследование поля зрения, обследование угла передней камеры глаза.
Основными методами измерения внутриглазного давления служит тонометрия, эластотонометрия, суточная тонометрия, отражающая колебания ВГД в течение суток. Показатели внутриглазной гидродинамики определяются с помощью электронной тонографии глаза.
Неотъемлемой частью обследования при глаукоме является периметрия – определение границ поля зрения с помощью различных методик – изоптопериметрии, кампиметрии, компьютерной периметрии и др. Периметрия позволяет выявить даже начальные изменения полей зрения, которые не замечаются самим пациентом.
С помощью гониоскопии при глаукоме офтальмолог имеет возможность оценить строение угла передней камеры глаза и состояние трабекулы, через которую происходит отток ВГЖ. Информативные данные помогает получить УЗИ глаза.
Состояние ДЗН является важнейшим критерием оценки стадии глаукомы. Поэтому в комплекс офтальмологического обследования включается проведение офтальмоскопии - процедуры осмотра глазного дна. Для глаукомы характерно углубление и расширение сосудистой воронки (экскавации) ДЗН. В стадии далеко зашедшей глаукомы отмечается краевая экскавация и изменение цвета диска зрительного нерва.
Более точный качественный и количественный анализ структурных изменений ДЗН и сетчатки проводится с помощью лазерной сканирующей офтальмоскопии, лазерной поляриметрии, оптической когерентной томографии или гейдельбергской лазерной ретинотомографии.
Лечение глаукомы
Существует три основных подхода к лечению глаукомы: консервативный (медикаментозный), хирургический и лазерный. Выбор лечебной тактики определяется типом глаукомы. Задачами медикаментозного лечения глаукомы служат снижение ВГД, улучшение кровоснабжения внутриглазного отдела зрительного нерва, нормализация метаболизма в тканях глаза. Антиглаукомные капли по своему действию делятся на три большие группы:
- Препараты, улучшающие отток ВГЖ: миотики (пилокарпин, карбахол); симпатомиметики (дипивефрин); простагландины F2 альфа – латанопрост, травопрост).
- Средства, ингибирующие продукцию ВГЖ: селективные и неселективные ß-адреноблокаторы (бетаксолол, бетаксолол, тимолол и др.); a- и β-адреноблокаторы (проксодолол).
- Препараты комбинированного действия.
При развитии острого приступа закрытоугольной глаукомы требуется незамедлительное снижение ВГД. Купирование острого приступа глаукомы начинают с инстилляции миотика - 1% р-ра пилокарпина по схеме и р-ра тимолола, назначения диуретиков (диакарба, фуросемида). Одновременно с лекарственной терапией проводят отвлекающие мероприятия – постановку банок, горчичников, пиявок на височную область (гирудотерапию), горячие ножные ванны. Для снятия развившегося блока и восстановления оттока ВГЖ необходимо проведение лазерной иридэктомии (иридотомии) или базальной иридэктомии хирургическим методом.
Методы лазерной хирургии глаукомы довольно многочисленны. Они различаются типом используемого лазера (аргонового, неодимового, диодного и др.), способом воздействия (коагуляция, деструкция), объектом воздействия (радужка, трабекула), показаниями к проведению и т. д. В лазерной хирургии глаукомы широкое распространение получили лазерная иридотомия и иридэктомия, лазерная иридопластика, лазерная трабекулопластика, лазерная гониопунктура. При тяжелых степенях глаукомы может выполняться лазерная циклокоагуляция.
Не потеряли своей актуальности в офтальмологии и антиглаукоматозные операции. Среди фистулизирующих (проникающих) операций при глаукоме, наиболее распространены трабекулэктомия и трабекулотомия. К нефистулизирующим вмешательствам относят непроникающую глубокую склерэктомию. На нормализацию циркуляции ВГЖ направлены такие операции, как иридоциклоретракция, иридэктомия и др. С целью снижения продукции ВГЖ при глаукоме проводится циклокриокоагуляция.
Прогноз и профилактика глаукомы
Необходимо понимать, что полностью излечиться от глаукомы невозможно, однако данное заболевание можно держать под контролем. На ранней стадии заболевания, когда еще не произошли необратимые изменения, могут быть достигнуты удовлетворительные функциональные результаты лечения глаукомы. Бесконтрольное течение глаукомы приводит к необратимой потере зрения.
Профилактика глаукомы заключается в регулярных осмотрах окулистом лиц групп риска - с отягощенным соматическим и офтальмологическим фоном, наследственностью, старше 40 лет. Пациенты, страдающие глаукомой, должны находиться на диспансерном учете у офтальмолога, регулярно каждые 2-3 месяца посещать специалиста, пожизненно получать рекомендуемое лечение.
Читайте также:

