Синдром линча наследственный неполипозный колоректальный рак
Наследственный неполипозный рак толстой кишки (ННПРТК, синдром Линча I/II, синдром Х) - наиболее распространенная форма наследственного колоректального рака (КРР). В основе - аутосомно-доминантная мутация в генах репарации ошибочно спаренных оснований ДНК: hMLH1 или hMSH2 (90% мутаций в семьях с ННПРТК), hMSH6 (7-10%), PMS1 и PMS2 (5%).
а) Эпидемиология наследственного неполипозного рака толстой кишки (ННПРТК):
• Случаи заболевания составляют 3-5% от всего колоректального рака (КРР). ННПРТК: аутосомно-доминантное заболевание с пенетрантностью гена -80% и ускоренной последовательностью аденома - рак (2-3 года).
• Пожизненный риск развития рака толстой кишки отмечается приблизительно в 80% случаев, рака эндометрия - в 40-60%, рака мочевыводящих путей - в 18-20%, рака яичников - в 9-12%. Риск развития метахронного колоректального рака составляет 45% (после сегментарной резекции, 10-15% - после колэктомии с илеоректальным анастомозом); 70% опухолей расположены проксимальнее селезеночного изгиба.
б) Симптомы. Развитие колоректального рака (КРР) (и сопутствующих опухолей) в молодом возрасте. Симптомы отсутствуют или не отличаются от симптомов спорадического колоректального рака (КРР).
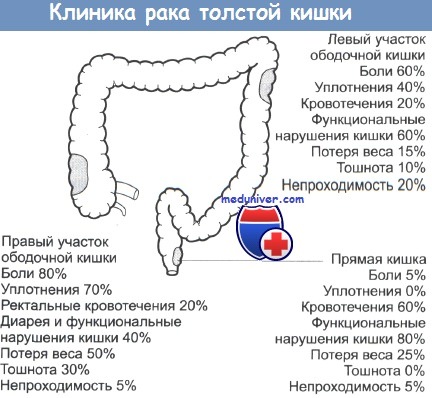
в) Дифференциальный диагноз наследственного неполипозного рака толстой кишки (ННПРТК):
• Другие варианты наследственного рака: САТК, МАП.
• Семейный КРР без идентификации мутантного гена.
г) Патоморфология:
• Макроскопическое исследование: ограниченное число полипов (часто плоских), в основном, в правых отделах (т.е. проксимальнее селезеночного изгиба).
• Микроскопическое исследование: обычно малодифференцированная аденокарцинома с медуллярным ростом, перстневидноклеточным и слизистым строением.
Микросателлитная нестабильность (MSI): 90-95% опухолей при ННПРТК MSI+, высокая частота MSI (изменения в двух и более из пяти панелей) по сравнению с 15-20% MSI+ при спорадическом КРР.
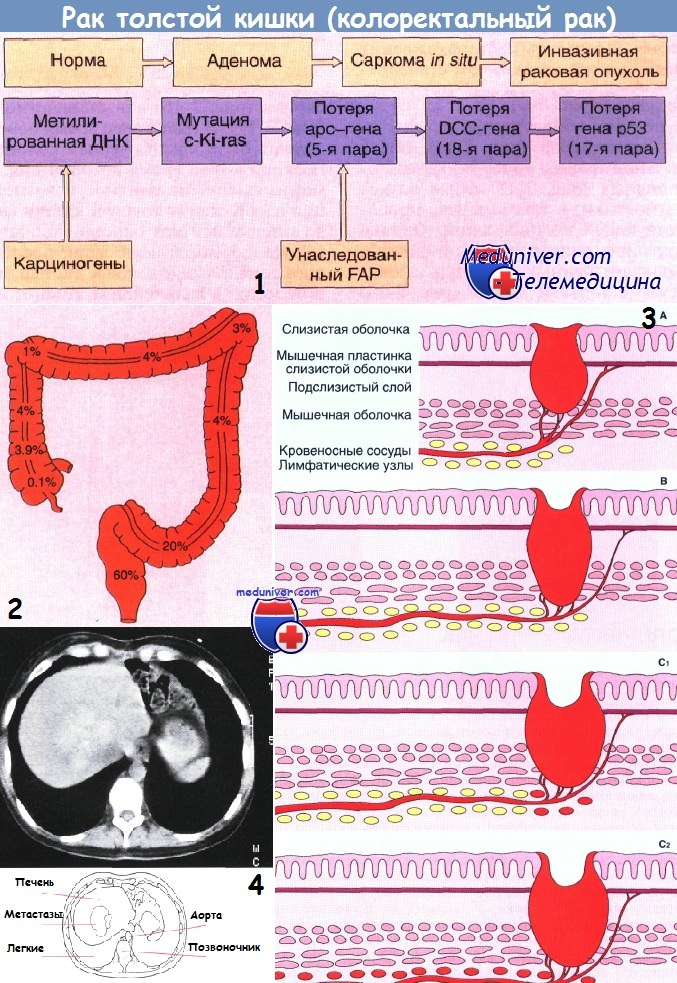
1 - Прогрессирование генетического дефекта, ведущее к развитию колоректального рака. Считают, что такая последовательность событий встречается часто, но необязательно включает все приведенные изменения и не всегда соответствует указанному порядку событий.
2 - Схема, иллюстрирующая частоту встречаемости рака в разных частях толстой кишки.
3 - Стадии развития рака толстой кишки по Дьюку (схема):
А — опухоль ограничена стенкой кишки;
В — прорастание мышечного слоя без вовлечения в процесс лимфатических узлов;
С1 — прорастание всех слоев стенки кишки с вовлечением ближайших лимфатических узлов;
С2 — то же, что и при стадии С1, плюс поражение отдаленных лимфатических узлов.
4 - Метастазы с центральным кальцинозом у больного с желтухой, вызванной диссеминированным колоректальным раком (без клинических симптомов поражения толстой кишки). Компьютерная томография.
д) Обследование при наследственном неполипозном раке толстой кишки (ННПРТК)
Необходимый минимальный стандарт:
• Выявление/лечение членов семьи с риском развития ННПРТК (у всех больных): запись в истории болезни о консультации и информировании пациента относительно данного заболевания (внимание: возможность судебного иска!)
Пациенты без симптомов/члены семьи при наличии семейного анамнеза:
• Семейный анамнез, генетическая консультация/тестирование (если не выполнено).
• Ежегодные колоноскопии, начиная с 25-летнего возраста (не позднее 10-15 лет с момента выявления рака у наиболее молодого члена семьи).
• Женщины: ежегодное исследование аспирата эндометрия.
• Скрининг других внекишечных опухолей: четкие рекомендации отсутствуют => в зависимости от семейных особенностей. При наличии рака, полипа с высокой степенью дисплазии или при увеличивающемся числе полипов => операция.
Больные колоректальным раком (КРР) моложе 50 лет:
• Семейный анамнез: Амстердамские критерии? Семья не соответствует критериям, если доказанность ННПРТК около 50%.
• Генетическое тестирование: критерии Бетезда?
• Идентификация/лечение членов семьи с риском развития ННПРТК: запись в истории болезни о консультации и информировании пациента относительно данного заболевания (внимание: возможность судебного иска!)
• Индивидуальная программа обследования для выявления КРР до операции.
Дополнительные исследования (необязательные) - такие же, как и при колоректальном раке (КРР).
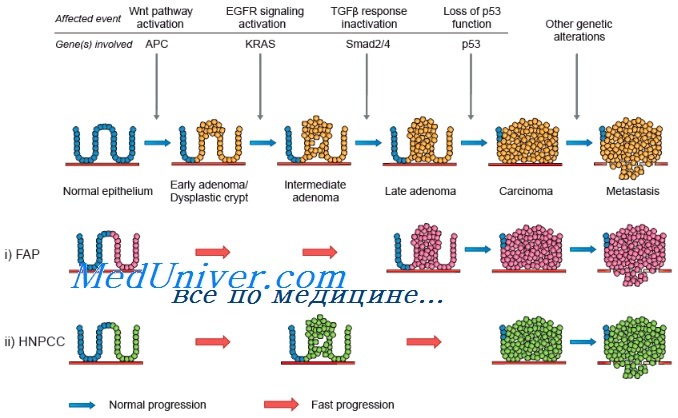
Генетика семейного рака кишечника
е) Классификация наследственного неполипозного рака толстой кишки (ННПРТК):
• Амстердамские критерии II: примерно в 50% семей, соответствующих критериям, выявляется ННПРТК.
• Критерии Бетезда МSI+, MSI-.
• Линч I: только колоректальный рак (КРР).
• Линч II: КРР и рак внекишечной локализации.
• Синдром Мюир - Торре: наследственный колоректальный рак (КРР) с опухолями сальных желез кожи.
• Синдром X: семейный колоректальный рак (КРР) неопределенного типа; выраженный семейный анамнез только колоректальный рак (КРР) (соответствует Амстердамским критериям, MSI- , нормальный ген ММР), более типична левосторонняя локализация, опухоли неслизеобразующие, немультифокальные, средний возраст выявления - 50 лет.
ж) Лечение без операции наследственного неполипозного рака толстой кишки (ННПРТК):
• Химиопрофилактика: роль не определена.
• Ежегодные колоноскопии и полипэктомии.
• В зависимости от стадии опухоли: адъювантная химиотерапия (рак толстой кишки), или (нео-) адъювантная химиолучевая терапия (рак прямой кишки).

а - Злокачественный полип нижних отделов толстой кишки. Ректороманоскопия гибким эндоскопом.
б - Колоноскопическая картина геморрагического рака восходящей ободочной кишки.
в - Рак правой половины толстой кишки.
г - Колоноскопическая картина рецидива рака в области анастомоза после удаления опухоли прямой кишки. 
з) Операция при наследственном неполипозном раке толстой кишки (ННПРТК)
Показания:
• Любой рак, прогрессирующая аденома (большой размер или дисплазия высокой степени) либо увеличение числа полипов, за исключением случаев множественных метастазов или абсолютных противопоказаний.
Хирургический подход:
• Субтотальная резекция ободочной кишки (лечебная + профилактическая): рекомендована при всех опухолях, расположенных проксимальнее сигмовидной кишки, за исключением случаев отказа больного или наличия противопоказаний к операции, связанной со значительным укорочением толстой кишки.
• Сегментарная колоректальная резекция: только с лечебной целью в соответствии с онкологическими принципами.
• Рак прямой кишки при ННПРТК: низкая передняя резекция (с/без неоадъювантной химиолучевой терапии), профилактическая проктоколэктомия обычно не рекомендуется из-за полной утраты функции прямой кишки.
• Женщины (в частности, при наличии семейного анамнеза рака матки или мутации в hMSH6 или в hMLHl и hMSH2): обсуждение вопроса о гистерэктомии/овариоэктомии (в пострепродуктивном периоде, при наступлении менопаузы или во время других абдоминальных вмешательств).
и) Результаты. Несмотря на худшие патоморфологические признаки при ННПРТК, влияние микросателлитной нестабильности (MSI) на ответ при химиотерапии по сравнению со спорадическим колоректальным раком (КРР) при сопоставлении в соответствии со стадией, все еще дискутабельно.
к) Наблюдение. Непрерывное ежегодное наблюдение/скрининг колоректального рака (КРР) и внекишечных опухолей => ежегодная полная колоноскопия, сигмоидоскопия (после операции), исследование аспирата эндометрия.
Дефекты в генах формируют предрасположенность к раку. Синдром Линча относится к одному из вариантов наследственной злокачественной опухоли, образующейся в желудочно-кишечном тракте. Важная особенность патологии – высокий риск множественных опухолей в разных местах организма.
Опухоль в кишечнике возникает в молодом возрасте
Синдром Линча – что это
Наследственный неполипозный рак толстой кишки (синдром Линча) – это 3% всех колоректальных опухолей. Особенность патологии – частое возникновение заболевания в молодом возрасте (до 50 лет). Крайне неприятный фактор – высокая вероятность выявления дополнительных видов рака следующих локализаций:
- Синхронные опухоли (одновременно в разных отделах толстой кишки);
- Метахронный рак (повторное возникновение новообразования в кишечнике после частичной резекции);
- Тело матки (эндометрий) – до 60%;
- Мочевыводящие пути – до 40%
- Яичники – до 12%.
Выделяют следующие 2 варианта заболевания:
- Синдром Линча I (изолированная колоректальная локализация опухоли);
- Синдром Линча II (множественные формы рака разных локализаций в кишечнике и внекишечные виды).
Основная причина – наследственно обусловленные дефекты в генетическом аппарате. Выделены специфические гены, изменения в которых в 90% случаев обуславливают опасную болезнь. Чаще всего наследственный неполипозный рак кишечника возникает при дефектах в следующих генах:
- MLH1;
- MSH2;
- MSH6;
- PMS2.
Выявление мутантных генов резко повышает риск онкологии, поэтому важно своевременно определить вероятность появления опухоли и регулярно проводить все необходимые обследования.
Критерии риска по наследственному раку
Каждому человеку надо точно знать о случаях выявления раковых опухолей у родственников из первой линии (мама, папа, родные сестры и братья). Оптимальным является знание о раке в нескольких поколениях. Выделены следующие семейные критерии, указывающие на синдром Линча:
- Колоректальный рак до 50 лет;
- Наличие кровных родственников с доказанным раком кишечника (3 и более случая, при этом один из родных должен быть представителем первой линии родства);
- Выявление кишечных опухолей у родственников в нескольких поколениях;
- Наличие в семье случаев множественного рака;
- Обязательное исключение варианта семейного полипоза кишки.
Важное условие – все эти критерии должны быть одновременно: только в этом случае можно быть уверенным в том, что это синдром Линча.
Симптомы и признаки заболевания
Наследственная предрасположенность резко повышает риск онкологии, но для возникновения опухолевого роста необходимы внешние или внутренние факторы, запускающие процессы малигнизации. Мутация генов способствует раннему проявлению опухолей, а провокаторами являются канцерогены, неправильное питание, ожирение, воспаление и доброкачественные новообразования. К типичным симптомам относятся следующие признаки:
- болевые ощущения в животе;
- кровь в стуле;
- проблемы с опорожнением кишечника (диарея, запор);
- снижение массы тела;
- потеря аппетита, тошнота;
- слабость и снижение работоспособности.
Синдром Линча проявляется стандартными симптомами толстокишечного рака: в зависимости от месторасположения первичного очага возможны нюансы и особенности в клинических признаках. Важно не медлить – вовремя обратившись к специалисту, можно предотвратить запущенные формы онкологии и сохранить высокие шансы на выживание.
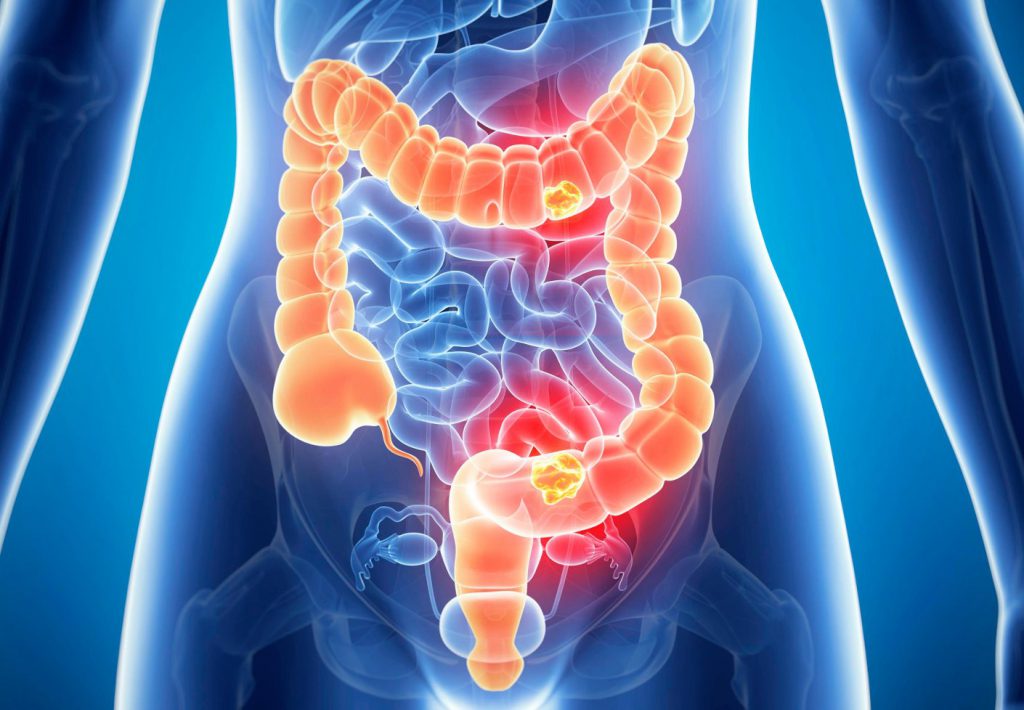
Наследственные формы рака могут стать причиной опухолей разных локализаций
Тактика лечения
Важнейший элемент терапии – хирургическое удаление части кишечника (субтотальная резекция). Выбор метода операции определяется следующими факторами:
- Месторасположение опухоли;
- Стадия заболевания;
- Возраст пациента;
- Гистологическое строение рака.
Помимо хирургического вмешательства потребуются курсы химиотерапии. Лучевое воздействие проводится по показаниям. Длительность наблюдения у онколога после проведения курсовой терапии – бессрочная, что обусловлено риском рецидива, возникновением метахронной опухоли или возникновением рака другой локализации.
Синдром Линча – как предотвратить
Гарантированно избежать рака при наличии наследственной предрасположенности крайне сложно, поэтому единственный метод профилактики – регулярное и постоянное наблюдение у врача с проведением следующих исследований:
- Колоноскопия (с 25-летнего возраста 1 раз в 2 года);
- ФГС (с 30 лет не менее 1 раза в 2 года);
- Ультразвуковое сканирование органов брюшной полости ежегодно;
- Осмотр гинеколога для женщин 1 раз в год.
Оптимально выявить синдром Линча на ранних стадиях развития, чтобы вовремя выполнить весь комплекс лечебно-диагностических мероприятий и предупредить формирование запущенного колоректального рака.
Синдром Линча – наследственное заболевание, сопровождающееся развитием злокачественных новообразований в толстом кишечнике. Клинические проявления аналогичны другим видам колоректального рака. Отличительными особенностями являются раннее начало, высокая частота первично-множественных опухолей и преимущественное поражение правых отделов толстого кишечника. При синдроме Линча-II колоректальный рак сочетается с внекишечными злокачественными неоплазиями. Диагноз выставляется с учетом семейного анамнеза, иммуногистохимических тестов, колоноскопии, ирригоскопии, биопсии и других исследований. Лечение – операции, химиотерапия.
- Причины развития и классификация синдрома Линча
- Симптомы синдрома Линча
- Диагностика синдрома Линча
- Лечение и профилактика при синдроме Линча
- Цены на лечение
Общие сведения
Синдром Линча (наследственный неполипозный колоректальный рак) – генетически обусловленное заболевание, при котором наблюдается развитие злокачественных опухолей толстого кишечника. Передается по аутосомно-доминантному типу. Составляет около 3% от общего количества случаев колоректального рака. В 30% случаев при синдроме Линча отмечается возникновение синхронных или метахронных неоплазий. В ряде случаев новообразования толстой кишки сочетаются с онкологическими поражениями яичников, матки, мочевого пузыря, почечной лоханки, мочеточника, желудка, желчных путей и тонкого кишечника.
Риск развития онкологического заболевания у больных синдромом Линча с подтвержденной генетической мутацией колеблется от 30 до 80%. Отличительной особенностью является раннее начало заболевания. Злокачественные опухоли при синдроме Линча обычно диагностируются в возрасте до 50 лет, на 10-15 лет раньше, чем в среднем по популяции. Средний возраст появления первых симптомов составляет 44 года. Около 70% неоплазий локализуются в правой половине толстого кишечника. Лечение проводят специалисты в сфере онкологии, абдоминальной хирургии и гастроэнтерологии.

Причины развития и классификация синдрома Линча
Причиной развития являются мутации генов, ответственных за ошибки репарации ДНК: PMS2, MSH6, MSH2 и MLH1. Возможно сочетание нескольких мутаций с соответствующим увеличением риска возникновения злокачественных новообразований. Выявляется аутосомно-доминантный характер наследования. Обычно у больных с синдромом Линча диагностируются слизистые аденокарциномы или перстневидно-клеточный рак. Для опухолей характерен низкий уровень дифференцировки клеток при редком метастазировании, хорошем ответе на терапию и относительно благоприятном прогнозе.
Различают два типа заболевания: синдром Линча-I и синдром Линча-II. Первый вариант протекает без внекишечных проявлений, единственным признаком заболевания является раннее развитие множественных неоплазий толстого кишечника при отсутствии предшествующего полипоза. При синдроме Линча-II наблюдается сочетание аденокарцином толстой кишки и злокачественных опухолей других локализаций. Обычно страдают внутренние женские половые органы, возможно также поражение вышележащих отделов пищеварительного тракта. Вероятность развития рака эндометрия при синдроме Линча-II составляет от 30 до 60%, риск возникновения новообразований других локализаций – 10-15%.
Симптомы синдрома Линча
До появления злокачественных опухолей толстого кишечника симптоматика отсутствует. При развитии неоплазий клинические проявления соответствуют ненаследственному колоректальному раку. Наблюдаются боли, нарушения аппетита, расстройства стула, слабость и анемия. Из-за высокого расположения новообразований кровь в кале при синдроме Линча визуально обычно не определяется. Выраженность и характер болевого синдрома существенно варьируют. Обычно пациенты жалуются на ноющие либо тянущие боли слабой или средней интенсивности. Реже у больных синдромом Линча возникает кратковременная приступообразная боль, напоминающая боли при остром холецистите или остром аппендиците.
При пальпации достаточно крупных опухолей определяются малоподвижные узлы плотно- или мягкоэластической консистенции. При прогрессировании злокачественного новообразования у больных синдромом Линча выявляются симптомы интоксикации, возникшие из-за распада неоплазии, и явления кишечной непроходимости, обусловленные препятствием прохождению каловых масс по кишечнику. При отдаленном метастазировании наблюдаются нарушения функций соответствующих органов. Отмечаются выраженная слабость, эмоциональная лабильность, склонность к депрессиям, повышение температуры и прогрессирующее истощение.
Симптомы опухолей других локализаций при синдроме Линча также соответствуют ненаследственным формам онкологических поражений тех или иных органов. Рак эндометрия и рак яичников на начальных стадиях могут протекать бессимптомно. В последующем при раке эндометрия наблюдаются боли, кровянистые, серозные или серозно-сукровичные выделения. При распространении новообразования на соседние органы возникают расстройства дефекации и мочеиспускания. Для рака яичников характерны ощущение дискомфорта, увеличение живота, нарушения менструального цикла и т. д.
Диагностика синдрома Линча
До появления злокачественных новообразований синдром Линча диагностируют на основании семейной истории и данных генетических исследований. Из-за незначительной распространенности в популяции проведение всеобщих скрининговых обследований считается нецелесообразным, генетические анализы выполняют только при выявлении соответствующего семейного анамнеза. Анамнестическими критериями синдрома Линча являются наличие гистологически подтвержденных карцином толстого кишечника у трех или более близких родственников, являющихся представителями двух или более поколений, а также один или несколько случаев начала заболевания в возрасте младше 50 лет.
Для обнаружения характерных для синдрома Линча генетических мутаций используют иммуноферментные исследования и тест на микросателлитную нестабильность. При появлении клинических признаков заболевания пациентов с синдромом Линча направляют на ирригоскопию и колоноскопию. Выполняют анализ кала на скрытую кровь. Осуществляют УЗИ, КТ или МРТ брюшной полости. План обследования больных синдромом Линча с подозрением на злокачественные опухоли женских половых органов и верхних отделов ЖКТ составляют с учетом установленных стандартов для неоплазий соответствующих локализаций. Перечень исследований при подозрении на отдаленное метастазирование определяют с учетом предположительного расположения вторичных очагов.
Лечение и профилактика при синдроме Линча
Всех пациентов с подтвержденной наследственной мутацией рассматривают, как представителей группы риска. Больным с синдромом Линча необходимо пожизненное диспансерное наблюдение, включающее в себя регулярные осмотры онколога и гастроэнтеролога, проведение колоноскопии 1 раз в 1-2 года, начиная с 25 лет, фиброгастродуоденоскопии и УЗИ брюшной полости – 1 раз в 1-2 года, начиная с 30 лет. Женщинам с синдромом Линча проводят регулярные гинекологические осмотры. Инструментальные обследования назначают 1 раз в 1-2 года, начиная с 30 лет.
При возникновении злокачественной опухоли толстого кишечника предпочтительным вариантом для больных синдромом Линча является субтотальная колэктомия. Это хирургическое вмешательство позволяет увеличить продолжительность жизни и обеспечивает более благоприятный прогноз по сравнению с частичной резекцией толстой кишки. Учитывая влияние удаления значительной части толстого кишечника на качество жизни пациентов, решение о проведении подобной операции принимают после подробного разъяснения последствий вмешательства. Вопрос о целесообразности химиотерапии при синдроме Линча пока остается дискутабельным, хотя некоторые исследователи указывают на достаточно высокую эффективность иринотекана.

Синдром Линча представляет собой генетическое заболевание аутосомно-доминантного типа наследования.
Причины возникновения
Одной из самых главных причин является мутация гена, который отвечает за репаративные процессы в неспаренных основаниях молекулы ДНК. Мутаций может быть несколько видов и каждая приводит к формированию рака разных отделов толстой кишки.
Происходит образование микросателлитной нестабильности, что ведёт к нарушению репарации в молекуле ДНК. Такие процессы, несомненно, увеличивают генетический мусор, который быстро накапливается в геноме клетки. Скорость накопления его в несколько раз выше, чем у здорового человека.
Признаки микросателлитных опухолей при синдроме Линча
- Проксимальное расположение;
- Муцинозный вариант;
- Низкая степень дифференцировки;
- Первично-множественный характер распространения опухолей;
Эпидемиология
Неполипозный колоректальный рак встречается в 1 случае на 500 пациентов с различными типами колоректального рака. Таким образом, встречаемость его определяется в пределах 2-3% от всех эпизодов колоректального рака.
Отличия от семейного аденоматозного полипоза (САП)
Синдром Линча проявляется в отличие от САП единичными колоректальными аденомами, которые никак не отличаются от внезапно и случайно возникших опухолей.
Клинические критерии синдрома Линча
- В роду три и более близких людей с подтверждённым колоректальным раком гистологически. Также если имеется или имелся рак эндометрия, мочеточника, тонкого кишечника, почечной лоханки. Один из трёх родственников должен быть первой степени родства для двух остальных;
- Проявление патологии в двух поколениях;
- Хотя бы одна опухоль должна быть выявлена и диагностирована в возрасте пятидесяти лет.
Критерии эти достаточно строгие. Практически половина семей, которые подпадают под эти критерии, не имеют поломок в генах. Этот тип заболевания получил название семейного колоректального рака типа Х.
В данных семьях происходит формирование микросателлитных стабильных опухолей, при наличии которых риск развития рака толстого кишечника достаточно низкий.
Никто на сегодняшний день не может обосновать со стороны наследственности и генетики появление этого рака.
Критерии диагностики синдрома Линча по руководству Bethesda
Чтобы установить диагноз используются следующие критерии:
- Диагностирование рака произошло в возрасте до 50 лет;
- Наличие заболеваний, которые обычно связаны с синдромом Линча. Это метахронный рак;
- У пациента с колоректальным раком имеются симптомы микросателлитной нестабильности высокой степени риска;
- Наличие родственника первой родственной линии до 50 лет у пациента с колоректальным раком;
Симптоматика синдрома Линча
Колоректальный рак развивается при синдроме Линча уже до 50 лет. Затем в течение 10 лет у таких больных появляется ещё одно новообразование, которое характерно для данного синдрома. Также у членов семьи наблюдаются подобные опухоли.
Если пациент попадает под большинство вышеописанных критериев, обязательно проводят тесты на наличие микросателлитной нестабильности. Помимо этого не лишним будет провести иммуногистохимический анализ опухоли.
Для облегчения постановки диагноза в повседневной работе разработана простая и достаточно удобная анкета.
Анкета для определения риска развития колоректального рака семейного типа
- Кому из ваших близких родственников первой линии был установлен диагноз колоректального рака?
![]()
- Диагностировался у вас или у ваших родственников колоректальный рак до 50 лет?
- Были ли диагностированные парные случаи рака тонкой кишки, эндометрия и т.д., у вас или у ваших родственников?
- Присутствует ли в вашей семье родственник, у которого до 50 лет был диагностирован колоректальный рак или какая-либо другая форма рака описанная выше?
- Есть ли в вашей семье родственник, у кого был диагностирован рак данного типа или рак других органов?
- Обнаруживались ли полипы или аденомы в толстом кишечнике у кого-либо из ваших родственников или у вас.
Оценка ответов на вопросы анкеты
Трудности в диагностике
Не всегда люди знают болезни своих родственников и очень часто семьи в наше время маленькие, поэтому достоверно определить риск заболевания не представляется возможным.
Диагностика синдрома Линча
Для того, чтобы правильно установить диагноз синдрома Линча необходимо два этапа:
- Проводится анализ на микросателлитную нестабильность при подозрении развития рака у данного пациента. Используется методика полимеразной цепной реакции;
- После нахождения признаков нестабильности необходимо выполнить полный генетический анализ на наличие мутаций в генах. Синдром Линча устанавливается только при взаимодействии с генетиком.
Скрининговые методы диагностики
Для предупреждения развития колоректального рака и формирования метастазов разработаны скрининговые методы диагностики. Скрининг проводится не только пациента, но и членам его семьи.

К примеру, в Германии используется скрининг, включающий в себя:
- медицинский осмотр;
- колоноскопия;
- УЗИ брюшной полости;
- Гастроскопия;
- Гинекологическое обследование для женщин, которое включает биопсию эндометрия и трансвагинальное УЗИ матки.
Лечебные мероприятия
Неполипозный колоректальный рак лечится хирургическим вмешательством по международным стандартам. Целесообразность радикальной операции на данный момент не подтверждена рандомизированными исследованиями, поскольку их не проводилось.
Есть данные, что субтотальная колэктомия приводит к снижению смертности, замедляет темпы формирования второй опухоли в толстом кишечнике и увеличивает продолжительность жизни пациентов. Несмотря на это, необходимо подходить индивидуально к каждому случаю назначения радикальной операции.
Имеется информация, что удаление отдельных аденом улучшает прогноз заболевания.
Что такое синдрома Линча?
Синдром Линча, также известный как наследственный неполипозный рак толстой кишки, является одним из видов наследственного синдрома, который подвергает человека повышенному риску развития рака. Человек с синдромом Линча имеет значительный риск развития колоректального рака, согласно их генетическому составу. Однако эти люди также подвержены развитию любых других видов рака, таких как рак молочной железы, матки, кишечника, поджелудочной железы, простаты и др.
Если синдром Линча не перерастает в рак, значит, нет поражения системы организма. Если рак толстой кишки является результатом синдрома Линча, у человека развивается опухоль толстой кишки и прямой кишки. Опухоли могут быть доброкачественными (нераковыми) или злокачественными (раковыми). Если рак является результатом синдрома Линча, то тип рака будет оказывать влияние, прежде всего, на пораженную систему организма.
Симптомы и признаки

Поскольку синдром Линча — это не заболевание или состояние, а скорее черта, которую кто-то несет на генетическом уровне, у физического тела нет видимых симптомов.
У кого-то с синдромом Линча могут быть такие признаки, как:
- развитие колоректального или маточного рака до 50 лет;
- история заболевания раком толстой кишки у нескольких родителей, братьев и сестер или детей в возрасте до 50 лет.
- история рака толстой кишки у более чем двух родственников первой или второй степени (включая тетей, дядюшек, бабушек и дедушек, внуков, племянников и племянниц);
- по крайней мере в семье два поколения страдали от рака из-за синдрома Линча.
Причины синдром Линча

Синдром Линча обычно вызывается одной мутацией в генах MLH1, MSH2, MSH6, PMS2 и EPCAM. Хотя это одна из основных причин синдрома Линча, эти мутации присутствуют не у всех с этим синдромом. Это делает необходимым регулярное генетическое тестирование и скрининг рака, чтобы быть в курсе возможного диагноза рака.
Есть и другие потенциальные причины, которые непосредственно связаны с развитием колоректального рака. Помнить об этих причинах и их возможном влиянии на здоровье — лучший путь в жизни с последствиями мутации синдрома Линча.
Важно понимать, что обладание этой мутацией гена подвергает человека повышенному риску развития рака. Однако диагноз рака не будет развиваться у всех людей с синдромом Линча.
Как и у любого человека, здоровый образ жизни должен занимать центральное место в усилиях по профилактике рака. Это предоставит человеку наилучшие шансы снизить риск развития рака, несмотря на наличие мутации.
Диагностика
По оценкам, 1 из 300 человек являются носителями этих мутирующих генов, которые предрасполагают к развитию рака. Рекомендуется, чтобы пациенты проходили официальное тестирование на синдром Линча. Тем не менее, можно определить вероятность того, что семья будет нести ген синдрома Линча в связи с особенностями развития онкологических заболеваний.
Например, можно предсказать, что есть синдром Линча в семье, где у нескольких людей был диагностирован рак прямой кишки и/или рак матки. Рак матки, или рак эндометрия, обычно встречается у женщин, которые несут ген синдрома Линча. Ежегодно в результате данного синдрома развивается около 4000 случаев колоректального рака и 1800 случаев рака матки. Эти цифры составляют от 3% до 5% всех случаев колоректального рака и от 2% до 3% всех случаев рака матки в год.
Тесты, используемые для диагностики/скрининга синдрома Линча, включают в себя:
- Анализ крови. Наиболее точным способом диагностики синдрома является анализ крови, который может определить потенциальную мутацию гена.
- Тестирование микросателлитной нестабильности. Этот тест может определить, имеет ли потенциальная опухоль высокую или низкую нестабильность микросателлитов. Высокая нестабильность указывает на то, что опухоль была вызвана мутацией, связанной с синдромом Линча.
- Иммуногистохимическое исследование (ИГХ). Люди с синдромом Линча могут также пройти иммуногистохимическое исследование для анализа белков внутри опухоли. Этот анализ покажет, отсутствуют ли белки, что часто указывает на наличие заболевания.
Рекомендуется, чтобы генетическое тестирование было пройдено после этих двух конкретных обследований, чтобы придать достоверность первоначальным результатам, которые могут указывать или не указывать на синдром Линча.
Лечение синдром Линча
Лечение от самого синдрома Линча нет из-за отсутствия физических симптомов и/или диагноза рака. Также нет лечения генетических мутаций, которые вызывают данный диагноз.
Лечение будет только в том случае если человеку с синдромом Линча поставили диагноз рака. Специфическое противораковое лечение включает лучевую терапию, химиотерапию, хирургическое вмешательство, иммунотерапию и другие методы, которые варьируются в зависимости от тяжести рака и пораженных частей тела.
Наиболее распространенным лечением синдрома Линча является резекция наибольшего пораженного опухолью участка с частым наблюдением на предмет развития другого вида рака толстой кишки и любых ассоциированных опухолей других органов.
Поскольку большинство опухолей при синдроме развиваются проксимальнее селезеночного изгиба, как один из методов хирургического лечения проводится субтотальная колэктомия с сохранением ректосигмоидного отдела. В любом случае необходимо тщательное наблюдение пациента.
Профилактика
Хотя сам синдром Линча нельзя лечить или предотвратить, профилактика рака — лучший способ справиться с этим заболеванием с самого раннего момента диагностики.
Существуют методы профилактики, характерные для колоректального рака и рака матки. Существуют также общие методы профилактики и скрининга, которые могут помочь в ранней диагностике и максимизировать шансы на выздоровление и ремиссию.
Как только человек с синдромом Линча достигает 20 лет, рекомендуются регулярные варианты скрининга на рак. Скрининг рака включает в себя:
- прохождение ежегодно колоноскопии;
- эндоскопия верхних отделов желудочно-кишечного тракта каждые 3-5 лет;
- регулярные обследования кожи;
- ежегодные обследования органов малого таза, при необходимости, УЗИ и биопсия.
Некоторые специалисты рекомендуют применять суточную дозу аспирина для снижения риска развития рака толстой кишки, что является одной из основных проблем для людей с синдромом Линча. Это оказалось достаточно эффективным, однако пока еще не принятым в качестве стандартной процедуры для каждого врача.
Многие люди, которые достаточно беспокоятся о состоянии здоровья, обнаружив колоректальный рак на ранних стадиях, часто предпочитают удалять части толстой кишки, чтобы предотвратить рецидив рака.
Ежегодные анализы мочи являются плановыми составляющими медицинского осмотра, и они должны проводиться регулярно для мониторинга наличия синдрома Линча.
Здоровый образ жизни также остается одним из основных методов профилактики любого вида заболеваний, включая рак. Это подразумевает отказ от чрезмерного употребления алкоголя, рекреационных препаратов, курения, выполнения физических упражнений и соблюдения здорового питания.
Заключение
Хотя может быть трудно приспособиться к возможности развития рака, лучше всего поддерживать здоровый образ жизни, чтобы предотвратить развитие какого-либо хронического заболевания.
Если вдруг обнаружится, что с диагнозом рака слишком трудно справляться, вы можете проконсультироваться с врачом по поводу возможных вариантов психического здоровья. Группы поддержки, управление стрессом, медитация, йога, активный отдых и социальное взаимодействие могут помочь вам сохранить позитивный взгляд на образ жизни. Проконсультируйтесь с врачом по поводу любых проблем, связанных с профилактикой рака или ведением здорового образа жизни.
Читайте также:


