Опухоль саркома в заднем проходе
Саркома прямой кишки сравнительно редкое заболевание. По утверждению некоторых онкологов, 1 саркома приходится на 100 карцином прямой кишки.
В группу сарком прямой кишки обычно включают меланомы, лимфосаркомы, простые саркомы и гемангиоэндотелиомы. Из этих форм поражения наиболее часто встречаются меланомы или меланоэпителиомы. Меланоэпителиомы, которые раньше считали за меланосаркомы, обычно локализуются в заднем проходе, инфильтрируют подслизистую ткань и могут распространяться вверх на кишку. Развитие пигментных опухолей около ануса объясняется тем, что в эмбриональном периоде элементы эпидермы внедряются в более глубокие ткани и служат источником для развития опухолей.
Простая саркома прямой кишки (круглоклеточная, веретеноклеточная) наблюдается реже меланомы, но чаще лимфосаркомы. Простые саркомы возникают из подслизистого слоя и, как правило, имеют форму узла величиною от горошины до кулака, иногда имеют вид полипа на широком основании. Опухоль чаще всего исходит из передней стенки кишки, прорастает окружающую ткань; слизистая оболочка над ней долгое время сохраняет свою структуру, но в дальнейшем плотно срастается с опухолью и атрофируется. Простая саркома долго не дает метастазов в узлы, но по кровеносным сосудам метастазирование идет довольно быстро.
Симптомы саркомы прямой кишки
Вначале больные чувствуют какую-то неловкость в заднем проходе; иногда бывают боли, возникающие при акте дефекации, временами иррадиирующие в промежность и крестец, иногда бывают учащенные позывы на низ. По мере увеличения опухоли и сужения или закрытия заднего прохода могут возникать запоры, боли в животе. Запоры нередко сменяются поносами, иногда отмечается истечение из заднего прохода темной жидкости, иногда обильные кровотечения, которые принимают за геморроидальные. Кровотечение иной раз бывает первым симптомом. Оно расценивается самим больным и врачом как геморроидальное, и больной не подвергается обследованию. Иногда в виде полипа на ножке опухоль выпадает из ануса при дефекации и также легко вправляется. Умеренность симптомов часто не вызывает беспокойства у больного.
При обследовании прямой кишки пальцем прощупывается ограниченная, подвижная опухоль, которая даже при значительных размерах не суживает, а только закрывает просвет кишки. Опухоль может выпадать через анус при акте дефекации и при натуживании. Большинство больных испытывает только чувство давления и тяжести. По мере увеличения опухоли могут возникнуть тенезмы и явления закрытия просвета кишки, при изъязвлении опухоли возникают кровотечения.
Опухоль, оставаясь долгое время ограниченной, вдруг начинает давать метастазы в тазовые и паховые лимфатические узлы и в отдаленные органы (печень, легкие, почки, в брюшину), и из местного ограниченного процесса превращается в общий. Иногда в начале своего развития саркома в течение значительного времени остается подвижной ограниченной опухолью, не проникая вглубь. Отсюда понятно, насколько важна ранняя диагностика.
Правильный диагноз саркомы прямой кишки ставится редко, опухоль часто смешивают с карциномой.
Лечение саркомы прямой кишки
В начальных стадиях, когда опухоль подвижна, простое иссечение ее в пределах здоровых тканей приводит к излечению, что, однако, бывает нечасто.
При значительных размерах саркомы и инфильтрации стенки кишки, окружающих тканей показана ампутация с установлением противоестественного заднего прохода; нередко такая операция является запоздалой.
При длительном существовании опухоли, особенно при инфильтрации глубоких тканей, даже ампутация кишки может остаться безрезультатной. Иссечение опухоли производят электроножом. При появлении метастазов в паховых узлах их удаляют с широким захватом клетчатки. Рецидивы наступали иногда через несколько недель или через 15—18 месяцев и даже через 2 года, причем они возникали либо в самой кишке, либо в клетчатке таза, либо в паховых лимфоузлах.
Анусом называется отверстие, через которое прямую кишку покидают каловые массы. В анусе выделяют устье (собственно отверстие) и анальный канал — небольшой участок, который находится ниже прямой кишки. Злокачественные опухоли в этой области встречаются редко.
- Причины и факторы риска рака ануса
- Классификация рака ануса
- Стадии рака ануса
- Симптомы
- Методы диагностики
- Лечение рака ануса
- Лучевая терапия при раке ануса
- Химиотерапия
- Прогноз выживаемости
Причины и факторы риска рака ануса
Есть некоторые факторы риска — они повышают вероятность развития рака ануса:
- Один из главных факторов риска — папилломавирусная инфекция. Вирус папилломы человека (ВПЧ) обнаруживается во многих злокачественных опухолях ануса.
- Возраст. Основной контингент больных — люди старше 50 лет.
- Анальный секс. Хроническое раздражение и воспаление может привести к изменениям в слизистой оболочке. Кроме того, при незащищенных анальных половых контактах есть риск передачи ВПЧ.
- Курение. Вредная привычка повышает риск многих типов рака, не только в легких.
- Отягощенный анамнез. Рак ануса с большей вероятностью развивается у женщин, которые проходили лечение по поводу рака шейки матки.
- Снижение иммунитета из-за приема иммунодепрессантов, ВИЧ-инфекции.
Основные меры профилактики рака ануса: безопасный секс, вакцинация против ВПЧ и отказ от курения.
Классификация рака ануса
В зависимости от строения опухолевой ткани под микроскопом, выделяют следующие разновидности рака ануса:
- Плоскоклеточные карциномы (плоскоклеточный рак) встречаются чаще всего — примерно в 9 из 10 случаев. Они могут развиваться из клеток слизистой оболочки устья, анального канала. Иногда плоскоклеточный рак возникает на коже в области ануса.
- Аденокарциномы происходят из железистых клеток в верхней части анального канала.
- Болезнь Педжета — разновидность аденокарциномы, развивается из клеток потовых желез кожи в области ануса.
- Базальноклеточная карцинома (базальноклеточный рак) — злокачественная опухоль кожи. Она может возникать в области ануса, но для нее это необычная локализация. Чаще всего такие опухоли находятся там, где кожа постоянно подвергается воздействию солнечных лучей.
- Меланома — не рак, эта злокачественная опухоль развивается из пигментных клеток, вырабатывающих меланин. Иногда ее обнаруживают в области ануса — на коже или слизистой оболочке.
В некоторых случаях плоскоклеточный рак ануса развивается на фоне предракового состояния — анальной интраэпителиальной неоплазии. Из-за папилломавирусной инфекции клетки утрачивают нормальные черты и начинают слишком быстро размножаться.
Стадии рака ануса
- I стадия. Новообразование менее 2 см в диаметре.
- II стадия. Диаметр опухоли составляет 2–5 (подстадия IIA) или более 5 см (подстадия IIB).
- III стадия. Раковые клетки распространились в лимфоузлы, которые находятся вблизи прямой кишки, либо опухоль проросла в соседние органы: влагалище, предстательную железу, мочеиспускательный канал, мочевой пузырь.
- IV стадия. Рак ануса с метастазами.
Симптомы
Методы диагностики
При подозрении на рак ануса врач проводит осмотр, пальцевое исследование, затем эндоскопическое исследование: аноскопию или ректороманоскопию. Если на слизистой оболочке обнаружено патологическое образование, доктор проведет биопсию: удалит фрагмент подозрительной ткани и отправит в лабораторию для гистологического, цитологического исследования.
Для оценки стадии рака прибегают к дополнительным методам диагностики: ультразвуковому исследованию, МРТ, КТ, ПЭТ-сканированию, рентгенографии грудной клетки (для поиска метастазов в легких).
Можно ли обнаружить рак ануса на ранней стадии? Есть скрининговые исследования, но они рекомендованы только для людей из группы повышенного риска:
- при предраковых изменениях в анусе;
- у гомосексуалистов;
- при анальных бородавках (ВПЧ);
- у женщин, которые перенесли рак вульвы, шейки матки;
- у ВИЧ-инфицированных и после трансплантации органов.
Обнаружить злокачественную опухоль на ранних стадиях помогает пальцевое исследование прямой кишки, цитологический анализ.
Иногда новообразование обнаруживают случайно, когда изначально пациента лечили от геморроя. Рак ануса редко метастазирует, чаще всего с ним можно успешно бороться.
Лечение рака ануса
Если возле края ануса находится небольшая опухоль, которая не прорастает в окружающие ткани, можно провести локальную резекцию. Удаляют только новообразование и небольшой участок здоровой ткани вокруг. При этом сохраняется целостность сфинктера (мышечного жома), способность к дефекации.
Раньше при раке ануса часто выполняли абдоминальную резекцию. Через два разреза — на животе и в области заднего прохода — полностью удаляли прямую кишку, иногда вместе с близлежащими лимфатическими узлами. Для отхождения стула накладывали колостому: из толстой кишки выводили отверстие на кожу.
В настоящее время при раке ануса, как правило, прибегают к химиотерапии и лучевой терапии. Доказано, что эти методы лечения работают так же хорошо, как хирургическое вмешательство.
Лучевая терапия при раке ануса
Обычно сеансы лучевой терапии проводят 5 дней в неделю, курс лечения продолжается около пяти недель. Важно правильно направить излучение на область опухоли, чтобы оно минимально затронуло здоровые ткани. Перед началом облучения проводят тщательное планирование, в этом помогает МРТ, ПЭТ/КТ. В настоящее время применяются такие современные методики, как 3D-конформная лучевая терапия и интенсивно-модулированная лучевая терапия.
Если опухоль слабо реагирует на лучевую терапию, лечение дополняют брахитерапией — миниатюрный источник излучения помещают внутрь опухоли или рядом с ней. Это помогает подвести большую дозу без риска повредить здоровые ткани.
Основные показания к лучевой терапии при раке ануса:
- В качестве основного лечения, в сочетании с химиотерапией.
- Рецидив опухоли в лимфатических узлах после перенесенного лечения.
- После операции, чтобы предотвратить риск рецидива.
- В рамках паллиативного лечения при раке с метастазами.
Химиотерапия
Показания к химиотерапии при раке ануса те же, что и для лучевой терапии: в качестве основного лечения, после операции, в паллиативных целях. Чаще всего пациент получает комбинацию из двух химиопрепаратов, как правило, 5-фторурацила и митомицина. Иногда вместо митомицина применяют цисплатин.
Прогноз выживаемости
Рак ануса характеризуется достаточно высокими показателями пятилетней выживаемости. Если лечение начато на первой стадии, в течение 5 лет остается в живых 71–77% пациентов, на второй стадии — 59–67%, на третьей — 35–58%. Метастазы обнаруживаются редко, но если они есть, прогноз резко ухудшается. Такой рак плохо поддается лечению. Пятилетняя выживаемость среди таких пациентов составляет 7–15%.
Что такое рак анального канала? Причины возникновения, диагностику и методы лечения разберем в статье доктора Медкова Ю. С., проктолога со стажем в 8 лет.

Определение болезни. Причины заболевания
Рак анального канала — редкое онкологическое заболевание, основным фактором развития которого является наличие в организме вируса папилломы человека (ВПЧ).
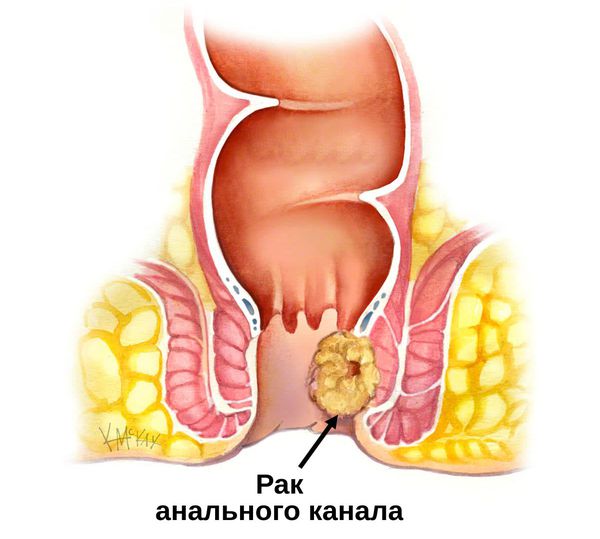
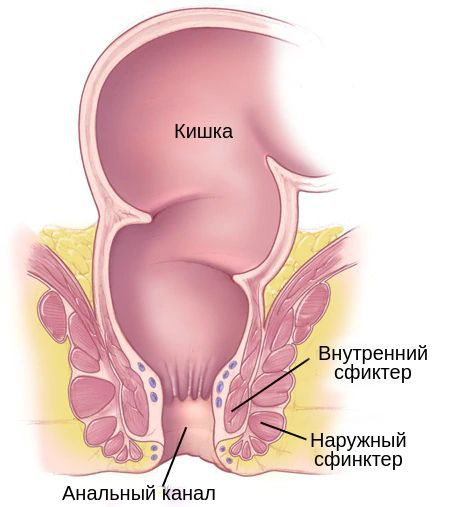
Анальный канал — это короткая трубка длиной в среднем около 2 сантиметром у женщин и 3 сантиметров у мужчин, в которую переходит прямая кишка. Это завершающий участок пищеварительного тракта. Анальный канал образован мышечным комплексом, который включает в себя два сфинктера (внутренний и наружный) и самые дальние пучки леваторов (мышц, поднимающих задний проход). Сфинктеры как два кольца расположены друг над другом и разделены особенной анатомической структурой — зубчатой линией, которая позволяет чувствовать позыв к испражнению.
Частота встречаемости рака анального канала в настоящий момент составляет 2 на 100 000 в год, есть тенденция к повышению на 1-3 % ежегодно [1] . Частота распространения заболевания растёт в связи с ростом распространенности наиболее сильных факторов риска — вируса иммунодефицита человека (ВИЧ) и вируса папилломы человека (ВПЧ), главным образом подтипа ВПЧ-16 [2] [3] [4] .
Данное заболевание зачастую ассоциировано со снижением иммунитета, например, после пересадки органов или на фоне приёма медикаментов [2] . Другими факторами риска являются:
- дисплазия шейки матки как ВПЧ-ассоциированное состояние;
- аутоиммунные заболевания (например, системная красная волчанка);
- ревматоидный артрит;
- язвенный колит;
- полипы анального канала;
- курение сигарет [3] ;
- тяжелое течение свищевой формы болезни Крона [4][5][6] .
Рак анального канала не является наследственным заболеванием, его развитие связано прежде всего с ВПЧ.
Рак анального канала в 100% случаев приводит к летальному исходу при отсутствии лечения. Но злокачественные опухоли данной локализации можно полностью вылечить, если вовремя начать терапию. По статистике наиболее часто данное заболевание развивается после 45 лет, однако люди между 35 и 44 годами составляют 10 % больных [7] .
Распространение злокачественного процесса в лимфатические узлы диагностируют у 15-30 % пациентов в момент установки диагноза. Отдаленные метастазы в другие органы, например, лёгкие, печень и кости, встречаются в 10-17 % случаев. При длительном росте опухоль может повреждать элементы сфинктерного аппарата, который регулирует процесс дефекации.
Симптомы рака анального канала
Наиболее частой жалобой, с которой обращаются к врачу-колопроктологу пациенты при наличии рака анального канала, является боль в области заднего прохода [2] .
Зачастую при появлении кровянистых следов на бумаге или капель крови в области заднего прохода люди путают эти настораживающие симптомы с проявлениями геморроя или анальной трещины. Часто это является причиной, по которой пациенты откладывают диагностику.
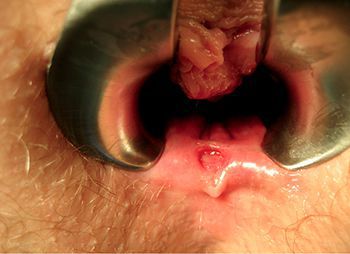
Зуд в области заднего прохода — это не всегда признак анальной трещины или аллергической реакции, иногда злокачественные опухоли анального канала также могут сопровождаться этим симптомом.
Иногда аноректальные свищи могут быть проявлением онкологического процесса в области анального канала, но это достаточно редкий симптом. Аноректальные свищи проявляются гнойными или кровянистыми выделениями из заднего прохода или патологического отверстия в перианальной области, а также периодическими повышениями температуры.
Недержание кала в результате распространения опухоли на мышцы-сфинктеры — тревожный симптом, который требуется срочного начала лечения.
Увеличение паховых лимфатических узлов также может свидетельствовать о распространении заболевания.
Другим симптомом может быть ощущение инородного тела в области заднего прохода. При пальцевом исследовании прямой кишки может пальпироваться объёмное образование [3] .
Патогенез рака анального канала
Имеющиеся в научной литературе данные указывают на связь между инфицированием онкогенными типами вируса папилломы человека (ВПЧ) с развитием предраковых и злокачественных поражений ануса [8] . В настоящее время до 88 % злокачественных опухолей анального канала, имеющих гистологическое строение плоскоклеточного рака, являются положительными на ВПЧ. Самый распространенный онкогенный тип вируса папилломы человека — 16 тип. В некотором проценте случаев обнаруживается инфицирование вирусом папилломы человека 9 типа [9] .
ВПЧ может оставаться в ядрах клеток эпителия после первоначального инфицирования слизистой оболочки, которое обычно происходит в результате сексуального контакта [10] . Генотипы ВПЧ высокого риска (16 и 18) кодируют не менее трёх специальных "онкологических" белков со стимулирующими свойствами: белки E5, E6 и E7. Внедрение ДНК вируса в геном клетки-хозяина влияет на развитие процессов, приводящих к возникновению рака анального канала. В процессе интеграции ВПЧ происходит разрушение области E2 вирусного генома в ДНК инфицированных клеток, что приводит к потере подавляющей функции белка Е2. Это приводит к увеличению количества белков Е6 и Е7, которые участвуют в росте новообразований, связанных ВПЧ [12] .
Классификация и стадии развития рака анального канала
Существует несколько классификаций опухолей анального канала. Одна из них, Международная гистологическая классификация, отражает особенности строения опухоли. По данным на 2015 год, подавляющее большинство новообразований (70-80 %) являются плоскоклеточным раком. На втором месте — железистый рак (аденокарцинома). Отдельно стоит выделить доброкачественные опухоли, способные к перерождению, и предраковые состояния — плоскоклеточные папилломы, остроконечные кондиломы, воспалительные клоакогенные полипы, олеогранулемы и дисплазии анального канала различной степени дифференцировки, наиболее опасными из которых являются низкодифференцированные [13] .
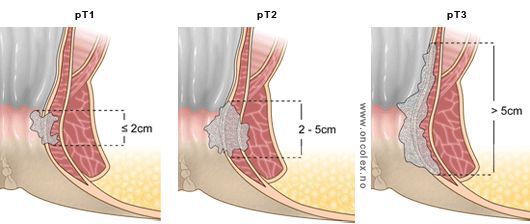
Стадирование рака анального канала в современном медицинском мире осуществляется по международной классификации TNM. Итак, буква T расшифровывается как Tumor (опухоль). Это значение отражает размер опухоли. Таким образом, существует семь возможных значений данного параметра:
- Tx — данных на момент оценки не достаточно;
- T0 — первичной опухоли по данным обследований нет;
- Tis — опухолевые клетки, расположенные поверхностно, без вовлечения более глубоких структур (преинвазивный рак);.
- T1 – наибольший диаметр опухоли составляет 2 см и менее;
- T2 – опухоль размером от 2 до 5 см;
- T3 – опухоль больше 5 см в своем наибольшей диаметре;
- Т4 – опухоль прорастает в окружающие органы и ткани (например, влагалище или мочевой пузырь), но если опухолевый процесс распространяется на кожу, подкожную жировую клетчатку или сфинктерный аппарат, то её не классифицируют как Т4.
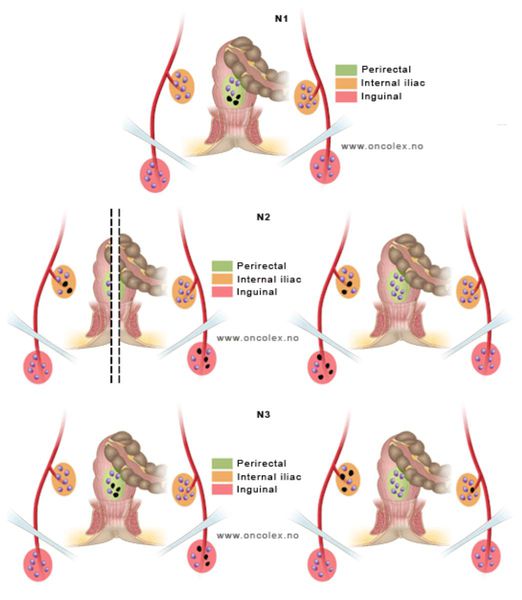
Буква N определяет распространение онкологического процесса в регионарные (местные) лимфатические узлы — наличие или отсутствие метастазов.
Регионарные лимфоузлы анального канала:
- мезоректальные лимфатические узлы (структуры, расположенные вокруг прямой кишки);
- латеральные (по ходу внутренних подвздошных сосудов);
- паховые;
- поверхностные лимфатические узлы.
По классификации TNM выделяют следующие состояния регионарных лимфоузлов:
- Nx — данных на момент оценки недостаточно;.
- N0 — нет поражения регионарных лимфатических узлов;
- N1 — есть данные о метастазах в лимфатические узлы мезоректальной клетчатки;
- N2 — есть данные о метастазах во внутренние подвздошные и/или паховые лимфоузлы с одной стороны;
- N3 — есть данные о метастазах во внутренние подвздошные и/или паховые лимфоузлы с двух сторон.
Буква М в классификации TNM отражает распространение опухолевого процесса в отдаленные органы:
- М0 — нет отдаленных метастазов;
- М1 — есть отдаленные метастазы [13] .
На основании сочетания параметров Т, N и М устанавливается стадия заболевания — I, II, III или IV.
- I стадия – небольшая опухоль без метастазов
- II стадия – более крупная опухоль без метастазов
- III стадия – любая опухоль с метастазами только в окружающие её лимфатические узлы
- IV стадия – любая опухоль с метастазами в другие органы, вне зависимости от наличия метастазов в ближайших лимфатических узлах.
Осложнения рака анального канала
Рак анального канала — заболевание, способное к быстрому распространению. Лечение при постановке диагноза следует начать незамедлительно.
Учитывая злокачественную природу новообразования, опухоль способна распространяться на соседние органы, провоцируя появление соответствующих симптомов — боль при сексуальном контакте, нарушения мочеиспускания, импотенция, гнойные осложнения, появление стриктуры (выраженного сужения) анального канала, возникновения проблем с удержанием кала при поражении мышц-сфинктеров [17] .
На момент диагностирования 12 % больных имеют отдалённые метастазы. В дальнейшем метастазы развиваются ещё у 10–20 % пациентов [22] [23] . Наиболее часто поражается печень, реже — лёгкие, лимфатические узлы, брюшина и костная ткань.
Диагностика рака анального канала
При появлении симптомов рака анального канала следует обратиться к врачу-колопроктологу. Тщательное пальцевое обследование анального канала, прямой кишки и визуальный осмотр (ректороманоскопия) перианальной области может дать важную информацию о наличии, местоположении и распространенности опухоли анального канала.
У женщин осмотр и пальпация влагалища и области промежности помогают определить степень вовлечения в заболевание перегородки между прямой кишкой и влагалищем. Если пальцевое исследование сопровождается выраженной болезненностью, следует повторить осмотр в условиях операционной с общей или спинальной анестезией.
При подозрении на злокачественный процесс врач должен взять биопсию — кусочек измененных тканей, который потом отправляется на гистологическое исследование.
Приблизительно у трети пациентов с раком анального канала определяются увеличенные паховые узлы, но только 50 % из них оказываются метастатическими [16] . Лимфатические узлы с метастазами около прямой кишки могут быть обнаружены также при пальцевом обследовании, но современные методы лучевой диагностики для визуализации опухоли более точны.
Позитронно-эмиссионная томография(ПЭТ) позволяет оценить состояние лимфатических узлов с выявлением патологического поглощения, даже если клинические свидетельств поражения отсутствуют. Кроме того при подозрении на поражение лимфатических узлов следует провести биопсию. В случае отрицательного результата по данным биопсии рекомендовано диагностическое хирургическое вмешательство — полноценное удаление пахового лимфатического узла для более точного и расширенного гистологического исследования.
В диагностике рака анального канала широко используется магнитно-резонансная томография (МРТ). Этот безопасный с точки зрения облучения метод позволяет оценить степень инвазии (распространения) опухоли на окружающие структуры, а также заподозрить наличие метастатических лимфатических узлов.
С целью исключения метастазов в отдаленные органы, например, лёгкие и печень, часто применяют компьютерную томография (КТ) с внутривенным контрастированием. Этот метод необходим также и для составления плана лечения опухоли.
Анализ крови на маркер SCC (онкомаркер) может быть информативен только в процессе лечения для контроля за его эффективностью, в качестве первичной диагностики сдавать его не нужно.
Лечение рака анального канала
В лечении образований анального канала применяются различные методики, но в большинстве случаев полного излечения удается достичь без применения радикального хирургического вмешательства.
При кондиломах или низкодифференцированной дисплазии анального канала (предраковых состояниях) применяются местные препараты (например, 5-фторурацил) или выполняется локальное иссечение новообразования. Однако существует высокий процент рецидивов образований (около 59 %), что требует тщательного наблюдения после лечения.
При карциноме in situ (без метастазирования) выполняется локальное иссечение в пределах здоровых тканей. Выполнение лазерного удаления опухоли возможно в отдельных клинических ситуациях [17] .
Небольшие опухоли анального канала (T1N0) могут быть удалены с помощью локального иссечения в пределах здоровых тканей (1 см от границы опухоли). При рецидивах опухоли после локального иссечения повторное малоинвазивное вмешательство возможно лишь у пациентов, которым можно сохранить функцию держания (нормальной работы сфинктера).
Карциномы T2N0 имеют повышенный риск метастазирования в паховые лимфатические узлы, в этом случае проводится облучение как первичной опухоли, так и паховых лимфатических узлов с обеих сторон. Применение химиолучевой терапии целесообразно в отдельных клинических ситуациях. Это позволяет увеличить эффективность лечения раннестадийных опухолей на 55 % [18] .
Стандартом лечения образований на более поздних стадиях (T3-T4 или N1-N3) является применение химиолучевой терапии. Выявление единичных клеток опухоли по данным биопсии после прохождения терапии может говорить о ремиссии заболевания, однако в таких случаях следует выполнять повторную биопсию через 6 недель. Для пациентов, которые уже проходили курсы химиолучевой терапии, в случае рецидива эффективно оперативное вмешательство — брюшно-промежностная экстирпация прямой кишки с выведением постоянной стомы (трубки) на переднюю брюшную стенку. При данном вмешательстве прямая кишка удаляется навсегда [19] .
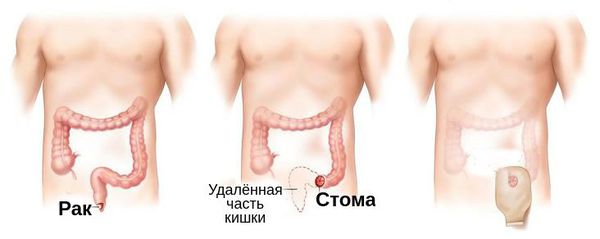
В случаях местнораспространенной карциномы методом выбора является химиолучевая терапия.
Лечение местнораспространненых опухолей анального канала подразумевает выполнение лучевой терапии в комбинации с применением 5-фторурацила и митомицина С. Эта стратегия позволяет уменьшить количество рецидивов на 23 % по сравнению с лучевой терапией. По результатам наблюдения в течение 13 лет было выявлено значительное снижение онкологической смертности на 33 % в группе комбинированной терапии [20] .
Текущие рекомендации по лечению пациентов с раком анального канала старше 75 лет не подразумевают снижение дозы излучения у пациентов, физическое состояние которых удовлетворительно (не имеющих тяжелых сопутствующих заболеваний и ведущих активный образ жизни) [20] .
При рецидивах опухоли в области тазовых лимфоузлов показано выполнение лучевой терапии (если не выполнялась ранее).
Лимфодиссекция — удаление лимфоузлов вместе с опухолью и подкожной клетчаткой в месте её образования (операция Дюкена) выполняется в случае неэффективности лучевой терапии.
Прогноз. Профилактика
После завершения курса химиотерапии обязательны регулярные осмотры пациента на протяжении следующих двух лет. Это необходимо для того, чтобы вовремя отследить возникновение рецидива. Окончательный эффект химиотерапии оценивается спустя 6 месяцев после завершения лечения.
Гистологическая форма опухоли анального канала не влияет на прогноз заболевания. Один из наиболее важных неблагоприятных для прогноза факторов — поражение лимфатических узлов, которое провоцирует развитие рецидива. Неблагоприятным фактором является также мужской пол [14] .
У ВИЧ-инфицированных пациентов заболевание протекает тяжелее, однако антиретровирусная терапия позволяет применять стандартные для новообразований методы лечения.
В нескольких исследованиях изучалось влияние курения на прогноз при раке анального канала. Их результаты достоверно указывают, что у курильщиков течение заболевания проходит хуже, а прогноз при лечении более неблагоприятен [15] .
Определенный выбор образа жизни может помочь предотвратить рак анального канала. Одной из наиболее важных задач является предотвращение инфицирования ВПЧ. Некоторые способы снижения вероятности заражения ВПЧ:
- использовать презервативы во время полового акта;
- исключить табакокурение;
- вакцинирование против ВПЧ — помогают защитить от определенных типов вируса. Применение вакцины против ВПЧ по исследованиям сопровождалось значительным снижением риска развития рака анального канала [21] . Но если вирус папилломы человека уже присутствует в организме, вакцина не будет эффективной.
В рамках скрининга рака анального канала следует раз в три года начиная с возраста 40 лет выполнять колоноскопию, а также обращаться к врачу-колопроктологу при появлении любых новообразований в перианальной области.

Рак прямой кишки – хроническая и злокачественная патология у женщин и мужчин, проявляющиеся опухолью из клеток ее эпителия. Появляется в пределах ануса и проявляется выделениями из анального канала.
Несмотря на современные средства диагностики и лечения онкологических болезней, миллионы людей имеют начальные признаки распространения данной патологии – отдаленные метастазы.
Данная болезнь является одним из основных лидеров инвалидности и смертности среди пациентов с злокачественными опухолями.
Симптомы заболевания
В запущенных стадиях – это недержание кала и болевые ощущения в анальной области.
| Симптомы болезни | Характерные признаки |
|---|---|
| Выделение темной крови | Кровь на одежде, кале, в унитазе. В виде капель, прожилок и сгустков. Кровотечение часто возникает после дефекации и напряженного сокращения тазовых мышц. При запущенных стадиях может появиться анемия. |
| Выделения гноя и слизи из заднего прохода | Проявляется реже чем кровотечение. Характерны запущенных стадиям при локализации воспаленной опухоли. |
| Общая слабость | Распространение опухоли может сказываться общей слабостью, быстрой утомляемостью, потерей аппетита и истощением. |
| Неправильная работа кишечника | На ранней стадии развития опухоли могут появиться метеоризм в животе, запоры, вздутие и ложные позывы к опорожнению. |
| Болевые ощущения | При распространение опухоли на запущенных стадиях болезни или поражении дистальных отделов прямой кишки могут появиться болевой синдром в заднем проходе. |
| Острая кишечная непроходимость | Характерна запущенным формам болезни с проявлением болевых ощущений в области живота, длительной задержкой дефекации, болью в животе и рвотой. |
Места появления опухоли:
- Анальный канал;
- Нижне-ампулярный отдел – до 6 сантиметров;
- Нижне-ампулярный отдел (от 6 до 12 сантиметров);
- Верхне-ампулярный отдел (от 12 до 20 сантиметров).
Любые перечисленные симптомы должны стать поводом обращения к врачу-проктологу или хирургу.
Причины появления
Учеными до конца не известны истинные причины развития заболевания.
Принято считать, что главными факторами риска являются: наследственность и неправильное питание.
Факторы риска, которые могут спровоцировать рак:
- Избыточное питание растительной пищей и отсутствие клетчатки в рационе;
- Злоупотребление алкоголем и курением;
- Частое употребление жирного и красного мяса;
- Хронические заболевания прямой кишки (геморрой, полипы, диффузный полипоз, инфекции);
- Работа с вредными и тяжелыми условиями труда;
- Наличие у родителей аденоматозного полипоза, синдрома Линча, язвенный колит или болезнь Крона.
Стадии рака
Существует 4 стадии рака прямой кишки. Окончательный диагноз устанавливается только после успешной операции.
Точная градация зависит от трех параметров: Т, N, M:
- Символ Т означает глубину врастания опухоли в стенке кишки, от Тis – единичные клетки рака на фоне полипа до Т4 – врастание в соседние органы. Имеет значения is, 1, 2, 3, 4;
- Символ N означает присутствие или отсутствие метастазов в регионарных лимфатических узлах;
- М указывает наличие или отсутствие отдаленных метастазов. Характеризуется значениями 0 или 1.
| I стадия | небольшая опухоль без метастазов |
| II стадия | более крупная опухоль без метастазов |
| III стадия | любая опухоль с метастазами только в окружающие её лимфатические узлы |
| IV стадия | любая опухоль с метастазами в другие органы, вне зависимости от наличия метастазов в ближайших лимфатических узлах |
Классификация заболевания
| Международная гистологическая классификация эпителиальные опухоли | |
| Эпителиальные опухоли | I. Доброкачественные опухоли |
ü 8211/0 Тубулярная аденома
ü 8261/0 Ворсинчатая аденома
ü 8263/0 Тубулярно-ворсинчатая аденома
ü 8148/2 Железистая интраэпителиальная неоплазия высокой степени
8480/3 Муцинозная аденокарцинома
8490/3 Перстневидноклеточный рак
8041/3 Мелкоклеточный рак
8070/3 Плоскоклеточный рак
8560/3 Аденоплоскоклеточный рак
8510/3 Медуллярный рак
По форме опухоли
| Формы роста опухоли | Описание |
|---|---|
| Кодирование по МКБ 10 | C20 Злокачественное новообразование (ЗНО) прямой кишки |
| Экзофитные опухоли | По виду схожи с цветной капустой, которая растет в просвет прямой кишки. |
| Эндофитные опухоли | Локализуются в глубину кишечной стенки и имеют вид язвы с неровным дном и с плотными валикообразными краями. |
| Переходные формы | Блюдцеобразные опухоли с умеренно приподнятыми краями и полого западающими центральными отделами. |
Диагностика
Ранняя диагностика – залог быстрого предотвращения осложнений заболевания. Доктор собирает анамнез и назначает исследование.
При подозрении на рак прямой кишки обязательно нужно пройти:
- Осмотр у врача и пальцевое исследование прямой кишки;
- Исследование мочи и кала;
- Клинический и биохимический анализы крови;
- Коагулограмму и опухолевые маркеры;
- Ректороманоскопию или колоноскопию. При опухоли с биопсией.
Доктор для тщательного исследования может назначить дополнительные методы диагностики:
- Электрокардиографию;
- Рентген органов грудной клетки;
- УЗИ брюшной полости и малого таза;
- Позитронную эмиссионную томографию;
- Радиоизотопное исследование костей;
- МРТ малого таза.
- Ирригоскопию при противопоказании колоноскопии.
| Сбор анамнеза | Жалобы. История болезни пациента и родственников. |
| Физикальное обследование | Осмотр и исследование прямой кишки пальцевое, оценка внутритивного статуса. |
| Лабораторные исследования | Развернутые клинический и биохимический анализы крови, онкомаркеры РЭА, СА 19.9, оценка свёртывающей системы крови, исследование мочи. |
| Инструментальная диагностика | Колоноскопия с биопсией, МРТ малого таза, ирригоскопиюили КТ-колонография |
Эффективное лечение
Хирургическая операция – единственный и оправданный метод лечения. Выбор метода обусловлен состояние пациента и местом локализации опухоли. Оценивается ее вид, рост и степень распространения.
Первая помощь пациенту:
- При обнаружении начала болезни — операция полипэктомия.
- На 1 стадии выполняют трансанальную резекцию прямой кишки.
- На 2 стадии хирургическая операция с химио/лучевой терапией.
После хирургического вмешательства по показаниям проводят химиотерапию.
Выполнение эндоскопической терапии оправдано лишь в случаях:
- локализация опухоли категории T1;
- опухоль высокой и средней дифференцировки;
- вовлечено не более 30 % окружности.
Лечение начальной формы требует комбинированную терапию с использованием предоперационной лучевой или химиолучевой терапии.
| Комбинированное лечение | При лечении рака прямой кишки сT3N0 или сТ1-3N1-2 с локализацией в среднеампулярном отделе и отсутствии поражения потенциального циркулярного края резекции по данным МРТ проводят курс курса дистанционной конформной лучевой терапии с последующим хирургическим лечением в течение 3 дней или через 4-6 недель в качестве альтернативы пролонгированному курсу химиолучевой терапии. |
| Адъювантная химиотерапия | Назначают в зависимости от проведения предоперационной химиолучевой терапии. В случаях предоперационного химиолучевого лечения, назначение адъювантной химиотерапии основано на результатах патоморфологического исследования. |
| Паллиативная химиотерапия | Назначается больным с малосимптомным процессом (статус ECOG 0-1) в отдельных случаях назначают монотерапию фторпиримидинами. |
| Симптоматическая терапия | При обильном кровотечении выполняют эндоскопическое исследование и системную гемостатическую терапию. В зависимости от результатов диагностики производят эндоскопическую остановку кровотечения. |
Хирургические операции
Для радикального удаления опухоли прямой кишки выполняют резекцию, отступая от верхнего края новообразования на 12-15 сантиметров, от нижнего края до 2- 5 сантиметра.
Виды оперативного вмешательства:
- Радикальное иссечение опухоли с удалением замыкательного аппарата прямой кишки;
- Брюшно-анальная резекция прямой кишки с низведением сигмовидной кишки;
- Передняя резекция прямой кишки с сигмо-ректоанастомозом конец-в-конец;
- Передняя резекция прямой кишки с сигмо-ректоанастомозом конец-в-конец;
- Метод Гартмана. Резекция прямой кишки с ушиванием дистального отрезка кишки;
- Симптоматическиме операции: наложение двухствольной колостомы, сигмостомия и трансверзостомия.
Виды лечения в зависимости от стадии болезни
| Начальная стадия (Tis–T1sm1-sm2N0M0) | Хирургическое трансанальное полнослойное эндоскопическое удаления опухоли. |
| При раннем появлении рака прямой кишки (Т1sm3-Т2-3bN0M0) | Тотальная или частичная мезоректумэктомия. |
| При локализации нижнего полюса опухоли в нижне- и средне ампулярном отделах прямой кишки | Тотальная мезоректумэктомия с удалением всей параректальной клетчатки |
| При локализованном и местно распространенном раке прямой кишки 2 и 3 стадии стадий (Т1-2N1-2M0, T3-4N0-2M0,T2N0M0 ) | Предоперационная лучевая/химиолучевая терапия с последующей мезоректумэктомией. |
| При нерезектабельном раке прямой кишки (Т4N0-2M0) | Лучевая терапии в комбинации с химиотерапией фторпиримидинами. |
| При генерализованном раке прямой кишки с синхронными метастазами в печень или лёгкие (М1а) | Выполнения R0 резекции метастазов. |
| Патолгии с нерезектабельными синхронными метастазами | Выполнение максимально эффективной химиотерапии. |
| При рецидиве рака прямой кишки | Дистанционная конформная лучевая терапия РОД 2 Гр, СОД 44 Гр на зону регионарного метастазирования, СОД 54-58 Гр на зону рецидива |
Удаляя опухоль, врач должен удалить все реагионарные лимфатические узлы, которые располагаются от устья брыжеечной артерии.
Сколько живут с этим диагнозом
Не существует точных данных. При успешной проведенной операции и эффективного лечения в течении первых 5 лет — 90% выживаемости.
На успешный прогноз выживаемости влияют следующие показатели:
- Стадия болезни;
- Размер и локализация опухоли;
- Наличие метастазов;
Сопутствующие хронические заболевания; - Общее состояние больного.
Профилактика
Основной профилактикой рака прямой кишки принято считать быстрое обнаружение доброкачественных полипов. Для этого больной должен периодически проходит диагностическое обследование.
Чтобы избежать возникновение опухоли нужно:
- При первых симптомах посещать врача;
- Принимать препараты, назначенные врачом;
- Соблюдать режим дня и питания по схеме врача;
- Прохладить плановые исследования: анализ крови, анализ кала на скрытую кровь, колоноскопия;
- Наблюдение у врача после операции.
Первые годы после операции рекомендуется проходит осмотр у врача не реже 2-3 раз в год.
_________________________
Литература источники:
Клинические рекомендации Рак прямой кишки МКБ 10: C20 2018 Профессиональные ассоциации:·Ассоциация онкологов России·Российское общество клинической онкологии;
Рак прямой кишки: диагностика и лечение: метод. пособие / А. А. Захаренко, М. А. Беляев, А. А. Трушин [идр.]. – СПб.: РИЦ ПСПбГМУ, 2018.
NCCN Clinical Practice Guidelines in Oncology. Rectal Cancer и TNM Classifi cation of Malignant Tumors / James D. Brierley, M. Gospodarowicz, Christian Wittekind. – 8th ed. – Wiley Dlackwel, 2017
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Егоров Алексей Александрович, врач-проктолог
Читайте также:

