Кровоизлияния в мозг при лейкозе

В.В. Бадяев, И.Н. Лазарева, К.А. Десятников
Случай скоропостижной смерти при остром лейкозе / Бадяев В.В., Лазарева И.Н., Десятников К.А. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 41-45.
библиографическое описание:
Случай скоропостижной смерти при остром лейкозе / Бадяев В.В., Лазарева И.Н., Десятников К.А. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 41-45.
код для вставки на форум:
Заболеваемость всеми видами лейкозов в целом составляет приблизительно 13 случаев на 100 тысяч населения в год, чаще болеют лица мужского пола. К острым лейкозам относят формы, при которых морфологический субстрат опухолевых разрастаний и, соответственно, клетки, циркулирующие в крови, представлены недифференцированными или малодифференцированными элементами (бластными клетками) (Ф.Э. Файнштейн, 1987). Острые лейкозы – быстропрогрессирующие формы лейкоза, характеризующиеся замещением нормального костного мозга незрелыми бластными гемопоэтическими клетками без дифференциации их в нормальные зрелые клетки крови.
Клиническая симптоматика острого лейкоза зависит от степени угнетения нормального кроветворения и выраженности внекостномозговых проявлений. Абсолютно патогномоничных симптомов острого лейкоза не существует, это особенно относится к начальному периоду заболевания. Можно выделить следующие варианты начала острого лейкоза: острое начало заболевания – наблюдается у ½ больных и характеризуется высокой температурой тела (иногда с ознобами), выраженной слабостью, интоксикацией, болями в суставах, болями при глотании, болями в животе. Такое начало заболевания, как правило, трактуют как грипп, ангину, ревматизм, острое респираторное заболевание, а при болях в животе принимают за острый аппендицит. Начало заболевания с выраженными геморрагическими явлениями наблюдается у 10 % больных и характеризуется профузным кровотечением различной локализации (носовым, желудочно-кишечным, церебральным и др.).
Судебно-медицинские эксперты, в отличие от патологоанатомов, редко встречаются с данной патологией, но и патологоанатомы имеют дело в основном с хроническими формами лейкоза. Их пациенты длительно наблюдаются у онкологов, и исследования проводятся с целью уточнения диагноза, оценки качества лечения или с научной целью.
Нами исследовался случай скоропостижной смерти военнослужащего срочной службы – рядового К. Известно, что первичное медицинское обследование при поступлении в часть прошел 29.11.2017 года, признан здоровым и годным к военной службе. 10.03.2018 года был освидетельствован медицинской комиссией по направлению правоохранительных органов в связи со случаем неуставных взаимоотношений. Из материалов проверки следует, что рядовой К. получил один удар в область верхней губы от сослуживца. При осмотре установлено: общее состояние удовлетворительное. Контактен, в пространстве и времени ориентирован, активно отвечает на вопросы. В позе Ромберга устойчив, сухожильные рефлексы живые. Объективный статус. Кожные покровы: в области левого угла рта на верхней губе гематома размерами 3,8 на 2,5 см. В области правой лопатки гематома с переходом на правый плечевой сустав и ключицу. В правой подмышечной области, на пересечении задней подмышечной линии и седьмого ребра гематома округлой формы, размерами 6,5 на 3,5 см. На левом плече две гематомы округлой формы, размерами 4,5 на 3,0 см и 2,0 на 1,5 см. На правом предплечье обширная гематома размерами 14,0 на 12,0 см. На левой половине грудной клетки от среднеключичной линии до левой лопаточной линии подковообразная гематома размерами 23,0 на 10,0 см. Гематома в сердечной проекции округлой формы 7,0 на 5,0 см. На внешней поверхности правого бедра самая крупная гематома – размерами 28,0 на 10,5 см. По органам и системам без патологии.
16.03.2018 года был исследован труп рядового К. При наружном исследовании трупа выявлены множественные кровоподтеки различной формы и размеров, давности, локализующиеся в области туловища и конечностей. Границы кровоподтеков не имели четких очертаний, а глубина варьировала от внутрикожных до межмышечных (в области правого бедра). При внутреннем исследовании трупа кожно-апоневротический лоскут без кровоизлияний, кости черепа целы, при этом под мягкой мозговой оболочкой, по всей поверхности головного мозга кровоизлияния красного цвета. В желудочках головного мозга эластичные свертки крови, заполняющие объем всех желудочков мозга (боковых, третьего, четвертого), вторичные ишемические очаги перивентрикулярной мозговой ткани (рис. 1).
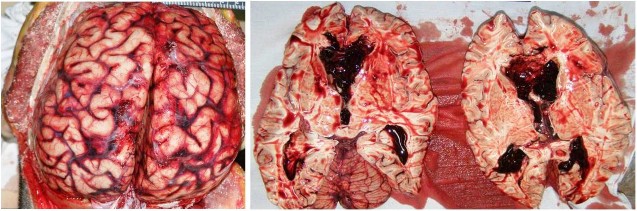
Рис. 1. Субарахноидальные кровоизлияния, кровоизлияния в желудочки головного мозга
Купола диафрагмы расположены: справа – на уровне V ребра, слева – на уровне VI ребра, сплошь покрыты мелкопятнистыми кровоизлияниями красного цвета, размерами от 0,2 × 0,2 до 0,4 × 0,4 см. В области желудочков сердца массивные фиолетовые сливные пятнистые кровоизлияния под наружную оболочку, сплошь покрывающие поверхность миокарда (рис. 2).
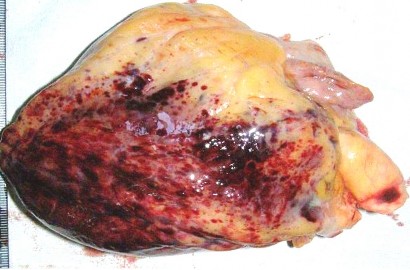
Рис. 2. Эпикардиальные кровоизлияния
Селезенка эллипсовидной формы, размерами 10,0 × 9,0 × 6,0 см, плотная, покрыта капсулой, массой 200 г. На разрезах ткань селезенки желтоватокоричневого цвета, мелкозернистого строения. В соскобе с поверхности разрезов пульпа с примесью крови. В желудке 40 мл слизистого содержимого красноватого цвета. Слизистая желудка серого цвета, с синюшным оттенком, тускловатая, с выраженной складчатостью, по малой кривизне слизистая резко гиперемирована, на вершинах складок множественные мелкоточечные кровоизлияния около 0,1 см. Печень размерами 26,0 × 19,0 × 14,0 × 9,0 см, на разрезах ткань ее желтовато-коричневого цвета, дряблая. Иных особенностей при внутреннем исследовании трупа не выявлено. При дальнейшем гистологическом изучении внутренних органов от трупа К. установлено: головной мозг – обширные кровоизлияния в белом веществе субэпендимарной области с разрежением вещества головного мозга, с выраженным отеком, дистрофическими изменениями нервных клеток, с наличием очаговых опухолевых лейкозных инфильтратов (рис. 3), преимущественно вокруг сосудов; инфильтраты состоят из клеток неправильной формы, ближе к округлой, имеют вариабельные размеры, цитоплазма клеток умеренно широкая, содержит большое количество мелких гранул, ядра разнообразной формы и размеров, встречаются бобовидной и двудольчатой формы (далее – лейкозные пролифераты или лейкемическая инфильтрация). Внутрижелудочковая гематома представлена гемолизированными эритроцитами с очаговыми опухолевыми лейкозными пролифератами.
Легкое – в просветах альвеол гомогенные и слегка зернистые эозинофильные массы (отечная жидкость), субплевральные кровоизлияния в виде скоплений гемолизированных эритроцитов в альвеолах с наличием очаговых лейкозных инфильтратов в межальвеолярных перегородках. Сердце – выраженный отек и полнокровие интерстициальной ткани, с наличием внутрисосудистых и околососудистых скоплений лейкозных клеток, дистрофические изменения кардиомиоцитов, очаговая жировая инфильтрация миокарда, в эпикарде и эпикардиальной клетчатке очаговые кровоизлияния, среди которых видны опухолевые лейкозные инфильтраты. Печень – балочно-радиарная структура сохранена, гепатоциты с очаговой крупнои мелкокапельной жировой дистрофией цитоплазмы, центральные вены и межбалочные пространства малокровны, портальные тракты с лейкемической инфильтрацией. Диафрагма – в межмышечной ткани очаговые скопления лейкозных опухолевых клеток. Селезенка – лимфоидные фолликулы с нечеткими размытыми контурами, без светлых центров, красная пульпа малокровная, с лейкозной инфильтрацией. Кожа груди – в дерме и подкожной жировой клетчатке очаговые кровоизлияния с наличием лейкозных пролифератов. Мышечно-жировая ткань правого бедра – гематома из гемолизированных эритроцитов с очаговыми скопления- ми опухолевых лейкозных клеток. Заключение: морфологические признаки лейкоза – системного опухолевого заболевания кроветворной ткани в виде разрастания очаговых лейкозных инфильтратов в головном мозге, легких, сердце, печени, селезенке, коже, жировой и мышечной ткани.
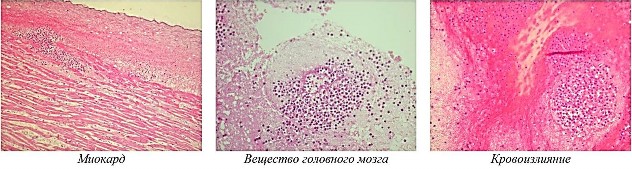
Рис. 3. Микроскопическая картина из патологических областей с наличием опухолевых лейкозных инфильтратов (х400)
Таким образом, на основании проведенного исследования мы пришли к выводу, что в данном случае имело место заболевание – промиелоцитарный лейкоз (одна из восьми разновидностей острого миелоидного лейкоза), который отличается злокачественным, внезапно возникающим и быстро развивающимся заболеванием с выраженным геморрагическим синдромом. Причиной смерти больных с этой формой лейкоза почти в 100 % случаев является кровоизлияние в мозг.
Список литературы
1. Окороков, А.Н. Диагностика болезней внутренних органов: Т. 4. Диагностика болезней системы крови. – М. : Мед. лит., 2001. – Текст : непосредственный.
Отвечаем на самые важные вопросы про лейкоз
" title="Показать лейкоз может исследование периферической крови
" itemprop="contentUrl">
Показать лейкоз может исследование периферической крови
Фото: Сергей Яковлев
В сентябре мы познакомились с архангелогородкой Вероникой Рожновской, жизнь которой изменилась, когда у её дочери Даши диагностировали лейкоз. Девочка в тот момент училась в пятом классе, а на недомогания врачи не обращали должного внимания. Специалисты отмечают, что рак крови действует тем агрессивнее, чем моложе организм, который поражает болезнь. На другие важные вопросы об этом раке отвечают профессор кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергей Берзин и гематолог из Уфы Нэлли Янтурина.
Лейкоз — опухолевое заболевание клеток крови. При лейкозе происходит патологическая трансформация лейкоцитов и их бесконтрольное деление. В итоге они замещают собой нормальные клетки костного мозга, из которых образуются циркулирующие в крови лейкоциты, эритроциты и тромбоциты.
При хронических лейкозах деление клеток идёт медленнее, и клиника тоже развивается с меньшей скоростью. Лейкозный клон током крови разносится по всей кроветворной ткани. Органами-мишенями, где откладываются метастазы, становятся почки и кости. Оседая в костной ткани, эти клетки, по-другому они называются миеломные, нарушают ее структуру. Это может проявляться частыми переломами, болью в позвоночнике, ребрах. Хронические лейкозы могут годами протекать без каких-либо явных отклонений в самочувствии, тогда выявить их можно только при исследовании крови.
Начало заболевания нередко протекает без выраженных симптомов. Больные отмечают общую слабость, утомляемость, неопределенную боль в костях, непостоянную температуру по вечерам в пределах 37,1–38 градусов. Но уже в этот период у некоторых больных можно обнаружить небольшое увеличение лимфатических узлов, селезенки. В анализе крови тоже будут изменения — повышение или снижение количества лейкоцитов, анемия.
Лейкоз может проявляться разнообразными симптомами. При острой форме пациенты могут жаловаться, что стали часто простывать, у них возникли инфекционные осложнения или синяки на теле, а кого-то будет беспокоить резкая потеря веса, появление шишек на теле или увеличение лимфоузлов.
Симптомы лейкоза неспецифичны, они таковы:
- слабость;
- головокружения;
- высокая температура без явных на то причин;
- боли в руках и ногах;
- кровотечения.
При замещении патологически размножающимися лейкоцитами других клеток крови на первое место выходят анемии и кровотечения из-за уменьшения числа других клеток крови — эритроцитов и тромбоцитов. Из-за накопления лейкоцитов в лимфоузлах, печени или селезёнке эти органы могут увеличиться, но обнаружить эти симптомы уже может только врач.
При лейкозе субстратом опухоли является костный мозг, который находится во всех трубчатых и плоских костях. Здесь же развиваются предшественники крови: эритроциты, лейкоциты и тромбоциты. Когда в ткани начинают развиваться опухолевые клетки, места для нормальных здоровых клеток крови просто не остается. Если в случае с раком желудка пораженный участок можно удалить, вовремя провести химиотерапию и добиться длительной ремиссии, то при раке крови такая тактика не приемлема.
Есть формы острого лейкоза, которые могут развиваться с первых дней жизни человека. Хроническим формам лейкоза подвержены люди старшего возраста. Чем моложе возраст, тем агрессивнее протекает болезнь, но при современных методиках лечения больной может жить до 5–7 лет. На течение хронического миелолейкоза (и это научно доказано) большое влияние оказывает состояние нервной системы больного — если есть стрессы, депрессии, люди сгорают буквально на глазах.
Лечение лейкоза — это достаточно длительный процесс. В среднем на достижение ремиссии при острых лейкозах уходит от 3 месяцев до 2–3 лет.
Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. Пациенты должны находиться в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Для закрепления результатов терапии после этапа восстановления (или поддержки ремиссии) принимается решение о необходимости трансплантации костного мозга.
Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора.
В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Пересадка может быть сделана и при хроническом лейкозе.
Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
Лучшие доноры костного мозга — это мужчины в возрасте 30–40 лет, семейные, имеющие постоянное место работы. Желательно — на промышленном производстве, на заводах. Практика показывает, что именно такие люди относятся к донорству с наибольшей ответственностью.
Женщина тоже может стать донором костного мозга. Но здесь важно учесть, что после родов и беременностей в крови у женщин циркулируют антитела, и их лейкоциты уже настроены бороться с чужеродными антигенами. Поэтому результат пересадки может оказаться хуже.
Запишись на прием по телефону +7 (495) 604-10-10 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Клиника "Столица" гарантирует полную конфиденциальность Вашего обращения.
Лейкозы характеризуются системным прогрессирующим разрастанием лейкозных клеток сначала в костном мозге, селезенке и лимфатических узлах. Затем они переселяются в другие органы и ткани, образуя лейкозные образования вокруг сосудов и в их стенках, в крови выявляются лейкозные клетки. При лейкозах бластные клетки подавляют дифференциацию нормальной стволовой клетки. Лейкозные клетки, подобно всем опухолевым, характеризуются атипизмом разной степени выраженности. Применение хромосомного анализа позволило установить, что при любом лейкозе происходит расселение по организму клона опухолевых лейкозных клеток - потомков одной первоначально мутировавшей клетки.
Группу острых лейкозов объединяет общий признак: субстрат опухоли составляют молодые, бластные клетки. Течение злокачественное. Субстрат хронических лейкозов составляют зрелые клетки. Течение их относительно доброкачественное.
Острый миелобластный лейкоз
При остром миелобластном лейкозе костный мозг становится красным, сероватым или приобретает зеленоватый оттенок. Селезенка, печень, лимфатические узлы увеличены. Некрозы в полости рта, зеве, на миндалинах, в желудке. В почках встречаются распространенные и очаговые опухолевые образования. В трети случаев развивается лейкемическая инфильтрация легких - лейкозный пневмонит, в четверти случаев - лейкозные инфильтрации оболочек мозга - лейкозный менингит. Обнаруживаются кровоизлияния в слизистых и серозных оболочках, внутренних органах.
Острый лимфобластный лейкоз
При остром лимфобластном лейкозе лейкемическая инфильтрация выражена наиболее резко в костном мозге, селезенке, лимфатических узлах, лимфатическом аппарате желудочно-кишечного тракта, почках, вилочковой железе. Костный мозг малиново-красный, сочный. Селезенка резко увеличивается. Значительно увеличиваются лимфатические узлы средостения, брыжеечные. Вилочковая железа достигает гигантских размеров. Нередко лейкозное образование выходит за Пределы вилочковой железы и прорастает ткани переднего средостения, сдавливает органы грудной полости.
Хронический миелолейкоз
Хронический миелолейкоз развивается в результате злокачественной трансформации стволовой кроветворной клетки, сохраняющей способность к специализации и созреванию до зрелых клеточных элементов. Для хронического миелолейкоза свойственно первичное поражение костного мозга с постепенным нарастанием опухолевой массы, которое сопровождается увеличением количества лейкозных миелокариоцитов, замещением жирового костного мозга и инфильтрацией лейкозными клетками органов и тканей. Вытеснение нормальных ростков кроветворения, неэффективный эритропоэз (образование эритроцитов), появление аутоантител к эритрокариоцитам и тромбоцитам приводит к развитию анемии и тромбоцитопении.
Большая опухолевая масса, особенно в период цитотаксической терапии, сопровождается быстрым увеличением ее размеров, что способствует развитию тяжелых осложнений. По мере прогрессирования заболевания в опухолевом клоне возникают дополнительные мутации, которые приводят к развитию новых клеток-клонов, обладающих высокой пролиферативной активностью. Появление их указывает на клональную эволюцию заболевания, переход его в конечную стадию. Опухолевые клетки теряют способность к созреванию.
При этой форме заболевания костный мозг сочный, серо-красный, серо-желтый, содержит молодые и бластные клетки. В костях иногда встречается остеосклероз. Кровь серо-красная, органы малокровные, селезенка резко увеличена, иногда занимает почти всю брюшную полость. Масса ее достигает 6-8 кг. Печень увеличена до 5-6 кг. Лимфатические узлы значительно увеличены. Лейкозные клетки образуют тромбы в кровеносных сосудах, проникают в сосудистую стенку. В связи с этим нередки инфаркты, кровоизлияния. Довольно часто бывает аутоинфекция.
Сублейкемический миелоз
Сублейкемический миелоз характеризуется нарушением костно-мозгового кроветворения. Развитие миелофиброза происходит в различных костях скелета и распространяется на все кости. При этом развиваются лейкоцитоз и тромбоцитоз. Анемия при миелофиброзе является следствием неэффективного образования эритроцитов и их аутоиммунного распада, редукции эритропоэза или недостаточности костно-мозгового кроветворения. Иногда отмечается активация эритропоэза.
Сублейкемический (алейкемический) характер лейкоза объясняют нарушением координации между костной и кроветворной тканью и элиминацией (выведением) лейкоцитов на периферию вследствие развития фиброза.
Помимо лейкозной трансформации кроветворной ткани, заболевание характеризуется наличием лейкозной инфильтрации в других органах, и в первую очередь в селезенке, а также в лимфатических узлах и печени, дисплазией (нарушением образования) костной ткани в виде патологического костеобразования. Увеличение кроветворных органов происходит не только в результате миелоидной метаплазии (нарушение образования клеток костного мозга), но и вследствие разрастания в них соединительной ткани.
Эритремия
При эритремии в костном мозге наблюдается полная гиперплазия (увеличение образования) трех ростков миелопоэза, преимущественно эритрокариоцитов. Клеточные элементы сохраняют способность к специализации и созреванию. Накопление опухолевой массы приводит к увеличению количества эритроцитов как в сосудистом русле, так и в синусах костного мозга, селезенке и других органах, вызывает нарушение реологии (движения тока) крови и, как следствие, кислородной недостаточности тканей и тромботические осложнения.
Эритремии свойственна определенная стадийность процесса. В результате несостоятельности костно-мозгового кроветворения болезнь сопровождается резкими структурными изменениями. Все органы резко полнокровны. Часто в артериях и венах образуются тромбы. Желтый костный мозг трубчатых костей становится красным. Резко увеличивается селезенка. Возникает увеличение миокарда, особенно левого желудочка.
Хронический моноцитарный лейкоз
Хронический моноцитарный лейкоз развивается в результате опухолевой трансформации и проявляется разрастанием моноцитоидных клеточных элементов в костном мозге, увеличением их содержания в крови и инфильтрацией ими селезенки и печени.
Хронический миеломоноцитарный лейкоз
Хронический миеломоноцитарный лейкоз возникает в результате опухолевой трансформации. Механизмы развития опухоли, в основе своей свойственные всем лейкозам, приводят к подавлению эритро- и тром-боцитопоэза, к недостаточности костно-мозгового кроветворения.
Хронический лимфолейкоз
Хронический лимфолейкоз - это доброкачественная опухоль лимфатической ткани. Клетки опухоли составляют преимущественно зрелые лимфоциты. Увеличивается количество лимфоцитов в лимфатических узлах, селезенке, печени.
Костный мозг красного цвета с участками желтого. Лимфатические узлы всех областей тела резко увеличены, сливаются в огромные мягкие или плотноватые пакеты. Увеличиваются размеры миндалин, лимфатические фолликулы кишечника. Печень, почки и селезенка увеличены.
Лейкемическая инфильтрация отмечается во многих органах средостения, брыжейке, миокарде, серозных и слизистых оболочках.
Парапротеинемические лейкозы
В группу парапротеинемических лейкозов входят опухоли из В-лимфоцитов:
- миеломная болезнь;
- первичная макроглобулинемия (болезнь Вандельстрема);
- болезнь тяжелых цепей (болезнь Франклина).
Опухолевые клетки синтезируют однородные иммуноглобулины или их фрагменты, так называемые патологические иммуноглобулины. Наибольшее значение имеет миеломная болезнь. Чаще всего миеломная болезнь развивается в возрасте 45-60 лет. Одинаково часто болеют мужчины и женщины. В селезенке, печени, почках, легких, лимфатических узлах отмечаются миеломные метастазы. В почках развивается нефроз, склероз. Отмечается отек миокарда, легких. В легких и почках обнаруживаются воспалительные изменения в виде пневмонии и пиелонефрита. В органах откладывается известь, а также измененный белок - амилоид.
Если Вам понравился материал, поделитесь им с друзьями!

Симптомы заболевания раком крови
Гиперлейкоцитоз, известный как лейкемия, поражает 9 200 человек в год. Это заболевание лимфатической и гемопоэтической системы с зависимыми от типа, но часто идентичными симптомами лейкемии.
Первыми признаками и симптомами гиперлейкоцитоза (лейкемии), являются, например, анемия или повышенное число инфекций. Во-первых, нет признаков хронического лейкоза. Вот почему врачи обычно обнаруживают их позже.
Многие симптомы лейкемии связаны с тем, что у пациента мало здоровых клеток крови или слишком много больных лейкемических клеток. Специфические признаки зависят от того, является ли это острой или хронической лейкемией. Острые симптомы лейкемии не появляются постепенно, а происходят внезапно. Состояние пациента может ухудшиться всего за несколько дней.
Острый лейкоз и его симптомы
Сопутствующие симптомы острого лейкоза не проявляются, они возникают внезапно. Состояние пациента может ухудшиться всего за несколько дней или недель и закончиться без лечения смертью.
Типичные, но неспецифические симптомы острого гиперлейкоцитоза включают:
- Усталость,
- Снижение эффективности,
- Бледность,
- Повышенная восприимчивость к инфекции,
- Постоянная лихорадка,
- Частое кровотечение носа и десен,
- Петехии (точечные кровоизлияния кожи),
- Гингивит,
- Гематомы (синяки),
- Отсроченный гемостаз (гемостаз),
- Не самонаправленная потеря веса,
- Анорексия (потеря аппетита),
- Боль в костях,(Боль, вызванная лейкемией, возникает в костной ткани, и пациент воспринимает глубокую соматическую боль как тусклую).
- Опухшие лимфатические узлы на шее, подмышки и паху,
- Боль или давление в верхней части живота из-за увеличенной селезенки (спленомегалия),
- Расширение печени (гепатомегалия)
- Затворы мелких кровеносных сосудов, редко зудящие коричневато-красные,
- фиолетовые пятна, волдыри или узелки в коже лейкемическими клетками,
- Редко сильная головная боль из-за участия мозговых оболочек (менингит лейкаэмика),
- Фоточувствительность, лицевой паралич, помутнение зрения, тошнота и рвота,
- Головокружение или эмоциональные нарушения из-за участия центральной нервной системы,
- Одышка.
Хронический гиперлейкоцитоз и его симптомы
Хронические типы лейкемии и их симптомы обычно влияют только на взрослых. Они медленнее по сравнению с острыми формами, которые также влияют на детей. Болезнь развивается постепенно и остается незамеченной на начальных стадиях.
Часто врачи обнаруживают хроническую миелоидную (лимфому) или лимфатическую лейкемию в анализе крови, выполненном случайным образом по другим причинам. Врач подозревает лейкемию из-за большого количества лейкоцитов, характерных для всех видов заболеваний.
С распространением пораженных лейкемических клеток и подавлением здоровых компонентов крови возникают различные симптомы лейкемии. Они вызваны нарушением или подавлением образования крови в костном мозге. Пациент страдает в результате от анемии.
Это проявляется неспецифическим общим недомоганием
- Бледный внешний вид,
- Усталость
- Низкая производительность.
Эритроциты переносят кислород. Из-за прогрессирующего дефицита транспортировка жизненно важного газа и, следовательно, снабжение органов происходит в недостаточной степени. Последствиями являются упомянутые симптомы лейкемии.
Пациент с хронической лейкемией также жалуется на значительно меньшее количество эритроцитов (значение гемоглобина (пигмент красной крови) ниже 10 г на децилитр):
- Одышка и
- Сердцебиение.
Последние симптомы лейкемии возникают даже при минимальных физических усилиях.
Инфекции — результат отсутствия здоровых лейкоцитов
Отсутствие здоровых лейкоцитов приводит к снижению способности организма эффективно бороться с патогенами. В результате люди, страдающие хронической лейкемией, склонны к частым инфекциям.
Пациенты плохо себя чувствуют. Например, они жалуются на симптомы гриппа или серьезные воспалительные заболевания. К ним относятся:
- Лихорадка,
- Головная боль,
- Пневмония,
- Бронхит (бронхиальный катар),
- Воспаление десен (гингивит) также
- воспаленные корней зубов.
Другими возможными источниками воспаления являются слизистая оболочка полости рта, миндалины и кишечник. Основной причиной повышенного и рецидивирующего воспаления является уменьшение моноцитов (наибольшие клетки крови в периферической крови), гранулоциты (крупные белые кровяные клетки с мелкозернистой протоплазмой) и иммуноглобулины (отталкивающие белые).
Если есть дефицит тромбоцитов , это отрицательно влияет на способность коагуляции крови. Коагуляция крови относится к физиологическому затвердеванию крови после выхода из кровеносного сосуда.
Если количество тромбоцитов падает ниже 20 / нл, это приводит к внутреннему кровотечению с отсутствием заметной причины запуска.
Опухоль лимфатических узлов под мышками, пахом и шеей почти без исключения возникает как симптомы хронического лейкоза. Часто врачи находят у своих пациентов увеличенную селезенку (спленомегалию), которая, в свою очередь, вызывает чувство давления и боли в верхней части живота.
При спленомегалии вес селезенки превышает 350 г. Еще один признак спленомегалии — это превышение максимальных нормальных значений. Это четыре сантиметра в ширину и максимум семь сантиметров поперечного диаметра. Длина селезенки не превышает 11 сантиметров как часть спленомегалии.
Другие симптомы хронического лейкоза:
- Обесценение почек и печени (гепар),
- Потеря веса и потеря аппетита,
- Лихорадка, которая, кажется, без причины
- сильный, ночной пот,
- Боль в костях.
Ни один из симптомов лейкемии не является диагнозом болезни. Редко встречаются всем признакам болезни. Обследование крови и костного мозга пациента дает информацию о том, является ли врач правильным при подозрении на лейкемию. Если это так, в лаборатории обнаружены незрелые клетки.
Уровни крови при раке крови
Чтобы оценить тяжесть заболевания и связанные с ним симптомы лейкемии, следующий список уровней крови, относящихся к раку крови, поскольку они должны приниматься здоровым человеком:
- мужчины: 4,5 — 5,9 тыс. Млрд. / Литр крови
- Женщины: 4,0-5,2 млрд. / Литр крови
- мужчины: 140 — 180 г / литр крови.
- Женщины: 120-160 г / л крови.
- от 150 до 350 тысяч миллиардов литров крови
Гематокрит (отношение эритроцитов к плазме крови):
- Мужчины: 41 — 50 процентов
- Женщины: 37 — 46 процентов
- 4,0 — 10,0 млрд. / Литр крови.
Доля гранулоцитов составляет 50-70%, у моноцитов — 2-6%, а у лимфоцитов — 25-45%.
Симптомы миелодиспластических синдромов (MDS)
Несколько форм заболевания подпадают под название миелодиспластических синдромов. У них есть расстройство процесса созревания клеток крови в целом. В субформах это влияет на красные или белые кровяные клетки, тромбоциты или другие клетки в крови.
Типичные симптомы связанных с лейкемией миелодиспластических синдромов включают:
Так называемая анемия в результате отсутствия эритроцитов,
Она проявляется бледностью, тиннитусом, головокружением, усталостью и тошнотой.
Инфекционная восприимчивость из-за отсутствия лейкоцитов,
Кровоточащая тенденция кожи (петехии, гематомы), десны и носа при отсутствии тромбоцитов.
Лейкемия — заболевание со многими симптомами
Симптомы острого и хронического лейкоза разнообразны и неспецифичны. Они варьируются от опухолей и гриппа до опухоли лимфатических узлов и расширения внутренних органов. Тенденция к кровотечению приводит в тяжелых случаях к опасному внутреннему кровотечению.
Читайте также:

