Опухоль с левой стороны под ребрами что это может быть
Обнаружение уплотнения в правом подреберье заставляет пациентов задуматься о здоровье. Первым делом необходимо проанализировать, какие последние действия могли вызвать это состояние. Однако чаще всего причины скрыты очень глубоко в организме и требуют посещения доктора для определения точного диагноза.
Причины образования уплотнения
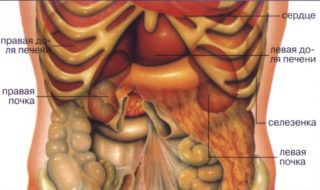
Если уплотнение пальпируется в правом подреберье справа, это может быть следствием заболеваний следующих органов:
- Желчный пузырь. Припухлость и уплотнения указывают на развитие холецистита, желчнокаменной болезни. Иногда диагностируются паразиты. При этом орган может быть увеличен.
- Поджелудочная железа. Большое уплотнение указывает на острый панкреатит, либо позднюю стадию рака.
- Печень. Обнаруживают гепатоз, гепатит, цирроз, острые застои крови из-за сердечной недостаточности, на фоне которой происходит растягивание оболочки органа.
- Кишечник. Опухоли, сильное газообразование, кишечная непроходимость, а также энтероколит и другие болезни могут указывать на припухлость под ребрами.
- Диафрагма. У некоторых пациентов уплотнение наблюдается из-за грыжи, опухоли или диафрагматита.
В каждом из этих случаев уплотнение сопровождается ощутимой ноющей или режущей болью.
Уплотнения разного характера в подреберье не всегда становятся следствием опухоли самого органа. Очень часто подобные симптомы наблюдаются при отеке мягких тканей, которые его окружают.
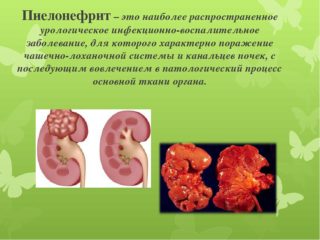
Если новообразование или уплотнение появилось сзади справа, это указывает на заболевание почек – острый или хронический пиелонефрит. Другие патологии наблюдаются гораздо реже. При остром течении болезни болевой синдром тупой, ноющий, чаще всего проявляется чуть ниже правой стороны и отдает в поясницу. Боль усиливается, если постучать по нижнему ребру сзади. При хроническом течении боли носят ноющий характер и усиливаются в прохладную или сырую погоду.
Уплотнение справа под ребрами может быть следствием травмы (удар, падение), из-за которой произошел разрыв сосудов, и образовалась гематома. Симптомы усиливаются при надавливании, во время бега или движения, из-за употребления большого количества жидкости.
Ноющая боль справа ближе к позвоночнику указывает на остеохондроз. Уплотнение в этом случае сигнализирует о воспалении в мягких тканях. Острые боли, сопровождающиеся гематомами и резким образованием припухлости, могут располагаться спереди и сзади. Напряжение кожи и мышечных волокон, в том числе без гематомы, становится следствием:
- воспаления аппендицита;
- разрыва печени, почки, желчного пузыря;
- перелома ребра;
- опущения почек.
Небольшие уплотнения с острой болью указывают на печеночные колики, ущемление почечной кисты, острый холецистит или панкреатит.

Подобный признак с образованием уплотнения или шишки указывает на острый воспалительный процесс:
- острый пиелонефрит;
- воспаление одного из легких;
- острое воспаление поджелудочной железы;
- панкреатит или рак последней стадии;
- заболевания придатков матки;
- патологии селезенки;
- нарушения в кишечнике.
Острые боли, которые возникают внезапно и так же быстро проходят, чередуются с неприятными тянущими, колющими симптомами с одной из сторон, указывают на психосоматические причины. Для их лечения требуется консультация психотерапевта, психиатра, невропатолога.
Уплотнение в этом случае находится в области спины, обнаруживается во время пальпации. Пациенту становится сложно дышать, боль приобретает тупой характер. Симптомы отдают в спину, поясницу, верхние и нижние конечности. Нередко возникают прострелы.
На последних стадиях, когда грыжа выходит из кольца, она становится видна без пальпации. При этом уплотнение мягкое, может вправляться на место, откуда выходит. Лечение подобной патологии всегда проводится хирургическим путем и не имеет альтернатив.
Методы диагностики уплотнения

Первичный способ изучения опухоли в правом или левом подреберье – это диагностика у терапевта или хирурга. После пальпации врач сможет точно отсеять некоторые заболевания, а также назначит дополнительные анализы и инструментальное обследование. Самый эффективный способ получения точного диагноза – это консультация у 2 или 3 специалистов.
Возможные процедуры, которые предстоит пройти пациенту:
- УЗИ брюшной полости для определения состояния органов, включая кишечник;
- КТ требуется для просмотра сосудов и тканей кишечника, других органов, иногда применяют процедуру с контрастом;
- колоноскопия назначается при подозрении на патологии кишечника;
- для осмотра желудка назначается диагностика эндоскопическим путем;
- дополнительно назначают сдачу лабораторных анализов;
- при обнаружении опухолевых процессов требуется биопсия материала.
На основе полученных анализов диагноз ставит доктор. Самостоятельно расшифровать результаты невозможно.
Методы лечения
Учитывая обширный перечень причин, по которым появляется выпуклость в правом подреберье, невозможно кратко описать единственный метод борьбы с этим состоянием. Все зависит от обнаруженной патологии.
Лечение новообразования не должно проводиться самостоятельно в домашних условиях. Нельзя греть пораженное место, если симптом связан с воспалением печени. Никакие домашние методы терапии не помогут избавиться от доброкачественной или злокачественной опухоли.
Не менее опасно сохранение патологии в результате перелома ребер после травмы. Невылеченный перелом плохо срастается и в будущем приводит к развитию хронического болевого синдрома. Все ограничения справедливы и для болезней внутренних органов, а также таких состояний, как грыжа. В тяжелых случаях врачи могут рекомендовать операцию (грыжа, опухоли).
Если патология вызвана спазмом мышц на фоне длительного стресса, лечение начинают с устранения признаков психического и эмоционального напряжения. Иногда спазм мышц образуется в результате усиленной физической нагрузки. В этом случае поможет своевременный отдых, прием спазмолитиков или миорелаксантов (желательно после консультации с доктором).
Нарост, маленькая или большая опухоль, подкожное уплотнение в области под левым или правым ребром, как спереди, так и сзади – это повод для детальной диагностики у доктора. Некоторые болезни могут проявляться только этим симптомом, но указывают на онкологические процессы, опасные грыжи и увеличения внутренних органов.
Боли в области левого подреберья являются симптомом целого ряда заболеваний внутренних органов и систем. Это обусловлено не только левосторонним расположением многих внутренних органов (сердца, селезенки, легкого и др.), но и особенностями реакции нервной системы, которая может провоцировать распространение болевого синдрома на участки, отдаленные от пораженного органа.
Характер и локализация боли, а также результаты аппаратных и лабораторных исследований позволяют диагностировать причину появления симптома и оказать больному медицинскую помощь.
По характеру боли и сопутствующим симптомам врач может предположить не только расположение пораженного органа, но и вид и интенсивность протекания патологического процесса.
Колющая боль в области левого подреберья может являться признаком поражения почек, межреберной невралгии или физического перенапряжения при кардионагрузках.
При болезнях почек наиболее часто появляются ноющие боли в поясничной зоне, однако в зависимости от локализации очага воспаления и характера иррадиации болезненная зона может смещаться вверх.
Покалывание в левом боку во время нагрузки (беге, быстрой ходьбе, фитнесе и др.) является нормальным явлением, особенно для детей или новичков в спорте. Возникновение этого симптома связано с переполнением селезенки кровью и растяжением ее стенок и внешней оболочки.
При поражении межреберных нервов боли могут иметь различный характер: жгучий, острый, ноющий и колющий. Покалывание ощущается на ограниченном участке и усиливается при резких движениях и глубоких вздохах.
Кинжальные (острые, жгучие) боли могут быть связаны с нарушениями сердечной функции. Длительный болевой синдром, возникающий при инфаркте миокарда, может отдаваться в эпигастральную зону и всю левую часть корпуса, включая левое подреберье.
Инфаркт сердечной мышцы чаще развивается у мужчин, однако у женщин он нередко проявляется атипичной симптоматикой, напоминающей клиническую картину болезней желудка или поджелудочной железы.
Также кинжальная боль в левом подреберье может свидетельствовать о следующих патологиях:
- пневмония;
- злокачественная опухоль левого легкого;
- левосторонний плеврит;
- туберкулез;
- воспаление диафрагмы;
- системная красная волчанка и др.
Наиболее опасным признаком является переход длительной колющей боли в кинжальную, которым иногда сопровождается поражение легких.
Острая боль может свидетельствовать о следующих явлениях:
- перфорации (разрыве) внутренних органов (кишечника, желудка) вследствие воспалительных процессов и прободения язв;
- механическом повреждении внутренних органов (кишечника, селезенки и др.) после полученной травмы;
- сдавливании новообразований (например, кисты левой почки);
- развитии острого воспаления поджелудочной железы (панкреатита);
- почечной колике.
Болезненность ноющего характера является признаком длительных и вялотекущих патологических процессов. Данный симптом может быть одним из первых проявлений онкологических заболеваний легких и поджелудочной железы.
Помимо раковых процессов, причиной симптома могут стать:
- спленомегалия (увеличение селезенки) при лейкозе, мононуклеозе и других патологиях;
- язва желудка и 12-перстной кишки;
- диафрагмальная грыжа;
- хронический гастрит;
- воспаление почек (пиелонефрит, гломерулонефрит, нефрит);
- мочекислый диатез;
- патологии кишечника (дуоденит, энтерит, колит);
- хронический панкреатит;
- ишемическая болезнь сердца;
- воспаление придатков у женщин;
- гепатит с поражением желчных протоков;
- плеврит;
- пневмония и др.
Наиболее частой причиной возникновения данного симптома являются заболевания желудочно-кишечного тракта. У детей оно может быть связано со вздутием кишечника, которое вызвано недостаточностью выработки ферментов или нарушением микрофлоры ЖКТ (дисбактериозом).
Болевой синдром у женщин может возникнуть вследствие изменения гормонального фона, например, предменструального синдрома, менструации или беременности.
В зависимости от причины возникновения данный симптом может сопровождаться тошнотой, рвотой, диареей, снижением аппетита, одышкой, ощущением паники, цианозом (посинением) губ и нижней части лица, желтушностью кожи и белков глаз, горечью во рту, изжогой, слабостью, метеоризмом и др.
Если у пациента болит левый бок под ребрами, важно определить не только характер симптома, но и его точную локализацию. В некоторых случаях она может иметь разлитой характер или отдаваться в соседние органы, что осложняет диагностику.
О причинах болей в левом боку со спины читайте здесь.
Если болит живот под ребрами, нужно обратиться к врачу.
Боли под левым ребром спереди могут свидетельствовать о патологиях желудка, кишечника, селезенки, поджелудочной железы, сердечно-сосудистой системы, придатков, мышечной и нервной тканей.
Нередко дискомфорт при этом отдается в эпигастральную область и правую сторону, что является симптомом сочетанного поражения желудка, 12-перстной кишки и желчных протоков.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Болезненные ощущения при большинстве перечисленных заболеваний проявляются в области талии. Локализация болезненного участка ниже этой зоны свидетельствует о поражении придатков или селезенки.
Боли в левом боку со стороны спины могут являться признаком заболеваний почек, позвоночника (остеохондроза) и нервных волокон в области нижних ребер или мышечной ткани.
При патологии почек болевой синдром может иметь ноющий, тянущий или острый характер. Воспалительные процессы сопровождаются общей слабостью, повышением температуры, помутнением или покраснением мочи и другими симптомами.
При поражении мышц (миозите) и остеохондрозе неприятные ощущения могут иррадиировать в ткани вокруг пораженной зоны. При межреберной невралгии болевой синдром преимущественно локализован, но, как и при миозите, усиливается при движении, глубоком дыхании и прощупывании (пальпации).
Опоясывающие боли ниже ребер являются наиболее распространенным признаком поражения поджелудочной железы. В зависимости от интенсивности протекания процесса она может иметь резкий или ноющий характер.
Характерным симптомом панкреатита является облегчение боли при наклоне корпуса и в сидячем положении.
Наблюдения пациента за тем, с какой периодичностью и в какое время возникает болевой синдром, также могут оказаться полезными для диагностики болезни. Механизм возникновения неприятных ощущений позволяет определить пораженный орган и характер патологического процесса.
Болезненное ощущение под нижним левым ребром может возникать перед и после приема пищи, при пальпации, вдохе, кашле, физической нагрузке и др.
Дискомфорт после приема пищи возникает из-за возрастания нагрузки на поджелудочную железу и желчные протоки либо вследствие раздражения пораженной 12-перстной кишки.
Хроническое воспаление поджелудочной железы сопровождается недостаточной выработкой пищеварительных ферментов, что обуславливает высокую нагрузку на пораженный орган при употреблении жирной и тяжелой пищи. Сходный симптом может быть вызван воспалением, закупоркой или спазмом желчных протоков.
При язвенной болезни 12-перстной кишки поступающий в нее пищеварительный сок раздражает слизистую. Это может спровоцировать не только неприятные ощущения, но и прободение язвы.
Неприятные ощущения при пальпации пораженной области обусловлены раздражением воспаленной оболочки органа или нервного волокна либо усилением компрессии новообразования или отечной зоны.
Усиление или появление боли при нажатии характерно для травматического поражения внутренних органов, межреберной невралгии, язвы желудка и др.
Появление или усиление дискомфорта при вдохе и кашле может быть связано как с нагрузкой на легкие или диафрагму, так и раздражением оболочки воспаленного органа, который не относится к дыхательной системе.
Обострение при глубоких вдохах и резких движениях диафрагмы (смехе, кашле) наблюдается при поражении мышц, межреберной невралгии, травмах ребер и органов, язве желудка и других патологиях.
Возникновение боли при ходьбе и других физических нагрузках связано с избыточным наполнением селезенки кровью, ее увеличением и сильным растяжением ее оболочки, которая содержит множество нервных окончаний.
Если пациент не привык к физическому напряжению или неправильно дышит во время нагрузки, риск неправильного распределения крови и увеличения селезенки усиливается.
При наличии большого количества лишнего веса и во время беременности даже небольшое увеличение селезенки может вызвать ощущение, что в боку болит или колет, т.к. орган сильнее сдавливается окружающими тканями.
Боли при движениях могут быть связаны с невралгией, миозитом, компрессией кист и другими патологиями.
Во 2-3 триместре беременности вес плода постепенно увеличивается, что провоцирует сдавливание и смещение внутренних органов будущей мамы. Это может привести к появлению болей даже при небольших кардионагрузках и дискомфорту в ЖКТ.
Изменение гормонального фона вызывает снижение перистальтики кишечника и задержку каловых масс и газов в петлях толстой кишки. Сдавливание петель растущим плодом в сочетании со вздутием кишечника приводит к появлению ноющих болей в подреберной области.
При появлении неприятных ощущений в области левого подреберья необходимо обратиться к врачу-терапевту, который назначит необходимые лабораторные анализы и аппаратные исследования.
Вызов неотложной медицинской помощи необходим в следующих случаях:
Для оказания первой медицинской помощи необходимо:
- уложить пациента, обеспечив ему приток свежего воздуха, или дать принять наименее болезненную позу (сидя, слегка наклонив корпус вперед);
- наложить ледяной компресс на область под левыми ребрами;
- вызвать скорую помощь и не перемещать пациента самостоятельно при отсутствии опасности для жизни.
При потере сознания необходимо дать больному понюхать ватку с нашатырным спиртом. В случае неэффективности метода нужно освободить его дыхательные пути от рвотных масс или выполнить сердечно-легочную реанимацию.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чтобы диагностировать, почему у пациента болит живот с левой стороны, врач может назначить следующие исследования:
- общие анализы мочи и крови;
- анализ каловых масс на скрытую кровь;
- биохимию крови;
- УЗИ поджелудочной, селезенки, почек, мочеполовой системы или всех органов желудочно-кишечного тракта;
- рентгенография грудной клетки и ЖКТ;
- эндоскопия, лапароскопия и биопсия пораженного органа;
- функциональные тесты поджелудочной железы и 12-перстной кишки;
- МРТ, КТ внутренних органов и др.
Перед направлением на лабораторные и аппаратные исследования врач проводит сбор анамнеза для выяснения характера поражения и прощупывание болезненной зоны.
Пальпация зоны левого подреберья позволяет исследовать, возрастает ли интенсивность боли при надавливании, как пульсирует аорта при сдавливании ее отечной поджелудочной железой и насколько напряжены и растянуты петли кишечника.
В зависимости от первопричины болей в левом боку терапия может включать следующие препараты:
- спазмолитики (Папаверин, Но-шпа);
- анальгетики (Баралгин, Кетанов, наркотические анальгетики);
- ферментативные препараты (Креон, Фестал);
- антациды (Фосфалюгель, Гевискон);
- антибиотики (Амоксициллин, Метронидазол);
- препараты против запоров (Дюфалак);
- антигипоксанты (Нитроглицерин) и др.
При прободении язв, травматическом поражении внутренних органов, разрыве стенок кишечника и внутреннем кровотечении применяется экстренное хирургическое вмешательство.
Для профилактики возникновения болей в подреберной области необходимо избегать травм живота и почек, одеваться в соответствии с погодными условиями, следовать принципам правильного питания и регулярно проходить профилактические медицинские осмотры.

Распирание в подреберье считается распространенным, но в то же время специфическим проявлением, которое в значительной степени упрощает процесс поиска предрасполагающего фактора. Появиться ощущение распирания может в любом возрасте, независимо от пола больного.
Причины формирования в основном патологические и наиболее часто связаны с течением гастроэнтерологических расстройств. В то же время клиницисты выделяют несколько вполне безобидных провокаторов, например, протекание беременности.
Клиническая картина дополняется большим количеством внешних проявлений, которые будут отличаться в зависимости от первопричины. Зачастую наблюдается:
- болезненность;
- отрыжка и изжога;
- расстройство стула;
- тошнота и рвота;
- колебания сердечного ритма и кровяного тонуса.
Диагностика основывается на прохождении пациентом целого комплекса лабораторно-инструментальных обследований. Кроме этого, важное значение имеют манипуляции, проводимые непосредственно клиницистом.
Тактика терапии очень часто носит консервативный характер. Однако схема лечения полностью зависит от этиологии, а значит, не исключается вероятность проведения хирургического вмешательства.
Этиология
Источники ощущения распирания принято разделять на несколько больших групп. Первая категория представлена заболеваниями и патологическими состояниями, а вторая включает в себя источники, не связанные с течением того или иного заболевания.
В подавляющем большинстве ситуаций провокаторами выступают:
- дискинезия желчевыводящих протоков;
- холецистит в острой или хронической форме;
- эхинококкоз печени;
- вирусный гепатит;
- формирование камней в почке или мочеточнике;
- цирроз печени;
- злокачественные или доброкачественные новообразования, локализующиеся в брюшной полости;
- кишечная непроходимость;
- хронический панкреатит;
- язвенная разновидность дуоденита;
- нефроптоз;
- окклюзия вен печени;
- остеохондроз поясничного отдела позвоночника;
- межреберная невралгия;
- различные травмы и ушибы;
- воспалительное поражение легких;
- дисбактериоз кишечника;
- синдром раздраженного кишечника;
- стеноз привратника желудка;
- гастрит;
- целиакия;
- почечная колика;
- пиелонефрит;
- воспалительное поражение аппендикса.
Распирание в правом подреберье или с левой стороны нижней части ребер нередко развивается у совершенно здорового человека. Провокаторами этого могут быть:
- длительное влияние на организм низких температур, даже на протяжении короткого промежутка времени;
- многолетнее пристрастие к вредным привычкам, в частности, к распитию спиртных напитков;
- лишняя масса тела;
- неправильное питание, избыток в меню жирных блюд и сладостей;
- длительный отказ от еды с последующим перееданием;
- заглатывание большого количества воздуха во время трапезы.
Нередко такая ситуация, при которой распирает под ребрами, развивается на фоне употребления некоторых продуктов, вызывающих повышенное газообразование в ЖКТ. К ингредиентам-провокаторам относятся:
- бобовые культуры;
- белокочанная капуста;
- чернослив;
- молочная продукция;
- морковь;
- зерновые культуры, обогащенные клетчаткой;
- сладости и сдоба;
- газированные напитки;
- картофель.
Абсолютно все вышеуказанные провокаторы могут оказывать влияние как на взрослых пациентов, так и на детей.
Подобный симптом также довольно часто появляется у представительниц женского пола в период вынашивания ребенка. При этом его возникновение может быть обусловлено либо вышеуказанными причинами, либо активным ростом матки и плода внутри утробы матери. Во втором случае происходит смещение внутренних органов брюшины в грудную полость.
Симптоматика
Чувство распирания в левом подреберье или в этой же зоне, но справа, очень редко будет единственным симптомом в клинической картине. Такое возможно лишь при его развитии на фоне совершенно безобидных причин.
В подавляющем большинстве ситуаций подобный дискомфорт является первым симптомом, на фоне которого развивается сопутствующая клиника, полностью соответствующая болезни-провокатору.
Из этого следует, что симптоматическая картина будет индивидуальной для каждого человека. Тем не менее клиницисты выделяют ряд признаков, которые наблюдаются практически во всех случаях.
Распирание под ребрами может дополняться:
- чувством тяжести и переполненности желудка;
- увеличением размеров передней стенки брюшной полости;
- болевым синдромом различной степени выраженности;
- урчанием в животе;
- метеоризмом;
- периодически возникающей тошнотой, за которой не следуют рвотные позывы;
- нарушением процесса опорожнения кишечника;
- усталостью и слабостью;
- понижением или полным отсутствием аппетита, что наиболее свойственно детям, поскольку описываемый симптом может возникать после еды;
- повышением значений кровяного тонуса и температуры;
- изжогой и отрыжкой;
- потерей веса;
- повышенным потоотделением;
- головными болями и головокружением.
В случаях поражения печени также могут появляться:
- желтушность кожных покровов, видимых слизистых и склер;
- горький привкус в ротовой полости;
- частая смена настроения;
- сильнейший кожный зуд;
- потемнение мочи;
- обесцвечивание фекалий;
- обложенность языка налетом, обладающим белым или желтоватым оттенком.
При патологиях почек сопутствующая симптоматика будет представлена:
- иррадиацией болей в область поясницы;
- сильной отечностью;
- учащенными позывами к опорожнению мочевого пузыря;
- бледностью кожи;
- снижением кровяного тонуса;
- болям и резями при мочеиспускании;
- тошнотой без рвоты;
- высокой температурой тела;
- общим недомоганием и утомленностью.
Появление главного внешнего проявления должно стать толчком к обращению за квалифицированной помощью, в особенности это касается детей. В противном случае высоки риски развития нежелательных последствий. Не исключается также летальный исход.
Диагностика
Выяснить причины распирания под левыми или правыми ребрами может только клиницист на основании результатов лабораторно-инструментального обследования пациента.
На фоне того, что зачастую описываемый признак является следствием протекания проблем со стороны органов пищеварительной системы, прежде всего следует проконсультироваться у гастроэнтеролога.
Однако в процессе диагностирования может понадобиться помощь:
- нефролога;
- гинеколога;
- травматолога;
- пульмонолога;
- терапевта;
- педиатра.
Первый шаг диагностики включает в себя такие манипуляции:
- ознакомление с историей болезни для возможного установления заболевания-провокатора;
- сбор и анализ жизненного анамнеза для подтверждения или опровержения факта воздействия безобидных причин;
- оценка состояния слизистых оболочек и кожных покровов;
- пальпация и перкуссия живота;
- измерение значений сердечного ритма, кровяного давления и температуры;
- детальный опрос больного для получения полного перечня жалоб пациента, выяснения степени выраженности и первого времени появления главного признака.
Комплексное обследование организма в тех случаях, когда появляется распирание в правом подреберье, объединяет в себе:
- общий анализ крови и мочи;
- биохимию крови;
- микроскопические исследования каловых масс;
- ПЦР-диагностику;
- гормональные и иммунологические исследования;
- бактериологический посев крови;
- печеночные пробы;
- ультрасонографию брюшной полости;
- гастроскопию и ирригоскопию;
- ЭКГ и ФГДС;
- КТ и МРТ;
- рентгенографию грудной клетки;
- биопсию.

Необходимо отметить, что это лишь общие диагностические процедуры – дополнительные лабораторно-инструментальные обследования будут назначены тем клиницистом, к которому попадет больной.
Лечение
Тактика терапии полностью диктуется провоцирующим источником. Однако иногда специального лечения не требуется – это возможно лишь при формировании распирания из-за физиологических факторов.
Во всех остальных ситуациях консервативное лечение должно объединять в себе:
- прием лекарственных препаратов;
- физиотерапевтические процедуры;
- лечебный массаж;
- упражнения ЛФК;
- соблюдение щадящей диеты;
- рецепты народной медицины и иные альтернативные методики, но такое лечение в обязательном порядке должно быть согласовано лечащим врачом и полностью контролироваться им.
Лечение при помощи хирургического вмешательства осуществляется только по индивидуальным показаниям или в случаях отсутствия положительных результатов от вышеуказанных способов терапии.
Профилактика и прогноз
Чтобы избежать ситуации, при которой появляется распирание и боль в левом подреберье спереди, а также иные дополнительные симптомы, людям нужно соблюдать несколько общих несложных профилактических правил:
- не допускать нервное перенапряжение и физическое истощение;
- полностью отказаться от никотина и алкоголя;
- рационализировать питание;
- контролировать массу тела;
- своевременно выявлять и устранять все патологии со стороны ЖКТ, которые в своей клинике имеют такое неприятное проявление;
- регулярно проходить полный профилактический осмотр в клинике с посещением всех клиницистов.
В целом распирание в правом подреберье или под ребрами с левой стороны обладает благоприятным прогнозом, но только при условии осуществления адекватной терапии основного заболевания. Полное отсутствие лечения может привести к частым рецидивам описываемого симптома, развитием последствий и осложнений болезни-провокатора.
Читайте также:

