Опухоль поджелудочный железы при панкреатите
То, что у больных, которые длительное время страдают хроническим панкреатитом, может развиться рак поджелудочной железы, научно доказанный факт. От 4 до 8% пациентов со стажем болезни свыше 20 лет заболевают этой онкопатологией. Это случается в 15 раз чаще, чем среди тех, у кого панкреатита нет.
Среди опухолей системы пищеварения рак поджелудочной железы занимает третье место после рака желудка и рака толстой кишки. Среди причин смертности от онкозаболеваний у мужчин рак поджелудочной железы на четвертом месте, у женщин – на пятом. Заболеваемость у мужчин в 1,5 раза выше, чем у женщин. Заболеваемость в России составляет 8,6 на 100 000 населения. За последние 60 лет заболеваемость в Северной Америке и странах Европы выросла более чем вдвое. Все эти данные свидетельствуют о том, что рак поджелудочной железы – заболевание серьезное и для больных хроническим панкреатитом представляет нешуточную угрозу.
Это, безусловно, курение и употребление спиртного. Помимо того, что эти вредные привычки сами по себе не дают затихнуть воспалительному процессу в поджелудочной железе, они могут оказывать прямое канцерогенное действие.
Панкреатит с активной кальцификацией (отложением солей кальция в тканях железы) перерождается в рак чаще обычного панкреатита. Кроме этого, вторичный сахарный диабет при панкреатите также рассматривается как дополнительный риск.
Существует также генетический фактор, который имеет значение для всех пациентов, а не только для больных панкреатитом. Однако в сочетании с панкреатитом его активность усугубляется, и он в 95% случаев мутации гена p53 и онкогена K-ras обнаруживаются при аденокарциноме поджелудочной железы. Скорее всего, генетическое исследование панкреатического сока вскоре займет одно из приоритетных мест в ранней диагностике рака поджелудочной железы.
В 80-90% случаев злокачественное поражение поджелудочной железы развивается из эпителия выводных протоков этого органа и представляет собой аденокарциному. При панкреатите хронический воспалительный процесс нарушает обмен веществ в ткани железы, что приводит к метаплазии (перерождению) ее клеток. Метастазирует опухоль чаще всего в забрюшинные лимфатические узлы, печень, легкие, почки, кости. Локализуется опухолевый процесс обычно в головке железы – примерно 80%, реже – в теле или хвосте, еще реже бывает тотальное поражение органа.
Согласно статистическим наблюдениям, только около 15% случаев рака поджелудочной железы выявляется в резектабельной стадии, то есть, когда возможно провести хирургическое вмешательство и удалить опухоль. Остальная часть – а это от 85 до 90% больных, – диагностируется в запущенных случаях, когда опухоль прорастает за пределы органа или присоединяются метастазы.
Поэтому чаще всего главным симптомом является боль – постоянная, тупая, с тенденцией к нарастанию. Боль в эпигастрии, отдающая в спину, поясницу, нередко опоясывающая. Она обычно сопровождается неспецифическими симптомами – диспепсией, тяжестью в животе, слабостью, повышенной утомляемостью. Все это в комплексе очень напоминает картину панкреатита, а если у пациента этот диагноз уже имеется, то вся симптоматика чаще всего списывается на панкреатит.
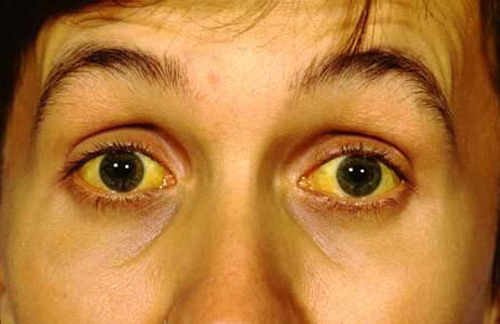
И только когда у больного внезапно развивается механическая желтуха без предшествующей приступообразной острой боли в животе, возникают подозрения на рак поджелудочной железы. К сожалению, к этому времени опухоль достигает значительных размеров и сдавливает 12-перстную кишку, нередко вызывая дуоденальную непроходимость. Присоединяется мучительный кожный зуд, сопровождающий желтуху.
У 15-20% больных с распространенной формой рака поджелудочной железы проявляются симптомы сахарного диабета, которые впоследствии подтверждаются лабораторно.
Сам по себе хронический панкреатит рассматривается как предраковое заболевание, поэтому все больные должны регулярно наблюдаться у врача и своевременно проходить назначаемые им обследования, чтобы не пропустить начало развития опухоли. При дифференциальной диагностике с хроническим панкреатитом рекомендуется сдавать анализ крови на специфические онкомаркеры, например, антиген СА 494, этот метод считается высокоинформативным на ранней стадии болезни.
Также больным назначается УЗИ, КТ и МРТ поджелудочной железы, а при подозрении на опухоль производят тонкоигольную пункционную биопсию предполагаемого участка под контролем УЗИ или компьютерной томографии. Как правило, в 90-95% случаев диагноз рака поджелудочной железы подтверждается гистологически.
Лечу больных с 1988 года. В том числе, и с панкреатитами. Рассказываю о болезни, ее симптомах, методах диагностики и лечения, профилактики, диете и режиме.
Комментарии
А что нужно делать, чтобы хронический панкреатит не перешёл в рак поджелудочной железы? (Питание, лекарства? Ещё может что - нибудь?)
![]()
Рак поджелудочной на фоне хронического панкреатита развивается, как правило, у пациентов, страдающих алкоголизмом и продолжающих его употреблять, несмотря на запрет. Отсюда основная профилактика рака - избегать употребления алкоголя.
Как правило, мы чаще всего беспокоимся о здоровье сердца и сосудов, реже — печени или почек, почти не вспоминая о поджелудочной железе. Между тем этот орган жизненно важен для нормальной работы организма. Именно там происходит синтез инсулина — гормона, регулирующего практически все биохимические процессы внутри клетки. И именно поджелудочная железа производит пищеварительные ферменты, обеспечивающие нормальное протекание процессов переваривания пищи и всасывания питательных веществ. Ведь, вопреки обыденным представлениям, основной этап пищеварения происходит не в желудке, а в тонком кишечнике, куда и поступает панкреатический сок.







Панкреатит: что это за болезнь и каковы ее проявления?
Воспаление поджелудочной железы называется панкреатитом. Его проявления довольно характерны: очень сильная, резкая боль в верхней части живота, которая отдает в спину или опоясывает туловище и не снимается обычными анальгетиками. Другая характерная жалоба — обильная многократная рвота, которую также невозможно остановить в домашних условиях обычными противорвотными средствами. Кроме того, врач при обследовании отмечает напряжение мышц верхней части живота.
Эти признаки — классическая триада симптомов — характерны как для острого панкреатита, так и для обострения хронического панкреатита.
Но при хроническом процессе, то есть при воспалении, которое протекает многие месяцы и годы, кроме боли появляются и признаки экзокринной недостаточности поджелудочной железы (нехватки пищеварительных ферментов), среди них:
- вздутие, урчание, боли в животе;
- внезапные выраженные позывы к дефекации;
- обильный зловонный жирный кал, плавающий на поверхности воды;
- потеря веса, у детей — отставание в росте и развитии.
Эти проявления возникают из-за того, что не до конца переваренные продукты не поступают в кровь для обеспечения организма питательными веществами, а остаются в просвете кишечника и раздражают его.
Каким бы ни было воспаление поджелудочной железы — острым или хроническим, с точки зрения медицинской статистики, главной его причиной является избыток алкоголя. Чрезмерное его употребление вызывает до 55% острых [1] и до 80% хронических панкреатитов [2] .
Другие возможные причины острого панкреатита:
- Заболевания желчевыводящих путей (35%). При повышенном давлении в желчных протоках их содержимое начинает забрасываться в расположенные рядом (и имеющие одно выходное отверстие) протоки поджелудочной железы. Желчь повреждает ткани, которые в норме не должны с ней контактировать, что и вызывает воспаление.
- Травма поджелудочной железы (4%). Она может быть как бытовой (побои, ДТП и прочее), так и вызванной действиями врачей во время операции или диагностических исследований.
- Иные причины (6%): вирусы (гепатита, паротита, цитомегаловируса), опухоли и другие заболевания соседних органов, прием некоторых лекарств (гормоны, некоторые антибиотики, мочегонные и цитостатики), аллергические реакции (анафилактический шок), аутоиммунные процессы.
Причины хронического панкреатита не слишком отличаются от причин острого. На первом месте здесь также стоит алкоголь, на втором — заболевания желчевыводящих путей. Далее, по убыванию частоты следуют:
- лекарственные панкреатиты;
- идиопатические панкреатиты (состояния, когда выявить причину воспаления не удается);
- панкреатиты аутоиммунного характера;
- воспаления, вызванные нарушением обмена веществ (при муковисцидозе, нарушении работы паращитовидных желез, нарушении обмена гемоглобина, дислипидемии);
- интоксикации, в том числе и собственными продуктами обмена при почечной недостаточности (уремии);
- алиментарные панкреатиты (вызываются дефицитом белков и избытком жиров в питании);
- инфекции;
- системные коллагенозы (красная волчанка);
- недостаточное кровоснабжение (атеросклероз);
- травмы;
- сужение протока, как врожденное, так и приобретенное (сдавление опухолью);
- курение.
Отдельно стоит такая причина хронического панкреатита, как наследственная мутация гена, кодирующая синтез пищеварительного фермента трипсина. Эти панкреатиты обычно начинаются в довольно молодом возрасте и без явных причин.
Самое опасное осложнение острого панкреатита — панкреонекроз. Это состояние, когда пищеварительные ферменты, вместо того чтобы выводиться через протоки в полость кишечника, из разрушенных воспалением клеток попадают непосредственно в ткани поджелудочной железы, фактически переваривая сам орган. Это одна из главных причин летальных исходов при остром панкреатите.
Но даже если этой опасности удается избежать, болезнь не проходит без последствий.
Любое воспаление — неважно, острое или хроническое, — нарушает нормальную работу органа. Если речь идет о работе поджелудочной железы, то прежде всего снижается ее экзокринная функция. Это значит, что вырабатывается слишком мало ферментов для нормального пищеварения, ухудшается усвоение питательных веществ, от чего страдает весь организм. Наблюдается потеря в весе. Появляются признаки нехватки витаминов (в первую очередь жирорастворимых А, D, К), которые могут проявляться в виде хрупкости костей, сухости кожи и волос, кровоточивости. Недостаток железа приводит к анемии. Снижение концентрации жиров в организме нарушает нормальный синтез половых гормонов (жиры — единственный источник, из которого они производятся). Нарушается либидо, меняется характер оволосения. Дефицит белка приводит к атрофии мышц и к отекам.
Кроме ферментов, поджелудочная железа синтезирует и бикарбонаты — вещества, ощелачивающие поступающее из желудка кислое содержимое. Когда их количество уменьшается, для пищевого комка не образуется щелочная среда, и он повреждает слизистую оболочку двенадцатиперстной кишки. Из-за этого появляются язвы.
Если воспалительный процесс длится долго и погибает большая часть клеток поджелудочной железы, вырабатывающих инсулин, развивается сахарный диабет. Подобное происходит при хроническом панкреатите примерно в 10% случаев [3] .
Поскольку воспаленная ткань всегда отекает, она может сдавить выводной проток желчного пузыря, который проходит в толще головки поджелудочной железы. Если отек столь силен, что нарушается нормальный отток желчи, то может начаться желтуха (до 3% случаев).
Кроме того, доказано [4] , что есть прямая связь между хроническим воспалением поджелудочной железы и ее злокачественным перерождением.
При диагностике острого воспаления поджелудочной железы врач обращает внимание на характерные жалобы пациента. Во время исследования крови обнаруживаются воспалительные изменения (повышение СОЭ и лейкоцитов), а также наблюдается более чем в три раза увеличенная активность ферментов (амилазы или липазы крови). Определить изменения в самом органе помогает ультразвуковое исследование, но более достоверны магнитно-резонансная томография или компьютерная томография (если эти два вида исследований доступны). При сомнениях (и при наличии соответствующего оборудования) врач может назначить лапароскопию.
Для диагностики хронического панкреатита обычно проводят:
- Анализы крови. С их помощью определяются признаки воспаления, увеличенная активность амилазы, диспротеинемия, характеризующаяся измененным соотношением белков в плазме крови, или гипопротеинемия, свидетельствующая об общем снижении содержания белка в крови.
- Анализ кала общий. При специальном окрашивании под микроскопом видны непереваренные жиры, а если ситуация уже запущенная — непереваренные мышечные волокна.
- Анализ кала на активность ферментов, чаще всего это определение активности панкреатической эластазы-1 в кале. При хроническом панкреатите она снижена.
- Дуоденальное зондирование с анализом содержимого (выполняют при наличии возможности). Процесс происходит следующим образом: пациент глотает специальный зонд, который доходит до двенадцатиперстной кишки; затем ему вводят лекарство, стимулирующее выработку секрета поджелудочной железы; полученные пробы исследуют на активность ферментов трипсина, липазы и содержание бикарбонатов — щелочного субстрата, необходимого для нормальной работы пищеварительных ферментов.
- Ультразвуковое исследование поджелудочной железы (по назначению также компьютерная томография или магнитно-резонансная томография) — позволяет оценить непосредственно структуру и строение органа.
Кроме того, косвенным признаком развития панкреатита можно считать уменьшение выраженности нарушенного пищеварения после нескольких дней приема панкреатических ферментов.
Панкреатит — патология, опасная для жизни, поэтому лечение должен назначать только врач.
Конечно, в первом случае такими мерами не ограничиваются. Чтобы уменьшить боль и восстановить нормальный отток панкреатического сока, назначают спазмолитики. Поскольку боль может быть очень сильной, иногда обращаются к наркотическим анальгетикам. Для снижения активности поджелудочной железы назначают антагонисты соматотропина, например октреотид или ланреотид, при сопутствующих кровотечениях — соматостатин или терлипрессин.
В зависимости от состояния пациента прибегают к симптоматическому лечению, позволяющему скорректировать те или иные изменения в его организме. Могут назначать:
- препараты, нормализующие артериальное давление;
- средства, поддерживающие нормальную работу сердца;
- антибиотики при гнойном воспалении и прочее.
Чтобы вывести из крови токсические продукты воспаления, используют инфузионную терапию (так называемые капельницы). Если развивается панкреонекроз, пациента оперируют, удаляя омертвевшие участки поджелудочной железы.
В рационе при диете должно содержаться много белка, лучше молочного или соевого. Рекомендуется ограничить употребление продуктов с тугоплавкими животными жирами (со свиным, бараньим), но растительные и молочные жиры не запрещены. Более того, нежелательно выбирать обезжиренные молочные продукты. Не только допускаются, но даже рекомендуются (при условии употребления ферментов и нормальной переносимости подобной пищи) жирные десерты, арахисовое масло и прочие продукты такого рода. Категорически запрещается алкоголь. Нельзя есть натощак кислое, жареное, копченое, соленое или начинать трапезу с жирных бульонов, богатых экстрактивными веществами.
Между тем необходима не только диета, но и прием лекарств. Чтобы снять боль, рекомендуют принимать анальгетики и спазмолитики. Обезболивающим действием обладают и ферменты поджелудочной железы — они обеспечивают покой пораженному органу [5] во время приема пищи. Ферментные препараты на постоянной основе назначают при внешнесекреторной недостаточности поджелудочной железы. Они восстанавливают нормальное пищеварение, позволяя усваиваться всем необходимым питательным веществам. А чтобы поддержать их эффект и восстановить нормальную среду в двенадцатиперстной кишке, назначают Н2-блокаторы, или ингибиторы протонной помпы, которые снижают кислотность желудочного сока.
Препараты, содержащие ферменты поджелудочной железы, существуют довольно давно. Но благодаря их современной форме, а это микросферы, или микрогранулы, диаметром до 2 мм, возможна максимальная эффективность данных препаратов.
Принимать Микразим ® нужно во время каждого приема пищи — исключение составляют перекусы, не содержащие жиров (овощной салат без заправки, фруктовый сок, чай с сахаром без молока и тому подобное). Обычно во время еды хватает одной капсулы, поскольку она содержит достаточное количество ферментов, способствующих нормализации пищеварения. Если проглотить капсулу сложно, ее можно открыть, но ни в коем случае нельзя пережевывать или еще как-то измельчать микрогранулы: из-за этого разрушится защитная оболочка и ферменты потеряют свою активность.
Основное показание к применению капсул Микразим ® — хронический панкреатит вне обострения. Кроме этого, средство используют при внешнесекреторной недостаточности поджелудочной железы любого происхождения: из-за муковисцидоза, после операций на поджелудочной железе, после резекции желудка или тонкого кишечника. Здоровые люди могут использовать Микразим ® , чтобы уменьшить нагрузку на поджелудочную железу при переедании, особенно при употреблении жирной пищи.
Противопоказан Микразим ® при остром панкреатите и обострении хронического панкреатита, а также при индивидуальной непереносимости.
Препарат включен в перечень ЖНВЛП, отпускается без рецепта.
* Номер регистрационного удостоверения в Государственном реестре лекарственных средств — ЛС-000995 от 18 октября 2011 года.
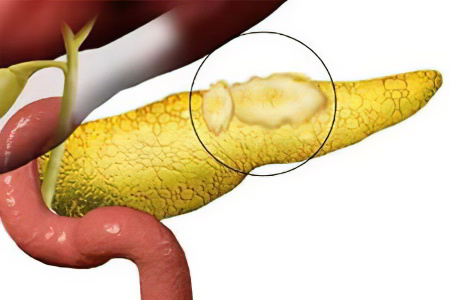
Опухоль поджелудочной железы – это новообразование, берущее свое начало из паренхимы органа или из панкреатических протоков. Болезнь на протяжении длительного времени способна никак себя не проявлять, и даже поздние симптомы опухоли люди часто путают с иными поражениями органов пищеварения. Опасность заключается в том, что опухоль поджелудочной железы склонна к очень быстрому прогрессированию и метастазированию в легкие, лимфатические узлы, в кости и печень.
Статистика указывает на то, что ежегодно около 10 человек в мире из каждых 100 000 населения, заболевает опухолью поджелудочной железы. Само заболевание занимает четвертое место по смертности, среди всех онкопатологий и в 1,5 раза чаще диагностируется у мужчин. Риск развития болезни повышается после 30 лет, а к 70 годам набирает своего максимума. Так, 63% всех больных с опухолью поджелудочной железы – это люди, перешагнувшие рубеж в 70 лет.
В 75% случаев опухоль располагается в головке железы, хвост и тело вовлекаются в патологический процесс реже. В 95% в поджелудочной железе формируются аденокарциномы – злокачественные железистые опухоли.
Причины опухолей поджелудочной железы
Причины опухолей поджелудочной железы остаются до сих пор науке точно не известными. Поэтому выделены лишь факторы риска, которые способны привести к этой онкопатологии. Тем не менее, до 40% случаев всех опухолей железы так и остаются с невыясненной этиологией.
Все клетки организма постоянно делятся и периодически появляются такие, которые имеют нарушенную структуру ДНК. В это время в работу включаются иммунные механизмы, которые уничтожают атипичные клетки. Если естественная защита по каким-то причинам дает сбой, то мутировавшие клетки продолжают делиться и дают старт для формирования опухоли. Кроме того, они по мере накопления, запускают особый механизм, который позволяет им скрываться от атак иммунной системы. Когда защита организма все-таки опухоль распознает, собственных сил уже не хватает, на то чтобы ее полностью ликвидировать. Однако, по борьбе организма с патологией, можно заподозрить ранние симптомы опухоли, которые будут описаны далее.
Факторы риска, которые способны спровоцировать развитие опухоли поджелудочной железы можно выделить следующие:
Панкреатит хронического течения. При этом заболевании железа находится в состоянии постоянного воспаления, что является базой для мутации клеток.
Панкреатит, переданный по наследству.
Сахарный диабет приводит к тому, что в крови постоянно поддерживается высокий уровень глюкозы, что увеличивает риск формирования опухоли железы.
Курение, которое способствует постоянной ишемии органа.
Язва желудка, которая провоцирует сбой в микрофлоре кишечника. Это, в свою очередь, вызывает избыточное образование токсических элементов, которые приводят к развитию опухоли.
Неправильное питание. Риск онкопатологии поджелудочной железы увеличивается при употреблении мяса, подвергшегося вторичной обработке (колбасы, сосиски, ветчина, бекон и пр.), кофе, газированных напитков, жареного красного мяса, продуктов, содержащих большое количество жирных насыщенных кислот.
Болезнь Крона, неспецифический язвенный колит.
Болезни, имеющие аллергическую природу.
Болезни ротовой полости (пульпит, кариозное поражение зубной эмали, пародонтит).
Интоксикации организма химическими веществами.
Возраст старше 60 лет.
Иные онкопатологии организма (опухоли шейки матки, горла, кишечника, желудка и пр.).
Генетические мутации в собственной структуре ДНК.
Опухоль поджелудочной железы у близких родственников.
Перенесенные оперативные вмешательства на желудке.
Хронический панкреатит, аденома и киста поджелудочной железы рассматриваются врачами как предраковые состояния.
Симптомы опухолей поджелудочной железы

Симптом опухолей поджелудочной железы на начальных этапах развития онкопатологии никак себя не проявляют.
Однако по мере роста злокачественного образования, больной начинает обращать внимание на следующие признаки:
Боли с локализацией в области поджелудочной железы. Иногда боль может быть опоясывающей, иногда отдает в спину, либо в верхнюю половину живота. Характерно ее усиление при наклоне тела, а ослабление при прижатии ног к животу. По мере роста опухоли, боли будут становиться все сильнее.
Если опухоль развивается в области головки органа, то у большей части пациентов диагностируется желтуха. Пожелтение кожных покровов сопровождается выраженным зудом, моча при этом становится темнее, а кал светлее.
Стул приобретает зловонный запах, по консистенции он преимущественно жирный и жидкий.
Снижение массы тела – это очень частый симптом, указывающий на злокачественное опухолевое поражение поджелудочной железы. Он наблюдается у 92% пациентов. Объясняется потеря веса тем, что нарушается нормальный процесс всасывания жиров в кишечнике, так как поджелудочная железа не выделяет необходимых для этого процесса ферментов.
Анорексия развивается у 64% больных в случае поражения головки железы. При локализации опухоли в других частях органа, анорексия будет выявлена только у 30% больных.
Рвота – это симптом того, что опухоль передавила двенадцатиперстную кишку или перекрыла просвет желудка.
Вторичный сахарный диабет с увеличением объемов выделяемой мочи и с выраженной жаждой является частым симптомом данной онкопатологии.
Не исключено варикозное расширение вен пищевода и желудка, которые провоцируют внутренние кровотечения.
Иногда болезнь проявляется симптомами острого холецистита или панкреатита.
Симптомы постепенно нарастают, боль усиливается по мере прогрессирования заболевания. Опухоль склонна к метастазированию. Она посылает атипичные клетки в лимфатические узлы (первыми поражаются узлы, расположенные рядом с поджелудочной железой), в систему кровообращения (так поражаются иные внутренние органы), в брюшину (страдает кишечник и органы малого таза).
Кроме того, сама опухоль способна прорастать в желчные протоки, в желудок, в крупные сосуды. Это, так называемая, пенетрация опухоли.
Стадии опухолей поджелудочной железы
Основные стадии опухолей поджелудочной железы выглядят следующим образом:
Первая стадия делится на две подстадии – 1А и 1В. На стадии 1А опухоль располагается только в самой железе и не превышает в размере 2 см. Если она не находится рядом с выходом в 12-перстную кишку (в этом случае часто возникает тошнота и понос), то никаких симптомов болезни наблюдать не будет. На стадии 1В опухоль становится больше в размерах, иногда появляются симптомы желтухи, боли, тошнота и рвота.
Вторая стадия также делится на две подстадии - 2А и 2В. Первая из них характеризуется прорастанием опухоли в рядом расположенные органы, в желчевыводящие протоки, а вторая метастазированием в региональные лимфатические узлы. В этом случае уже могут возникать сильные боли в животе, развиваться анорексия, рвота и понос.
На третьей стадии болезни происходит поражение крупных сосудов (печеночной артерии, верхней брыжеечной артерии, чревного ствола, воротной вены, вен толстого кишечника и иных органов).
Для четвертной стадии болезни характерно поражение метастазами иных органов, даже далеко расположенных, например, мозга или яичников. Симптомы набирают своего максимума и во многом зависят от того, какой еще орган поражается дочерними опухолями.
Прогноз заболевания
Прогноз заболевания чаще всего крайне неблагоприятный. Средняя продолжительность жизни больных со злокачественной опухолью поджелудочной железы составляет от 4 до 6 месяцев. Лишь 3% людей проживают пять и более лет. Это объясняется тем, что опухоль железы чаще всего диагностируется на поздних этапах, а подавляющее число пациентов – это пожилые люди, которым радикальную операцию сделать уже невозможно. Однако, при выявлении опухоли нулевой стадии, эффективность лечения достигает 99%.
Диагностика опухоли поджелудочной железы
Диагностика опухолей поджелудочной железы представляет определенные сложности, так как симптомы болезни чаще всего смазанные. Не более 30% опухолей обнаруживаются в возрасте до 2 месяцев.
Заподозрить онкопатологию позволяют следующие лабораторные исследования:
Общий анализ крови. Растет СОЭ и количество тромбоцитов, падает гемоглобин.
Биохимический анализ крови указывает на увеличение билирубина в крови, растет число печеночных ферментов.
Определение онкомаркеров в крови. На возможность проведения операции указывает маркер СА-19-9, который, на ранних стадиях развития опухоли не обнаруживается. У 50% пациентов выявляют маркер СА-125. Для поздних стадий развития онкопатологии положительными будут анализы на маркеры CF-15, CA-494 и пр.
Инструментальные диагностические методики позволяют с большей степенью вероятности определить наличие опухолевого процесса:
УЗИ органов брюшной полости.
КТ и МРТ дают возможность визуализировать опухоль менее 1 см, а также помогают выявить метастазы.
ПЭТ помогает обнаружить злокачественные опухоли, их метастазы.
Ретроградная холангиопанкреатография относится к инвазивным методикам и позволяет обнаружить опухоли, превышающие в размере 2 см.
Биопсия с последующим гистологическим исследование материала проводится при диагностической лапароскопии или непосредственно во время операции.
Лечение опухоли поджелудочной железы
Лечение опухоли поджелудочной железы предполагает ее хирургическое удаление. Для этого измененные ткани органа вырезают. Если противопоказаний к операции нет, то желательно выполнить радикальное удаление новообразования и самой поджелудочной железы. При этом часто вместе с железой из организма убирают желчный пузырь, двенадцатиперстную кишку, часть желудка и кишечника. В течение 5 лет после такой операции живут не более 25% больных. Кроме полной резекции, возможно проведение дистальной и сегментальной резекции.
В некоторых случаях полностью удалить опухоль нет возможности, но операции все равно проводятся. Их целью является облегчение жизни больных. Для этого могут быть удалены метастазы, устранена непроходимость желчевыводящих путей или кишечника. Возможно удаление части опухоли для того, чтобы она перестала давить на нервные окончания и не причиняла сильных болей пациенту.
Что касается медикаментозного лечения онкопатологии поджелудочной железы, то с этой целью используется химиотерапия. Она направлена на подавление роста атипичных клеток. Используемые для этой цели препараты – Семустин, Фторурацил, Стрептозоцин и пр. Возможно сочетание нескольких лекарственных средств.
Ферментативную недостаточность компенсируют приемом ферментных препаратов – Креон, Панцитрат, Панкреаза.
Все больные с опухолью поджелудочной железы должны придерживаться диеты с увеличенным содержанием в ней белков и жиров, что позволит препятствовать развитию анорексии.
Лучевую терапию могут назначать перед хирургическим вмешательством для уменьшения размеров опухоли, во время его проведения для профилактики рецидива болезни или в том случае, если операцию провести нет возможности.

Герициум - это гриб, который произрастает на пнях и мертвых стволах деревьев. Восточная медицина использует герициум гребенчатый (научное название гриба) с древних времен. Современные китайские врачи назначают его для лечения злокачественных опухолей, приравнивая эффект от его применения к лучевой терапии или к химиотерапии. Используется герициум и в том случае, если выполнить операцию по удалению опухоли поджелудочной железы уже не представляется возможным.
За счет вхождения в состав гриба жирных кислот YA-2, фенолов, бета-глюканов и иных полисахаридов, можно помочь организму в борьбе с онкопатологией. Эти же вещества позволяют усилить эффект от проводимой химиотерапии в 2-7 раз.
Японскими учеными был проведен эксперимент с мышами. Грызунам подсадили раковые клетки, а затем сформировавшуюся опухоль лечили герициумом. В итоге, у части мышей рост опухоли прекратился, а у некоторых из них она даже уменьшилась в размерах.
Герициум можно использовать в порошковой форме, или в виде настойки. Приобрести его можно в интернет-магазине или у травников (они чаще всего предлагают уже готовые настойки).
Способы применения гриба следующие:
Порошок (1 г) размешать в стакане теплой воды и оставить на 12 часов. Затем получившийся настой делят на три части и выпивают в течение дня, за 30 минут до приема пищи.
Можно приготовить средство аналогичным способом, но употребить его в полном объеме прямо после ночного отдыха натощак.
Можно приготовить настой из 150 мл водки и 10 г порошка. Выдержать такой настой следует в прохладном месте на протяжении 14 дней. С профилактической целью следует принимать по чайной ложке настоя 3 раза в день, а с лечебной целью по столовой ложке 3 раза в день.
Еще один способ применения герициума: в 150 мл растительного или оливкового масла, подогреваемого на водяной бане, нужно внести 10 г порошка и хорошо перемешать. После этого смесь убирается с огня и выдерживается в теплом месте на протяжении 3 часов. Затем еще 5 дней ее хранят в холодильнике. Принимать по схеме, описанной в третьем пункте.
Читайте также:

