Клинико-морфологический анализ рака желудка
Рак желудка имеет железистое строение. Его разновидности: аденокарциномы различной степени дифференцировки, скирры, перстневидноклеточные раки.
Макроскопически различают 3 формы роста опухоли:
1. Экзофитную, к которой относятся полиповидный рак, грибовидный, бляшковидный и блюдцеобразный, появляющийся в результате распада центральной части опухоли. Все эти формы характеризуются четкими границами, медленным ростом и небольшим микроскопическим распространением опухолевых клеток за пределами макроскопических границ (не более 6 см).
2. Эндофитная форма имеет разновидности: диффузно-ин-фильтративная и язвенно-инфильтративная. Они отличаются быстрым стелющимся ростом, приводящим к утолщению стенок желудка, не имеют четких границ, микроскопически раковые клетки обнаруживаются далеко за пределами видимой части опухоли (10-12 см).
3. Смешанная форма роста. При ней экзофитный компонент переходит в инфильтративный. Смешанная форма роста возникает тогда, когда ослабевает иммунитет и перестает сдерживать распространение опухоли, или же в результате прогрессии, опухолевые клетки становятся более вирулентными.
Гистологически выделяют следующие типы злокачественных опухолей желудка:
· Аденокарцинома - наиболее частая форма (95%)
· Папиллярная аденокарцинома представлена узкими или широкими эпителиальными выростами на соединительнотканной основе
· Тубулярная аденокарцинома - разветвленные трубчатые структуры, заключенные в строму.
· Муцинозная аденокарцинома - содержит значительное количество слизи.
· Перстневидно-клеточный рак. Клетки опухоли содержат много слизи.
· Неходжкинские лимфомы, лейомиосаркома, недифференцированная саркома - менее 1%.
Стадии рака желудка
I стадия - опухоль до 3 см в диаметре поражает только слизистый и подслизистый слои.
II стадия - опухоль более 3 см в диаметре или прорастающая в мышечный слой
IIа стадия - без метастазов в лимфоузлах,
IIб стадия - при одиночных метастазах в регионарных лимфоузлах.
III стадия - опухоль прорастает подсерозный и серозный слои, соседние органы, имеет множественные метастазы в регионарные узлы; нередки различные осложнения;
IV стадия - раковая опухоль любых размеров и любого характера при наличии отдаленных метастазов.
Клиника
В течении рака желудка различают 2 периода: доклинический, длящийся 6-9 лет, и клинический протяженностью в 2-3 года.
Ранняя стадия развития аденокарциномы может сопровождаться следующими проявлениями:
· дискомфорт в желудке;
· чувство чрезмерного переполнения желудка после еды;
Клиническиепроявления развиваются постепенно, исподволь, без острого начала. Рак желудка проявляет себя общими и местными признаками. Вначале появляется "синдром малых признаков": отсутствие удовлетворения от принятой пищи, потеря остроты вкусовых ощущений, безразличие к ранее любимым блюдам, апатия, вялость. Вскоре появляются выраженные общие симптомы: слабость, исхудание, исчезновение аппетита, чувство тяжести после еды, нарастающие признаки анемии, отвращение к мясной пище. На этом фоне начинают развертываться местные симптомы, характер которых зависит от локализации опухоли в желудке.
Характерные симптомы рака желудка
• потеря физиологического удовлетворения от приема пищи,
• ощущение переполнения желудка, чувство распирания его газами, чувство тяжести в эпигастрии
• боли, которые первоначально могут носить язвоподобный характер, но со временем становятся постоянными, носят нестерпимый характер
• нередко отвращение к мясной пище
• тошнота и рвота (иногда с примесью крови)
• быстрая утомляемость; снижение и потеря аппетита
• прогрессирующее похудание с развитием кахексии;
• астенизация нервной системы;
• прогрессирующая дисфагия при приеме грубой, плохо разжеванной и сухой пищи, развивающаяся при раке кардиального отдела Ж с распространением его в пищевод;
• усугубление стенозирования привратника приводит к чувству быстрой насыщаемости и переполнения Ж;
• хронические желудочные кровотечения;
• беспричинная длительная лихорадка.
Осмотр
• бледность кожных покровов, или землистый их цвет,
• пальпация эпигастральной области позволяет в некоторых случаях выявить болезненность и ригидность мышц передней брюшной стенки, иногда удается пальпировать округлое плотное образование;
• у некоторых больных выявляются отдаленные метастазы.
• при метастазах в лимфоузлы ворот печени и при обсеменении брюшины может развиться асцит.
Морфогенез и классификация
Проблемы морфогенеза и классификации рака желудка (РЖ) тесно связаны с поисками клинико-морфологических параметров, которые могли бы иметь прогностическое значение и в известной мере влияли бы на выбор оптимальных вариантов лечения как начальных, так и распространенных форм РЖ.
Морфогистологическая особенность опухоли во многом определяет пути метастазирования, а также частоту и интенсивность рецидивирования опухоли. В связи с этим для выбора адекватного объёма хирургического лечения и дальнейшей разработки тактики терапевтических мероприятий продолжается поиск таких морфологических показателей, которые могли бы наиболее полно отразить морфологические варианты РЖ, связь их с гистологическими особенностями у больных разного возрастного периода и на их основе выявить факторы прогноза и оптимизировать дополнительные компоненты лечения.
В состав современной классификации рака желудка входят также его морфологические параметры с учётом локализации опухоли, характера её роста, макроскопической формы, микроскопического типа, степени злокачественности и прогноза (Лазарев А.Ф. и соавт, 1996; Юшков П.В., 1997; Hermanek P., Witteckind Ch., 1995). Между тем сложность патоморфологической характеристики РЖ состоит в значительном многообразии её составляющих, большого количества всевозможных терминов, нередко характеризующих одно и то же понятие, и разных подходах в выделении при этом основного звена.
Каждый из названных типов РЖ имеет свои специфические проявления роста и развития. Рак желудка кишечного типа локализуется преимущественно в антральном отделе. Он характеризуется наличием железистых структур, которые выстланы цилиндрическим эпителием, напоминающим кишечный. Чаще всего эти опухоли представлены высоко- и умереннодифференцированными аденокарциномами (Василенко И.В. и соавт, 2001). Прогноз при них, по данным большинства исследователей, лучше, чем при диффузном (инфильтративном) раке (Портной Л.М. и соавт, 1997; Ищенко С.В., 2010).
При диффузном РЖ клетки в основном недифференцированные, мелкие, между ними чаще всего нет просвета, они обнаруживаются нередко в толще стенки желудка на большом протяжении. Макроскопически опухоли в большинстве случаев представлены инфильтративно-утолщённой и ригидной стенкой желудка. Нередко при диффузных раках встречаются перстневидные клетки, которые содержат пустые вакуоли с оттеснением ядра на периферию клетки (вид перстня).
Диффузный рак довольно часто содержит значительное количество стромы, не образует железистых структур, приобретает характер скирра. Диффузный рак включает полиморфный, мелкоклеточный рак и низкодифференцированную аденокарциному (Букин Ю.В., Букин В.А., 2000; Василенко И.В. и соавт, 2001; Кондратюк Р.В., 2006; Никулин М.П. и соавт, 2006).
По литературным данным рак желудка диффузного (инфильтративного) типа с одинаковой частотой встречается и у мужчин, и у женщин и относительно чаще отмечен в молодом возрасте (Сиппонен П., Сеппала К., 1999; Пасечников В.Д., Чуков С.З., 2002; Поддубный В.К. и соавт, 2002; Портной Л.М., Вятганин О.В., 2005; Соггеа Р., 1992; Cameron I. et al., 2002).
Кроме этих двух типов РЖ выделена группа неклассифицируемых раков желудка, которые нельзя отнести ни к кишечному, ни к диффузному типу. Эти типы рака желудка отличаются не только морфологически, но и этиологией, патогенезом, различиями предраковых состояний и изменений, а также прогнозом (Василенко И.В. и соавт, 2001). Встречаются также РЖ смешанного типа (Никулин М.П. и соавт, 2006; Павлович И.М. и соавт, 2006; Портной Л.М., 2008). Цитоплазма клеток диффузного РЖ характеризуется наличием муцина (слизи), особенно отличается этим свойством перстневидно-клеточный рак.
На протяжении длительного времени кишечный (интестинальный) тип рака желудка считался доминирующим. Он составлял в общей сложности более половины всех раков желудка, между тем как диффузный, 2-3 десятилетия тому назад, составлял лишь треть всех опухолей данной локализации.
У больных с кишечным раком в 2/3 случаев карциномы имеют макроскопически грибовидную или полипоидную форму, вдвое меньше язвенных форм, в 4 раза меньше диффузных форм (Lauren Р., 1965). Но подобное распределение отмечают не все авторы.
Согласно данным И.В. Василенко и соавт. (2001) при кишечном РЖ наибольшая частота раков язвенной формы (49,2%), к ним по величине процентного показателя приближается полиповидный рак (37,8%), а инфильтративно-язвенный составляет лишь 13,0%.
По данным этих авторов при диффузном типе РЖ распределение его по макроскопической форме прямо противоположно кишечному типу рака: инфильтративно-язвенный и диффузный сопоставимы между собой: 41,7 и 37,5%, наименьшее число составляет рак язвенной формы (Василенко И.В. и соавт, 2001). Диффузные формы роста РЖ являются наименее благоприятными как в отношении их метастазирования, так и в отношении выживания больных.
Другие авторы при диффузных РЖ отмечают наибольшую частоту инфильтративно-язвенных форм (более 2/3), в 3,6 раза меньше диффузно-инфильтративных (скирр) форм, в 6,5 раза меньше язвенных (блюдцеобразных), в 15,5 раза меньше полиповидных (Слинчак СМ., 1985). Противоречивость результатов разных авторов по данному вопросу может найти объяснения в неоднородности обследуемых пациентов, прежде всего, по полу, а также по их возрастным параметрам.
В настоящее время известно, что возрастная специфика накладывает свой отпечаток на клиническое проявление и характер течения рака желудка (Кибарова Т.Р., 2009; Коробов М.В., 2009; Локтионова О.В., 2009; Лютов Р.В., 2009; Harrison L.E., 1997; Otsuji Е. et al., 1999).
В 1989 г. В.В. Серов при изучении макроскопических форм РЖ предложил дополнительно использовать такой показатель, как характер роста РЖ, и с учётом этой величины выделил 3 группы РЖ. К первой из них были отнесены бляшковидные, полипоидные, грибовидные, изъязвленные формы, то есть те раки желудка, которые являются экзофитными. Во вторую группу вошли раки преимущественно с эндофитным, инфильтративным ростом. В понятие эндофитных форм большинство исследователей включают инфильтративный рост опухолей преимущественно с подслизистым его распространением (Borchard F., 1990; Lewine M.S. et al., 1990).
С учётом данных, полученных при распределении больных раком желудка согласно этой классификации, язвенная форма РЖ встречается более чем у половины всех больных, диффузно-инфильтративная почти у одной пятой, в таком же количестве автором данной классификации отмечен полипоидный и грибовидный рак. В наименьшем проценте были бляшковидная и инфильтративно-язвенная формы. При этом самая высокая частота метастазирования отмечена при инфильтративно-язвенных и диффузных раках.
Морфологические характеристики опухолей желудка
Продукция опухолевыми клетками слизимуцина является одной из важных морфологических характеристик злокачественных опухолей желудка. Значительное количество слизи продуцируют такие две формы аденокарциномы, как муцинозный и перстневидно-клеточный рак. Среди них перстневидноклеточный характеризуется особо выраженным внутриклеточным слизеобразованием.
Он же отличается высокой канцерогенной агрессивностью, которую связывают с мультцентричным поражением органа, высокими темпами опухолевого роста, выраженным инфильтративным внутристеночным распределением, ранней лимфогенной и перитонеальной диссеминацией (Белоус Т.А. и соавт, 1994, 1995, 1998; Неред С.Н., Клименков А.А., 2005; 2006; Bark S.H. et al., 2000; Yang X.F. etal.,2004).
Слизистый (муцинозный) рак, как и перстневидно-клеточный гораздо чаще встречается среди РЖ запущенного типа в сравнении с ранним (поверхностно-растущим) типом. Согласно данным некоторых авторов (Локтионова О.В., 2009) слизистые раки в 2 раза чаще метастазируют в лимфоузлы в сравнении с другими типами желудочного рака.
При этом почти не метастазируют в печень и характеризуются низкой пятилетней выживаемостью (Konfuju К. et al., 1996). Перстневидные клетки являются маркерами их принадлежности к диффузному (инфильтративному) типу РЖ. В последние десятилетия онкологи всего мира особое внимание уделяют перстневидноклеточному раку желудка, изучая его клинико-морфологические особенности, закономерности развития рецидивов, разрабатывая тактику лечения (Белоус Т.А., 1998; Симбирцев С.А. и соавт, 2004; Неред С.Н., Клименков А.А., 2005; Baik S.H. et al., 2000; Yang X.F. et al., 2004).
Большинство авторов считает, что за период последних десятилетий наряду со снижением заболеваемости рака желудка за счёт опухолей кишечного (экспансивного) типа происходит рост диффузного (инфильтративного) его типа (Локтионова О.В., 2009; Ищенко СВ., 2010; De Stefano A. et al., 1999), что рассматривается как проявление естественного метаморфоза данного заболевания.
Признанным представителем диффузного (инфильтративного) типа РЖ является перстневидноклеточный рак, рак недифференцированный и смешанный (аденокарцинома с перстневидноклеточным компонентом), отличающиеся неблагоприятным прогнозом (Портной Л.М. и соавт, 2002; Бердов Б.А. и соавт, 2008; CraanenM.E., etal., 1992).
Частота диффузного рака, по данным ряда авторов, уже сейчас составляет 52-88% (Портной Л.М., 2001; Parkin P.M., 2001; Parkin M.D. et al., 2003). По мнению Л.М. Портного (2001) проблема РЖ в целом - это проблема диффузных и смешанных его типов. Считается, что сохранение высокой смертности от РЖ в значительной мере обусловлено этим обстоятельством (Чиссов В.И., 2008; Kaneko S., Voshimura Т., 2001; Henson D.E. et al., 2004).
По данным D.E. Henson (2004) ежегодный прирост перстневидноклеточного рака составляет 6,5%>, и, по прогнозу, в ближайшем будущем он станет основной составляющей в структуре диффузных (инфильтративных) раков желудка. Интенсивное инфильтративное распространение перстневидноклеточного рака, его раннее лимфогенное и перитонеальное диссеменирование отмечают большинство исследователей (Белоус Т.А. и соавт, 1995, 1998; Неред С.Н., Клименков А.А., 2005, 2006; Yang X.F. et al., 2004).
Одновременно некоторые авторы выявили лучшие показатели 3-5-летней выживаемости больных с перстневидноклеточным раком после хирургического лечения в случае ограничения его мышечным слоем желудка; 87,9 и 82,4% против 80,6 и 73,4% при недифференцированном раке (Неред С.Н., 2004, Неред С.Н., Клименков А.А., 2006). Если же опухоль прорастает серозную оболочку желудка, выживаемость больных с перстневидноклеточным раком резко ухудшается, и различия выживаемости с другими формами РЖ практически исчезают.
Некоторые авторы, принимая во внимание молекулярно-биологические и морфофункциональные особенности перстневидно-клеточного рака, считают необходимым выделить его в особую клиническую форму (Белоус Т.А., 1998; Симбирцев С.А. и соавт, 2004; Hyung W.I. et al., 2002). Между тем другие исследователи не видят в этом необходимости (Kumsaki С, 2004).
Разные морфологические формы рака желудка наряду с общей направленностью широкого лимфорегионарного метастазирования имеют различные тенденции отдалённого метастазирования. Так перстневидноклеточный и недифференцированные раки желудка чаще метастазируют по брюшине: 65 и 60,8%, соответственно (Неред С.Н., 2004).
Согласно данным этого автора, если опухоль не прорастает серозную оболочку, перстневидноклеточный рак характеризуется меньшей частотой метастазирования в лимфоузлы в сравнении с другими морфологическими формами: 11,6 против 19,5% при недифференцированном раке и 17,4% - при аденокарциноме.
Основной причиной прогрессирования перстневидноклеточного рака является внутрибрюшинный рецидив с развитием канцероматоза брюшины, что обусловливает крайне неблагоприятный прогноз дальнейшего течения и высокую смертность. Число его с каждым годом увеличивается в основном за счёт РЖ у женщин и у лиц молодого возраста (Неред С.Н., Клименков А.А., 2005, 2006).
Одновременно с увеличением числа диффузных (инфильтративных) типов РЖ в последние годы среди кишечных (экспансивных) новообразований существенно уменьшается доля грибовидных, полипоидных форм, увеличивается в такой же степени число язвенных (блюдцеобразных) форм опухолей.
Среди макроскопических форм при инфильтративных новообразованиях желудка уменьшилось число умереннодифференцированных аденокарцином (Чиссов В.И., 2008; Baik S.H., et al., 2000; Yang X.F. et al., 2004). Отмечая различия в метастазировании различных форм РЖ, следует обратить внимание на то, что умереннодифференцированные и высокодифференцированные аденокарциномы чаще, чем низкодифференцированные метастазируют в печень: 47,9 и 18,6%, соответственно.
Нельзя оставить без внимания и тот факт, что клиническая симптоматология рака желудка в значительной степени определяется при этом морфофункциональными изменениями не только самой опухоли, но и слизистой оболочки желудка в целом (Василенко И.В. и соавт, 2001; Давыдов И.А., 2005; Альберте С., Гольберг Р.,2009).
При классификации РЖ некоторые авторы выделяют отдельную его группу с высоким риском имплантационного метастазирования (Неред С.Н., 2004), в которую включают перстневидноклеточный рак, диффузноинфильтративный рак, недиффиренцируемые формы и рак, тотально поражающий желудок. Все эти формы рака отличаются высокой вероятностью карциноматоза брюшины, в связи с чем именно этим формам РЖ должно быть уделено наибольшее внимание (Неред С.Н., 2004).
Л.М. Портной многократно подчёркивает, что проблема РЖ - это проблема эндофитнорастущих раков. Им принадлежит главенствующая роль среди всех морфологических форм рака желудка. Такого же мнения придерживаются и другие исследователи (Самсонов В.А., 1989; Горшков А.Н., Акбаров Р.Ф., 1998). Согласно их данным инфильтративно-язвенный и инфильтративный РЖ встречается более чем в 65% случаев. Недооценка при этом эндофитного (интрамурального) роста опухоли при её внутристеночном (эндофитном) распространении - одна из основных причин весьма неудовлетворительных результатов диагностики и лечения рака желудка.
Вместе с тем в научной литературе нет окончательной ясности, в каком же морфологическом субстрате проявляют себя классические эндофитные опухоли у больных разного пола и возраста. Учитывая, что заболеваемость РЖ повышается с увеличением возраста, а с прогрессирующим процессом старения населения, приобретающим глобальный характер во всех странах, удельный вес пожилых нарастает и в России, изучение, прежде всего, возрастных особенностей проявления РЖ в нашей стране становится всё более актуальным (Давыдов М.И., Аксель Е.М., 2003, 2008; Коробов М.В., 2009; Лютов Р.В., 2009).
Патоморфологические особенности рака желудка
Для объективной характеристики патоморфологических особенностей рака желудка в зависимости от пола и возраста больных необходимо использовать количественно достаточно большой клинический материал.
В основу настоящей работы положены результаты морфогистологической характеристики исследования операционного материала в патоморфологической лаборатории у 2087 больных, оперированных в отделении общей онкологии РНИОИ за период с 1990 по 2003 г. Пациентов мужского пола было 1468 человек, женского - 619. Большинству больных проведена субтотальная резекция желудка или гастрэктомия. В случае, если при лапаратомии выявляли отдалённые метастазы или прорастание опухоли в соседние органы, при невозможности комбинированных операций выполняли паллиативные операции или пробную лапаратомию.
Результаты анализа показали, что наибольшее количество, как мужчин, так и женщин, заболевших раком желудка, отмечается после 50-летнего возраста (табл. 2.1, рис. 2.1-2.2), что согласуется с данными других авторов.
Таблица 2.1. Распределение больных РЖ по полу и возрасту, абс. ч. (%)


Рис. 2.1. Распределение больных РЖ мужчин по возрасту

Рис. 2.2. Распределение больных РЖ женщин по возрасту
Как следует из представленных данных, среди всех больных раком желудка преобладали мужчины. Общее количество их в среднем было в 2,4 раза больше, чем женщин. Вместе с тем с учётом половой принадлежности выявлены свои характерные возрастные особенности их распределения. Более чем у половины пациентов мужского пола возраст превышал 50-летний рубеж.
Одновременно значительное число больных было также трудоспособного возраста. Лица до 40 лет среди мужчин составили лишь одну десятую долю всех пациентов мужского пола. В аналогичной возрастной группе женщин, процент больных, не достигших 40 лет, был в 1,3 раза выше, чем у мужчин.
Однако с увеличением возрастного периода, превышающего 40-летний рубеж, интенсивность прироста числа лиц мужского пола, заболевших РЖ, снова становится выше, чем у лиц женского пола: у мужчин в 2,3 раза, у женщин - в 1,5 раза. Тенденция к повышению доли больных мужского пола в сравнении с таковой среди женщин сохраняется и после 60 лет.
Дальнейшее изучение возрастного проявления патоморфологических особенностей проводили раздельно у лиц мужского и женского пола.
+ а) развивается из эпителиоцитов
+ б) возникает в относительно молодом возрасте
+ в) гистологически - перстневидно-клеточный рак
г) возникает на боне хронического гастрита
+ д) имеет низкую степень дифференцировки
21. Клинико-морфологическая характеристика интестинального рака желудка:
+ а) развивается из эпителиоцитов желудка, подвергшихся энтеролизации
+ б) возникает чаще всего у лиц старше 50 лет
+ в) возникает чаще у мужчин, чем у женщин
г) развитие не связано с полом и возрастом
+ д) возникает на боне хронического гастрита
22. Микроскопическая характеристика полиповидного рака желудка:
+ а) железы причудливой формы
+ б) перстневидные клетки
в) слизь в просвете желез
+ г) стелющийся рост
+ д) железы кишечного типа
23. Осложнения рака желудка:
б) дилатация привратника
+ д) желудочное кровотечение
24. Макроскопические признаки поражения кишечника при язвенном колите:
а) прерывистость поражения
+ б) поражение прямой кишки
в) вовлечение в патологический процесс тонкой кишки
+ г) развитие воспалительных полипов
+ д) эрозивно-язвенные дефекты на фоне отечной, гиперемированной слизистой оболочки
25. При неспецифическом язвенном колите могут поражаться:
+ а) слизистая оболочка глаза
в) поджелудочная железа
+ г) крестцово-подвздошное сочленение
+ д) желчевыводящие пути
26. Морфологические признаки язвенного колита:
+ б) атрофия слизистой оболочки
+ в) нейтрофильный инфильтрат
г) эпителиоидно-клеточные гранулемы
+ д) изъязвления слизистой оболочки
27. Микроскопические признаки язвенного колита:
б) эпителиоидно-клеточные гранулемы
в) трансмуральная воспалительная инфильтрация
+ г) инфильтрация преимущественно собственной пластинки слизистой, менее – подслизистой
д) скопления лимфоцитов во всех слоях кишечной стенки
28. Осложнения неспецифического язвенного колита:
а) утолщение стенки кишки
+ в) токсическая дилатация
+ г) фиброз подслизистой основы
+ д) гангрена кишки
29. При болезни Крона могут поражаться:
+ а) слизистая оболочка глаза
в) поджелудочная железа
+ г) желчевыводящие пути
+ д) слизистая оболочка полости рта
30. Макроскопические признаки поражения кишечника болезни Крона:
+ а) прерывистость поражения
+ б) характерно вовлечение в патологический процесс тонкой кишки
в) развитие воспалительных полипов
+ г) развитие язвенных дефектов с четкими границами
31. Микроскопические признаки болезни Крона:
а) эрозии слизистой оболочки
+ в) пилорическая метаплазия
г) атрофия слизистой оболочки кишки
+ д) эпителиоидно-клеточные гранулемы
32. Осложнения болезни Крона:
+ а) развитие фиброзных стриктур
+ б) образование свищей
+ г) развитие В12-дефицитной анемии
33. Формы острого аппендицита:
34. Развитию аппендицита способствуют:
а) тромбоз артерий червеобразного отростка
+ б) закупорка копролитами
+ в) закупорка желчными камнями
+ г) сдавление вен отростка
+ д) размножение микробной флоры
35. Гистологические признаки поверхностного аппендицита:
+ а) отек серозной оболочки
+ б) конусовидный очаг гнойного воспаления
+ в) диффузная нейтрофильная инфильтрация
+ д) мелкие кровоизлияния
36. Макроскопические признаки флегмонозного аппендицита:
а) обычные размеры
+ б) нити фибрина на серозной оболочке
+ в) гной в просвете отростка
+ г) утолщение стенки
+ д) изъязвление слизистой оболочки
37. Признаки гангренозного аппендицита:
а) обычные размеры
+ б) утолщение отростка
+ в) фибринозно-гнойные наложения на серозной оболочке
+ г) обширные очаги некроза
+ д) тромбы в микрососудах
38. Осложнения острого аппендицита:
а) флебитические абсцессы поджелудочной железы
+ б) перфорация стенки отростка
+ в) самоампутация отростка
+ г) гнойный тромбофлебит брыжеечных артерий
+ д) пилефлебитические абсцессы печени
39. Расширение просвета червеобразного отростка за счет скопления слизистого секрета – это:
40. Скопление гноя в просвете червеобразного отростка – это:
41. Причины фиброзно-гнойного перитонита при остром аппендиците:
+ а) самоампутация червеобразного отростка
+ б) перфорация стенки отростка
в) гнойный тромбофлебит брыжеечных вен
д) абсцессы печени
42. Характеристика приобретенных дивертикулов:
а) дивертикулы имеют все три стенки
+ б) мышечная оболочка либо отсутствует, либо истончена
+ в) чаще всего встречаются в двенадцатиперстной кишке
+ г) чаще встречаются в возрасте старше 60 лет
д) частота встречаемости не связано с возрастом пациентов
43. Осложнения дивертикулярной болезни:
+ б) околокишечные абсцессы
+ г) рубцовое сужение с развитием кишечной непроходимости
44. Неопухолевые полипы толстой кишки:
45. Клинико-морфологическая характеристика тубулярных аденом толстой кишки:
+ а) длительное бессимптомное течение
+ б) повторные кровотечения и анемия
+ в) возможна малигнизация
г) головка полипа напоминает луковицу
+ д) построены из кишечных желез
46. Риск малигнизации аденом толстой кишки связан с:
+ а) размерами опухоли
б) степенью метаплазии эпителия
+ в) гистологическим строением
+ г) степненью дисплазии эпителия
д) вторичными изменениями
47. Предраковые заболевания толстой кишки:
+ а) тубулярная аденома
+ б) болезнь Крона
+ в) неспецифический язвенный колит
г) гиперпластический полип
+ д) ворсинчатая аденома
48. Факторы риска развития рака толстой кишки:
+ а) недостаток в пище волокон растительного происхождения

- Исследование на онкомаркеры
- Симптомы
- Когда необходимо проведение ЭГДС (гастроскопии)?
- Лапароскопическая диагностика желудка
- Прогноз при раке желудка
- Цены в Европейской клинике на диагностику рака желудка
Исследование на онкомаркеры
Большее значение онкомаркеры имеют при оценке распространенности процесса и при возникновении рецидива заболевания после успешного лечения.
Симптомы
Для ранних стадий рака желудка характерно обилие паранеопластических симптомов, часто маскирующих развитие опухоли и уводящих в сторону от правильного диагноза.
- Один из самых ярких симптомов — черный акантоз, при котором развивается сопровождающаяся ворсинчато-бородавчатыми разрастаниями темная пигментация кожи подмышечных впадин и других крупных кожных складок. Иногда черный акантоз на несколько лет опережает проявления самой опухоли.
- Полимиозит, дерматомиозит, кольцевидная эритема, пемфигоид, не уступающий лечению тяжелый себорейный кератоз также требуют углубленного обследования с обязательным проведением эндоскопии желудка.
- Бывают случаи, когда выработка клетками опухоли глюкокортикоидных гормонов, которые в норме синтезируются надпочечниками, вызывает даже формирование т.н. эктопического синдрома Кушинга. При нем жировая ткань откладывается преимущественно на лице и животе (так называемый матронизм), повышается артериальное давление, развивается склонность к переломам костей и акне.
- Частым паранеопластическим проявлением рака желудка, впрочем, как и многих других опухолей является мигрирующий тромбофлебит (синдром Труссо).
- Тяжелее всего заподозрить развитие рака желудка, когда у пожилых людей вдруг начинает быстро прогрессировать деменция, или появляются нарушение координации движений, изменение походки, нарушение равновесия.
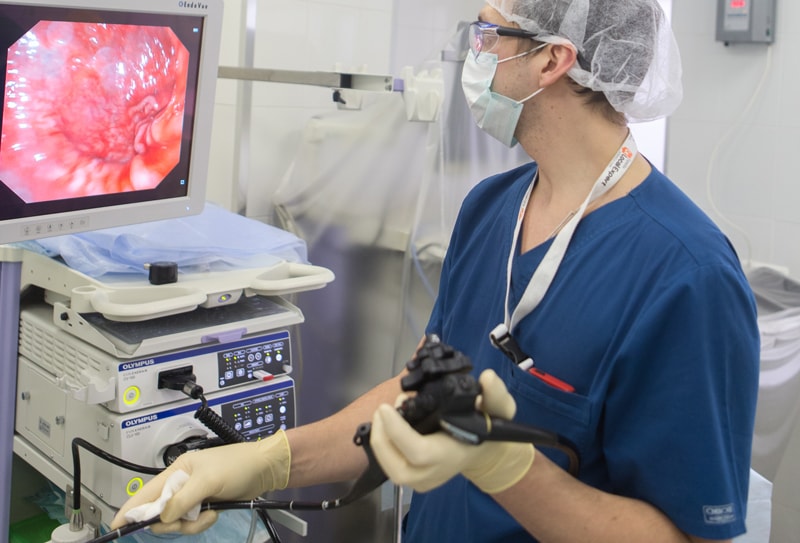
Ситуация усугубляется сходством клинической, рентгенологической и эндоскопической картины при изъязвленных опухолях и язвенной болезни. Поэтому самым чувствительным способом диагностики считается эзофагогастродуоденоскопия (ЭГДС, гастроскопия) с множественной биопсией, обязательной у пациентов, относящихся к группе риска. ЭГДС позволяет одновременно:
- выполнить биопсию и провести дальнейшее гистологическое и цитологическое исследование с целью морфологической верификации новообразования и диагностики;
- осуществить лечебные манипуляции по коагуляции полипа с его удалением при небольших размерах (до 2 см);
- остановить кровотечение;
- провести зонд для кормления и т.д.
При угрозе кровотечения используется менее травмирующая браш-биопсия. В сомнительных случаях назначают повторную биопсию через 8-12 недель. Но даже этот способ диагностики дает правильный ответ только в 90% случаев и может дать ложно отрицательный результат при инфильтративном росте опухоли (такой рак называют скирр).
Кроме рака в желудке могут развиваться и опухоли из других клеток, требующие совершенно иных подходов к лечению (саркома, лимфома). Единственный способ разобраться в этом — множественные биопсии при проведении ЭГДС. Для выявления измененных участков тканей, не обнаруживаемых при обычном осмотре, используют т.н. хромогастроскопию. Этот метод позволяет проводить диагностику опухолей на ранних стадиях благодаря тому, что при окрашивании слизистой оболочки желудка по время процедуры специальными красителями (конго-рот/метиленовым синим, индигокамином) и даже раствором Люголя опухолевые ткани выглядят иначе, чем здоровые.
Когда необходимо проведение ЭГДС (гастроскопии)?
Существуют заболевания, считающиеся предраковыми, при которых необходимо периодическое обследование независимо от наличия симптомов. К ним относят:
- хронический атрофический гастрит с т.н. кишечной метаплазией особенно при наличии хеликобактерной инфекции;
- язвенная болезнь желудка;
- пищевод Баррета;
- дефицит витамина В12 (пернициозная анемия);
- аденоматозные полипы желудка;
- гипертрофическая гастропатия.
Операции на желудке в связи с доброкачественными новообразованиями, перенесенные более 10-лет назад, и отягощенная наследственность также относятся к ситуациям, требующим пристального наблюдения.
Вы должны регулярно наблюдаться с обязательным регулярным проведением ЭГДС, если у ваших родственников диагностировались:
- рак органов желудочно-кишечного тракта,
- семейный аденоматозный полипоз толстой кишки,
- синдром Гарднера,
- синдром Пейтца-Егерса,
- семейный ювенильный полипоз,
- синдром Ли Фраумени.
С развитием генетики стали известны некоторые гены, определенные мутации которых при особых условиях приводят к раку желудка.
Существуют и регионы, в которых, видимо в результате особенностей питания или экологии, заболеваемость существенно выше средних показателей (Япония, некоторые страны Европы, Скандинавия, Южная и Центральная Америка, Китай, Корея, страны бывшего СССР). Людям, длительно живущим в этих районах, надо внимательнее относиться к своему здоровью и периодически проводить ЭГДС. Сигналом к обязательному обследованию может послужить такой показатель как концентрация пепсиногена сыворотки крови (в норме — меньше 70 нг/мл) и соотношение его фракций (ПГ1/ПГ2).
При невозможности проведения ЭГДС, например, из-за сопутствующих заболеваний, может быть проведена полипозиционная рентгенография с двойным контрастированием бариевой взвесью и воздухом. Этот метод обладает, правда, гораздо меньшей чувствительностью при ранних стадиях заболевания и не дает возможности морфологической верификации. Дополнительно используют МСКТ и УЗИ, однако точность последнего исследования даже при опытном исследователе очень зависит от технических возможностей аппарата, особенностей телосложения и правильности подготовки пациента.
Лапароскопическая диагностика желудка
При подозрении на распространение опухоли по брюшной полости возможно проведение диагностической лапароскопии и лапароскопического УЗИ, позволяющих подробно изучить процесс в непосредственной близости.
Этот метод позволяет осмотреть поверхности печени, передней стенки желудка, париетальной (выстилающей стенки брюшной полости) и висцеральной (покрывающей органы) брюшины с проведением при необходимости биопсии. В некоторых случаях эти данные принципиально важны для выбора лечения.

Прогноз при раке желудка
Прогноз зависит от количества пораженных лимфатических узлов и уровня поражения лимфатических коллекторов, глубины прорастания опухоли в стенку желудка, стадии процесса, типа роста и типа самой опухоли. По данным МНИОИ им. П.А.Герцена 5-летняя выживаемость при диагностике рака желудка на ранней стадии и быстро начатом лечении достигает 85-90%. В случае более позднего выявления ещё резектабельной опухоли — 11-54%, и даже в случае выявления рака на IV стадии лечение позволяет обеспечить 7% выживаемость больных в течение 5 лет.
Цены в Европейской клинике на диагностику рака желудка
- ЭДГС высокой четкости с цифровой записью, диагностическая — от 14300 руб.
- Рентгеноконтрастное исследование пищевода и желудка — 20700 руб.
- Ультразвуковое исследование брюшной полости (печень, желчный пузырь, желчные протоки, селезенка, поджелудочная железа), в т. ч. с определением уровня свободной жидкости — 7000 руб.
- Диагностическая лапароскопия — 57500 руб.
Но речь ведь не только о продлении жизни. Цель лечения в большинстве даже далеко зашедших случаев в улучшении её качества, избавлении человека от множества тягостных симптомов, в том числе болей, обеспечении ему возможности вести обычный образ жизни, заниматься важными для него делами, общаться с близкими.
Современные методы лечения рака желудка, применяемые в Европейской клинике, позволяют проводить лечение с минимальными сроками госпитализации и использованием малоинвазивных методик, улучшающих не только прогноз для жизни, но и качество самой жизни наших пациентов.
Читайте также:

