Опухоль одного яичка у новорожденного
1. Какая опухоль яичка у детей встречается наиболее часто?
Опухоль желточного мешка. Она составляет 63 % от всех опухолей яичка у детей.
2. Аналогична ли опухоль желточного мешка опухоли эмбриональных клеток у взрослых?
Нет. Опухоль желточного мешка отличается гистологически и биологически от опухолей эмбриональных клеток, лечебная тактика также различна.
3. Как обычно проявляется опухоль яичка у детей?
У большинства детей опухоль яичка проявляется в виде бессимптомного объемного образования. Оно может быть ошибочно принято за водянку оболочек яичка, что приводит к запаздыванию правильной диагностики на период до 6 мес.
4. Что является лучшим диагностическим методом определения опухоли яичка?
Ультразвуковое исследование. У детей с объемным образованием мошонки в тех случаях, когда яичко не удается пропальпировать и диагноз остается неясным, проводят ультразвуковое исследование. Оно позволяет получить отчетливое изображение яичка, а также внутрияичковых объемных образований.
Следует также определить содержание сывороточного а-фетопротеина. а-Фетопротеин — это протеин, который выявляется у плода, но исчезает после рождения. Его также продуцируют опухоли желточного мешка. Несмотря на то, что повышение содержания сывороточного а-фетопротеина может определяться у новорожденных и в течение первых б мес жизни, он является прекрасным опухолевым маркером, уровень которого определяют как в предоперационном периоде, так и во время послеоперационного наблюдения.
5. Какое исследование следует выполнить после того, как установлен диагноз опухоли желточного мешка.
Уровень а-фетопротеина измеряют перед операцией и непосредственно после операции, также выполняют рентгенографию грудной клетки и ультразвуковое исследование или компьютерную томографию (КТ) забрюшинного пространства для выявления забрюшинных метастазов. Такой подход позволит врачу установить клиническую стадию заболевания.
6. Каков период полувыведения а-фетопротеина? Какое время требуется для снижения его уровня до нормальных значений?
Период полувыведения а-фетопротеина составляет 5 сут. Таким образом, пять периодов полувыведения или примерно 25-30 сут потребуется для того, чтобы этот показатель принял нормальные значения.
7. Являются ли другие опухоли яичка, за исключением опухоли желточного мешка, злокачественными?
Большинство других опухолей яичка являются доброкачественными. Вторая по частоте встречаемости у детей опухоль — тератома — у младенцев и детей всегда оказывается доброкачественной. Несмотря на то, что большинство гонадных стромальных опухолей являются доброкачественными, крайне редко встречаются и злокачественные гонадные стромальные опухоли.
8. Какова статистика выживаемости у детей с опухолями желточного мешка?
Выживаемость детей с опухолями желточного мешка превышает 90 %.
9. Необходима ли лучевая терапия при лечении опухолей яичка у больных в препубертатном периоде?
Нет. Хирургическое лечение в большинстве случаев является радикальным, и только у некоторых пациентов с метастатическим распространением опухоли желточного мешка требуется химиотерапия. Химиотерапия оказывается эффективным методом лечения, поэтому лучевая терапия не применяется, за исключением тех случаев, когда ребенку показано паллиативное лечение, или при метастатическом поражении и устойчивости к химиотерапии.
10. Могут ли быть опухоли у новорожденных?
Почти все виды опухолей яичка встречаются у новорожденных. Однако опухоль ювенильных гранулезных клеток и опухоль желточного мешка чаще всего встречаются в неонатальном периоде. Опухоль представлена в виде плотного объемного образования, которое нужно отличать от внутриутробного перекрута яичка.
11. Какие другие опухоли яичка встречаются у новорожденных?
Классификация опухолей яичка у больных в препубертатном периоде
Терминогенные опухоли
- Желточного мешка
- Тератома
- Смешанная герминогенная
- Семинома
- Клеток Лейдига
- Клеток Сертоли
- Ювенильных гранулезных клеток
- Смешанная
Опухоли вспомогательных тканей
- Фиброма
- Лейомиома
- Гемангиома
Опухолеподобные образования
- Эпидермоидная киста
- Гипопластический узел вследствие врожденной гиперплазии надпочечника
Железистые опухоли
12. Показано ли ретроперитонеальное иссечение лимфатических узлов всем больным с опухолью желточного мешка?
Нет. Опухоль метастазирует как гематогенным, так и лимфогенным путями. Ретроперитонеальное иссечение лимфатических узлов следует выполнять только в тех случаях, когда при обследовании радиологическими методами определяется метастатическое распространение заболевания.
13. Какая опухоль яичка у детей приводит к преждевременному половому созреванию?
Опухоль клеток Лейдига.
14. Что такое скрытый тестикулярный лейкоз?
Скрытый тестикулярный лейкоз выявляется у детей с острым лимфогенным лейкозом в фазе ремиссии, у которых в результате обычной биопсии яичка определяется заболевание в пределах яичка. Это встречается у 11 % пациентов с острым лимфогенным лейкозом.
15. Почему лейкоз определяется в яичках, в то время как его невозможно выявить в других органах?
Несмотря на то, что существуют различные теории, большинство исследователей считают, что причиной является гематотестикулярный барьер. Он защищает яичко от воздействия химиопрепаратов, и, таким образом, изолированные клетки не разрушаются в ходе системного лечения.
Connolly J. A., Gearhart J. В. Management of yolk sac tumors in children. Urol. Clm. North Am., 20:7-14,1993.
Kay R. Genital tumors in children. In: Kelalis P. P., King L. R., Belman A. B. (eds). Clinical Pediatric Urology, 3rd ed. Philadelphia, W. B. Saunders Co., 1992, pp. 1457-1467.
Kay R. Prepubertal Testicular Tumor Registry. Urol. Clin. North Am., 20(1): 1-5,1993.
Kay R., Kaplan G. W. Testicular tumors in infants and children. Am. Urol. Assoc. Update Ser., 9(15): 114-118,1992.
Lange P. H., Vogelzang N. J., Goldman A., et al. Marker half-life analysis as a prognostic tool in testicular cancer. J. Urol., 128: 708, 1982.

- 18 Мая, 2019
- Потенция
- Владислав Булкин
Нередко мамы мальчиков в роддоме замечают всевозможные проблемы с мошонкой и яичками у своих малышей. Например, опухло яичко у ребенка или не опускается в мошонку. Даже минимальное отклонение от нормального расположения яичек является поводом обратиться к специалисту, чтобы он выявил имеющиеся проблемы. Но родителям вовсе не стоит паниковать, устанавливать диагноз и проводить лечение самостоятельно.
Мошонка – это кожный и мышечный мешочек, выполняющий защитную функцию. Яички опускаются в мошонку еще до 35 недели беременности. Данный процесс является очень важным, поскольку, если яички вовремя не опустились, в подростковом возрасте не будут в полной мере вырабатываться сперматозоиды, что в будущем будет влиять на процесс деторождения у мальчика. Почему опухло яичко у ребенка? Стоит разобраться в этом вопросе.
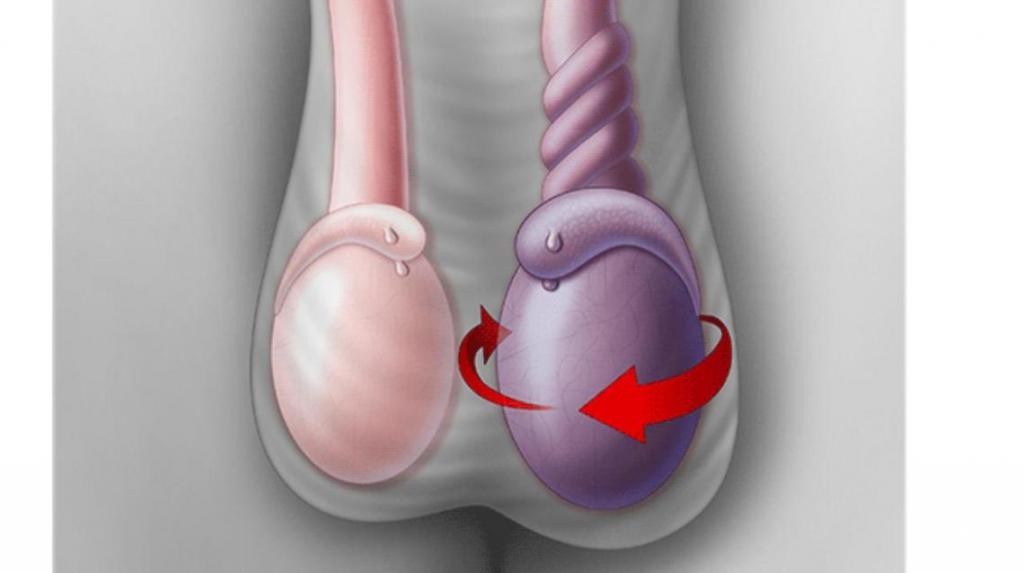
Причины опухания у младенцев
У новорожденного отмечается повышенная капризность и беспокойство, он может плакать при купании или смене подгузника. Если у ребенка опухло яичко, причины могут быть самыми разнообразными:
- Гидроцеле – образование упругое и мягкое, а опухать может как одно, так и два яичка без стойкого покраснения. При пальпации можно ощутить, что внутри яичка скапливается жидкость.
- Травма. Мошонка может повредиться при родах. Особого беспокойства данное состояние вызывать не должно – опухание проходит спустя несколько недель.
- Паховая или мошоночная грыжа. Может отмечаться опухание яичка из-за опущения органов, расположенных в брюшной полости. У младенца появляются следующие симптомы: возникают запоры, опухание при ощупывании может исчезать. Единственный способ решить данную проблему – только выполнить хирургическую операцию.
- Перекрут яичка. Изначально орган краснеет и наблюдается уплотнение в этом месте. Довольно серьезный недуг, и при несвоевременном лечении может стать причиной атрофии половых органов. Также в большинстве случаев у ребенка ухудшается общее состояние: у него наблюдается рвота, он становится беспокойным, часто плачет, может повышаться температура.
- Также яичко может опухать в результате определенных злокачественных новообразований.

Причины опухания в 1-14 лет
В более взрослом возрасте причины заболевания определяют по симптоматике и своему виду:
- Эпидидимит или орхит. При данном недуге яички могут краснеть, распухать и болеть. Обычно состояние развивается после ветрянки, ОРВИ, монуклеоза или излеченной свинки. Несомненно, воспалительный процесс в придатке и семеннике будет доставлять мальчику большой дискомфорт. Без должного лечения воспаление перейдет на соседние органы.
- Отек яичка вследствие расширения сосудов. Опухание может развиваться из-за механического воздействия (удар, падение) на мошонку.
- Варикоцеле, при котором ребенок постоянно жалуется на болезненные ощущения.
- Сперматоцеле: ребенок не ощущает особых симптомов, но из-за увеличения количества жидкости в яичках обычно появляется дискомфорт.
- Киста также может провоцировать отек яичка.
- Водянка.
- Перекрут яичка.
- Паховая грыжа.
Пора идти к доктору?
Несомненно, патологическое отекание яичка и половых придатков ребенка беспокоит родителей, которые должны тут же обратиться к опытному доктору. В особенности это важно при появлении следующих симптомов:
- Резкая колющая боль в паху.
- Повышение температуры.
- Тошнота и рвота.
- Патологическое расположение яичек, деформация органа, неправильные очертания мошонки.
- Опухание сопровождается покраснением кожи.
- Чрезмерное увеличение яичек.

Самостоятельная диагностика
Родители должны регулярно выполнять осмотр яичек и мошонки малыша: необходимо во время купания ощупывать органы, поскольку в этот момент вода максимально расслабляет мышцы, и яички опускаются в мошонку.
Нужно аккуратно ощупать придатки, пытаясь их прокатить. В норме они упругие и мягкие, хорошо прощупываются и беспрепятственно передвигаются между пальцами. Также визуально нужно осмотреть кожу мошонки на возможное наличие выступающих вен и покраснения кожи.

При обнаружении опухания яичка даже легкой степени, необходимо приподнять его вверх и максимально аккуратно прощупать мошонку. Если одна часть мошонки находится несколько ниже другой, это является вариантом нормы. Также важно, чтобы на половых органах не было никакого покраснения и чрезмерного расширения вен.
Осмотр у доктора
Врач проводит диагностику опухшего яичка несколькими последовательными этапами. Для начала опухоль просвечивают специальным светом для выявления задержки экссудата, который может являться причиной данного недуга.
Также врач может назначить проведение УЗИ, которое поможет определить объем возможной жидкости в яичке, и выявит точный характер опухоли. При подозрении на воспалительный процесс, маленькому пациенту могут назначить сдачу анализа мочи и крови, а также взятие пункции экссудата.

Лечение опухших яичек
Чтобы эффективно и довольно быстро избавить ребенка от проблемы опухания одного или двух яичек, показано выполнение медикаментозной терапии посредством использования противовоспалительных средств и антибиотиков.
Иногда в детском возрасте назначают оперативное вмешательство, если было обнаружено новообразование. После проведения процедуры ребенок должен обязательно пройти курс химио- и лучевой терапии во избежание возможного рецидива болезни.
Если яичко припухло вследствие застоя водички в мошонке, данное состояние через некоторое время может пройти самостоятельно. Но если отмечается опухание тестикул у ребенка, следует обязательно провести медицинскую диагностику. Опасения должны вызывать следующие симптомы: покраснение яичек и дискомфорт при ощупывании опухшей области. При несвоевременно начатом или неэффективном лечении может начаться воспаление и атрофия придатков.
Терапия припухлости яичка у детей может быть оперативной или медикаментозной (антибиотики, обезболивающие препараты, средства для излечения основного заболевания). При причинах не патологического характера может быть назначена местная терапия опухших яичек:
- Прикладывание холода, в особенности после перенесенных травм.
- После этого ребенку можно принимать сидячие теплые ванны.
- В особых случаях может быть показано ношение бандажа.
- Снижение активности.
Важность лечения
Многие родители могут путать опухоль яичка с водянкой, полагая, что данное состояние пройдет самостоятельно, не обращаясь к доктору. Но без должного лечения новообразование может значительно увеличиться. У детей припухлость обычно развивается достаточно медленно, сопровождаясь водянкой яичка.
Стоит при малейшей патологии проводить диагностику. Если яичко у мальчика опухло (яичко увеличилось в размерах), состояние может отличаться злокачественным течением. Например, рак яичка начинает метастазировать на начальной стадии, довольно быстро проникая в лимфатическую систему неокрепшего организма, поражая его.
Изначально могут воспаляться паховые и расположенные вблизи аортальные лимфоузлы. После этого страдают другие отдаленные органы. Опухание левого и правого яичек практически никак не отличается. В этом случае одинакова диагностика, симптоматика и лечение. Отличие состоит только в окончательной степени поражения, когда одно яичко значительно больше другого по размерам.
А может, водянка?
Водянка у мальчиков представляет собой заболевание, которое характеризуется чрезмерным скоплением воды между оболочками в мошонке. Данный недуг, по статистике, поражает около 7-9 % детей. Примечательно то, что изначально определить развитие этой патологии довольно сложно, но спустя некоторое время мошонка вместе с яичками могут синеть и краснеть, у ребенка обычно отмечается затрудненное мочеиспускание.
Если опухают яички у ребенка младенческого возраста, оперативное вмешательство обычно не требуется. Достаточно просто соблюдать правила гигиены, и наблюдаться у доктора. Он может назначить выполнение пункции яичка, чтобы иметь возможность устранить из него лишнюю жидкость.
Обычно лечение водянки проходит у ребенка без особых осложнений в процессе зарастания отростка брюшной полости и физиологического развития малыша. Напомним, что оперативное вмешательство при водянке не показано!
Если водянка имеет реактивный характер, необходимо излечить основное заболевание. Инфекционный, острый и несообщающийся тип водянки без лечения может приобрести неблагоприятный прогноз, требующий стационарного наблюдения.
Оперативное вмешательство
При выявлении показаний к проведению не консервативного лечения (яичко у мальчика опухло, в яичке выраженная болезненность, наличие паховой грыжи, инфекционное поражение), доктор все же может назначить операцию. Данная процедура не является опасной и сложной: длительность операции составляет около получаса, но заранее следует качественно выполнить подготовку.
Предоперационная подготовка включает в себя терапию ОРВИ и инфекционных заболеваний. Это даст возможность не допустить развития возможных осложнений и заражения инфекцией или даже пневмонией после проведенного оперативного вмешательства.
Перед операцией доктор назначает ребенку УЗИ, необходимые лабораторные анализы, а также другие результативные исследования. Поскольку операция по устранению водянки выполняется под наркозом, за 7 часов до нее желательно не давать ребенку пить и есть.
Оперативное лечение того, что у мальчика опухло яичко ( в яичке набирается вода и прочее) выполняют в стационаре, и уже через несколько часов ребенка с родителями отпускают домой, объяснив, как правильно делать перевязки, и когда приходить на послеоперационный врачебный осмотр.
Нередко возникновение водянки у ребенка может указывать на следующие сопутствующие заболевания: липоспадия, крипторхизм, недоношенность, недостаточность веса, муковисцидоз, перекрут яичка, инфекционное поражение, перитонеальный диализ, заболевания печени с выделением асцита, ложный гермафродитизм, гипоспадия, отягощенная наследственность и т. д.
Прогноз
Чем ранее будет обнаружена патология и обследован ребенок, выявлено, почему у мальчика опухло одно яичко и болит, тем быстрее будет принятая схема лечения, что увеличит шансы на получение положительного эффекта. Несвоевременное обращение к специалисту и неверно поставленный диагноз уже через короткий промежуток времени может привести к опасным последствиям.
Профилактика
Дабы в будущем не допустить развитие опухания яичек у детей, следует:
- при наличии признаков крипторхизма быстрее вылечить его;
- при атрофии и травмах тканей половых органов своевременно проводить их лечение;
- родителям нужно регулярно осматривать яички и мошонку ребенка, в особенности, если ранее ему был поставлен диагноз гипоплазии яичка.
Отзывы специалистов
Врачи говорят, что родители должны тщательно следить за своими детьми. Ведь даже неправильно надетые трусики, которые пережимают орган, приведут к такой патологии. Поэтому, чтобы предотвратить болезнь, необходимо внимательно выбирать одежду, следить за гигиеной и играми малышей.
Быть мамами мальчишек, как видите, довольно непросто. При появлении первых симптомов (если у ребенка опухло яичко и болит) главное - как можно быстрее провести осмотр ребенка самостоятельно, после чего обратиться за консультацией к опытному специалисту. В любом случае, заболевание при обращении за медицинской помощью излечивается.




Основные причины опухания яичек у ребенка
Формируются яички у плода мужского пола примерно на 2 месяце внутриутробного развития, и находятся они первоначально в брюшной полости. Затем, ближе к доношенному сроку, они опускаются в мошонку, поэтому здоровый доношенный мальчик рождается с двумя яичками в мошонке.
В процессе ежедневного выполнения гигиенических процедур мама должна внимательно осматривать гениталии своего младенца, чтобы не пропустить серьезную патологию. Увеличение в размере одного или двух яичек, покраснение и синюшный оттенок кожи всегда указывают на наличие проблем.
Какие же проблемы могут подстерегать младенцев первого года жизни?
1. Самое грозное состояние – это перекрут яичка. Возникает нечасто и практически всегда имеет анатомические предпосылки: недоразитие связок, держащих яичко, слишком длинный канатик яичка, паховые и мошоночные грыжи, непропорционально крупные гениталии. Вследствие патологической подвижности яичко неестественным образом разворачивается внутри мошонки и пережимаются все его сосуды и нервы.
Клинически перекрут будет проявляться резким увеличением в размерах одной половины мошонки, покраснением или синеватым оттенком, а, может, наоборот, резкой бледностью кожи на поврежденной половине, болезненностью при касании и нарастанием общей симптоматики (слабость, потеря аппетита, задержка мочи или учащенные мочеиспускания, подъем температуры). Патология требует экстренного хирургического лечения, иначе в короткие сроки (свыше 6 часов) могут наступить необратимые изменения в органе.
2. Водянка или гидроцеле - возникает у грудных детей вследствие скопления жидкости в мошонке. Это состояние не опасно и не требует лечения. Обычно к году водянка проходит самостоятельно, однако врачи советуют на это время ограничить использование одноразовых подгузников.
3. Паховая или мошоночная грыжа. Довольно серьезное заболевание, особенно в совокупности с гидроцеле. Связано с выпадением петли кишечника в мошонку. Требует немедленного обращения к врачу и при необходимости оперативного лечения. Что делать в таких случаях, решает только специалист - это может быть операция или установка бандажа на длительное время.
4. Инфекционные заболевания яичка и/или придатка яичка (кишечная палочка, стафилококк у новорожденных, осложнения гриппа у детей постарше). Характеризуются отечностью и покраснением мошонки (чаще симметричным), патологическими выделениями из мочеиспускательного канала и ухудшением общего состояния пациента (лихорадка, вялость, отказ от еды, срыгивание или рвота, болезненность при контакте с областью гениталий). Лечение консервативное, строго под контролем специалиста (детского хирурга или уролога): назначаются антибактериальные и противовоспалительные препараты внутрь, и строгое соблюдение гигиенических норм местно.
5. Травма. Отек и изменение цвета кожи в области мошонки может возникнуть в результате удара или сдавления органа. Чтобы определить степень повреждения, а, следовательно, дальнейшую тактику лечения, необходимо срочно обращаться к детскому хирургу.
Все вышеизложенное свидетельствует о том, что причины опухания яичек могут быть самые разнообразные. При любых сомнениях рекомендуется незамедлительно обратиться к врачу для обследования и назначения соответствующего лечения.



![]()
![]()



это паховая грыжа
Наиболее распространенная грыжа у новорожденных – паховая или пахово-мошоночная, это зависит от того, где она располагается: в паховой области или опустилась в мошонку. Данные европейских исследований показывают: из 1000 мальчиков грыжу имеют 20.
Дело в том, что в определенный период внутриутробного развития мужское яичко опускается в мошонку по специально для этого предназначенному выросту в брюшине. Обычно к рождению он успевает закрыться. Но у некоторых детей этот процесс запаздывает и появляется слабое место, где может образоваться грыжа.
Порой вздутие кишечника приводит к тому, что нарастает внутрибрюшное давление и петля раздутой кишки попадает в незакрытый кармашек. Если она свободно ходит туда-сюда, не принося ребенку неприятных ощущений, то причин для паники нет. Если же кишка не может вырваться из плена, то ждать нельзя. Лучше вовремя прооперировать грыжу, чем потом всю жизнь казнить себя за нерасторопностью. Ведь защемленный участок кишки начинает мертветь, и тогда счет идет на минуты.
Пупочную грыжу, если она маленькая и появляется иногда, нет смысла сразу оперировать. Она пройдет сама собой с помощью массажа и гимнастики. Но 3-4 см грыжа сама не пройдет. Ее лучше ушить, покончив с ней раз и навсегда. Рецидивы исключены, да и разрез получается небольшой, а сверху накладывается косметический шов. Через несколько месяцев рубчик будет невидимым.
А вот киста (еще ее называют водянкой) оболочки канатика так похожа на грыжу, что даже врачи без УЗИ не всегда могут ее распознать. Она обычно не требует операции и проходит сама: жидкость, попавшая в оболочки из брюшной полости, уходит или рассасывается. Но в любом случае доктору нужно показаться. Иногда, если водяной шарик слишком велик, могут сделать пункцию и откачать жидкость. Легкий укольчик, и малыша отпустят домой.
Что нужно взять с собой в больницу.
Когда случай экстренный, из дома брать ничего не нужно. Можно захватить памперсы. Если операция плановая, то нужны результаты анализов крови, мочи и кала (чтобы убедиться, что ребенок не носитель инфекции) и справка от участкового педиатра об отсутствии контактов с больными.
Важные НЕ:
• Не пытайтесь затолкать грыжу обратно.
• Не слушайте советов бывалых мамаш и бабушек.
• Не заговаривайте грыжу у бабки.
• Не проверяйте на детях разрекламированные средства и приспособления.
• Не ждите, что все пройдет само. Обращайтесь к хирургу.

Довольно часто после рождения маленького мальчика родители обнаруживают у него признаки заболеваний половых органов. Такие врожденные патологии вызывают у мам и пап множество различных вопросов, которые требуют обязательного и правильного решения.

Что это такое?
Водянка яичек у новорожденных — это довольно часто регистрируемая патология. Каждый десятый рожденный малыш имеет данное заболевание. Обычно первые неблагоприятные признаки болезни регистрируются у грудничков. Специфичные маркеры заболевания начинают выявляться у малышей уже в первые дни с момента рождения.

У мальчишек может встречаться отек как левого, так и правого яичка. Также процесс довольно часто бывает двусторонним. К развитию данного состояния приводит воздействие разнообразных факторов и причин. Доктор Комаровский считает, что для новорожденных наиболее характерны врожденные варианты заболевания.


При водянке или гидроцеле образуется скопление чрезмерного уровня секрета между всеми листками, покрывающими яички. Обычно в норме между оболочками, покрывающими внутренние половые органы малыша, находится небольшое количество смазки. Она обеспечивает нормальное скольжение и работу половых желез. При различных патологических состояниях этот процесс нарушается и жидкости образуется чрезмерно много. Данную патологию и называют водянкой.

По статистике, у трех из четырех малышей заболевание протекает в легкой форме. После перенесенной болезни детки, как правило, полностью выздоравливают. Однако в 25% случаев водянка яичек приводит к развитию отдаленных неблагоприятных последствий. Во взрослом возрасте они способствуют появлению проблем с репродуктивной функцией или даже вызывают у мужчин бесплодие.

Причины
Все причинные факторы, вызывающие водянку у новорождённых и грудничков, можно разделить на несколько категорий. Данное деление позволяет врачам точно установить причину болезни, а значит и выбрать оптимальную тактику ведения малыша в дальнейшем. Данное заболевание может быть как врожденным, так и приобретенным состоянием. По статистике, на врожденные формы приходится более 80% случаев.

К развитию данного состояния у самых маленьких деток приводят:
- Инфекции, перенесенные мамой во время вынашивания будущего малыша. Болезнетворные микроорганизмы, как правило, очень легко проникают через плацентарный барьер. Попадая через питающие сосуды плаценты к ребенку, они вызывают сильное инфекционное воспаление. Такие микроорганизмы способствуют развитию аномалий и дефектов в строении.
- Рождение малыша раньше установленной даты родов. У недоношенных малышей обнаруживаются многочисленные сочетанные патологии в строении и функционировании мужских желез. В периоде третьего триместра беременности происходит окончательное завершение органогенеза мужских половых желез. Так, яички должны опуститься из брюшной полости в пах. Рождение малыша в более ранние сроки приводит к тому, что мужские половые железы еще окончательно не успевают сформироваться.
- Различные воздействия и повреждения во время проведения родов. Подобные травмы регистрируются при естественных родах. Беременность крупным плодом при узком тазе матери увеличивает вероятность различных травм во время проведения родов. Тазовое предлежание плода и чрезмерно активная родовая деятельность могут спровоцировать появление родовых повреждений.



- Наследственность. Ученые установили, что в семьях, где регистрируются врожденные формы водянки яичек, рождается больше малышей, страдающих этим заболеванием. В настоящее время пока не установлены точные гены, которые кодируют наследственную взаимосвязь. Однако существует большое количество различных научных теорий, подтверждающих данных факт.

- Анатомические дефекты. Заболевания, приводящие к повышенному внутрибрюшному давлению, приводят к скоплению избыточного количества жидкости между оболочками яичек. Обычно данные патологии встречаются во время внутриутробного развития. Дефекты брюшной стенки также способствуют развитию водянки яичек у новорожденных малышей.
- Травматические повреждения. Чаще всего возникают при нарушении правильного обращения с ребенком. Падение малыша на пол может спровоцировать травму наружных половых органов и даже появление признаков внутреннего кровотечения. Данные формы болезни называют приобретенными, так как они возникают уже после рождения ребенка.
- Заболевания мочеполовой системы. Врожденные перекруты яичек, дефекты в строении наружных половых органов, незаращение протока между брюшной полостью и областью мошонки приводят к появлению у ребенка признаков водянки яичек. Затяжное течение урологических заболеваний также способствует нарушению образования и оттока жидкости между оболочками.



- Опухолевые и злокачественные новообразования. Быстрорастущие опухоли нарушают развитие и функционирование органов мочеполовой системы у малыша. Наиболее часто к данному состоянию приводят онкологические процессы, возникающие в кишечнике и лимфатических узлах. Обычно водянка яичек при данном состоянии бывает двусторонняя.

Варианты водянки яичек могут быть разными. Это зависит от механизма повреждения и наличия анатомического дефекта. Нарушение правильного и физиологического строения половых органов способствует появлению избыточного скопления жидкости между оболочками яичек.
В настоящее время детские урологи выделяют несколько видов водянки яичек у малышей:
- Сообщающиеся. В норме между брюшной полостью и мошонкой не должно быть никакого сообщения. При не зарастании протока, соединяющего данные анатомические зоны, происходит истечение жидкости и ее затек в область наружных половых органов. Данное состояние бывает врожденным. Довольно часто именно этот вариант и регистрируется у новорождённых.
- Изолированные. В этом случае процесс является односторонним. Поражается только одно яичко. Второе при данной форме остается сохранным. Все клинические признаки будут возникать только с поврежденной стороны. Данная форма встречается у новорождённых и грудничков достаточно редко.

При установлении диагноза врачи также делают отметку о том, когда возникло данное заболевание. Если болезнь сформировалась уже в период внутриутробного развития малыша, то такая форма заболевания называется врожденной. При травматических повреждениях, онкологических новообразованиях, а также других возникших впоследствии состояниях говорят уже о приобретенном варианте.
Также доктора выделяют следующие клинические формы водянки яичек:
- Острые. Регистрируются у малышей впервые в жизни. При проведении адекватного лечения обычно не переходят в хронические. Для выздоровления требуется своевременная диагностика и выбор оптимальной лечебной тактики.
- Хронические. Характеризуются ступенчатым появлением неблагоприятных симптомов. Требуют регулярного наблюдения со стороны медицинских специалистов. Малыши, имеющие хронические формы водянки яичек, наблюдаются у врачей-урологов регулярно. При затяжном течении болезни зачастую требуется проведение хирургических методов лечения.


Симптомы
Заподозрить заболевание может любой родитель. Для этого достаточно лишь внимательно следить за внешним состоянием наружных половых органов у новорожденного ребенка. Заметить любые изменения легче всего во время проведения ежедневных гигиенических процедур. Любые отклонения от нормы должны подтолкнуть родителей обратиться с малышом на консультацию к специалисту.

Для водянки яичек у новорожденных наиболее характерны следующие симптомы:



Диагностика
Легкое течение заболевания достаточно долгое время может оставаться не выявленным. Участковые педиатры часто не устанавливают первые клинические признаки болезни своевременно, так как самочувствие малыша практически не изменяется. Только внимательное и чуткое отношение со стороны родителей к своему ребенку способствует своевременной диагностике данных заболеваний.

Если вы заподозрили, что у ребенка появились признаки и симптомы водянки яичек, обязательно покажите малыша детскому урологу или андрологу. Доктора проведут необходимый клинический осмотр и обследование, в результате которого смогут установить предварительный диагноз.
В сложных случаях требуется назначение специальных инструментальных методов исследований, подтверждающих наличие водянки яичек у ребенка.

Для дополнительной диагностики применяются следующие методы:
- УЗИ мошонки и яичек. Этот метод позволяет не только установить наличие свободной жидкости, но и также определить ее количество. Данное исследование безопасно и не приносит ребенку никакой болезненности. Для установления верного диагноза вполне достаточно четверти часа. Метод информативен и успешно применяется в детской урологической практике по всему миру в течение многих лет.
- Диафаноскопия. Исследование позволяет описать наружную поверхность яичек. С помощью специальной лампы врачи выявляют наличие патологической жидкости. Метод — достаточно информативный и безопасный. Также не вызывает болезненности даже у самых маленьких пациентов.


Последствия
Прогноз заболевания обычно благоприятный. В 80% случаев после лечения возникает полное выздоровление. Для излечения очень важна своевременная диагностика и назначение правильного лечения. Оптимально подобранная терапия приводит к полному устранению неблагоприятных симптомов. Даже во взрослом возрасте у мальчиков не возникает никаких существенных отклонений в репродуктивной функции.

Примерно в 20-25% случаев могут возникать отдаленные неблагоприятные последствия. Наиболее часто это нарушение репродуктивной функции и развитие мужского бесплодия. Длительное сдавливание яичек жидкостью приводит к стойкой гипоксии. Такое кислородное голодание органов способствует формированию нарушений в сперматогенезе. Этот нарушенный процесс вызывает образование нежизнеспособных сперматозоидов.

Также хроническая водянка яичек способствует развитию у мальчика сопутствующих болезней мочевыводящих путей. Нарушение оттока жидкости из мошонки может приводить к состояниям, сопровождающимся повышенным внутрибрюшным давлением. Затяжное течение болезни приводит к появлению у ребенка паховой грыжи. Данное состояние требует хирургического лечения.



Лечение
Терапия заболевания должна быть назначена своевременно. Чем быстрее будет установлена патология, тем выше шансы на полное излечение. Обычно при правильно подобранной тактике выздоровление проходит к наступлению трехлетнего возраста. Выбор лечения остается за детским урологом. Для составления тактики доктор должен учитывать несколько факторов: возраст малыша, наличие сопутствующих заболеваний, состояние иммунитета, а также индивидуальные анатомические особенности ребенка.

В настоящее время для устранения признаков водянки яичек у малышей применяются следующие методы:
- Выжидательная тактика. До полутора лет хирургическое лечение обычно не проводится. Часто этого времени хватает для окончательного формирования мужских половых органов у маленьких мальчиков. В этом случае проток между брюшной полостью и мошонкой полностью закрывается, что способствует нормальному образованию жидкости между оболочками яичек в дальнейшем.
- Хирургическое лечение. Выполняется у мальчиков старше двух лет. В настоящее время в урологической практике применяются различные операции. Они направлены на устранение патологической жидкости в мошонке, а также для нормализации функционирования мужских половых органов. При наличии паховой грыжи также проводится и операция по ее устранению.
- Если симптомы водянки яичек возникли, то применяются различные медикаментозные средства. Такие лекарства уменьшают отек и воспаление в пораженной интимной зоне. Обычно урологи назначают их только на курсовой прием. Постоянное использование обезболивающих и противовоспалительных медикаментов при водянке яичек у новорожденных не требуется.



Медицинское наблюдение за новорождённым ребенком или грудничком, имеющим данную патологию, должно быть регулярным. Любые отклонения следует своевременно выявлять и устранять. К хирургическим средствам лечения прибегают только при неэффективности всех предшествующих терапевтических методов.
Лечение водянки яичек в домашних условиях врачи проводить категорически не рекомендуют. Это может лишь способствовать переходу заболевания в хроническую форму. У некоторых малышей после проведения подобных домашних методов лечения лишь появляются стойкие аллергические реакции. Лечить водянку яичек у ребенка следует только с обязательным участием уролога.

О том, в каких случаях необходимо оперативное вмешательство при водянке яичек, смотрите в следующем видео.
Читайте также:

