Опухоль носовой полости и носоглотки

-
3 минут на чтение

Клиническая картина при наличии опухоли носоглотки разнообразна. Но на начальной стадии развития заболевания симптомы не проявляются или не имеют выраженный характер. В результате диагностика на начальных этапах затруднительна.
- Первые признаки
- Дальнейшее развитие патологии
- Выделения
- Кровотечения из носа
- Затрудненность дыхания
- Затрудненность глотания
- Заложенность носа
- Затрудненное открытия рта
- Боль в горле
- Болезненные ощущения в области шеи
- Головные боли
- Уплотнение
- Другие признаки
Первые признаки
На первой стадии развития патологии признаки заболевания проявляются редко. Это обусловлено тем, что новообразование имеет небольшие размеры и находится в латентном состоянии.
Пациенты в некоторых случаях жалуются на заложенность носа и появления ушной пробки. Заболевание может проявлять себя как вирусная инфекция.
Дальнейшее развитие патологии
По мере роста новообразования клинические признаки становятся более выразительными. Симптомы опухоли носоглотки разнообразны.
При наличии образований злокачественного течения из носа выделяется слизь. Она напоминает проявление насморка.
С течением времени становится вязкой, в составе наблюдаются гнойные выделения или кровянистые включения.
Признак наблюдается также при развитии раковой опухоли. Возникает в результате нарушения процесса свертываемости крови.
Симптомы проявляются на 2-3 стадии и требуют применения лекарственных препаратов. В результате значительной кровопотери наблюдается снижение иммунитета.
Признак проявляется уже при достижении образования значительных размеров. Со временем возникает отечность, нарушается дыхательная функция.
Симптом проявляется ярко только в случае, когда новообразование локализуется в своде носоглотки. Сопровождается ухудшением памяти, рассеянностью, слабостью и плохим самочувствием.
Дисфагия становится причиной возникновения у пациента ощущения наличия кляпа. Признак остро проявляется при проглатывании пищи.
Затрудненное глотание приводит к развитию воспалительного процесса в глотке. Пациенту требуется медицинская помощь. Но в отдельных случаях устранить симптом невозможно. При отсутствии терапии дискомфорт перерастает в удушье.
Возникает на первой стадии, но с течением времени усугубляется и приобретает хронический характер. Сопровождается выделениями из носовой полости.
При исследовании не устанавливается наличие вирусной инфекции, что требует более детальной и комплексной диагностики.
Пациенты жалуются на трудности при открывании рта. По мере увеличения новообразования наблюдаются трудности с глотанием пищи, нарушение дикции, появление першения.
При отсутствии лечения симптом усугубляется, открывание рта становится практически невозможным.
Проявляется при наличии доброкачественного или злокачественного образования. Носит постоянный характер.
В запущенных стадиях достаточно интенсивна. Причиной возникновения симптома становится стремительно увеличивающаяся в размерах опухоль.
Боль в горле сопровождается жжением, сухостью в полости рта, кашлем.
Боль невозможно купировать даже с помощью лекарственных препаратов, носит постоянный характер.
Признак опухоли в носу возникает в результате увеличения давления на лимфатические узлы, которые располагаются в непосредственной близости от очага патологического процесса.
Имеют различную степень интенсивности и возникают на фоне кислородной недостаточности.
Болезненные ощущения можно снять с помощью обезболивающих средств, но они действуют непродолжительное время.
В запущенной стадии наблюдается наличие уплотнения, которое пациент может прощупать самостоятельно.
Новообразование, достигшее значительных размеров, начинает оказывать давление на соседние органы и ткани. В результате происходит нарушение работы дыхательной системы.
Уплотнение может наблюдаться в области гайморовых пазух или шеи в зависимости от месторасположения.
Другие признаки
У пациентов в запущенных случаях отмечается нарушение речи. Симптом возникает тогда, когда проведения лечения заболевания уже невозможно. Также устанавливается заложенность уха, что сопровождается шумом.
Злокачественная опухоль представляет собой разрастание раковых клеток в тканях полости носа, а также его пазух. По мере прогрессирования заболевания поражаются лобные, гайморовы и клиновидная придаточные пазухи, решетчатый лабиринт.
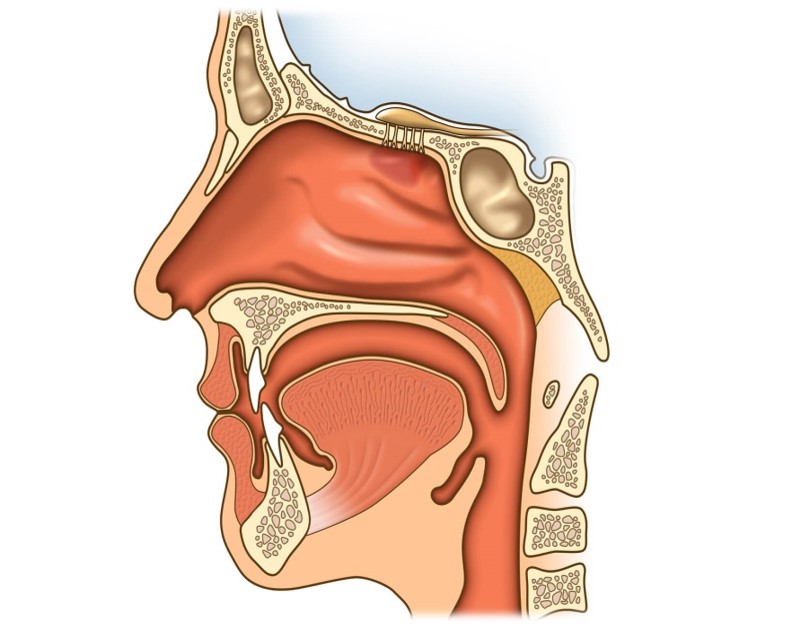
Строение носа и его пазух
Анатомическое строение носа состоит из полости и околоносовых пазух. Носовая полость ограничена пятью границами:
- задняя граница – хоана;
- передняя граница – плоскость, отделяющая нос от преддверия;
- верхняя стенка – свод, отделенный дырчатой пластиной, костью и телом клиновидной кости;
- нижняя стенка – дно;
- наружная стенка – медиальная сторона гайморовых пазух.
Неотделимая часть носа – его пазухи:
- верхнечелюстные (гайморовы) – парный воздухоносный орган, локализующийся на теле верхнечелюстной кости;
- клиновидная (основная, сфеноидальная) – расположена в теле клиновидной кости в точке перехода передней черепной ямки в переднюю;
- решетчатый лабиринт (ячейки решетчатой кости) – парный орган, локализующийся в центре между глазниц сбоку от небной, слезной, лобной клиновидной, верхнечелюстных костей;
- лобные – парный орган, расположенный сзади от надбровных дуг на лобной кости.
В основном опухоль развивается в верхнечелюстных пазухах, постепенно охватывая решетчатый лабиринт и всю полость носа. Намного реже очаг поражения диагностируется в лобных и клиновидной пазухах.
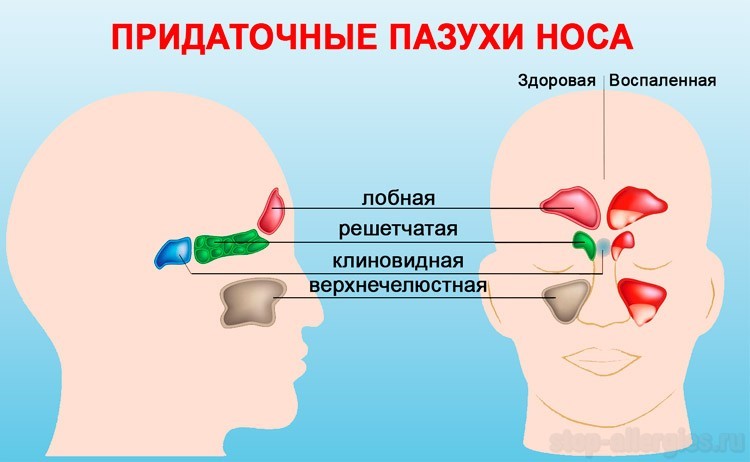
Классификация
В зависимости от локализации патологического процесса онкологические процессы делятся на несколько групп:
| Поражение эпителиального слоя | Плоскоклеточный рак |
| Веррукозный рак | |
| Спиноцеллюлярный рак | |
| Аденокистозный рак | |
| Мукоэпидермоидный рак | |
| Слизистая аденокарцинома | |
| Аденокарцинома | |
| Переходно-клеточный рак | |
| Недифференцированный рак | |
| Другое | |
| Поражение мягких тканей | Фибросаркома |
| Злокачественная фиброксантома | |
| Рабдомиосаркома | |
| Злокачественная гемангиоперицитома | |
| Нейрогенная саркома | |
| Другое | |
| Поражение костно-хрящевой ткани | Остеома |
| Хондрома | |
| Остеогенная саркома | |
| Хондросаркома | |
| Другое | |
| Поражение кроветворной и лимфоидной ткани | Экстранодальная β – клеточная лимфома маргинальной зоны MALT – типа |
| Болезнь Ходжкина | |
| Диффузная β – клеточная лимфома | |
| Анапластическая крупноклеточная лимфома, периферическая Т- клеточная лимфома | |
| Смешанные опухоли | Злокачественная меланома |
| Тератома | |
| Эстезионейробластома | |
| Злокачественная меланома | |
| Другое | |
| Вторичные опухоли | |
| Неклассифицируемые опухоли |

Причины возникновения
Онкологические процессы развиваются на фоне хронической гиперпластичности. Исходя из практики, рак носа и его пазух становится следствием осложнений:
- кисты радикулярного или фолликулярного типа;
- гнойного железисто-фиброзного полипозного риносинусита;
- гнойного полипозного риносинусита, осложнения которого вызваны дисплазийным и метаплазийным разрастанием эпителия;
- гиперпластического гайморита с дисплазией;
- хронического фронтита;
- пигментного невуса;
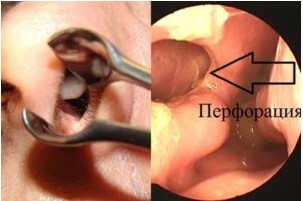
- перфорации перегородки носа;
- лейкоплакии.
На развитие злокачественной опухоли влияют такие диагнозы, как плоскоклеточная папиллома, гемангиома, фиброматоз, остеобластокластома, плеоморфная аденома малой слюнной железы.
Рак носа диагностируется в любом возрасте, но большее распространение болезни зафиксировано в пожилом возрасте после 60 лет. Злокачественная опухоль среди всех онкологических патологий занимает 35 место. В группу риска входят:
- пациенты, которые удаляли полипы в носу или прижигали их;
- люди, работающие на вредном производстве. Вдыхание канцерогенов и химикатов сказывается на состоянии слизистой оболочки;
- неблагоприятная экология и другие факторы внешней среды.
Симптомы
На первых стадиях развития рак носа развивается бессимптомно. Врачи неправильно диагностируют опухоль, принимая ее за хроническое воспаление.
Первые признаки опухоли носа и придаточных пазух:
- выделения. Сначала больной замечает заложенность одного носового прохода, нарушается дыхание с одной стороны, что объясняется прорастанием опухоли в полость. Через время опухает лицо, смещаются глазные яблоки, и усиливается выработка слизи. При поражении гайморовых пазух секрет слизисто-гнойный с примесью крови;
- болевой синдром. Поначалу возникает головная боль. При опухоли решетчатого лабиринта голова болит уже в начале развития болезни. Боль в носу появляется уже на поздней стадии рака. Она распространяется на виски, глаза и уши, поэтому больной порой не может определить точную локализацию очага. При раке гайморовых пазух усиливается зубная боль.
Неврологические признаки рака носа и его пазух, например, онемение щек и верхней губы, нарастают уже на поздних стадиях, когда опухоль разрастается и выходит в крылонебную ямку.
Специфические признаки
На поздних стадиях развития онкологии появляются характерные клинические особенности, по которым распознают локализацию опухоли.
Так, рак гайморовых пазух вызывает смещение глазных яблок вперед, припухлость щек, снижение остроты зрения. При поражении заднебоковой и задней стенки опухает височная ямка, развивается экзофтальм. Полная непроходимость носовых ходов указывает на рак медиальной стенки. Опухоль решетчатого лабиринта распознаются по слезотечению, деформации внутреннего уголка глаза, изменению формы нижнего века.
Уже на поздних стадиях развитиях появляется носовое кровотечение, выпячивание глазных яблок усугубляется, деформируется твердое небо, увеличиваются заглоточные, шейные и околоушные лимфатические узлы.
Клинические особенности некоторых видов опухоли носа
Эстезионейробластома формируется из клеток нейроэпителия. Опухоль располагается в верхней части носового хода, постепенно охватывая пазухи, мозг, основание черепа и орбиту. На снимках выглядит в качестве мягкотканого полипа, который дает метастазы в средостение, шейные лимфатические узлы, кости, легкие, плевру . Этот вид рака носа встречается у пожилых людей, мужчин среднего возраста и детей. Заболевание прогрессирует тремя путями – обостряется ринологическая симптоматика при поражении решетчатого лабиринта, гайморовых пазух, глазницы, обостряется носоглоточная симптоматика при распространении опухоли в носоглотку, хоану или решетчатый лабиринт или обостряется неврологическая симптоматика при прорастании раковых клеток в основание черепа.
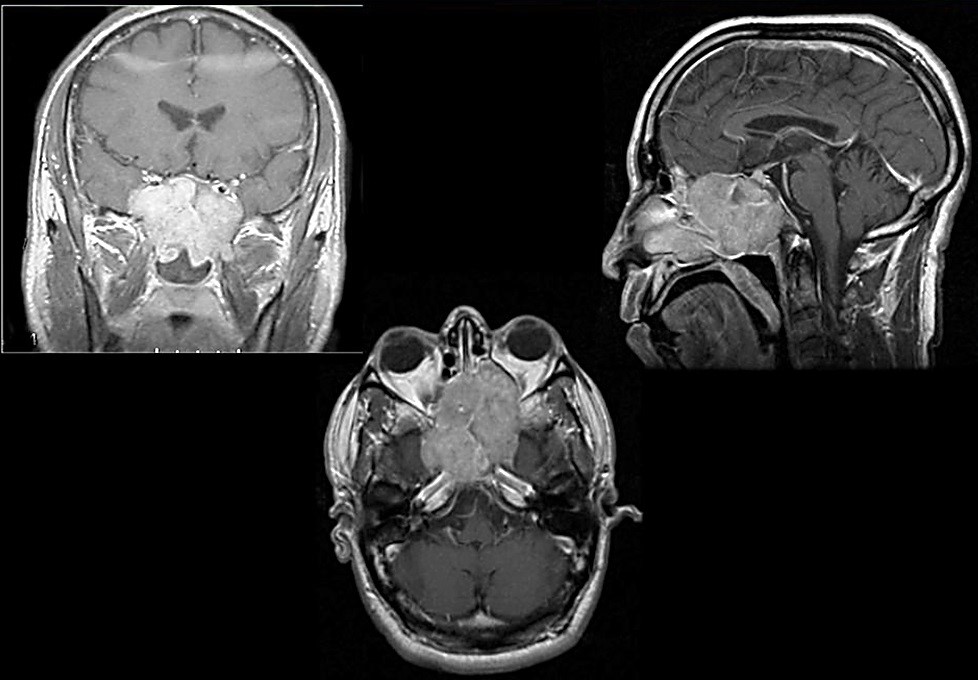
Диагностика
На первичном осмотре врач проводит внешний осмотр, пальпирует ткани. Специалист отмечает асимметрию лицевых черт из-за опухоли мягких тканей. При риноскопии выявляется сужение просвета полости носа и/или носоглотки, а орофарингоскопия устанавливает спазм жевательных мышц, из-за которого рот открывается не полностью. Если при пальпации лимфатических узлов на шее с обеих сторон чувствуются уплотнения, то это указывает на метастазы.
После консультации доктор выдает направление на анализы. Проводится цитологическое исследование лимфатических узлов и гайморовых пазух. Назначается гистологическое исследование – биопсия лимфатических узлов и тканей носовой полости.
Следующий этап – инструментальное обследование:
- КТ/МРТ пазух носа, верхней челюсти, основания челюсти и глаз. Томография указывает точную локализацию очага опухоли, его распространения на окружающие ткани. Если на снимках есть области затемнения, назначается более детальное обследование;
- фиброларингоскопия для углубленного осмотра носоглотки;
- УЗИ органов брюшной полости и шеи для поиска метастазов;
- рентгенография грудной клетки для поиска отдаленных метастазов;
- фибробронхоскопия для поиска метастазов в средостении;
- ФГДС для поиска метастазов в желудочно-кишечном тракте;
- ангиография для поиска метастазов в магистральных сосудах;
- КТ/МРТ, ПЭТ органов грудной клетки и брюшной полости для поиска метастазов;
- пункция гайморовых пазух, носовой полости для определения клеточного состава опухоли и ее структуры.
После уточнения диагноза врач устанавливает стадию развития болезни:
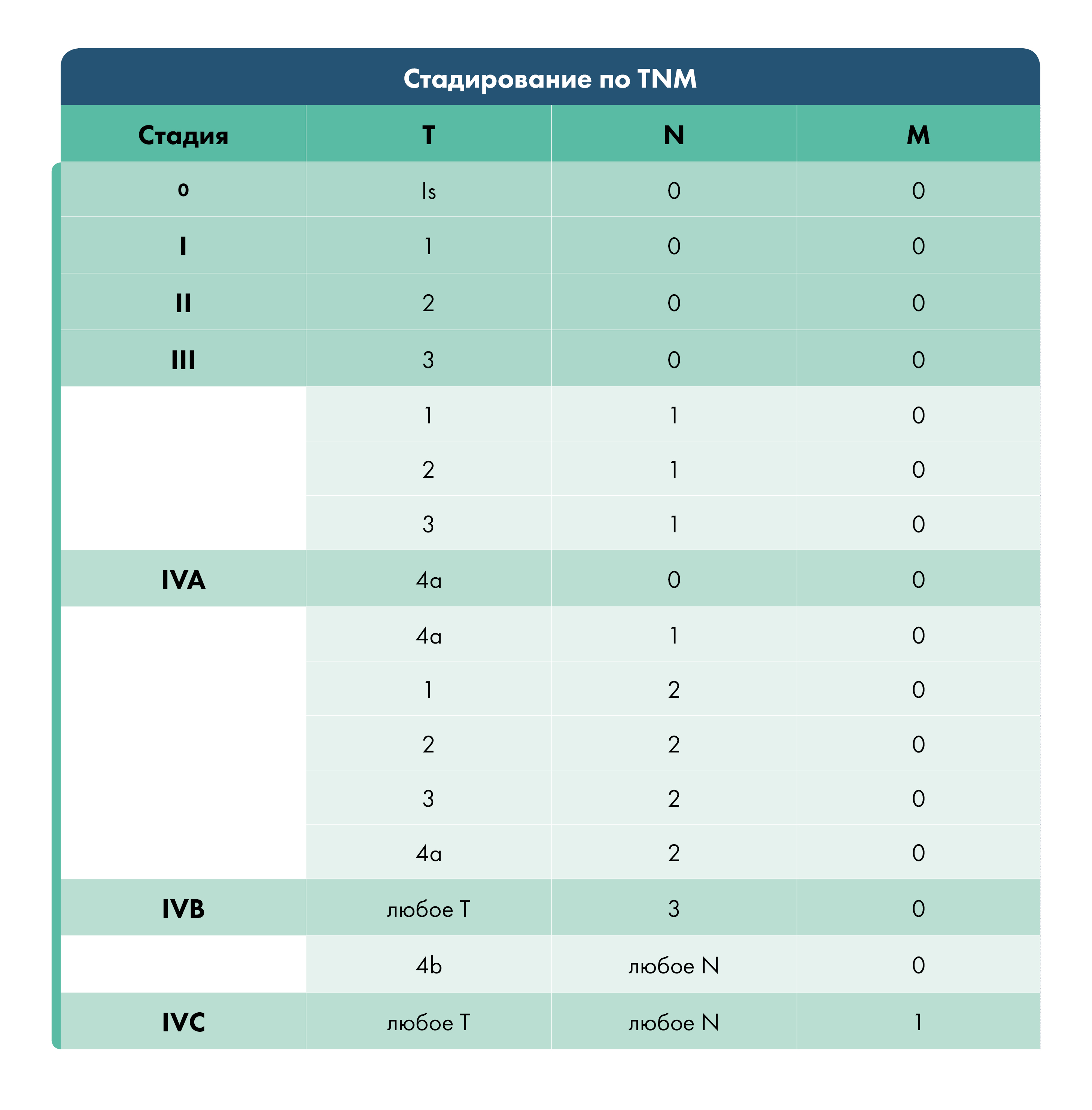
Лечение
Тактика лечения определяется врачом, исходя из клинических особенностей и стадии развития болезни.
Большинство опухолей лечатся хирургическим путем. Осуществляется открытая или эндоназальная операция. Так, например, злокачественная опухоль слизистой оболочки и пазух носа оперируется через наружный доступ. Врач обнажает анатомические структуры полости, верхней челюсти, решетчатой пазухи и глазницы. Операции предшествует лучевое облучение, суммарная очаговая доза которого не превышает 50 гр.
Операции в зависимости от степени тяжести:
| 1 стадия | Опухоль удаляется вручную через доступ в полости носа. Если очаг небольшой, то возможно удаление методом криодеструкции |
| 2 стадия | Проводится открытая операция. Наружная стенка и носовые раковины иссекаются, резецируются клетки решетчатой пазухи и отделы верхней челюсти при наличии раковых клеток в верхнечелюстной пазухе |
| 3 и 4 стадия | Верхняя челюсть резецируется. Если поражена глазница, то она полностью иссекается. Остаются только костные стенки |
При метастазировании удаляют первичный очаг, а также иссекается шейная клетчатка. Операция Крайля проводится редко при массовом поражении шейных лимфатических узлов.
Больные низкодифференцированными видами рака подвергаются лучевому облучению, а также химиотерапии. Кроме того, препараты назначаются по следующим показаниям:
- верифицированные опухоли по результатам гистологии и цитологии;
- отдаленные метастазы;
- метастазы в регионарных лимфатических узлах;
- рецидив;
- ненарушенная функциональность сердечно-сосудистой системы, почек, печени и органов дыхания;
- показатели крови удовлетворительны – количество тромбоцитов более 100000, гранулоцитов – более 200, а гемоглобин и гематокрит в порядке нормы;
- личный отказ пациента от операции;
- коррекция неоперабельной опухоли в операбельную.
Назначаются платины, метотрексат, блеомицин, фторурацил, доксорубицин.
Таргетная терапия назначается при лечении плоскоклеточного рака головы и шеи с метастазами после курса химиотерапии, местно-распространенного плоскоклеточного рака головы и шеи вкупе с облучением. Также таргетные препараты используются при неэффективности химиотерапии при лечении рецидивирующего плоскоклеточного рака.
Профилактика
Для предотвращения злокачественных опухолей носа и его пазух важно своевременно лечить воспаление носовых структур, не допускать развитие гиперпластических процессов и сразу удалять полипы.
В дальнейшем после пройденного курса лечения больные наблюдаются у онколога. Первые два года следует проходить осмотр ежемесячно, следующие пять лет – раз в полгода. При повышенном риске рецидива плановые обследования назначаются индивидуально.
Список литературы по теме:

Авторская публикация:
Захарова Ю.И.
Ординатор отделения опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова

Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент

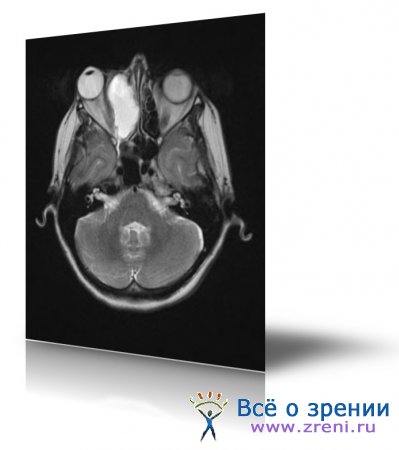
В полости носа и придаточных пазухах часто бывают доброкачественные опухоли: полипы, аденомы, ангиофибромы, хондромы, остеомы и др., редко прорастающие в орбиту (Д. И. Зимонт). Все эти опухоли в случаях смещения ими выводных протоков придаточных пазух могут быть причиной кисты пазухи (Schroder).
Остеомы среди всех опухолей имеют основное значение в патологии орбиты. Они чаще исходят из стенок пазух, преимущественно лобной, медленно растут, хотя иногда и достигают огромных размеров, с гладкой или узловатой поверхностью, могут прорастать в орбиту (орбитальные) или в полость черепа (черепные). Последние проявляются потерей памяти, головной болью, эпилептиформными припадками и другими неврологическими симптомами, связанными с компрессией мозгового вещества, и часто приводят к смертельному исходу (С. И. Тальковский - у 64%, Duke-Elder — у 48,2% неоперированных и у 13,6% оперированных больных).
Медленно и безболезненно прорастающая в орбиту остеома лобной пазухи вызывает экзофтальм и смещает глаз книзу. В случае опухоли решетчатой пазухи смещение глаза дополняется его наружным отведением, а нарушение подвижности происходит кверху и кнутри. Обычно возникает слезотечение из-за сдавления слезных путей. Сдавление опухолью глаза ведет к изменению его рефракции, редко развивается диплопия из-за медленного смещения глаза и приспособления глаз к этим условиям. Снижение зрения в связи со сдавлением и атрофией зрительного нерва возникает примерно у 10% больных. Иногда опухоль, находясь в придаточной полости, способствует развитию синусита с признаками фронтита или этмоидита со всеми их офтальмологическими симптомами, вплоть до абсцесса верхнего века или орбиты, и образованию фистулы.
Подобное наблюдение приводит П. Г. Красников и В. М. Фодерман (1968). У больного тупая травма в области правой надбровной дуги сопровождалась острыми клиническими признаками фронтита и обнаруженным рентгенологически затемнением правой лобной пазухи. Излечение больного наступило после противовоспалительного лечения.
Спустя 5 месяцев у больного развился правосторонний экзофтальм со смещением глаза кнаружи и ограничением его подвижности кнутри и кверху. На рентгенограмме была определена остеома, занимающая обе лобные пазухи, заднюю часть решетчатого лабиринта и верхнюю треть правой орбиты. Авторы считают, что в развитии опухоли имела значение травма головы и области надбровной дуги, осложненная травматическим фронтитом.
Возможно злокачественное перерождение остеомы, что иллюстрируется личным наблюдением.
Больная Т., 18 лет, на протяжении 10 лет страдает медленно прогрессирующим правосторонним экзофтальмом со смещением глаза книзу, миопией обоих глаз в 12,0 D. Правый глаз корригируется до 0,2, левый — до 0,5. В Ленинградском онкологическом институте была установлена остеома лобной пазухи. При пальпации определяется плотная опухоль гладкой консистенции в верхневнутреннем отделе орбиты. На рентгенограмме была видна лобноэтмоидальная остеома. Ринологом вместе с нами была удалена остеома из пазух и орбиты. Гистологически диагноз остеомы был подтвержден. После операции состояние больной улучшилось, уменьшился экзофтальм, но смещение глаза книзу осталось (рис. 9, а). Через 2 года больная обратилась по поводу рецидива экзофтальма, слепоты, эпилептических припадков. Заметно усилился экзофтальм, глаз еще более сместился книзу и кнаружи (рис. 9, б, б), острота зрения = 0 вследствие послезастойной атрофии зрительного нерва. В онкологическом институте установлена локализация опухоли в пазухе и полости черепа. Сделана орбитосинуальная экзентерация. Гистологический диагноз: остеосаркома.
Как редкое наблюдение следует отметить сообщение И. И. Щегоцкого о прорастании аденомы слизистой решетчатого лабиринта в слезный мешок с клинической картиной дакриоцистита.
Очень редко возможны орбитальные и орбитокраниальные дермоидные и эпидермоидные опухоли. С. И. Тальковский у 6 из 7 таких больных описал нарушение костных стенок орбиты и поражение пазух: у 3— лобной и основной, у 2—лобной и у 1—основной. У 4 из 7 опухоли проросли в полость черепа. Эти опухоли вызывали, как и предыдущие: экзофтальм со смещением глаза и ограничением его подвижности, изменение рефракции, иногда застойный сосок, анемию сетчатки, изменения поля зрения.
Остеома решетчатой пазух и, если врастает в глазницу, то оттесняет глаз кнаружи. Из-за сдавления слезных путей полипозными разращениями в полости носа у больных наблюдается слезотечение. Это развивается вместе с затруднением носового дыхания и потерей обоняния. Нередко симптомы мукоцеле маскируются наличием эмпиемы пазухи с распространением гнойного процесса на орбиту с соответствующими описанным выше признаками.
Н. Е. Дарин описал интересное наблюдение над больным в возрасте 16 лет с остеомой орбиты решетчатого лабиринта, существовавшей с детства. Интенсивный рост опухоли наступил в период полового созревания. Плотная опухоль находилась в области слезного мешка, выстояла над его поверхностью и распространялась в орбиту по внутренней ее стенке. У больного было постоянное слезотечение, экзофтальм и смещение глаза кнаружи. Диагноз остеомы подтвержден рентгенологически. Опухоль была успешно удалена.
Гиперостоз орбиты — диффузное утолщение ее стенок, редкое заболевание, могущее симулировать доброкачественную опухоль вследствие медленно прогрессирующего экзофтальма, отека конъюнктивы, атрофии зрительного нерва от сдавления и прогрессирующего снижения остроты зрения. Нередки боли в глубине орбиты. Локализация процесса может быть в отдельных частях костных стенок орбиты или захватить их полностью до вершины, распространиться на пазухи. Диффузный гиперостоз костей черепа и лица называется Leonthiasis os'sea.
Интересно личное наблюдение.
Больная Ж., 48 лет, на протяжении 3 лет страдает медленно прогрессирующим экзофтальмом и смещением книзу глаза без ограничения его подвижности. Беспокоят боли в глубине орбиты и снижение остроты зрения до 0,4. С предположительным диагнозом арахноэндотелиомы крыльев основной кости была обследована в нейрохирургической и онкологических клиниках. Установлен диагноз: гиперостоз орбиты и основной пазухи. Снижение; остроты зрения и сужение периферических границ поля зрения в глазу связано с первичной атрофией зрительного нерва.
Злокачественные опухоли носа и придаточных пазух редки по сравнению с другой локализацией, но относительно часто прорастают в орбиту (Inhalls— 7,4%; Harbert—30%; Gotered.sen—20%, no Schroder). Особенно часто это наблюдается у больных с опухолями максиллярной (А. В. Афанасьева—19,2%) или максилло-этмоидальной области (Ohngren—28,5%). В большинстве случаев это первичные опухоли, во много раз чаще раковые, чем саркомы и злокачественная меланома. Наиболее часто опухоли развиваются у больных в гайморовой пазухе (Ф. И. Добромыльский и И. И. Щербатов — у 65%), а по данным Д. И. Зимонт, в ней в 5 раз чаще, чем в других, реже — в решетчатой и еще реже в других. Очень редки вторичные опухоли, прорастающие в нос и его придаточные полости из носоглотки, твердого и мягкого неба.
Метастазы злокачественных опухолей носа и придаточных пазух в отдаленные органы редки, так как больные погибают от мозговых и других осложнений, кахексии еще до метастазирования.
С. И. Тальковский отмечает, что первичные опухоли орбиты бывают в 3—4 раза реже, чем вторичные, к которым причисляются и прорастающие из придаточных пазух.
Офтальмологические симптомы при прорастании опухоли в орбиту часто бывают первыми признаками злокачественной опухоли носа или придаточных пазух, так как новообразование в носу нередко считают полипом, истинная природа которого может быть установлена лишь гистологическим исследованием. Основные признаки злокачественной опухоли, в отличие от доброкачественной — быстро прогрессирующий, в разной степени выраженный экзофтальм вперед или со смещением глаза и ограничением его подвижности вследствие механического препятствия, реже из-за парезов или параличей глазодвигательных мышц, невозможность репозиции глаза, ослабление рефракции во время отдавливания глаза кзади и появление астигматизма в случае надавливания на глаз сбоку (И. И. Меркулов), рано возникающая диплопия при взгляде в сторону, куда ограничена подвижность глаза, застойный сосок или атрофия зрительного нерва и соответствующее снижение остроты зрения, концентрическое сужение поля зрения или секторообразная скотома, реже центральная.
Давление, оказываемое опухолью на глаз, может привести к перегибу сосудов сетчатки, кровоизлияниям, отеку и ее складчатости, вплоть до отслойки. Резко выраженный экзофтальм осложняется кератитом из-за лагофтальма или из-за нарушения трофики вследствие поражения тройничного нерва. Нередко наблюдается отек и застойные явления век, боли в глазнице и за ее пределами, вызванные быстро растущей опухолью.
Некоторые клинические особенности опухолей различной локализации:
Опухоли носоглотки обнаруживаются в ее просвете. Обычно они маленькие и часто вследствие быстрого прорастания в основание черепа вначале проявляются лишь глазными симптомами (Goldterengen — у 31%, Fregki и Poll — у 45%, по Schroder: Godtferdsen у 38%, по Cameron). Основные из них—это паралич VI нерва, реже наблюдается паралич III и IV нервов, боли в верхней части лица той же стороны, особенно в направлений верхнего угла глазной щели. Увеличение шейных лимфатических узлов, особенно подчелюстных и под сосцевидным отростком, возникает позже из-за метастазов в них.
Qodtfredsen v 71% больных первыми симптомами опухоли наблюдал невралгию тройничного нерва, в верхнечелюстной области и паралич VI нерва, реже парез III и IV, что можно объяснить ростом опухоли в сторону кавернозного синуса. Поэтому в каждом неясном случае параличей глазных мышц, когда больной сразу обращается к офтальмологу, необходима консультация невропатолога и ринолога. Позже присоединяется синдром Горнера и экзофтальм. Возможны отологические симптомы из-за вовлечения в процесс евстахиевой трубы.
Б. И. Дунайвицер указывает на частые ошибки в диагностике опухолей, которые считает редкими, в то время как Godtfredsen подсчитал, что они составляют 1 % всех случаев рака, что примерно соответствует частоте меланобластом сосудистого тракта. К описанным выше симптомам Б. И. Дунайвицер добавляет затрудненное носовое дыхание, сукровичные или кровянистые выделения из носа или кровотечения, нередко заложенность и шум в ухе. В другой работе (1963) автор сообщает о 2 детях в возрасте 3 и 5 лет, у которых первыми проявлениями опухоли были множественные параличи черепно-мозговых нервов, у 1 из них наступила слепота из-за быстро прогрессирующей атрофии зрительного нерва.
Опухоль носоглотки (аденокарцинома и аденоцистокарцинома) может развиться из добавочных слюнных желез слизистой и быть причиной одностороннего экзофтальма, как это описал Mortada.
Единственный офтальмологический симптом — синдром Горнера—наблюдала И. Н. Смирнова у больных с парафарингеальными опухолями, проявляющимися расстройством глотания, смещением мягких тканей шеи и выпячиванием опухоли в сторону глотки.
Опухоли полости носа проникают в орбиту через одну из придаточных полостей, в зависимости от которой могут проявляться опухоли пазух с нижеописанной симптоматикой. Кроме того, возможно развитие нейротрофического кератита, слезотечения из-за нарушения проходимости слезных путей, дакриоцистита.
Опухоли свода носовой полости, распространяясь кверху, проникают в лобную пазуху и полость черепа. Тогда возникают менингеальные и общемозговые симптомы, односторонний застойный сосок и вторичная атрофия зрительного нерва, снижение остроты зрения или слепота. Возможное вовлечение хиазмы проявляется хиазмальным синдромом: прогрессирующей атрофией зрительных нервов обоих глаз, битемпоральными сужениями, дефектами поля зрения.
Опухоль верхней челюсти, чаще рак, начинается в слизистой оболочке пазухи и по мере роста имеет следующие симптомы: одностороннее затрудненное носовое дыхание, беспричинное носовое кровотечение, иногда гнойные выделения из-за присоединяющейся эмпиемы пазухи, характерны упорные зубные боли, особенно интенсивные в случаях прорастания опухоли в крылонебную ямку и сдавления II ветви тройничного нерва.
Опухоль, развивающаяся на дне полости, уничтожает мягкие ткани зубных луночек, а из-за этого возникает шатание зубов, припухлость альвеолярных отростков, а иногда и щеки. С прорастанием опухоли в орбиту, что наблюдается у 40—50% больных, появляется экзофтальм, смещение глаза кверху (рис. 1) и нарушение его подвижности книзу, диплопия.
При этом глазное дно может быть без изменения, и сохраняются зрительные функции. Исключение составляют случаи, когда прорастание опухоли гайморовой пазухи и решетчатого лабиринта распространяется на вершину орбиты, тогда возникает экзофтальм прямо вперед, полная офтальмоплегия, застойный сосок, вторичная атрофия зрительного нерва и слепота. Нередко появление лишь глазных симптомов способствует распознаванию III—IV стадии опухоли. Н. Н. Петров (по Ф. И. Добромыльскому и И. И. Щербатову) считает, что даже незначительный экзофтальм и диплопия указывают на прорастание опухоли в орбиту.
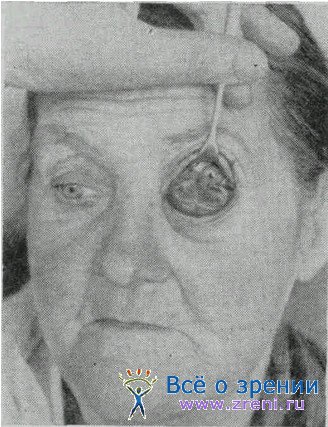
Очень быстрое развитие саркомы конъюнктивы с прорастанием в орбиту и придаточные пазухи наблюдалось у девочки М., 8 лет, которую направили в клинику спустя 2 месяца после удаления (в одном из стационаров) новообразования слезного мясца, определенного гистологом как беспигментный невус. У девочки при осмотре была обнаружена большая опухоль конъюнктивы с сохраненным глазом и остротой зрения =0,8. Ввиду далеко зашедших изменений в орбите и пазухах в онкологическом институте решили ограничиться лучевой терапией. Несмотря на улучшение после лечения, состояние пазух не изменилось, и появились признаки распространения процесса в мозг.
Как редкое наблюдение Ravault, Vanzelle, Sordille (1966) описали метастаз ретикулогистосаркомы верхней челюсти в область лимба в виде узелковой пролиферации с новообразованными сосудами.
Опухоли зубов — адамантиномы — могут распространяться на всю гайморову пазуху, орбиту, проявляясь теми же симптомами, что и опухоль последней.
Опухоль решетчатой пазухи, растущая из передних и средних клеток лабиринта, рано проявляется отеком век и конъюнктивы, слезотечением из-за сдавления слезоотводящих путей, иногда вторичным дакриоциститом. Позже появляется экзофтальм и смещение глаза кнаружи, диплопия. Может быть, и паралитическое косоглазие из-за сдавления верхней косой и внутренней прямой мышц или иннервирующих их нервов. Острота зрения снижается поздно, вследствие атрофии зрительного нерва.
В случаях более частой локализации опухоли в задних клетках лабиринта нарушается проходимость носовой полости, затрудняется носовое дыхание, понижается обоняние, нередко бывает носовое кровотечение. Больные часто страдают мучительными вечерними и ночными головными болями из-за сдавления сосудисто-нервного пучка в области верхней глазничной щели. На этом фоне может развиваться ее синдром.
Рано, даже при небольшом экзофтальме, определяется застойный сосок или атрофия зрительного нерва, возможен отек сетчатки. При этом, а у некоторых и в случаях нормального состояния глазного дна, резко снижается острота зрения, появляется центральная скотома на одном или обоих глазах (И. И. Меркулов).
Опухоль основной пазухи бывает редко, чаще же она прорастает в основную пазуху из задних решетчатых клеток, с вышеописанными симптомами, с тем отличием, что при ней рано возникает резкое понижение остроты зрения или слепота из-за атрофии зрительного нерва, а также полная или частичная офтальмоплегия, которые могут предшествовать экзофтальму.
Begue, Isambert (1966) описали у 1 больного рак сфеноидально-этмоидально-максиллярной области с началом процесса в решетчатом лабиринте. Вид экзофтальма и смещения глаза позволили судить о первичной локализации процесса.
Опухоль лобной пазухи встречается очень редко. Симптомы опухоли проявляются вначале умеренной головной болью, затем, вследствие отдавливания книзу орбитальной стенки, еще до прорастания опухоли в орбиту у больных возникает отек век, экзофтальм, смещение глаза книзу и кнаружи. Изменения глаза и нарушения его функции почти не наблюдается.
Больные обычно поздно обращаются за помощью, так как латентный период опухоли длится 3—4 года, и лишь явная стадия с бурным ростом и прорастанием опухоли в орбиту помогает диагностике новообразования.
Примером тому может быть собственное наблюдение.
Больная Т., 50 лет, после легкой травмы лобной области была обследована рентгенологически, и у нее были обнаружены изменения, подозрительные на опухоль. Больная, не придав этому значения, обратилась к офтальмологу лишь спустя 5 лет, когда развился экзофтальм со смещением глаза книзу и кнаружи. На рентгенограмме обнаружена опухоль лобной пазухи, распространившаяся в орбиту. В онкологическом институте был поставлен диагноз злокачественного новообразования. Любопытно, что при таком экзофтальме острота зрения=1,0, глазное дно в норме и нет диплопии.
На рис. 2. представлен больной Т. с остеосаркомой правой лобной области. Диагноз был окончательно установлен после операции, произведенной в Онкологическом институте, и гистологического исследования опухоли.
Читайте также:

