Опухоль на шее у ребенка что это может быть
Внезапное или постепенное появление вздутия или опухоли на любом участке тела должно сразу же насторожить человека. Ведь разрастание органов или их частей не является нормой. Поводом для беспокойства служит опухоль на шее, которая может являться симптомом многих патологий. Зачастую вздутие этого участка тела связано с увеличением лимфатических узлов или щитовидной железы. Реже опухоль на шее имеет другое происхождение. Независимо от того, почему она появилась, необходимо срочно проконсультироваться с доктором. Чаще всего пациентов с такими новообразованиями направляют к онкологу. Ведь любое вздутие на теле может свидетельствовать о развитии рака. Тем не менее не стоит заранее паниковать, первым делом нужно показаться доктору и пройти необходимые обследования.
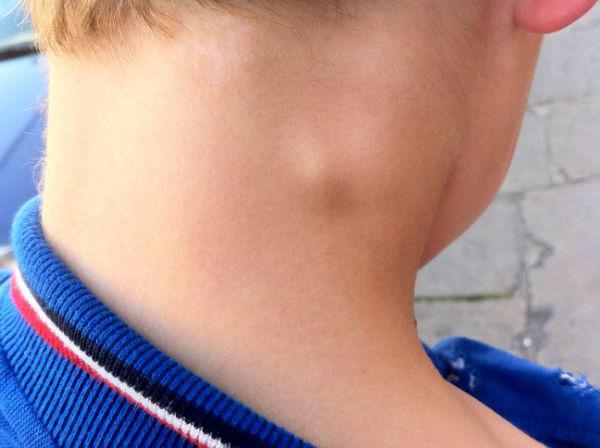
Почему появляется вздутие на шее?
Ответить на вопрос: "Каковы симптомы, причины и лечение опухоли на шее?" может только специалист. Первым делом врач должен определить, в чём причина появления вздутия. А также получить информацию о происхождении новообразования. Гипертрофические изменения каждого органа, находящегося в данной анатомической области, могут спровоцировать опухоль на шее. Симптомы также зависят от происхождения патологического выпячивания. В большинстве случаев, чтобы выяснить, почему появилось вздутие, необходимо провести гистологическое исследование. Оно заключается в отщеплении кусочка опухоли и рассмотрении его под микроскопом. Такой метод необходим, чтобы определить клеточный состав образования. Благодаря подобному исследованию можно узнать, какое происхождение имеет опухоль на шее, относится она к добро- или злокачественным. Лишь после получения ответов на данные вопросы приступают к лечению заболевания.
Опухоль на шее: причины появления
Поскольку в шейной области находится несколько органов, сосуды и нервы, происхождение опухоли может быть различным. Выделяют следующие причины появления выпячивания:
- Воспалительные заболевания ЛОР-органов. Чаще всего при острых или хронических патологиях горла, носа и уха происходит увеличение регионарных лимфатических узлов. Это бывает при фарингите, ларингите, ангине, гайморите, отите и т. д. Ведь отток от всех перечисленных органов осуществляется в лимфатические узлы шеи. Помимо того, причиной их гипертрофии могут стать стоматологические патологии.
- Доброкачественные новообразования органов шеи. Среди них чаще всего встречаются опухоли кожи и жировой клетчатки, сосудов и нервов. Также доброкачественные новообразования могут иметь органное происхождение.
- Инфекционные заболевания. К ним относят мононуклеоз, грипп, дифтерию. Также увеличение лимфоузлов возможно при поражении их бактериями туберкулёза.
- Травмы шейной области. В этом случае наблюдается небольшой отёк или припухлость кожи.
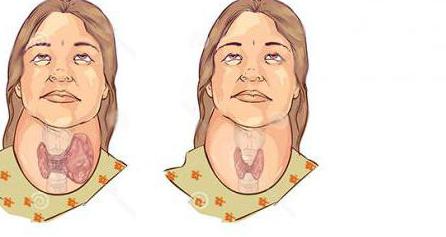
- Заболевания щитовидной железы. При нарушении функции этого органа часто развивается зоб. В некоторых случаях шея значительно утолщена с обеих сторон. Иногда встречаются узловые образования щитовидной железы. Тогда опухоль на шее имеется с одной стороны.
- Злокачественные новообразования. Рак любого органа может вызвать увеличение лимфатических узлов шейной области. Чаще всего там обнаруживают метастазы. Также злокачественному росту могут подвергаться сами органы шейной области (щитовидная железа, гортань, трахея, глотка, лимфатические узлы).
- Лейкозы – острые и хронические онкологические заболевания кроветворной системы.
Разновидности шейных опухолей

Как видите, этиология новообразований очень обширна. В связи с этим существует множество видов опухолей шеи. Они классифицируются по нескольким признакам. Наиболее важным считается клеточный состав образования. Бывает зло- и доброкачественная опухоль на шее. Причины и происхождение новообразования не так важны, как степень дифференцировки клеток. Ведь от этого зависит выбор лечения и прогноз для жизни. К доброкачественным опухолям шеи относятся:
- Папилломы. Они произрастают из верхнего слоя кожи.
- Липомы – доброкачественные образования, состоящие из жировой ткани.
- Фибромы. Состоят из волокнистой соединительной ткани. Могут образовываться как из тканей шеи, так и являться органными опухолями.
- Нейрофибромы.
- Лимфангиомы.
К злокачественным опухолям относят рак любого из органов шейного отдела. Чаще всего встречаются лимфомы и болезнь Ходжкина. Помимо этого, распространён рак щитовидной железы и полости рта. Увеличение шеи может наблюдаться как вследствие роста органной злокачественной опухоли, так и из-за метастазирования в лимфатические узлы. Чаще имеет место второй вариант.
Следует помнить, что не только новообразования могут вызвать опухоль на шее. Разновидности вздутий также включают и воспалительные заболевания лимфатических узлов. В большинстве случаев они обусловлены патологиями ЛОР-органов. Реже встречается локализованный лимфаденит, не связанный с другими заболеваниями.
Опухоль на шее: симптомы
Симптоматика зависит от причины появления и разновидности опухоли. Наиболее выраженная клиническая картина наблюдается при лимфадените. При заболеваниях горла отмечаются такие симптомы, как боль с одной или двух сторон, гиперемия миндалин, появление гноя, затруднения глотания и повышение температуры тела. При этом увеличивается именно тот лимфоузел, которому который "отвечает" за пораженный орган. При пальпации он гипертрофирован, не спаян с окружающими тканями. Отмечается локальное покраснение и повышение температуры над лимфатическим узлом.
При доброкачественных новообразованиях области шеи симптомы часто отсутствуют. Единственным клиническим признаком является увеличение одной из сторон. Если гипертрофия выражена значительно, то могут возникать симптомы сдавления органов. Это проявляется изменением голоса, затруднением глотания, неприятными ощущениями при наклонах и поворотах головы.
Симптомы раковых опухолей зависят от локализации очага. Чаще всего это дисфагия, изменение голоса, боль при приёме пищи. Если опухоль шеи возникла вследствие метастазирования в лимфатический узел, то отмечаются симптомы раковой интоксикации. К ним относятся субфебрильная температура, потеря аппетита, снижение трудоспособности, ухудшение состояния.
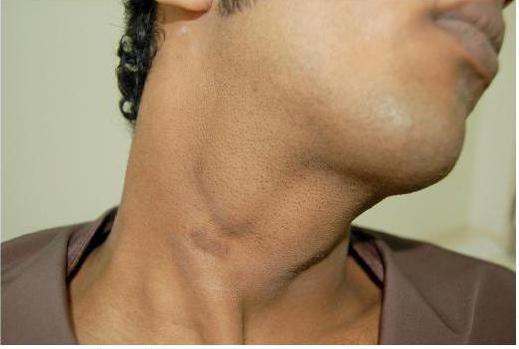
Вздутие на шее лимфоидного происхождения
В большинстве случаев опухоли шеи имеют лимфоидное происхождение. Такие образования могут встречаться как при воспалительных заболеваниях, так и при онкологических патологиях. В любом из этих случаев необходимо пройти обследование. Ведь увеличение лимфатических узлов может сигнализирвоать о множестве патологий, каждая из которых требует особого подхода к лечению. При множественных выпячиваниях можно заподозрить болезнь Ходжкина – рак шеи. Опухоль на шее при этом будет с обеих сторон и сразу в нескольких местах. При своевременном лечении это заболевание имеет благоприятный прогноз.
Опухоли шеи при поражении щитовидной железы
Если больной длительное время страдает заболеванием щитовидной железы и при этом отмечает появление узлового образования, необходимо срочно проконсультироваться с доктором. Выпячивание с одной стороны часто связано с разрастанием ткани органа. Тем не менее узловой зоб может перерасти в рак. Поэтому гистологическое исследование в данном случае необходимо.
Как диагностирую опухоли шеи?
Опухоль или вздутие на шее должен осматривать опытный специалист. Только он может определить, какой именно орган поражен. При воспалении лимфатических узлов диагностика ограничивается пальпацией. Если же врач подозревает наличие новообразования, необходимо инструментальное обследование. К нему относится УЗИ щитовидной железы, лимфоузла или других органов, пункция опухоли. В некоторых случаях показана биопсия и гистологическое исследование.
Дифференциальный диагноз
Отличить воспалительные процессы от онкологических заболеваний можно благодаря пальпации лимфоузлов, сопутствующим симптомам и инструментальному обследованию. При патологии щитовидной железы, помимо опухоли шеи, будут наблюдаться такие клинические проявления, как потливость, экзофтальм, тахикардия, раздражительность. Доброкачественные образования диагностируются посредством УЗИ и биопсии.
Лечение

- Что собой представляет шишка на шее
- Что это может быть
- Диагностика
- Лечение
Что собой представляет шишка на шее
Шишка на шее у ребенка в большинстве случаев представляет собой структуру, образованную соединительной тканью. Такие образования формируются в разных местах, однако чаще всего уплотнения обнаруживаются в области лимфатических узлов. Еще одним распространенным вариантом шишки под кожей является липома, состоящая из жировой ткани. В редких случаях такой симптом указывает на рост злокачественной опухоли или наличие инфекционного заболевания.
Локализация уплотнения является важным диагностическим критерием. Определенные заболевания приводят к появлению шишек справа или спереди. Также установить причину появления недуга помогают внешние признаки. Бессимптомный рост утолщения отмечается у большинства детей.
Твердая шишка на шее может вызывать боль только при надавливании. Родители не могут самостоятельно определить, какие именно подкожные ткани сформировали опухоль, поэтому с таким симптомом рекомендуется обратиться к педиатру. В любом медицинском центре можно быстро провести необходимые обследования.
Что это может быть
Подкожные структуры в области шеи у детей обычно являются результатом разрастания определенных тканей. Появиться опухоль может после травмы или на фоне развития инфекции. Зачастую шишка на лимфоузле у ребенка свидетельствует о развитии воспалительного процесса одонтогенного характера, то есть идет о заболеваниях зубов, тканей и других структур челюстей. Такое уплотнение может появиться слева в подчелюстной области.
Другие причины патологии:
- Узловой зоб щитовидной железы. При этом уплотнения появляются спереди или сбоку. Ребенок, страдающий от такого заболевания, может жаловаться на нарушение дыхания, дискомфорт и боли. В таком возрасте узлы щитовидной железы часто формируются при недостатке йода в организме.
- Разрастание жировой ткани. Липома — это маленькая шишка, которая может появиться в подкожной области практически в любой части тела.
- Фурункул — скопление гноя в волосяной луковице или выводном протоке сальной железы. Это мягкая шишка, вокруг которой кожный покров становится красным и отекшим.
- Злокачественное новообразование щитовидной железы, мышечной ткани, лимфатического узла или другой структуры шеи. Это наиболее опасный вариант уплотнения, требующий немедленного лечения.
- Инфекционный мононуклеоз, проявляющийся лихорадкой, отеком глоточных лимфоузлов, слабостью и головной болью. Болезнь обычно возникает у детей старшего школьного возраста.
- Доброкачественная опухоль из волокнистой ткани, называемая фибромой. Это безболезненная структура, редко вызывающая осложнения. Фибромы обычно формируются на шее сзади.
Не следует пытаться определить природу образования надавливанием или нарушением кожного покрова, поскольку эти действия могут привести к опасным осложнениям.
Диагностика
Для прохождения обследования необходимо записаться на прием к педиатру. Врач уточнит жалобы и изучит анамнестическую информацию. Первичный осмотр позволяет поставить предварительный диагноз и назначить необходимые исследования.
- Ультразвуковое обследование — метод визуализации, лучше всего подходящий для оценки состояния тканей. Специалист наносит на кожу шейной области гель и прикладывает датчик, излучающий высокочастотные звуковые волны. Состояние тканей можно наблюдать на мониторе.
- Рентгенография — дополнительное визуальное обследование, проводимое для оценки состояния внутренних структур шеи. На снимке можно увидеть опухоль в виде шарика.
- Компьютерная или магнитно-резонансная томография. Эти высокоинформативные методы диагностики обычно применяются при подозрении на опухолевый рост.
- Анализ крови для определения количества и соотношения лейкоцитов в организме ребенка.
При необходимости врач назначает дополнительные обследования, на свое усмотрение.
Лечение
В зависимости от результатов диагностики ребенку может потребоваться хирургическое, медикаментозное или физиотерапевтическое лечение. Иногда врач назначает только регулярное наблюдение.
Показанием к оперативному вмешательству является большая доброкачественная опухоль или рост злокачественного новообразования. Также хирургическому лечению обязательно подлежат фурункулы. Инфекционные заболевания устраняют с помощью антибиотиков и противовирусных средств.
Шишка на шее у ребенка является распространенным недугом, требующим врачебного осмотра. Но не стоит поддаваться панике, поскольку большинство уплотнений не опасно. Диагностика недуга не занимает много времени.
Также рекомендуем почитать: шишка за ухом у ребенка
Опухоль на шее у малыша – тревожный сигнал для каждого родителя. Она может возникать по разным причинам, начиная от аллергической реакции, заканчивая онкологическими заболеваниями, поэтому самолечение при подобном симптоме исключено. Сегодня рассмотрим, почему у ребенка возникает припухлость с одной стороны шеи, и что с этим делать.
Причины возникновения припухлостей у ребенка на шее с одной стороны
Самой частой причиной возникновения опухлости на шее под ухом у малыша является увеличение лимфатических узлов. Они могут увеличиться симметрично или только с одной стороны. Явление наблюдается при инфекционных заболеваниях: дети часто болеют отитом, ангиной, фарингитом и т.д. Припухлость при этом может быть незначительных размеров или достигать заметного объема.
К другим причинам относятся:
- гематомы – скопление крови в тканях после локального механического воздействия;
- увеличение щитовидной железы;
- аллергическая реакция – отек может иметь любую локацию;
- свинка (воспаление слюнных желез) – чаще опухает правая сторона;
- кисты – доброкачественные опухоли, лечатся только хирургически;
- злокачественные новообразования – рак.
Разновидности и симптомы опухолей на шее у ребенка
- величину образования;
- распространение опухоли (локализована или переходит на другие части тела);
- месторасположение (в данном случае с одной стороны);
- ощущения при пальпации;
- изменения кожных покровов в месте припухлости.
Также опухоль можно квалифицировать исходя из следующих показателей:
Все доброкачественные опухоли делят на 5 подтипов:
- папилломы – образуются из верхних слоев эпидермиса;
- липомы – соединительнотканные опухоли, возникающие из жировой ткани;
- фибромы – состоят из волокнистой соединительной ткани, могут относиться к разряду органных и внеорганных образований;
- нейрофибромы – опухоль из эндопериневрия, шванновских клеток;
- лимфангиомы – опухают лимфатические сосуды.
Особенности лечения
Лечение полностью будет зависеть от особенностей и причин возникновения опухоли. Для диагностики этих показателей врач назначит ребенку исследования:
После этого возможны варианты лечения:
- При заболеваниях горла назначают антибактериальные препараты и полоскания.
- При свинке ребенку даются жаропонижающие препараты. Требуется соблюдение постельного режима и ввод в меню свежих овощей и фруктов.
- При аллергических реакциях врач назначает антигистаминные средства.
- Заболевания ушей, в том числе острый отит, лечится в соответствии со строгими рекомендациями врача. Могут назначаться антибиотики, жаропонижающие средства, ушные капли.
- Травматические гематомы проходят с течением времени без лечения.
При онкологических новообразованиях в шее лечение будет длительным и сложным. Некоторые виды опухолей подлежат оперативному удалению. Если опухло горло, главное – не заниматься самолечением, так как это может привести к серьезным последствиям.
Обследуя ребенка с образованием на шее, в первую очередь необходимо сформулировать алгоритм дифференциальной диагностики, конкретные этапы которого зависят от клинической картины. Основные категории дифференциальной диагностики включают: врожденные, инфекционно-воспалительные, травматические, а также новообразования.
К врожденным опухолеподобным образованиям на шее относятся гемангиомы, сосудистые мальформации и опухоли, дермоиды, тератомы, кисты тимуса, кисты подъязычной железы, кисты щитовидно-язычного протока и остатки жаберных дуг.
а) Гемангиомы шеи у детей. Гемангиомы являются самыми частыми новообразованиями детского возраста. Чаще они локализуются в области головы и шеи (10% всех случаев в европеоидной популяции), у девочек встречаются в три раза чаще, чем у мальчиков, также повышена частота встречаемости у недоношенных детей. Изначально они представляют собой небольшие по размеру образования, которые развиваются в первые недели жизни и по прошествии нескольких недель начинают интенсивно расти (пролиферативная стадия).
Пролиферативная стадия длится в течение большей части первого года жизни ребенка. В возрасте 6-9 месяцев постепенно начинается спонтанная регрессия, которая занимает несколько месяцев. Диагноз обычно ставится на основе данных анамнеза и осмотра. При глубокой локализации опухолей для уточнения их размера и отношения к окружающим тканям могут потребоваться лучевые методы диагностики. Если гемангиома не вызывает значимой клинической симптоматики, достаточно лишь динамического наблюдения за пациентом, т.к. в большинстве случаев гемангиомы подвергаются инволюции. Показаниями к более агрессивному лечению являются обструкция дыхательных путей, нарушения зрения, выраженный косметический дефект.
Возможно использование инъекций стероидов в ткань гемангиомы, прием пропранолола, удаление при помощи лазера или холодного инструментария.
б) Сосудистые мальформации. Сосудистые мальформации и опухоли подразделяются на несколько форм: венозные, лимфатические, лимфатико-венозные, артериовенозные. Дифференцировать одну форму от другой возможно при помощи различных методов лучевой диагностики. По показаниям используются КТ, МРТ, МР-ангиография. Лечение хирургическое. Артериовенозные мальформации можно диагностировать клинически. Для них характерны признаки интенсивного кровотока: пульсация при пальпации, повышение локальной температуры в области новообразования, гипертрихоз, гипергидроз. Лечение артериовенозных мальформаций включает в себя предоперационную эмболизацию с последующим хирургическим удалением. Дополнительными вариантами являются склеротерапия и лазеротерапия.
в) Дермоиды шеи детей. Дермоидные опухоли по определению происходят более чем из одного эмбрионального зачатка, поэтому они представляют собой смесь различных тканей (эпителиальной, костной, хрящевой, мышечной). В большинстве случаев они занимают срединное положение в подподбородочной области, спаяны с окружающей кожей и не вызывают каких-либо симптомов. В отличие от срединных кист шеи, которые могут иметь аналогичную локализацию, они не смещаются при глотании. Лечение заключается в хирургическом удалении дермоида.
г) Тератомы шеи. Тератомы состоят из элементов эктодермы, эндодермы и мезодермы, а также из незрелых эмбриональных тканей. При сдавлении тератомой трахеи у ребенка может развиваться клиника дыхательной недостаточности. Обычно они представляют собой крупные полукистозные образования с капсулой. При выполнении УЗИ они имеют смешанную эхогенность и четкие границы, что отличает тератомы от лимфатических мальформаций, которые имеют дольчатое строение без четких границ. Лечение хирургическое.
д) Тимические кисты шеи. Тимус начинает развиваться из третьего жаберного кармана на шестой неделе гестации, к девятой неделе он спускается ниже ключиц. Тимические кисты возникают по ходу нисхождения тимуса в эмбриональный период. Могут локализоваться в области от угла нижней челюсти до средней линии шеи.
е) Ранулы шеи у детей. Ранулы представляют собой псевдокисты дна полости рта, которые образуются вследствие закупорки выводного протока поднижнечелюстной железы с последующим повышением продукции слизи. Обычно они локализуются в подподбородочной области вдоль средней линии, могут иметь внутриротовую порцию. Предпочтительным методом лечения является хирургическое удаление вместе с пораженной подъязычной железой.
ж) Рабдомиосаркома. Рабдомиосаркома является наиболее частой мягкотканой опухолью, встречающейся в детском возрасте. На голове и шее она чаще всего локализуется в области орбит, носоглотки, височной кости (среднем ухе и сосцевидном отростке), околоносовых пазухах. Для постановки диагноза необходима биопсия. Если опухоль возможно удалить полностью, показано проведение оперативного лечения, т.к. стадия заболевания зависит от размера остаточной опухоли после взятия биопсии или хирургического удаления. Если при выполнении биопсии опухоль удалить полностью невозможно, показано проведение лучевой и химиотерапии.
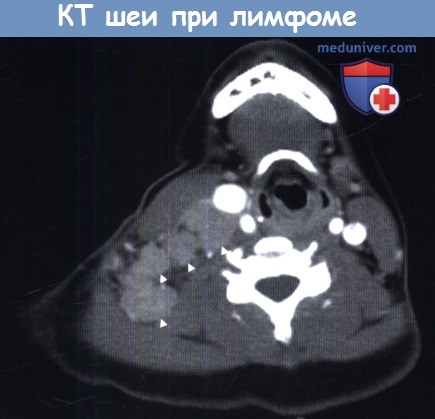
Аксиальная КТ шеи. Ходжкинская лимфома.
Новообразование (отмечено стрелками) расположено справа, кзади и медиальнее грудино-ключично-сосцевидной мышцы.
Опухоль смещает внутреннюю яремную вену кпереди.
з) Лимфома шеи у ребенка. Лимфома обычно проявляется как бессимптомный шейный лимфаденит, встречается чаще всего у лиц мужского пола. Диагноз выставляется после биопсии лимфоузла. Для выполнения протоковой цитометрии биоптат необходимо отсылать свежим (не в формалине). Хирургическое лечение не показано. На ранних стадиях заболевания используется лучевая терапия, на поздних — комбинация лучевой и химиотерапии.
Ходжкинская лимфома редко встречается у детей младше пяти лет, в основном страдают лица подросткового и юношеского возрастов. У мужчин ходжкинская лимфома встречается в два раза чаще, чем у женщин. В 90% случаев в процесс вовлекаются шейные и надключичные лимфоузлы, кольцо Пирогова-Вальдейера поражается редко. Патогномоничным является обнаружение клеток Штернберга (многоядерных гигантских клеток). У 90% пациентов начальная терапия оказывается успешной. Выживаемость у пациентов с ранними формами заболевания составляет около 90%, в запущенных случаях лишь 35%.
Неходжкинские лимфомы встречаются у детей 2-12 лет. В отличие от ходжкинской лимфомы, часто вовлечено кольцо Пирогова-Вальдейера. Заболевание чаще выявляется у лиц с иммунодефицитом. Прогноз менее благоприятный, чем при ходжкинской лимфоме.
Лимфома Беркитта является неходжскинской лимфомой, которая связана с вирусом Эпштейна-Барр и встречается исключительно в детском возрасте. Выделяют африканский и североамериканский типы лимфомы. При африканском типе чаще поражаются верхняя или нижняя челюсти. Североамериканский тип чаще всего характеризуется наличием новообразования в брюшной полости, проявления со стороны головы и шеи встречаются в 25% случаев. Используется химиотерапия. Двухлетняя выживаемость составляет около 50%.
Благоприятными прогностическими факторами являются начало заболевания до 12 лет и высокий уровень титра антител к вирусу Эпштейна-Барр при североамериканском типе. Для постановки диагноза требуется проведение биопсии лимфоузла.
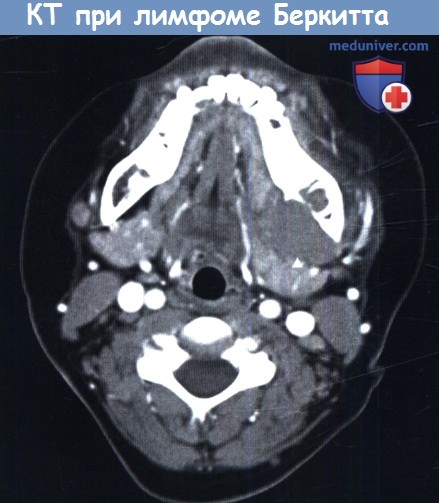
Аксиальная КТ шеи. Лимфома Беркитта.
Новообразование расположено слева, вблизи внутренней поверхности нижней челюсти (стрелка). 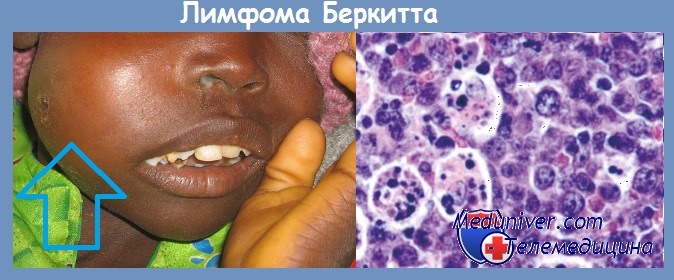
и) Гистиоцитоз у ребенка. В основе гистиоцитоза лежит повышенная пролиферация антиген-презентующих клеток Лангерганса. Чаще всего заболевание проявляется увеличением передних шейных лимфатических узлов. Чаще страдают лица мужского пола. Выделяют три клинических подтипа заболевания: эозинофильная гранулема (поражается только костная ткань), болезнь Хенда-Шюллера-Крисчена (характеризуется лихорадкой, поражением костей, высыпаниями на коже волосистой части кожи головы и наружного слухового прохода; триадой Хенда-Шюллера-Крисчена называют сочетание сахарного диабета, экзофтальма и лизиса костной ткани); и болезнь Леттерера-Сиве (стремительная пролиферация гистиоцитов, которая чаще всего встречается у детей младше двух лет).
Диагноз ставится после выполнения эксцизионной биопсии лимфоузла. При ограниченной форме заболевания возможно хирургическое лечение. При неоперабельных формах используется химиотерапия. При системной форме заболевания применяется адъювантная терапия. При ограниченных формах заболевания прогноз благоприятный. Болезнь Хенда-Шюллера-Крисчена более чем у половины детей имеет хроническое течение. Пятилетняя смертность у детей, страдающих болезнью Леттерера-Сиве, составляет более 50% даже на фоне химиотерапии.
и) Шейный фиброматоз. Травматические опухолеподобные образования шеи могут возникать либо вследствие врожденной спастической кривошеи (шейный фиброматоз), либо при артериовенозных фистулах. Врожденная кривошея (тортиколлис) чаще всего диагностируется на шестой неделе жизни ребенка, она проявляется наличием бессимптомного образования в области грудино-ключично-сосцевидной мышцы. Диагноз ставится на основе анамнеза и осмотра. В большинстве случаев происходит самопроизвольное разрешение, но может развиться укорочение мышцы.
В некоторых случаях возможно лишь динамическое наблюдение. При клинически значимой кривошее используются физические методы лечения и упражнения на мышцы шеи. Хирургическое удлинение грудино-ключично-сосцевидной мышцы показано только при тяжелых формах заболевания, оно проводится в более старшем возрасте.
к) Ларингоцеле. Ларингоцеле происходят из гортанных желудочков. Наружные ларингоцеле могут выглядеть как кистозные образования, расположенные кпреди от грудино-ключично-сосцевидной мышцы. Произрастая из гортанного желудочка, они проникают через щитоподъязычную мембрану и выходят на латеральную поверхность щитовидного хряща. При внутренней локализации они расположены в просвете гортани, визуально определить их на шее невозможно. Ларингоцеле могут стать причиной таких симптомов, как кашель, охриплость и ощущение кома в горле. При наличии жалоб проводится хирургическое лечение.
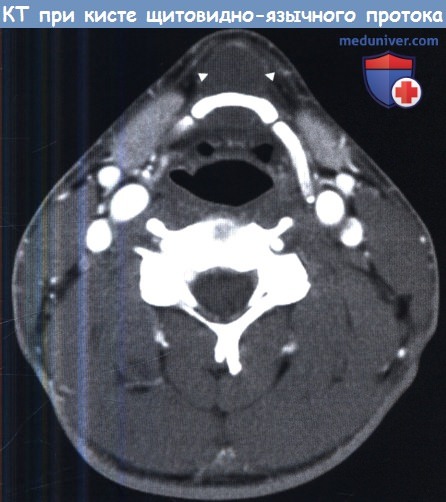
Аксиальная КТ шеи на уровне подъязычной кости. Киста щитовидно-язычного протока.
Типично расположение кисты по средней линии шеи. Она расположена кпереди от подъязычной кости и крепится к ней.
л) Киста щито-язычного протока шеи у ребенка. Кисты щито-язычного протока могут возникать на любом участке пути, по которому в эмбриональном периоде щитовидная железа спускается от слепого отверстия языка к своему окончательному расположению на уровне нижней трети шеи. Клинически они являются срединными кистами шеи, смещаются при движении языком. Именно смещение кисты при выдвижении языка является одним из признаков, по которому ее можно отличить от других срединных образований на шее. При гистологическом анализе могут определяться эктопическая ткань щитовидной железы. В некоторых случаях вся функционирующая щитовидная ткань в организме человека оказывается расположенной только в срединной кисте.
Поэтому обязательным элементом предоперационной диагностики является УЗИ щитовидной железы, при которой необходимо уточнить ее расположение. В некоторых случаях для определения ее локализации необходимо выполнение КТ шеи без контраста, также используется сцинти-графия щитовидной железы.
Наименьший риск рецидива кисты отмечается при ее удалении по Sistrunk. Операция подразумевает удаление не только пальпируемой части железы, но также и всего остаточного щитовидно-язычного протока (вместе со средней порцией тела подъязычной кости и частью корня языка). Высокий риск рецидива связан с сохранением подъязычной кости и корня языка. Иногда киста впервые диагностируется лишь при ее воспалении. В данном случае используются пероральные антибиотики, активные в отношении стафилококков и стрептококков. При неэффективности антибактериальной терапии может потребоваться вскрытие и дренирование кисты, которое проводится одновременно с операцией по Sistrunk во избежание рецидива кисты.
м) Аномалии жаберных дуг у детей. На производные жаберных дуг приходиться около 17% всех опухолеподобных образований шеи у детей. К ним относятся фистулы (которые имеют отверстие как в просвете дыхательного или пищеварительного тракта, так и на коже), пазухи (которые имеют лишь одно выводное отверстие) и кисты. Наружное отверстие чаще всего локализуется на протяжении грудино-ключично-сосцевидной мышцы, внутреннее — на каком-либо участке пищеварительного или дыхательного тракта, точная локализация зависит от того, остатком какой жаберной дуги является образование. Производные жаберных дуг классифицируются в зависимости от того, к какой дуге они относятся (первой, второй, третьей, четвертой).
Считается, что аномалия относится к той жаберной дуге, по отношению к которой ее тракт расположен в каудальном направлении, по отношению к следующей дуге он располагается дорсалъно. При постановке диагноза полезной бывает выполнение КТ. Лечение хирургическое. Для полного и безопасного удаления производных жаберных дуг необходимо понимать происхождение каждой из них.
Производные первой жаберной дуги локализуются на лице, рядом с ушной раковиной. Они разделяются на две категории. Аномалии типа I содержат только эпидермоидные элементы, чаще всего они представляют собой дупликатуру наружного слухового прохода; могут проходить в непосредственной близости от лицевого нерва. Аномалии типа II встречаются чаще. В их формировании участвует как эктодерма, так и мезодерма. Чаще всего их обнаруживают только при воспалении. Клинически они проявляются формированием абсцесса у утла нижней челюсти. Располагаются вдоль околоушной слюнной железы, могут проходить как латерально, так и медиально от лицевого нерва, оканчиваются либо ниже, либо внутри наружного слухового прохода.
Аномалии второй жаберной дуги встречаются чаще всего. Они располагаются глубже производных второй жаберной дуги (наружной сонной артерии, шилоподъязычной мышцы, заднего брюшка двубрюшной мышцы) и поверхностно по отношению к производным третьей жаберной дуги (внутренней сонной артерии). Чаще всего аномалии второй жаберной дуги выглядят как безболезненные, флюктуирующие образования, расположенные на боковой поверхности шеи, кпереди от грудино-ключично-сосцевидной мышцы и книзу от угла нижней челюсти. Их тракт может открываться в миндаликовую нишу. Чаще всего становятся видимыми после перенесенной инфекции верхних дыхательных путей.
Аномалии третьей жаберной дуги встречаются редко. Их тракт проходит глубже производных третьей жаберной дуги (внутренней сонной артерии, языкоглоточного нерва) и кнаружи от производных четвертой жаберной дуги (блуждающего нерва), он открывается в глотку на уровне грушевидного синуса или щитоподъязычной мембраны. Располагаются аномалии третьей жаберной дуги обычно кпереди от грудино-ключично-сосцевидной мышцы, в нижних отделах шеи.
Аномалии четвертой жаберной дуги расположены на пути от верхушки грушевидного синуса до верхнего гортанного нерва и до нижних отделов шеи. Проявляются чаще всего как рецидивирующий тиреоидит, либо как рецидивирующий абсцесс нижних отделов шеи.
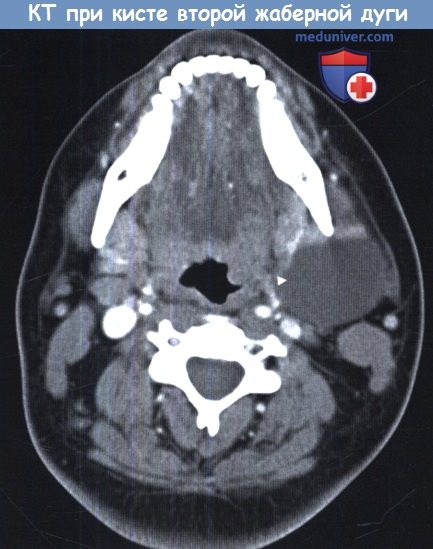
Аксиальная КТ шеи. Киста второй жаберной дуги.
Киста расположена слева (стрелка), кпереди от грудино-ключично-сосцевидной мышцы.
н) Язычная эктопия щитовидной железы у ребенка. Кисты щитовидно-язычного протока представляют собой срединно расположенные образования, которые локализуются на протяжении эмбриологического пути щитовидной железы. Более детально они были рассмотрены выше.
Обычно язычная щитовидная железа у детей локализуется в области слепого отверстия языка, вдоль средней линии задних 2/3 корня языка. Детей может беспокоить ощущение кома в горле, постоянное поперхивание. В некоторых случаях состояние клинически никак не проявляется и определяется лишь как дополнительное образование на задней трети языка.
Как и в случае кисты щитовидно-язычного протока, эктопированная язычная щитовидная железа может представлять собой единственную функционирующую щитовидную ткань в организме. Для того, чтобы уточнить наличие нормальной щитовидной железы, выполняется УЗИ или КТ шеи. Функциональное состояние щитовидной железы помогает определить сцинтиграфия. Выполнение биопсии требуется редко. Обычно для постановки диагноза достаточно клинических данных и результатов лучевых методов диагностики. Также необходимо оценить уровень щитовидных гормонов, т.к. в случаях, когда язычная щитовидная железа является единственной секретирующей щитовидной тканью в организме, часто развивается гипотиреоз.
Если эктопированная железа является причиной жалоб пациента, первоначальным методом лечения являются препараты, подавляющие тиреоидную активность. При сохранении жалоб на ощущение кома в горле проводится хирургическое лечение. Настоятельно рекомендуется консультация детского эндокринолога.
Кроме кист щитовидно-язычного протока и тиреоидной ткани языка заболевания щитовидной железы в США редко встречаются в практике детского отоларинголога. Стоит отметить, что наличие у пациента моложе 20 лет узлов щитовидной железы имеет больший риск злокачественности, чем у пожилых пациентов. При обнаружении у ребенка узла щитовидной железы врачу стоит быть крайне настороженным.
о) Ключевые моменты:
• Наличие следующих признаков должно заставить врача отнестись к шейной лимфаденопатии со всей серьезностью: наличие болезненного или увеличенного (более 10 мм) лимфоузла после шести недель с момента инфекционного заболевания; спаянность лимфоузла с кожей; узел более 20 мм вне зависимости от наличия инфекции; наличие флюктуации.
• При выполнении биопсии лимфоузла шеи, помимо стандартного гистопатологического исследования, хирург должен рассмотреть необходимость отправить материал в физиологическом растворе для проведения проточной цитометрии, либо посева на аэробную, анаэробную, кислотоустойчивую и грибковую флору.
• Инфекции глубоких пространств шеи могут распространяться на окружающие анатомические области. Путь распространения определяют клетчаточные пространства и фасции шеи.
• Выполнение полимеразной цепной реакции позволяет провести определение кислотоустойчивых возбудителей в более короткие сроки.
• Синдром Кавасаки, системный васкулит, может приводить к формированию аневризм коронарных сосудов.
• Наиболее частой мягкотканой опухолью детского возраста является рабдомиосаркома.
• Полное удаление кист щитовидно-подъязычного протока подразумевает удаление не только пальпируемой части железы, но также и всего остаточного щитовидно-язычного протока (вместе со средней порцией тела подъязычной кости и частью корня языка).
Читайте также:

