История болезни при остром миелобластном лейкозе
Диагноз: Острый миелобластный лейкоз, первая атака, острая фаза.
На момент осмотра больной предъявляет жалобы на общую слабость; снижение работоспособности; одышку в покое, геморрагии на нижних и верхних конечностях, снижение массы тела
Пациент считает себя больным с 20.11.14 года, когда сильно снизилась работоспособность, постоянное ощущение слабости, усталость даже после полноценного сна. Появились беспричинные синяки по телу, снижение веса на 5 кг .
Обратился к терапевту по месту жительства. После сдачи анализов был направлен в ВОКБ№1.
Больной в сознании, выражение лица осмысленное, речь ясная. Общее состояние больного: удовлетворительное. Тип телосложения: гиперстенический, рост 160, вес 81. Кожа и слизистые оболочки бледно-розового цвета. Гемморагии на руказ и ногах. Подкожная жировая клетчатка выражена умеренно, распространена равномерно. Осмотр зева: слизистые розового цвета, нормальной влажности,
гиперемии нет. Миндалины не увеличены, чистые. Шея правильной формы. Набухания и пульсации яремных вен нет. Отеков нет.
Сердечно-сосудистая система
Набухание шейных вен, расширение подкожных вен туловища и конечностей, а также видимая пульсация сонных и периферических артерий отсутствуют. Цианоза, периферических отёков нет.
При пальпации лучевых артерий пульс одинаковый на обеих руках, ритмичный, нормального напряжения, удовлетворительного наполнения, по величине большой, по форме – нормальный, ЧСС 76 уд/мин,
Сердечный толчок визуально не определяются. АД 130 /90 мм рт. ст.
При пальпации: верхушечный толчок не определяется
При аускультации: тоны сердца ясные, ритмичные. Патологические шумы не прослушиваются.
- Границы относительной тупости сердца:
Правая — на уровне 4 межреберья проходит по правому краю грудины
Левая — на уровне 5 межреберья на 1,5 см. кнутри от
левой срединно-ключичной линии
Верхняя — по левой окологрудинной линии на 3 ребре
- Границы абсолютной тупости сердца:
Правая — на уровне 4 межреберья проходит по левому
Левая — на уровне 5 межреберья на 2,0 см. кнутри от
левой срединно-ключичной линии
Верхняя — по левой окологрудинной линии на 4 ребре
Конфигурация сердца не изменена.
Дыхательная система
Осмотр и пальпация: Носовая перегородка не деформирована. Дыхание через нос свободное. Гортань нормальной формы, ощупывание безболезненно. Болей при глотании нет. Форма грудной клетки цилиндрическая. Правая и левая половины грудной клетки симметричны. Над — и подключичные ямки обозначены слабо, выражены одинаково справа и слева. Движение обеих половин грудной клетки синхронно. Вспомогательные дыхательные мышцы в дыхании не участвуют. Окружность грудной клетки на уровне нижних углов лопаток и IV-х ребер спереди: при спокойном дыхании — 89 см, при максимальном вдохе — 92 см, при максимальном выдохе — 86 см. Максимальная экскурсия грудной клетки — 6 см. Тип дыхания — преимущественно брюшной. Частота дыхания — 18 в минуту в покое. Ритм дыхания в покое правильный.
При пальпации грудной клетки – грудная клетка безболезненна. Голосовое дрожание не изменено, ощущается в симметричных участках грудной клетки с одинаковой силой. Грудная клетка эластичная.
- При сравнительной перкуссии над всей поверхностью лёгких определяется ясный лёгочный звук.
- При топографической перкуссии:
Нижняя граница легкого
При аускультации в легких везикулярное дыхание. Побочные дыхательные шумы не выслушиваются.
Пищеварительная система
Слизистая полости рта равномерной розовой окраски, язык обычной величины и формы, влажный, розовый, чистый, мягкое и твердое небо розовые, без пятен и налета, миндалины не увеличены. Живот округлый, обе половины симметричны, пупок умеренно втянут, кожа живота имеет нормальную окраску, Живот безболезненный. Свободная жидкость в брюшной полости не определяется. Признаков метеоризма, видимой перистальтики не обнаружено. Симптом Щеткина-Блюмберга отрицательный.
Кишечник. При поверхностной легкой пальпации болезненности нет. Все отделы кишечника расположены правильно, обычного диаметра, эластичные, стенка гладкая, ровная, подвижная, безболезненная, урчания нет.
Печень. Границы печени по Курлову 10, 9 и 8 см. При поверхностной пальпации печени болезненности не выявлено. При глубокой — на глубоком вдохе край печени выходит из-под края реберной дуги на 0.5 см. Симптомы Мюсси, Ортнера отрицательны.
Мочеполовая система
Поясничная область при осмотре не изменена. Болезненности в пояничной области не определяется. Почки в положениях лёжа на спине и стоя не пальпируются. Симптом Пастернацкого отрицательный. Цвет мочи желтый. Диурез не нарушен. При пальпации мочевой пузырь не выступает за верхний край лобка.
Эндокринная система
Вторичные половы признаки соответствуют возрасту. Щитовидная железа не увеличена, эластичная.
Система крови
Лимфоузлы не увеличены, при пальпации безболезненные. Селезенка не пальпируется, перкуторно определяется по средней подмышечной линии между IX и XI ребрами:
Продольный размер- 9 см
Поперечный размер- 4 см
Нервная система
Ориентирован во времени, месте, ситуации. Эйфории, бреда, галлюцинаций не отмечается. Сон не нарушен. Патологических рефлексов не выявлено. Изредка отмечается головная боль. Судороги и непроизвольные движения не наблюдаются, трофических нарушений и болезненности по ходу нервных стволов нет, обоняние и вкус не нарушены. Движение глазных яблок в полном объёме, зрение нормальное, форма зрачков правильная, мимическая мускулатура симметрична, оскала зубов нет. Со стороны слуха патологических изменений нет.
Результаты лабораторных исследований
Общий анализ крови
Бластные клетки 86
Заключение: анемия, значительная тромбоцитопения, выраженный лейкоцитоз.
Общий анализ мочи
Удельный вес: 1008
Лейкоциты: 0-2 в п/з
Иммунологическое исследование крови
Группа крови В(III)А
Рн принадлежность Rh (+) положительная
Биохимический анализ крови
Общий белок 79 ммоль/л
Билирубин общий: 14,5 ммоль/л (до 17, 0)
Билирубин прямой 4,5 ммоль/л (до 3,4)
Креатинин 109 мкмоль/л (44-100)
Лактатдегидрогеназа 134 Ед/л
Глюкоза крови 4,65 ммоль/л
Заключение: повышение прямого билирубина, креатинина
Анализ свертывающей системы крови
Протромбиновое время 17,6 сек. (11,3 — 18,5 сек)
Протромбиновый индекс 56% (90 — 100%)
Фибриноген 2,5 г/л (2 — 4 г/л)
Заключение: показатели свертывающей системы крови в пределах нормы
Цвет — бесцветная, прозрачная
Цитоз — 1 клетка
Реакция Панди — положительная
Исследование стернального пунктата
| Название клеток | Норма | Найдено | Заключение |
| Миелобласты | 0,25-6,4 | 83,1 | Костный мозг гиперклеточный. Бласты 83,1% ядерного состава (средних, и мелких размеров, с округлыми ядрами, нежный стуктурный хроматин). МПО положительный в 100% бластах. Лимфоциты 11,5% ядерного состава. Зернистый росток составляет 3,6%, красный и мегакариоцитарный ростки редуцированы. |
| Промиелоциты | 0,5-0,8 | — | |
| Миелоцит Н | 4,5-16,0 | 1,0 | |
| Юные | 0,9-21,6 | 0,3 | |
| Палочкоядерные Н | 14,0-33,0 | 0,5 | |
| Сегментоядерные Н | 13,0-27,0 | 1,8 | |
| Миелоциты Э | |||
| Юные Э | |||
| Палочкоядерные Э | 0,5-3,2 | — | |
| Сегментоядерные Э | |||
| Базофилы | |||
| Лимфоциты | 1,2-11,5 | 11,5 | |
| Моноциты | |||
| Плазматические клетки | 0,1-1,0 | 0,5 | |
| Ретикулярные клетки | |||
| Эритробласты | 0,5-6,0 | — | |
| Нормобластические базофилы | — | ||
| Мегалобласты |
При рентгеноскопии легкие: легочные поля прозрачные. Корни структурные, синусы свободные, диафрагма подвижная. Срединная тень не расширена.
Заключение: Синусовый ритм, ЧСС 71 в минуту, нормальное расположение ЭОС, нарушение внутрижелудочковой проводимости в системе правой ножки пучка Гиса.
Дифференциальная диагностика
| ПРИЗНАКИ | Миелолейкоз | Идиопатический миелофиброз | Истинная полицитемия |
| Возраст больных | Преимущественно до 50 лет | Преимущественно старще 50 лет | 50-60 лет, но может колебаться от 15 до 59 лет |
| Геморрагический синдром | Умеренно или значительно выражен (преимущественно в фазе акселерации и в терминальной фазе) | Обычно не выражен | Обычно не выражен |
| Плотность увеличенной селезенки | Умеренная | значительная | значительная |
| Декомпенсация клинического сотояния | Наступает быстро, через 2-3 года от начала заболевания. | Наступает медленно, через 5 лет от начала заболевания. | Наступает медленно, через 15 лет от начала заболевания. |
| R-графия трубчатых костей | Отсутствие изменений или диффузный или очаговый остеопороз | Уплотнение кортикального слоя, сужение костно-мозгового канала | Без патологии |
| Анемия | Появляется в развернутой стадии, быстро прогрессирует | Редко при переходе в терминальную стадию | Редко, практически никогда |
| Нормабластоз | При развитии вторичного фиброза | Рано в начальной стадии заболевания | |
| Число лейкоцитов | Гиперлейкоцитоз | N или умеренный лейкоцитоз (10-30) | Повышение лейкоцитов до уровня 9-15 |
| Лейкоцитарная формула | Выраженный нейтрофилез, сдвиг влево до промиелоцитов единичных бластов | Нейтрофилез, умеренное повышение числа эозинофилов и базофилов, бластный криз редко | Нейтрофилез, палочкоядерный сдвиг, миелобласты не обнаруживаются. Увеличение юазофилов, эозинофилов, моноцитов. Увеличение активности ЩФ. |
| Количество тромбоцитов | N или умеренный тромбоцитоз (до 500) в терминальной стадии тромбоцитопения | Тромбоцитоз более 500, редко тромбоцитопения. | Тромбоцитоз до 500-1000, фрагменты мегакариоцитов. |
| Миелограмма | Пунктат гиперклеточный, нормальное или пониженное коллличество мегакариоцитов, гиперплазия гранулоцитарного ростка с увеличением количествабластов, эритроидный росток сохращен. | Низкая клеточность, пунктат скудный, колличество мегакариоцитов повышено, преобладают зрелые или созревающие нейтрофильные ганулоциты, раздражение эритропоэза (у больных с гемолизом) | Гиперплазия всех трех ростков кроветворения спреобладанием эритроидного и мегакариоцитарного и значительным уменьшением за счет преимущественной гиперплазии красного ростка. |
| Цитогенетические признаки | Филадельфийская хромосома у 95% | Филадельфийская хромосома отсутствует | Филадельфийская хромосома отсутствует |
Формулировка окончательного диагноза
Лейкоз острый, атака первая ставится на основании:
-жалоб: на общую слабость, усталость, одышку в покое, беспричинные геморрагии по всему телу, потерю веса;
-анамнеза: считает себя больным с 20.11.14 г. когда впервые появились беспричинные геморрагии по всему телу, почувствовал сильную слабость, одышку, появилась субфебрильная температура, потеря в весе около 5 кг за месяц.
— лабораторных данных: в ОАК выраженный лейкоцитоз, анемия, тромбоцитопения.
Миелобластный вариант ставится на основании анализа стернального пунктата, по которому обнаружено 83,1% миелоцитарных бластов.
Лечение
Среди этапов лечения выделяются следующие:
- Индукция ремиссии. Начинается сразу после установления диагноза по программе, соответствующей варианту лейкоза и заключается в проведении курсовой цитостатической терапии по стандартизированным программам, составленным в соответствии с вариантом заболевания особенностями течения процесса. После купирования стадии медикаментозной гипоплазии в случае эффективного лечения развивается ремиссия острого лейкоза. Подтверждается ремиссия с помощью пункции красного костного мозга, люмбальной пункции и клинического осмотра.
При отсутствии эффекта после двух курсов ПХТ или через 4 недели лечения необходим переход на другую программу.
- Консолидация ремиссии-закрепление достигнутого противоопухолевого эффекта. Этот этап наиболее агрессивный и высокодозный в отношении цитостатических препаратов и проводится в период становления ремиссии. Задачей этого периода является по возможности полное уничтожение лейкозных клеток, оставшихся после индукции ремиссии, а также более выраженное сдерживающее влияние на дремлющую лейкозную клеточную субпопуляцию.
- Профилактика нейролейкоза-распространяется на все периоды лечения. В период индукции выполняется контрольно-диагностическая люмбальная пункция, а затем профилактическое введение цитостатических препаратов:
Основной период профилактики нейролейкоза осуществляется во время первой фазы, индукционного лечения, затем в течение первого года выполняются профилактические пункции 1 раз в месяц, в последующем 1 раз в 3 месяца на фоне поддерживающей терапии.
При лечение курируемого больного используются следующие препараты.
- Rp: Citozari-200,0mg.
D.S. в/в, 1 раз в день.
Механизм действия: относится к группе циклоспецифичных препаратов. Антипиримидиновый метаболит, блокирует синтез ДНК в результате нарушения превращения цитидина в деоксицитин.
- Rp: Sol. Cycloferoni 400,0 mg
D.S. в/м, 1 раз в день.
Циклоферон — это иммунокорректор (препарат, восстанавливающий защитные силы организма). Механизм его действия заключается в стимуляции выработки большого количества альфа и бета интерферона в органах и тканях, содержащих элементы лимфоидной ткани (лимфатические узлы, миндалины, слизистая оболочка тонкой кишки, печень, селезенка, дыхательные пути).
Кроме того, циклоферон стимулирует клетки костного мозга, вызывая активизацию клеточного иммунитета: повышенное образование гранулоцитов (лейкоцитов, которые защищают организм от внедрения бактерий и вирусов путем их уничтожения) и Тлимфоцитов. Эти свойства позволяют усиливать не только противовирусный, но и противобактериальный иммунитет.
Прогноз
Ближайший — благоприятный, в связи с адекватным ответом на проводимую терапию и положительную динамику.
Отдаленный — неблагоприятный, учитывая возможность перехода ремиссии заболевания в фазу рецидива и фазу бластного криза в любое время.
Назначение курсов цитостатиков: цитарабина (цитостатический препарат из группы антиметаболитов-аналогов пиримидина).
Курс цитозин-арабинозида (синтетический нуклеозид, антагонист пуринов и пиримидинов)
Дополнительные препараты – эторозид (ингибитор топоизомеразы II. Является полусинтетическим производным подофиллотоксина. Оказывает цитотоксическое действие за счет повреждения ДНК) и/или идарубицин (антрациклиновый антибиотик, цитостатический препарат, аналог даунорубицина )
Дата.Состояние больного.Назначения.28.02Жалобы на, жажду, слабость, Объективно: состояние больной удовлетворительное, сознание ясное. Кожные покровы обычной окраски, влажности; чистые. Слизистые розовые, влажные.
Острый миелобластный лейкоз, первая атака, острая фаза
Медицина, физкультура, здравоохранение
Другие рефераты по предмету
Кафедра факультетской терапии
Зав. каф. д.м.н. проф. Сайфутдинов Р.И.
Преподаватель: к.м.н. асс. Нагорнова К.А.
Острый миелобластный лейкоз, первая атака, острая фаза
студентка 408 группы
Оренбург 2012 г.
Образование: среднее, студент 3 курса автотранспортного колледжа
Профессия занимаемая должность: студент
Дата поступления: 18. 01. 2012 г. 1310
Диагноз, с которым направлен в клинику:
Диагноз при поступлении:
Клинический диагноз: Острый миелобластный лейкоз, первая атака, острая фаза
При поступлении: на внезапную общую слабость, усталость, одышку в покое, беспричинные геморрагии по всему телу, потерю веса.
На момент курации: жалоб нет
Считает себя больным с 13.01. 2012 г. когда впервые появились беспричинные синяки по всему телу, почувствовал сильную слабость, одышку, появилась субфебрильная температура, потеря в весе около 3-5 кг за месяц. Произошло кровоизлияние в левый глаз. Был направлен терапевтом в 1 городскую больницу, в глазное отделение, где были проведены анализы крови, и пациент был госпитализирован в гематологическое отделение областной больницы № 1 с лечебной целью.
Родился в городе Оренбурге. Вторым ребенком в семье. В умственном и физическом развитии от сверстников не отстает. В 7 лет пошел в школу. После окончания 9 классов поступил в автотранспортный колледж, Где и обучается в данное время на 3 курсе.
В 6 лет были удалены аденоиды.
Жилищно-коммунальные условия удовлетворительные, вредные привычки, аллергии, переливания крови, венерические заболевания отрицает. Наследственность отягощена по материнской линии, бабушка наблюдается у гематолога
V.Настоящее состояние больного
Состояние больного средней степени тяжести, сознание ясное, положение в постели активное, выражение лица обычное, телосложение нормостеническое. Масса тела - 66 кг, рост - 175 см.
Покровы тела: сыпь на предплечьях обоих рук, кровоизлияний, расчесов шелушений, ангиом, рубцов нет. Кожа бледная. Волосяной покров развит по мужскому типу. Ногти не изменены. Подкожно - жировая клетчатка не выражена.
Отеков нет, кожно-мышечная система развита соответственно возрасту. Локальная болезненность при поколачивании остистых отростков отсутствует. Плечевые, локтевые, коленные, голеностопные суставы внешне не изменены. Хруст при движении отсутствует, объем движений не ограничен. Температура тела 37,50С.
Система органов дыхания
Нос правильной формы, носовое дыхание свободное, гортань не увеличена, подвижна. Коническая грудная клетка. ЧДД 15 в минуту, ритм правильный, брюшной тип дыхания. Одышки в покое нет.
При пальпации грудная клетка эластична, голосовое дрожание на симметричных участках не изменено.
При сравнительной перкуссии ясный легочный звук. Ширина полей Кренига слева - 5 см, справа - 5 см.
Левое лёгкоеПравое лёгкоеОкологрудинная линия6 меж. реб.Окологрудинная линия4 меж. реб.Срединно-Ключичичная6 меж. реб.Срединно-Ключичичная6 меж. реб.Передняя подмышечная7 меж. реб.Передняя подмышечная7 меж. реб.Средняя подмышечная8 меж. реб.Средняя подмышечная8 меж. реб.Задняя подмышечная9 меж. реб.Задняя подмышечная9 меж. реб.Лопаточная линия10 меж. реб.Лопаточная линия10 меж. реб.Околопозвоночная л.ост. отр. 11 груд. позв.Околопозвоночная л.ост. отр. 11 груд. позв.
Подвижность нижнего легочного края: слева по среднеподмышечной - 7 см,
Справа по средне-подмышечной линии - 7 см.
При аускультации в легких выслушивается везикулярное дыхание. Хрипов, шума трения плевры нет.
Система органов кровообращения
Область сердца не изменена. Кожа бледная, эластичная высыпания на обоих плечах на наружной поверхности. Верхушечный толчок пальпируется в V межреберье по среднеключичной линии, ритмичный, средней силы.
Границы относительной сердечной тупости
СправаслеваII межреберьеправый край грудины1 см кнаружи от левого края грудиныIII межреберье1 см от правого края грудины кнаружи1, 5 см кнаружи от левого края грудиныIV межреберье2 см от правого края грудины кнаружи2 см кнаружи от левого края грудиныV межреберье0, 5 см кнаружи от среднеключичной линииГраницы абсолютной сердечной тупости
Верхняя - III межреберье
Левая - 1 см кнаружи от границы относительной тупости
Правая - левый край грудины
Ширина сосудистого пучка - 6 см. конфигурация сердца - аортальная
При аускультации тоны сердца ритмичные. Частота сердечных сокращений 75 ударов в минуту. Шумы сердца аускультативно не выслушиваются, частота пульса - 75 в минуту, ритм правильный, нормального напряжения и наполнения, симметричный, дефицита пульса нет. Артериальное давление - 130/80 мм.рт.ст.
Система органов пищеварения
Сухости, трещин, герпетических высыпаний губ нет. Слизистая оболочка внутренней поверхности губ и щек, твердого и мягкого неба влажная, розового цвета. Десны обычные, не кровоточат.
Язык влажный, обложен белым налетом. Миндалины обычного цвета, не выступают за дужки.
При осмотре форма живота округлая, симметричная, участвует в акте дыхания. При поверхностной пальпации живот мягкий, безболезненный; при глубокой, скользящей, методической пальпации по Образцову - Стрежеско пальпируется слепая кишка в виде тяжа длинной 4 см, сигмовидная кишка в виде безболезненного цилиндра. Остальные отделы кишечника не пальпируются. Печень при пальпации не увеличена, нижний край располагается по нижнему краю правой реберной дуги. Нижний край печени мягкий, безболезненный. Размеры печени по Курлову - 10-9-8 см.
При осмотре область поясницы не изменена. Почки не пальпируются, болезненности в области почек нет. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное, 3-5 раз (со слов больного).
Кровоизлияний, геморрагической сыпи на коже нет. Болезненность при постукивании по грудине и другим трубчатым костям отсутствует.
Селезенка не пальпируется. Границы при перкуссии: поперечник - 5 см., длинник - 7 см.
Волосяной покров развит по мужскому типу. Общее развитие соответствует возрасту и полу. Подкожно-жировая клетчатка развита плохо. Отеков, стрий нет. Щитовидная железа не пальпируется. Тремор рук, ног, языка отсутствует.
В пространстве и времени ориентируется. На контакт идет хорошо, но в состоянии подавленности. Сухожильные рефлексы не изменены. Менингиальные симптомы (ригидность затылочных мышц, симптом Кернига) отсутствуют. Отсутствие парезов и параличей. Речь не заторможена, сон спокойный.
VI.Лабораторные и инструментальные исследования
Онкогематологические заболевания (гемобластозы) — злокачественные опухоли, происходящие из клеток крови. К основным группам гемобластозов относятся острые лейкозы, миелодиспластические синдромы, хронические миелопролиферативные заболевания и лимфопролиферативные заболевания.
Острые лейкозы представляют собой отдельную нозологическую форму и никогда не трансформируются в хронические лейкозы.
Частота острых лейкозов в среднем составляет 4-5 случаев на 100 000 населения в год и приблизительно одинакова в различных регионах. На долю ОЛ приходится лишь 3% в структуре онкологической заболеваемости, однако значительно снижает общую выживаемость у лиц моложе 35 лет.
Выделяют два вида заболевания, которые различаются по течению, характеру проводимой химиотерапии и результатам лечения:
1) острый лимфобластный лейкоз (ОЛЛ), составляющий 80-90% в структуре лейкозов детей;
2) острые миелоидные лейкозы (ОМЛ), которые в 80% случаев развиваются у взрослых.
Средний возраст больных ОЛЛ составляет 10 лет, ОМЛ — 60-65 лет, однако обе формы острого лейкоза могут возникать в любом возрасте.
Заболеваемость острым миелобластным лейкозом составляет 2,5-3 случая на 100 000 населения в год, острым лимфобластным лейкозом — 1,5-2 случая на 100 000 населения в год.
Частота острого миелобластного лейкоза несколько выше у мужчин (1,5:1,0). Заболевание относительно редко встречается до 40-летнего возраста (1 случай на 100 000 населения), после чего начинает увеличиваться, достигая 15 на 100 000 у лиц 75 лет и старше. При ОЛЛ пик заболеваемости приходится на возрастную группу до 10 лет (это самая частая злокачественная опухоль у детей). В целом около 80% больных О Л составляют взрослые.
В связи с особенностями течения заболевания в различном возрасте выделяют две основные группы: острого лейкоза детей (до 15 лет) и острого лейкоза взрослых (старше 15 лет). Выделяется также третья группа — ОЛ пожилых (старше 60 лет), эффективность лечения которой существенно ниже из-за плохой переносимости интенсивной химиотерапии.
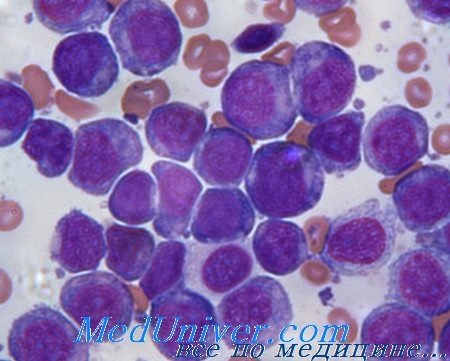
Мазок крови при остром лейкозе
В большинстве случаев этиологию заболевания установить невозможно. В связи с частым выявлением в опухолевых бластных клетках различных хромосомных изменений в качестве причин острых лейкозов предполагаются различные канцерогены.
Ионизирующая радиация как причина острого лейкоза. У лиц, переживших атомную бомбардировку Хиросимы и Нагасаки, отмечено 30-50-кратное увеличение частоты вторичных острых лейкозов (практически всегда — ОМЛ), причем наибольшее количество заболеваний возникло через 4-8 лет после воздействия ионизирующего излучения.
Повышенному риску развития острого миелобластного лейкоза (ОМЛ) способствует лучевая терапия и, особенно, комбинированное химиолучевое лечение. Лейкозогенное влияние малых доз ионизирующей радиации (диагностические рентгенологические или радионуклидные исследования) и электромагнитных полей не доказано.
Сигаретный дым содержит множество различных канцерогенов и поэтому является фактором риска развития острого лейкоза (ОЛ). У курящих больных старше 60 лет часто выявляются специфичные хромосомные нарушения, типичные для воздействия химических мутагенов. Предполагается, что не менее 20% случаев ОМЛ связано с курением.
Химическими соединениями со строго доказанными лейкозогенными свойствами являются бензол и цитостатические препараты. Бензол способствует развитию вторичных острых лейкозов при длительном производственном контакте.
Вторичные лейкозы — острые миелобластные лейкозы (ОМЛ), возникающие в различные сроки (чаще через 5-6 лет) после завершения химио- и/или лучевой терапии по поводу опухолевых или неопухолевых заболеваний. Среди цитостатических препаратов наибольшим лейкозогенным потенциалом обладают алкилирующие агенты и подофиллотоксины. Вероятность развития вторичного ОМЛ увеличивается у больных раком молочной железы и раком яичников, получавших алкилирующие агенты.
Среди алкилирующих агентов наименьшим лейкозогенным потенциалом обладает циклофосфамид. Применение подофиллотоксинов (этопозид и тенипозид) и алкилирующих агентов при остром лимфобластном лейкозе детей увеличивает частоту вторичного острого миелобластного лейкоза (ОМЛ).
Лечение подофиллотоксинами у взрослых и детей сопровождается повышенной частотой вторичного острого монобластного лейкоза с хромосомной аномалией llq23. Использование этопозида, доксорубицина увеличивает риск развития острого промиелоцитарного лейкоза (ОПЛ) с t(15;17).
Генетические заболевания как причина острого лейкоза. Некоторые генетические дефекты (синдром Дауна, анемия Фанкони, синдром Блюма, атаксия-телеангиэктазия) сопровождаются повышенным риском развития ОЛ. При синдроме Дауна наблюдается 20-кратное увеличение частоты ОЛ (у детей до 3 лет — мегакариобластного лейкоза, старше 3 лет — пре-В-ОЛЛ). У больных анемией Фанкони достоверно чаще развивается ОМЛ, при атаксии-телеангиэктазии — ОЛЛ и неходжкинские лимфомы.
Вирусы как причина острого лейкоза. Установлено, что Т-лимфотропный ретровирус человека (HTLV-1) имеет значение в возникновении Т-клеточной лейкемии/лимфомы взрослых. Роль онкогенных ретровирусов в развитии ОЛ человека не доказана. Вирус Эпштейна-Барр (ВЭБ) имеет значение в онкогенезе при В-ОЛЛ, эндемичных лимфомах Беркитта и лимфомах, ассоциированных с вирусом иммунодефицита человека.
Иммунологическая предрасположенность к развитию острого лейкоза не доказана, однако анализ различных цитогенетических вариантов острого миелобластного лейкоза (ОМЛ) позволил выявить ассоциацию между определенными локусами HLA и нарушениями кариотипа.
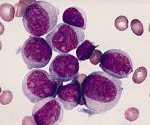
Острый миелоидный лейкоз – злокачественное заболевание системы крови, сопровождающееся неконтролируемым размножением измененных лейкоцитов, снижением количества эритроцитов, тромбоцитов и нормальных лейкоцитов. Проявляется повышенной склонностью к развитию инфекций, лихорадкой, быстрой утомляемостью, потерей веса, анемией, кровоточивостью, образованием петехий и гематом, болями в костях и суставах. Иногда выявляются изменения кожи и припухлость десен. Диагноз устанавливается на основании клинических симптомов и данных лабораторных исследований. Лечение – химиотерапия, трансплантация костного мозга.
МКБ-10
- Причины острого миелоидного лейкоза
- Классификация острого миелоидного лейкоза
- Симптомы острого миелоидного лейкоза
- Диагностика и лечение острого миелоидного лейкоза
- Прогноз острого миелоидного лейкоза
- Цены на лечение
Общие сведения
Острый миелоидный лейкоз (ОМЛ) – злокачественное поражение миелоидного ростка крови. Неконтролируемая пролиферация лейкозных клеток в костном мозге влечет за собой подавление остальных ростков крови. В результате количество нормальных клеток в периферической крови уменьшается, возникают анемия и тромбоцитопения. Острый миелоидный лейкоз является самым распространенным острым лейкозом у взрослых. Вероятность развития болезни резко увеличивается после 50 лет. Средний возраст пациентов составляет 63 года. Мужчины и женщины молодого и среднего возраста страдают одинаково часто. В старшей возрастной группе наблюдается преобладание лиц мужского пола. Прогноз зависит от вида острого миелоидного лейкоза, пятилетняя выживаемость колеблется от 15 до 70%. Лечение осуществляют специалисты в области онкологии и гематологии.

Причины острого миелоидного лейкоза
Непосредственной причиной развития ОМЛ являются различные хромосомные нарушения. В числе факторов риска, способствующих развитию таких нарушений, указывают неблагоприятную наследственность, ионизирующее излучение, контакт с некоторыми токсическими веществами, прием ряда лекарственных препаратов, курение и болезни крови. Вероятность возникновения острого миелоидного лейкоза увеличивается при синдроме Блума (низкий рост, высокий голос, характерные черты лица и разнообразные кожные проявления, в том числе гипо- или гиперпигментация, кожная сыпь, ихтиоз, гипертрихоз) и анемии Фанкони (низкий рост, дефекты пигментации, неврологические расстройства, аномалии скелета, сердца, почек и половых органов).
Острый миелоидный лейкоз достаточно часто развивается у больных с синдромом Дауна. Прослеживается также наследственная предрасположенность при отсутствии генетических заболеваний. При ОМЛ у близких родственников вероятность возникновения болезни повышается в 5 раз по сравнению со средними показателями по популяции. Самый высокий уровень корреляции выявляется у однояйцевых близнецов. Если острый миелоидный лейкоз диагностируется у одного близнеца, риск у второго составляет 25%. Одним из важнейших факторов, провоцирующих ОМЛ, являются заболевания крови. Хронический миелоидный лейкоз в 80% случаев трансформируется в острую форму болезни. Кроме того, ОМЛ нередко становится исходом миелодиспластического синдрома.
Ионизирующее излучение вызывает острые миелоидные лейкозы при превышении дозы 1 Гр. Заболеваемость увеличивается пропорционально дозе облучения. На практике имеет значение пребывание в зонах атомных взрывов и аварий на атомных электростанциях, работа с источниками излучения без соответствующих защитных средств и радиотерапия, применяемая при лечении некоторых онкологических заболеваний. Причиной развития острого миелоидного лейкоза при контакте с токсическими веществами является аплазия костного мозга в результате мутаций и поражения стволовых клеток. Доказано негативное влияние толуола и бензола. Обычно ОМЛ и другие острые лейкозы диагностируются спустя 1-5 лет после контакта с мутагеном.
В числе лекарственных средств, способных провоцировать острые миелоидные лейкозы, специалисты называют некоторые препараты для химиотерапии, в том числе ингибиторы ДНК-топоизомеразы II (тенипозид, этопозид, доксорубицин и другие антрациклины) и алкилирующие средства (тиофосфамид, эмбихин, циклофосфамид, хлорамбуцил, кармустин, бусульфан). ОМЛ также может возникать после приема хлорамфеникола, фенилбутазона и препаратов мышьяка. Доля лекарственных острых миелоидных лейкозов составляет 10-20% от общего количества случаев заболевания. Курение не только повышает вероятность развития ОМЛ, но и ухудшает прогноз. Средняя пятилетняя выживаемость и продолжительность полных ремиссий у курильщиков ниже, чем у некурящих.
Классификация острого миелоидного лейкоза по версии ВОЗ очень сложна и включает в себя несколько десятков разновидностей заболевания, разделенных на следующие группы:
- ОМЛ с типичными генетическими изменениями.
- ОМЛ с изменениями, обусловленными дисплазией.
- Вторичные острые миелоидные лейкозы, возникшие в результате лечения других заболеваний.
- Болезни с пролиферацией миелоидного ростка при синдроме Дауна.
- Миелоидная саркома.
- Бластная плазмацитоидная дендритноклеточная опухоль.
- Другие виды острого миелоидного лейкоза.
Тактика лечения, прогноз и продолжительность ремиссий при разных видах ОМЛ могут существенно различаться.
Симптомы острого миелоидного лейкоза
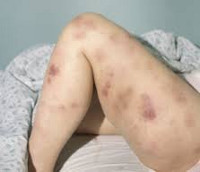
Клиническая картина включает в себя токсический, геморрагический, анемический синдромы и синдром инфекционных осложнений. На ранних стадиях проявления острого миелоидного лейкоза неспецифичны. Отмечается повышение температуры без признаков катарального воспаления, слабость, утомляемость, потеря веса и аппетита. При анемии присоединяются головокружения, обморочные состояния и бледность кожных покровов. При тромбоцитопении наблюдаются повышенная кровоточивость и петехиальные кровоизлияния. Возможно образование гематом при незначительных ушибах. При лейкопении возникают инфекционные осложнения: частые нагноения ран и царапин, упорные повторные воспаления носоглотки и т. д.
В отличие от острого лимфобластного лейкоза при остром миелоидном лейкозе отсутствуют выраженные изменения со стороны периферических лимфатических узлов. Лимфоузлы небольшие, подвижные, безболезненные. Иногда выявляется увеличение лимфатических узлов в шейно-надключичной области. Печень и селезенка в пределах нормы или незначительно увеличены. Характерны признаки поражения костно-суставного аппарата. Многие больные острым миелоидным лейкозом предъявляют жалобы на боли различной степени интенсивности в области позвоночника и нижних конечностей. Возможны ограничения движений и изменения походки.
В числе экстрамедуллярных проявлений острого миелоидного лейкоза – гингивит и экзофтальм. В отдельных случаях наблюдаются припухлость десен и увеличение небных миндалин в результате инфильтрации лейкозными клетками. При миелоидной саркоме (составляет около 10% от общего количества случаев острого миелоидного лейкоза) на коже пациентов появляются зеленоватые, реже – розовые, серые, белые или коричневые опухолевидные образования (хлоромы, кожные лейкемиды). Иногда при поражениях кожи обнаруживается паранеопластический синдром (синдром Свита), который проявляется воспалением кожных покровов вокруг лейкемидов.
В развитии острого миелоидного лейкоза выделяют пять периодов: начальный или доклинический, разгара, ремиссии, рецидива и терминальный. В начальном периоде острый миелоидный лейкоз протекает бессимптомно или проявляется неспецифической симптоматикой. В периоде разгара токсический синдром становится более выраженным, выявляются анемический, геморрагический и инфекционный синдромы. В период ремиссии проявления острого миелоидного лейкоза исчезают. Рецидивы протекают аналогично периоду разгара. Терминальный период сопровождается прогрессирующим ухудшением состояния больного и завершается летальным исходом.
Диагностика и лечение острого миелоидного лейкоза
Основой лечения острого миелоидного лейкоза является химиотерапия. Выделяют два этапа лечения: индукцию и консолидацию (постремиссионную терапию). На этапе индукции выполняют лечебные мероприятия, направленные на уменьшение количества лейкозных клеток и достижение состояния ремиссии. На этапе консолидации устраняют остаточные явления болезни и предотвращают рецидивы. Лечебную тактику определяют в зависимости от вида острого миелоидного лейкоза, общего состояния больного и некоторых других факторов.
Программы индукции позволяет добиться ремиссии у 50-70% пациентов с острым миелоидным лейкозом. Однако без дальнейшей консолидации у большинства больных наступает рецидив, поэтому второй этап лечения рассматривается, как обязательная часть терапии. План консолидационного лечения острого миелоидного лейкоза составляется индивидуально и включает в себя 3-5 курсов химиотерапии. При высоком риске рецидивирования и уже развившихся рецидивах показана трансплантация костного мозга. Другие методы лечения рецидивных ОМЛ пока находятся в стадии клинических испытаний.
Прогноз определятся разновидностью острого миелоидного лейкоза, возрастом больного, наличием или отсутствием миелодиспластического синдрома в анамнезе. Средняя пятилетняя выживаемость при разных формах ОМЛ колеблется от 15 до 70%, вероятность развития рецидивов – от 33 до 78%. У пожилых людей прогноз хуже, чем у молодых, что объясняется наличием сопутствующих соматических заболеваний, являющихся противопоказанием для проведения интенсивной химиотерапии. При миелодиспластическом синдроме прогноз хуже, чем при первичном остром миелоидном лейкозе и ОМЛ, возникшем на фоне фармакотерапии по поводу других онкологических заболеваний.
Читайте также:

