Опухоль на почке и болит печень

В структуре онкологических заболеваний рак почки занимает 10 место, но следует учитывать, что в последние годы отмечено трехкратное увеличение количества пациентов, страдающих от злокачественных образований в почках.
Мужчины заболевают чаще, чем женщины, что, видимо, объясняется распространением курения среди мужской части населения и более вредными условиями труда. Особенно тревожит тот факт, что лечение рака почки все чаще требуется молодым людям, хотя ранее данное заболевание поражало в основном лиц пожилого возраста.
Самая распространенная форма болезни – почечно-клеточный рак. На него приходится более 40% зарегистрированных случаев. Намного реже встречаются образования в почечной лоханке и мочеточнике (по 20%). Саркомы (мезенхимальные образования) составляют не более 10% от числа зарегистрированных случаев.
Факторы риска
Рак почки у мужчин намного чаще встречается, чем у женщин. Данный вид онкологии встречается в основном после 55 лет. Причины рака почки точно не известны, но существуют факторы, которые способны вызвать развитие онкологического процесса в почках:
- ожирение;
- возраст после 50 лет;
- курение;
- гипертония;
- бесконтрольный прием гормональных средств, диуретиков, анальгетиков;
- длительное воздействие химических токсинов (работа на резино-каучуковых, бумажных, ткацких производствах, а также работа с нефтепродуктами, солями тяжелых металлов, красителями);
- вирусная инфекция;
- поликистоз почек, нефросклероз;
- употребление жирной пищи;
- сахарный диабет;
- хроническая почечная недостаточность;
- травмы почек;
- наследственная предрасположенность (у ближайших родственников имеется онкология почек);
- диализ.
У курящих людей сильно (в 2 раза) увеличивается вероятность развития онкологического процесса в почках, а также в легких, гортани, желудке, мочевого пузыря.
Классификация
Морфологические варианты неоплазии крайне вариабельны, что объясняет наличие нескольких гистологических классификаций. Согласно гистологической классификации, принятой ВОЗ, к основным видам злокачественных опухолей почки относят:
- Почечноклеточные опухоли (светлоклеточную карциному, тубулярную карциному, медуллярную карциному, папиллярную карциному, зернисто-клеточную карциному и др.)
- Нефробластические опухоли (нефробластому или опухоль Вильмса)
- Мезенхимальные опухоли (лейомиосаркому, ангиосаркому, рабдомиосаркому, фиброзную гистиоцитому)
- Нейроэндокринные опухоли (карциноид, нейробластому)
- Герминогенные опухоли (хориокарциному)
Международная TNM-классификация 1997 г. является общей для различных видов рака почки (T — размер первичной опухоли; N – распространенность на лимфатические узлы; M – метастазы в органы-мишени).
- T1 – опухолевый узел менее 7 см, локализация ограничена почкой
- Т1a – размер опухолевого узла до 4 см
- Т1b – размер опухолевого узла от 4 до 7 см
- T2 – опухолевый узел более 7 см, локализация ограничена почкой
- Т3 – опухолевый узел прорастает в околопочечную клетчатку, надпочечник, вены, однако инвазия ограничена фасцией Герота
- Т3а – инвазия паранефральной клетчатки или надпочечника в границах фасции Герота
- Т3b – прорастание почечной или нижней полой вены ниже диафрагмы
- T3c – прорастание нижней полой вены выше диафрагмы
- Т4 – распространение опухоли за пределы почечной капсулы с поражением прилегающих структур и органов-мишеней.
По наличию/отсутствию метастатических узлов принято различать стадии: N0 (признаки поражения лимфоузлов отсутствуют), N1 (выявляется метастаз в единичном регионарном лимфоузле), N2 (выявляются метастазы в нескольких регионарных лимфоузлах). По наличию/отсутствию отдаленных метастазов различают следующие стадии: М0 (отдаленные метастазы в органах мишенях не выявляются), М1 (обнаруживаются отдаленные метастазы, как правило, в легких, печени или костях).
Метастазирование — это распространение опухоли по кровеносным или лимфатическим сосудам. Опухоли, как и всему живому в организме, требуется питание, обеспечиваемое сосудами. Вот в эти сосуды и попадают 1-2 клетки из основной опухоли, которые распространяются на различные органы. Для рака почки характерно метастазирование в кости и легкие, а также в печень, надпочечники и головной мозг. Метастаз рака почки, как и основная опухоль, нарушает функцию органа, где развивается.
Например, метастаз рака почки в легкие вызывает упорный кашель, метастаз в кости — страшные, изнуряющие боли, от которых помогают только сильнодействующие наркотические препараты. К сожалению, часть пациентов, обративших к врачу, уже имеют метастазы в отдаленные органы. Это резко ухудшает прогноз течения заболевания, так как приходится бороться не с одной опухолью, а, по сути, с опухолями в нескольких органах.

Симптомы рака почек
Для ранних стадий рака почки достаточно характерно бессимптомное течение. Одними из ранних проявлений рака почек могут являться боль в процессе мочеиспускания и почечные колики. Поскольку забрюшинное пространство трудно пропальпировать, зачастую первые клинические признаки выявляются на поздних стадиях, когда новообразование уже имеет солидные размеры.
Важнейшие признаки рака почек:
- болевой синдром (появляется при прорастании в близлежащие ткани или при закупорке мочеточника);
- гематурия (кровь и кровяные сгустки в моче);
- пальпируемая патологическое образование в области поясницы;
- повышение АД (причиной гипертензии является сдавление мочеточника или магистральных сосудов, а также продуцирование ренина опухолью);
- гипергидроз (повышенная потливость);
- отеки ног;
- нарушение функциональной активности печени (печеночная недостаточность);
- лихорадочная реакция;
- варикоцеле (варикоз вен семенного канатика является следствием обтурации или сдавления опухолью нижней полой вены).
Тупая боль позволяет предполагать растяжение капсулы, а острая часто свидетельствует о кровотечении в области почечной лоханки.
Неспецифические клинические признаки:
- анемия (малокровие);
- общая слабость и быстрая утомляемость;
- потеря аппетита;
- уменьшение веса или кахексия (истощение).
Данные симптомы являются общими для всех разновидностей онкологических заболеваний.
Одной из специфических особенностей рака почек является то, что опухоль нередко приводит к повышению уровня секреции ряда биологически активных соединений (в т. ч. гормонов и витамина D).
Симптоматика исчезает после радикальной операции, но появляется вновь при рецидиве.
Диагностика рака почки
В диагностике рака почки применяют следующие методы:
- Ультразвуковое исследование почек (УЗИ)
- Рентгенологическое исследование с применением контрастирующих препаратов — внутривенная урография
- Компьютерная томография
- Магнитно-резонансная томография (МРТ)
- Окончательный диагноз любого рака ставится только на основании гистологического исследования образца опухоли (биопсия) или опухоли целиком.
Распространение и внедрение в клиническую практику высокотехнологичных методов диагностики опухолей (ультрасонография, мультиспиральная компьютерная и магнитно-резонансная томография) привели к росту выявляемости инцидентального почечно-клеточного рака (инцидентальные опухоли почек — опухоли, не проявившие себя клинически и обнаруженные случайно в ходе диспансеризации или обследования по поводу других заболеваний). Если в 1970-е годы такие опухоли выявлялись менее чем в 10 % случаев, то на рубеже XX—XXI вв. они составляли почти 60 % от всех случаев выявления рака почки.
Выявляемость рака почки на ранних стадиях заболевания продолжает желать лучшего. Так, в 2012 году в России 21,5 % больных обратилось в онкологические учреждения уже при наличии отдалённых метастазов, и ещё 20,1 % имели исходно III стадию заболевания. С учётом того, что примерно у 50 % пациентов, перенёсших радикальную нефрэктомию на ранней (М0) стадии заболевания, впоследствии возникают метастазы, необходимость в противоопухолевой лекарственной терапии рано или поздно возникает более чем у половины больных.
Хирургические операции
Частичную нефрэктомию почки проводят при ограничении опухоли верхней или нижней ее частями, или при наличии у пациентов только одной функционирующей почки.
Радикальную (полную) нефрэктомию почки выполняют вместе с надпочечником с применением общего наркоза. При необходимости удаляют окружающую ткань вместе с соседними лимфатическими узлами. Операцию проводят посредством большой лапаротомии или 4-5 меньшими разрезами (лапароскопической радикальной нефрэктомией), чтобы врач смог увидеть свои манипуляции в полости брюшины с помощью лапароскопа. На нем есть источник света и объектив, воспроизводящий на мониторе изображение. Через отверстия вставляют инструмент, чтобы отделить почки от структур, что их окружают. При увеличении одного из разрезов врачом удаляется почка. Этот метод оперативного лечения ускоряет выздоровление после реабилитации.
После проведения нефрэктомии возможны осложнения:
- возникает кровотечение, пневмоторакс (воздух вне легких – в грудине), грыжа, инфекция;
- отказывает оставшаяся почка;
- повреждаются окружающие органы: селезенка, поджелудочная железа, толстый или тонкий кишечник, а также кровеносные сосуды (полая вена, аорта).
Больные с наличием тяжелой болезни сердца могут не перенести операцию на почке, поэтому используют артериальную эмболизацию в области паха: введение катетера в артерию, поставляющую кровь к патологической почке. Небольшую желатиновую губку вставляют в катетер для отключения кровоснабжения. При этом будет разрушаться опухоль и сама почка. Затем ее удаляют, если пациент сможет перенести операцию.
Регресс после операции может составить 0,5%. Выживаемость в течение 5 лет – до 40%.
Химиотерапия при раке почки
При раке почек больным в большинстве случаев назначается химиотерапия.
Пациент по определённой схеме должен принимать специальные препараты. При проникновении в кровь больного особые медикаменты начинают оказывать воздействие на организм. Химиотерапия приносит положительный эффект только в совокупности с другими лечебными методиками. Её основное предназначение заключается в воздействии не только на злокачественные новообразования, но и на метастазы, которые могут поразить любой внутренний орган больного.
Врачи очень осторожно подходят к выбору медицинских препаратов, которыми будет проводиться пациенту курс химиотерапии. Они стараются выбирать те лекарственные средства, которые способны максимально продлить жизнь, замедляя скорость деления раковых клеток.
На сегодняшний день наиболее эффективными препаратами для проведения химиотерапии являются:
- Нексавар – способен полностью прекратить образование новых кровеносных сосудов злокачественного новообразования, которые обеспечивают ему питание. Данный препарат назначают даже больным, находящимся на 4 стадии развития рака почек;
- Сутент – способен заблокировать кровеносные сосуды, обеспечивающие питание злокачественному новообразованию. Данный препарат назначается курсами, каждый из которых длится не более 4-х недель;
- Ингибитор – оказывает пагубное воздействие непосредственно на злокачественное новообразование. Во время приёма этого медицинского препарата рядом расположенные с опухолью ткани не повреждаются. Больные очень хорошо переносят курс химиотерапии с этим медикаментом.
Это терапия, проводимая при лечении рака почки, для увеличения сопротивляемости организма к раковым клеткам.
Используется на последних стадиях рака. Существуют случаи регресса рака почки у больных с метастазами. Иммунотерапию могут прекратить вследствие большого количества побочных эффектов. К ним относятся: тошнота, рвота, лихорадка, снижение веса, снижение аппетита, головные и мышечные боли, усталость.

8-сантиметровая карцинома, расположенная у нижнего полюса почки.
При любом онкологическом заболевании, а особенно при раке почки, пациент должен правильно питаться. Врачи настоятельно рекомендуют больным придерживаться диетического питания.
Необходимо полностью исключить следующие продукты:
- копчёности;
- маринады и соления;
- газированные напитки;
- кофе и крепкий чай;
- кондитерские изделия, особенно с кремом;
- рыбные и мясные консервы;
- фасоль, горох, нут и другие виды бобовых;
- мясные и рыбные бульоны;
- сосиски и колбасы;
- сало и жирное мясо и т. д.
Больной раком почки должен полностью отказаться от употребления алкоголя и алкоголесодержащих напитков.
В ежедневном рационе пациента, имеющего злокачественное новообразование должны присутствовать следующие продукты:
- крупы;
- молочные и кисломолочные продукты;
- куриные и перепелиные яйца;
- пророщенные злаки;
- растительная пища;
- фрукты и т. д.
В ограниченных количествах следует употреблять следующие продукты:
- нежирное мясо (отварное);
- нежирная рыба (отварная);
- сливочное масло;
- сливки;
- соль и специи и т. д.
Ежедневный рацион больного (состоящий из 4-6 приёмов пищи), в совокупности, не должен превышать 3 кг. Объём выпиваемой жидкости необходимо сократить до 1л, чтобы не давать большую нагрузку на почки.
Профилактика
К сожалению, от онкозаболеваний (почек в том числе) не застрахован никто. Но можно и поберечь свой организм. Соблюдайте простые правила:
- постарайтесь жить без никотина;
- следите за весом. Это важно не только для внешности, но и для здоровья;
- питайтесь правильно и полюбите фрукты с овощами;
- вовремя лечите все доброкачественные новообразования почек;
- не забывайте проходить медосмотр и обследование всего организма регулярно;
- просто повышайте защитные функции организма и собственный иммунитет.
Рак почки вполне излечим. Более того, выживаемость при правильном лечении у этого недуга достаточно высокая. Это значит, что вы и ваши близкие обязаны бороться с этим недугом.
Прогноз для жизни
Прогноз в случае рака почки определяется стадией заболевания.
На 1 стадии полностью излечиваются 90 % больных., в то время как при диагностике заболевания на 4 стадии прогноз неблагоприятный, тяжело добиться даже однолетней выживаемости.
Прогноз после удаления рака остается часто неутешительным, а выживаемость составляет не более 70%, при этом около половины пациентов имеют высокий риск возникновения местного рецидива, зачастую весьма злокачественного по своему течению. Большинству больных после радикального лечения рака почки устанавливается группа инвалидности, что связано с потерей органа и возможным нарушением привычного образа жизни и трудоспособности в последующем.

- Опухоли почки
- Метастазы рака почки
- Как часто и у кого встречается рак почки?
- Диагностика опухолей почек
- Лечение рака почки на разных стадиях
- Цены в Европейской онкологической клинике на лечение рака почки
Опухоли почки
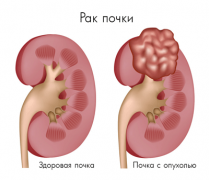
Второй характеристикой опухоли почки, как впрочем и большинства других опухолей, является потеря спецификации клетки – так как клетка быстро делится, она просто не успевает специализироваться. Таким образом, опухоль почки в первом приближении можно характеризовать, как массу клеток, бесконтрольно делящихся и потерявших способность к специализации. Чем меньше специализирована клетка опухоли для выполнения своей функции, чем быстрее она делится и чем больше его способность к распространению по кровеносным и лимфатическим сосудам, тем опухоль злокачественнее.
Почти 90 % опухолей почки злокачественны. Оставшиеся 10 процентов приходятся на ангиомиолипомы и другие, гораздо более редкие доброкачественные опухоли почки. Между тем, даже доброкачественные опухоли почки вполне могут быть опасны для здоровья. Например – ангиомиолипома может повредить сосуды почки, вызывая кровотечение. Что же касается злокачественных опухолей или рака почки, то тут мы сталкиваемся с повреждением функционирующей почечной ткани, ее сосудов и кровотечением, с метастазированием в кости, легкие, головной мозг и, соответственно, нестерпимыми болями.
Метастазы рака почки
Метастазирование — это распространение опухоли по кровеносным или лимфатическим сосудам. Опухоли, как и всему живому в организме, требуется питание, обеспечиваемое сосудами. Вот в эти сосуды и попадают 1-2 клетки из основной опухоли, которые распространяются на различные органы. Для рака почки характерно метастазирование в кости и легкие, а также в печень, надпочечники и головной мозг.
рака почки, как и основная опухоль, нарушает функцию органа, где развивается. Например, метастаз рака почки в легкие вызывает упорный кашель, метастаз в кости — страшные, изнуряющие боли, от которых помогают только сильнодействующие наркотические препараты. К сожалению, часть пациентов, обративших к врачу, уже имеют отдаленные метастазы в тех или иных органах. Это резко ухудшает прогноз течения заболевания, так как приходится бороться не с одной опухолью, а, по сути, с опухолями множеством опухолей в нескольких органах.
Как часто и у кого встречается рак почки?
Диагностика опухолей почек
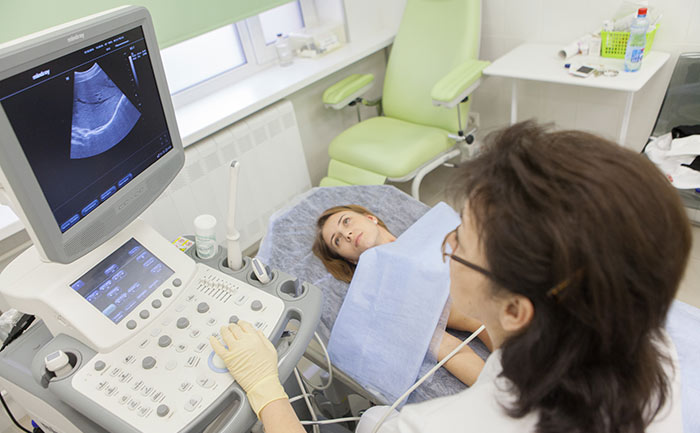
При подозрении на рак почки пациенту назначают общий анализ мочи, общий и биохимический анализы крови.
Один из наиболее информативных методов диагностики рака почки – компьютерная томография. Она помогает оценить размер, форму и локализацию злокачественного новообразования, обнаружить очаги в лимфатических узлах и других анатомических структурах за пределами почек. Исследование нередко дополняют внутривенным контрастированием. Введение контраста противопоказано при нарушении функции почек.
Магнитно-резонансную томографию применяют реже, чем КТ. Она показана, когда пациенту нельзя проводить компьютерную томографию с контрастом, если имеется подозрение на прорастание опухоли в нижнюю полую вену или другие крупные сосуды, для обнаружения метастатических очагов в головном и спинном мозге.

Ангиография – рентгенография с контрастирование сосудов, почки. Она помогает в диагностике заболевания и планировании хирургического лечения.
Позитронно-эмиссионная томография помогает обнаружить вторичные очаги рака в различных частях тела. Суть метода в том, что в организм пациента вводят вещество, которое обладает слабой радиоактивностью и накапливается в опухолевых клетках. Затем выполняют снимки с помощью специального аппарата, и на них опухолевые очаги хорошо видны.
В отличие от других онкологических заболеваний, биопсия при раке почки проводится редко. Обычно результатов других исследований хватает для того, чтобы принять решение о необходимости хирургического вмешательства. Уже после операции удаленную опухоль направляют в лабораторию, чтобы подтвердить диагноз. Биопсию проводят, если другие исследования не позволяют разобраться, показана ли операция. В случаях, когда хирургическое вмешательство противопоказано, исследование опухолевой ткани помогает определиться с тактикой лечения.
В медицине нет категоричных, стопроцентных ответов. Какова цель операции по удалению рака почки? Удалить опухоль? Удалить почку с подлежащими структурами? Удалить только первичный очаг опухоли, а потом бороться с метастазами теми или иными способами? Перенесет ли пациент операцию, каково его общее состояние? Какую именно операцию выбрать для конкретного больного? На эти вопросы должен ответить онкоуролог, перед тем, как предложить хирургическое, консервативное или комбинированное лечение. В основном, это зависит от стадии рака почки, расположения опухоли, наличия метастазов в лимфатические узлы и общего состояния здоровья пациента.

Это зависит главным образом от стадии, на которой была диагностирована опухоль, и начато лечение. Пятилетняя выживаемость (процент пациентов, оставшихся в живых спустя 5 лет) наиболее высока для I стадии и составляет 81%. На II и III стадиях она, соответственно, составляет 74 и 53%. При IV стадии — 8%.
Стадия рака почки зависит от размеров и расположения опухоли. Так, рак почки первой стадии — это опухоль меньше 7 см, не выходящая за пределы почки. Рак почки второй стадии — это опухоль меньше 10 см, также не выходящая за пределы почки. А вот рак почки третьей стадии — это уже опухоль любых размеров, ограниченная почкой, либо повреждающая надпочечник, почечную вену, но имеющую метастаз в ближайших лимфатических узлах. Рак почки четвертой стадии может быть любых размеров, однако при этой стадии опухоль либо выходит за пределы почечной фасции, либо имеются больше одного метастаза в ближайших лимфатических узлах, либо имеются метастазы в легкие, кости, печень или головной мозг.
Стадию рака почки определяют в соответствии с международной классификацией TNM. Рядом с каждой из трех букв аббревиатуры указывают индекс, описывающий характеристики первичной опухоли (T), поражение регионарных лимфатических узлов (N), наличие отдаленных метастазов (M):
T1 – опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр не более 4 см (T1a) или 4–7 см (T1b).
T2 - опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр 7–10 см (T2a) или более 10 см (T1b).
T3 – злокачественное новообразование распространяется на почечную вену и ее ветви, на надпочечник на одноименной стороне, паранефральную клетчатку, не прорастая фасцию Героты (T3a), на нижнюю полую вену ниже (T3b) или выше (T3c) диафрагмы или врастает в стенку вены.
T4 – опухоль распространяется за пределы фасции Героты.
N0 – опухолевые очаги в регионарных лимфоузлах отсутствуют.
N1 – обнаруживается опухолевый очаг в одном лимфоузле.
N2 – обнаруживаются опухолевые очаги в двух и более регионарных лимфоузлах.
M0 – отдаленных метастазов нет.
M1 – отдаленные метастазы присутствуют.
В зависимости от значений T, N и M, выделяют четыре стадии рака почки:
- Стадия I: опухоль в почке не более 7 см (T1), лимфоузлы не поражены, отдаленных метастазов нет.
- Стадия II: первичная опухоль более 7 см (T2), отсутствуют очаги поражения в лимфатических узлах и отдаленные метастазы.
- Стадия III: злокачественная опухоль распространяется на соседние структуры (T3) и/или поражен один регионарный лимфатический узел (N1).
Стадия IV: опухоль распространяется на соседние структуры (T4), либо поражено 2 и более регионарных лимфоузла (N2), либо обнаружены отдаленные метастазы (M1).
Опухоль почки размером 2 см может быть расположена вблизи почечных сосудов и ее удаление технически может быть невозможным. Однако данные литературы указывают, что если нет метастазов в лимфатические узлы и отдаленные органы, то опухоль почки до 7 см можно удалять с сохранением почки, что, безусловно, лучше полного удаления почки и инвалидизации пациента.
Лечение рака почки на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.

В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.
Самый явный признак возникновения и прогрессирования рака печени – боль. Она возникает у 99% пациентов, снижая при этом качество жизни, а порой и ее продолжительность. Тянущая, острая боль в правом подреберье не остается без внимания, когда иные симптомы могут не доставлять пациенту существенного дискомфорта и порой остаются незамеченными.
Раковая опухоль растет, увеличивается в размерах и тем самым сдавливает расположенные вблизи соседние органы. Это приводит к нарушению их нормального функционирования. Также болевые ощущения возникают, когда происходит растяжение капсулы печени. Это происходит из-за увеличения размеров окноопухоли. В капсуле печени находится огромное количество нервных окончаний, которые посылают в головной мозг пациента сигнал о неких изменениях в органе. Болевые ощущения зависят о места локализации злокачественного очага и размеров пораженного участка органа. Также болевой синдром усиливается при развивающемся нарушении тканей, как самой печени, так и других пораженных органов.
Обезболивающие препараты при раке печени
Как уже известно, на ранних стадиях онкологического процесса наиболее эффективным методом лечения считается хирургическое вмешательство, так как полное удаление злокачественного очага дает пациенту шанс на выздоровление. Несмотря на это после проведения операции болевой синдром у пациента сохраняется на протяжении длительного времени. Возникновение боли может быть спонтанным и с течением времени она не проходит, а наоборот усиливается вплоть до нестерпимой.
Терпеть приступы боли не стоит, так как они угнетают общее состояние человека и влияют на:
- артериальное давление — как правило, повышает его;
- обмен веществ (метаболизм);
- психическое поведение человека.
Обезболивающие средства при раке печени
Можно ли купировать боль при раке печени обезболивающими препаратами, которые продаются в аптеке и не требуют рецепта для их приобретения? Да, на ранних стадиях данные препараты способны купировать боль, но не в полной мере. С определенным периодом времени боль будет усиливаться, и придется прибегнуть к сильнодействующим обезболивающим препаратам — наркотическим анальгетикам.
Обычные обезболивающие препараты при раке печени назначают довольно часто, это происходит как дополнение к лечению либо от безвыходности. Но в этих препаратах есть противопоказание – это язвенные болезни, эрозивный гастрит и наличие иных раневых поверхностей ЖКТ. Из этого следует, что после 7 дневного курса препаратами от рака печени у больного может начать развиваться мощное смертельное кровотечение, или перфорация язвы, что в обоих случаях приводит к тяжелым последствиям. Во избежание этих осложнений необходимо параллельно с обезболивающими таблетками применять лекарственные средства прикрывающие желудок — например, Омез. В настоящее время идет разработка новых обезболивающих лекарств при раке печени, главным достоинством которых будет снижение побочных эффектов.
Применение обезболивающих препаратов при раке печени
При разных стадиях болевого синдрома применяются разные группы препаратов.
Лекарства могут быть:
- ненаркотическими — анальгетики;
- наркотическими – опиаты (препаратов группы морфина и других).
Стоит отметить, для качественного результата, обезболивающие препараты при раке стоит принимать по определенной схеме:
- ненаркотические с адъювантными, поддерживающими средствами;
- легкие опиаты в тандеме с ненаркотическими и поддерживающими препаратами;
- сильные опиаты (морфин и аналоги) в сочетании с ненаркотическими и адъювантными средствами.
При правильном подборе дозировок достигается положительный эффект, облегчающий страдания пациента. Уместным считается в/в и в/м введение препаратов, при которых эффект достигается быстрее нежели при применении таблеток. Боль, которая преследует онкобольного принято разделять на слабую, среднюю и сильную.
В соответствии с этим критерием и подбираются обезболивающие при раке: ненаркотические и наркотические препараты.
Все без исключения обезболивающие при раке комбинируют с адъювантами, которые включают в себя стабилизирующие компоненты, поддерживающие организм онкологического больного и способные усилить эффект основных лекарств
Как убрать боль?
Обезболивание при раке печени играет важную роль, как в процессе самого лечения, так и в процессе восстановления после него.
При диагностировании онкообразования на 3 и 4 стадии, когда проведение операции невозможно, лечение носит паллиативных характер и направлено на снижение болевых ощущений и максимальную адаптацию пациента к нормальной жизни. Доказано, что пациенты, которые принимают в достаточном количестве обезболивающие препараты при раке печени, живут дольше по сравнению с пациентами, отказавшимися по каким либо причинам принимать данные лекарства. Также боль купируется во время прохождения лечения рака печени, при котором раковые клетки гибнут или замедляется их рост.
Существует 3 способа введения обезболивающих лекарств:
- аналгезия, контролируемая пациентом;
- обезболивающие инъекции;
- эпидуральная анестезия.
Обезболивающие препараты необходимо принимать регулярно в одно и то самое время. Это необходимо для полного купирования болевых ощущений. Таким образом, в крови будет постоянно удерживаться их уровень, и боль не будет усиливаться. Прием медикаментов следует начинать с легких и постепенно переходить на сильные. Обязательно применение вспомогательных средств, которые способны усилить эффект, и ослабить проявление побочных явлений. В противном же случае придётся увеличивать дозировку препарата.
Необходимо учесть тот факт, что не все препараты помогают пациентам в одинаковой мере. Одним помогает препарат, а другим нет. Поэтому при отсутствии купирования боли необходимо сообщить своему лечащему врачу, что бы он сменил препарат на другой.
Ненаркотические обезболивающие средства
Данные обезболивающие препараты при раке способны на ранней стадии без выраженных побочных эффектов справиться с болью и купировать ее. Ненаркотическим препаратам подвластно подавлять факторы, влияющие на появление боли. Но стоит отметить, что при усилении болевого синдрома они не смогут помочь, даже при увеличении дозировки, а только усилят побочный эффект на организм.
Медикаменты ненаркотической группы подразделяются на:
- Легкие ненаркотические препараты. Применяются на начальной стадии заболевания при отсутствии ярко выраженного болевого синдрома.
Рекомендуют принимать: Парацетамола, Аспирина, Седалгина, Пенталгина, Феназона, Панадол, Нурофен, Мига и др.
- Сильные ненаркотические средства. Назначает их только доктор и в том случае, когда состояние больного ухудшается, а боль становится нестерпимой.
Рекомендуют принимать: Мелоксикама, Теноксикама, Пироксикама, Индометацина, Диклофенака,М етиндола, Интебана, Метамизола, Фенилбутазона, Напросина, Бруфена, Вольтарена.
Наркотическая группа обезболивающих средств
Когда обезболивающие ненаркотические препараты не помогают в бой идут наркотические препараты. Назначают их в очень крайних случаях, так как их применение наносит вред организму, как на физиологическом, так и на психологическом уровне. Начинать принимать наркотические препараты необходимо с самых слабых, и прием таких препаратов необходимо осуществлять под четким контролем лечащего врача или иного медицинского работника и в медучреждении.
Опиаты – это группа средств, применение которых возможно на всех стадиях онкологии печени. Данные средства способны купировать самые сильные боли.
Медикаменты наркотической группы подразделяются на:
- Легкие опиаты: Оксикодон, Трамадол, Дионин, Трамал, Кодеин, Дигидрокодеин, Гидрокодон. Препараты выпускаются в таблетированной, капсулированной и инъекционной формах. Могут также встречаться капли и свечи. Быстрого эффекта достигают посредством в/в и в/м введения инъекции. Средняя дозировка от 50 до 100 мг с интервалом в 4-6 часов.
- Сильные опиаты: Фентанил, Бупренорфин, Просидол, Норфин, Дюрогезик, MST-Continus, Морфий, Морфин. При применении сильнодействующих наркотических средств возникает зависимость, поэтому для купирования постоянных болей необходимо постоянное применение препаратов данной группы с увеличением дозировки.
Все без исключения наркотикосодержащие средства отпускаются исключительно по рецепту врача, их использование строго контролируется и учитывается. После использования препарата необходимо предоставлять использованные ампулы в медучреждение.
Поскольку ненаркотические обезболивающие назначаются при любом виде онкологии, то наркотические препараты применяют исходя из вида рака.
Адъювантные средства
В группу адъювантных (вспомогательных) препаратов, которые оказывают огромное значение во время применения обезболивающих средств, входит множество препаратов различного направления.
Применяются: кортикостероиды;
- антидепрессанты;
- успокоительные препараты;
- противосудорожные;
- антигистаминные;
- противовоспалительные;
- жаропонижающие.
Они усиливают эффект, снижают риск возникновения побочных эффектов от применения сильных обезболивающих средств при раке печени.
Медикаментозные препараты применяемые в лечении рака печени

Для лечения токсического воздействия, которое оказывает данная болезнь, врачи обычно прописывают Гептрал.
Сам Гептрал представляет собой препарат, который следит за уровнем желчи в печени и выводит оттуда различные токсины, помогает при этом ее восстановлению.
В составе данного препарата присутствует такое вещество, как адеметионин. У человека, который не болеет раком, это вещество организм вырабатывает самостоятельно. При этом вырабатываются очень важные вещества такие как: таурин, цистеин, глутатион, которые необходимы для окислительно-восстановительных реакций, происходящих в организме каждого человека.
У человека, перенесшего сеансы химиотерапии, этот компонент перестает вырабатываться, или же он вырабатывается в совсем маленьком количестве, которого не хватит для данных процессов. Именно поэтому могут происходить дополнительные повреждения в организме.
Данный препарат разрешен и имеет все лицензии только в ветеринарии. Если происходит лечение рака печени препаратом АСД, то весь риск пациент берет на себя, поскольку тут нет лицензии от Минздрава, и вообще нет никаких гарантий, что он поможет, так как на людях не испытывался.
Вообще, про это лекарство ходит очень много легенд, что оно обладает волшебными свойствами, и что мать политика Берии вылечилась от данного недуга именно благодаря ему.
Средство изготавливают из мясокостной муки, оно имеет несколько фракций. Стимулятор АСД 2 при раке печени принимают внутрь. Внешний вид – это жидкая масса, по цвету напоминает черный чай, и имеет ужасный запах.
Некоторые источники выделяют следующие положительные качества данного препарата:
- является очень мощным адаптогеном, который по составу довольно сильно похож с клеткой, поэтому она его не отвергает;
- способствует поддержанию на нормальном уровне гормонального фона и контролирует работу периферической нервной системы;
- принимает участие во всех обменных процессах в организме;
- обеспечивает поддержание необходимой жизнедеятельности;
- возраст и расположение опухоли не влияет на данный препарат, поскольку он способен остановить распространение болезни и боль;
- имеет свойства иммуномодулятора.
При применении данное вещество скапливается в организме, поэтому стоит внимательно относиться к нему. Если по правилам приема доза дошла до предельной, то следует постепенно отказаться от приема этого препарата. Бывает такое, что при употреблении его начинается развиваться ощущение отвращения, в этой ситуации необходимо сделать перерыв, чтобы организм смог очиститься от веществ. Происходит это потому, что организм полностью перенасытился этим лекарством.
Лечат рак печени при помощи фракции АСД 2 по следующей схеме:
- 1 день – в 30-40 мл чая добавляют 3 капли и выпивают утром натощак;
- 2 день – 5 капель на 30-40 мл чая, принимать также;
- 3 день – 7 капель в 30-40 мл чая, прием такой же;
- 4 день – 9 капель в 30-40 мл чая, принимать также;
- 5 день – 11 капель в 30-40 мл чая, прием такой же;
- 6 день – 13 капель в 30-40 мл чая, принимать также;
- 7 день – прекратить прием препарата, понаблюдать за своим самочувствием.
Затем по этой же инструкции средство принимают еще 3 недели, а на 5 неделе делают перерыв. После отдыха повторяют месячный курс, но уже первый день начинают не с 3 капель, а с 5, причем в последующие дни прибавляют еще 2. Затем снова отдых, а потом снова месячный курс.
При приеме необходимо следить за состоянием организма, если появляются какие-либо болезненные ощущения, препарат стоит немедленно прекратить.
На более поздних стадиях рака печени используют не общую методику, а добавляют в 100 мл воды 5 капель и пьют 2 раза в день.
Важно! Лечение АСД начинают только с одобрения врача.
Этот препарат очень аккуратно применяют при заболеваниях почек, слишком много принимать недопустимо, поскольку может начаться более сильное распространение болезни.
Также при применении АСД запрещено в пищу употреблять различные виды мяса крупного рогатого скота. Можно применять различные бульоны на овощах и курятину.
Читайте также:

