Опухоль на ноге ниже колена у ребенка
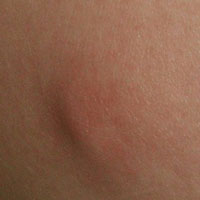
Уплотнения в виде шариков под кожей на ноге – симптом, с которым может столкнуться каждый из нас в любое время, и в любом возрасте. Причин такой аномалии существует огромное множество, и большинство из них тесно связано с патологическими процессами, протекающими в организме.
Иногда фактором, предрасполагающим к появлению подобного новообразования, является изменение гормонального фона. Не во всех случаях оно опасно, особенно если шишечка появилась на ноге у подростка. Но если такое уплотнение долго не проходит, болит или увеличивается в размерах, то это уже тревожный знак. При таких обстоятельствах нужно врачебное вмешательство, пока ситуация не усугубилась возникновением осложнений.
Основные причины шишек на ногах
Твердая шишка на ноге под кожей может образоваться спонтанно. Но в большинстве случаев этот процесс занимает немало времени, и начинается с появления маленького круглого образования. Оно далеко не всегда заметно для глаза, поэтому пациент вполне может в течение длительного времени попросту его не замечать.
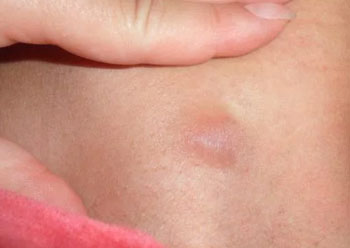
Каковы причины формирования шишек на ногах под кожей на голени, или в другом участке нижней конечности? Мы рассмотрим самые распространенные провоцирующие факторы, с которыми может столкнуться каждый из нас.
Уплотнение на ноге может появляться по причине:
- патологических и физиологических гормональных колебаний/нарушений,
- неблагоприятной наследственности,
- варикозного расширения вен,
- тромбофлебита,
- поперечного плоскостопия.
Это еще далеко не все причины, по которым может появиться шишка на подъеме на ноге. Далее мы будем рассматривать все возможные провоцирующие факторы по отдельности.
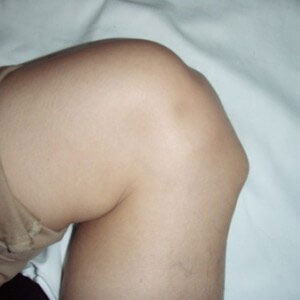
Шишка на голени может стать следствием недавно перенесенной травмы. Это может быть растяжение или разрыв связок, сильный ушиб, перелом кости, вывих или подвывих сустава.
Если проблема действительно в этом, то необходимо незамедлительно обратиться за помощью к травматологу. В противном случае последствия будут самыми серьезными.
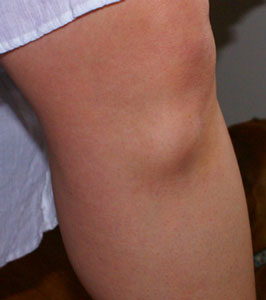
Шишки на ногах под кожей образуются не только после травм, но также при воспалительно-дегенеративных заболеваниях связок, суставов, костей и мышц. Опираясь на это, рассмотрим самые частые болезни, которые могут спровоцировать появление выпуклостей на нижних конечностях. Это:
Это те причины, почему на ногах появляются подкожные шишки, которые связаны с нарушением работы суставов нижних конечностей. Но есть и ряд других факторов, которые с опорно-двигательным аппаратом не имеют совершенно никакой связи. О них тоже необходимо знать, чтобы уберечься от возможных последствий.
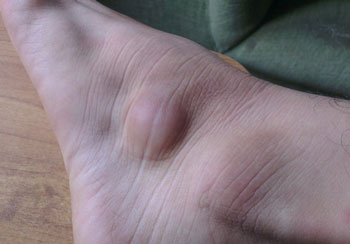
Образование под кожей в виде шарика, или шишка на поверхности кожи телесного либо красного цвета – это те наросты, которые встречаются в хирургической и дерматологической практике чаще всего. Остановимся детальнее на их причинах.
Важно! Подкожную шишку на бедре, голени, колене или ступне, как и атерому, ни в коем случае нельзя ни прокалывать, ни давить! Это может быть крайне опасно, и последствия не заставят себя долго ждать. Причем, одним воспалительным процессом они могут и не ограничиться.
Диагностика и терапевтические мероприятия
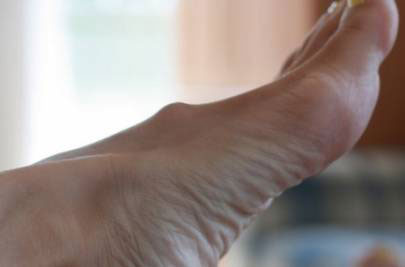
Диагностикой уплотнения на ноге под кожей с покраснением могут заниматься разные медицинские специалисты:
- Ортопед и ревматолог. К врачам этих профилей необходимо обращаться в том случае, если болезненная шишка стала следствием суставных патологий.
- Травматолог. Если на ноге появилась шишка, которая болит, и она является следствием ушибов, падений или других повреждений, то помощь в такой ситуации окажет врач-травматолог.
- Дерматолог. К этому специалисту рекомендуется обращаться при наличии гемангиом на теле.
- Хирург. К врачу-хирургу пациент может обратиться при наличии гемангиом, атеромы или жировика на теле, поскольку такие новообразования лечатся, как правило, хирургическим путем.
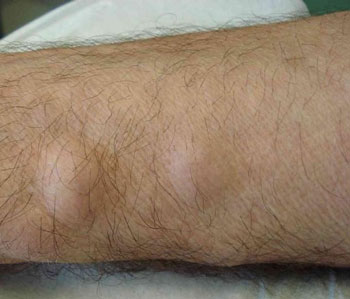
Во время обследования врач должен собрать полный анамнез заболевания. Важное диагностическое значение имеют симптомы в виде:
- суставной боли,
- отечности кожи в больном месте,
- нарушения подвижности конечности,
- образования гнойных очагов,
- отечности ноги,
- уплотнения кожи в пораженном участке,
- гипертермии,
- признаков общей интоксикации организма,
- гиперемии и повышенной температуры кожи в проблемной зоне.
Далее осуществляется физикальный осмотр, после чего пациенту могут быть назначены:
- МРТ или КТ пораженной конечности,
- анализ крови на наличие воспалительных процессов (при таковых повышаются, прежде всего, показатели СОЭ и лейкоцитов),
- рентгенография нижних конечностей,
- бактериологическое исследование содержимого шишки (если таковое имеется).
Только после получения полной картины заболевания врач сможет поставить точный диагноз, и назначить адекватное лечение бугорка под кожей.
Лечение новообразований на ногах зависит от того, что именно стало их причиной. Вкратце рассмотрим основные методы терапии.
- Суставные патологии лечатся при помощи приема нестероидных противовоспалительных препаратов. Если твердый маленький шарик под кожей стал следствием артроза, то пациенту могут вводиться внутрисуставные медикаменты – хондропротекторы, те же НПВП и пр. При подагре лечение более сложное и затяжное. Фармакотерапия при такой патологии проводится лишь для устранения симптомов. Сами же узлы могут быть удалены хирургическим способом, но и это не дает полной гарантии на отсутствие рецидивов.
- Мягкая шишка на щиколотке, сформированная из жировых тканей (жировик), тоже лечится исключительно при помощи операции. Она может проводиться как под местным, так и под общим наркозом. Таким же в большинстве случаев является и принцип лечения атером, остеопороза и остеосклероза.
- Бурсит лечится при помощи медикаментов – НПВП, а при необходимости, и антибиотиков или антимикотиков. Если жидкость продолжает накапливаться, проводится пункция с последующим отсасыванием патологического экссудата.
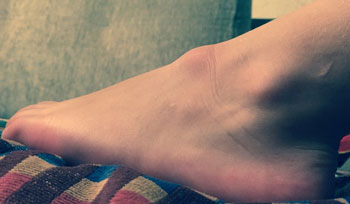
Иногда шишка на пятке снизу под кожей является банальной мозолью, пяточной шпорой или бородавкой. Такие дефекты устраняются при помощи лекарств или аппаратных методик.
Таким образом, если на ляшке появилась шишка под кожей, не нужно самостоятельно искать этому причину. Следует незамедлительно обратиться к врачу, и все дальнейшие шаги предпринимать только под его контролем.

- Описание
- Причины возникновения
- Симптомы и признаки
- Как проводится диагностика?
- Лечение
Гигромы – доброкачественные опухоли, которые довольно часто встречаются у взрослых. Чаще всего они появляются у женщин в возрасте от 25 лет и старше. Но вот в детском и подростковом возрасте они встречаются не так часто и считаются, скорее, исключением, чем правилом. Однако родители, столкнувшиеся с образованием такой опухоли у ребенка, хотят знать, каковы причины и прогнозы, а также каким может быть лечение.

Описание
Гигрома нередко называется синовинальной кистой или ганглионом. Несмотря на страшное название, навевающее на родителей ужас, по своей сути опасной такая опухоль не считается. Она не перерождается в злокачественную, а в большинстве случаев и лечения никакого не требует.
По своей структуре ганглион – это опухолевидное образование, скопление серозной жидкости со слизью или фибрином в области сухожилия, сустава. Оно не болит, и не должно причинять неудобств, если не брать в расчет эстетику.
Неудобства начинаются в том случае, когда это водянистое образование располагается неподалеку от нервов. Рост гигромы может привести к сдавливанию нерва и к боли или нарушению чувствительности.
Содержимое гигромы похоже на светлое или желтоватое желе. В зависимости от точного места расположения синовинальные кисты могут быть и жесткими, почти как хрящи, и мягкими и эластичными.
Гигрома у детей может быть расположена в разных местах. Чаще всего встречается киста лучезапястного сустава. Она появляется на руке, обычно на тыльной части кисти, сбоку или у запястья.


Синовинальная киста хорошо заметна в том случае, если она находится над связкой. Если же она расположена под ней, то образование может обрисовываться при сильном сгибании. На ладони гигромы появляются очень редко.
На тыльной и ладонной стороне пальцев также могут появиться такие образования. Как правило, на пальце опухоль выбирает место в основании последней фаланги или в пространстве между фалангами. Опухоли на пальце со стороны ладони обычно более крупные и болезненные.
Гигромы на ладонях сходны с твердыми хрящевыми образованиями. Они различимы и высоко выступают над поверхностью. Пока рука ребенка не задействована в тяжелой нагрузке на ладони, болей почти не бывает.
Не исключено появление синовинальной кисты на ноге, при этом наиболее часто образование появляется на стопе. Гигрома стопы подразумевает и опухоли тыльной стороны пальцев. Также распространены гигромы на голеностопе. Опухоли голеностопного сустава могут быть довольно болезненными.
Значительно реже у детей проявляются ганглионы на голове, на локтевом суставе, а у новорожденного – на ключице и шее. Также не самыми распространенными считаются гигромы на пятке, под коленкой, сзади коленного сустава и ниже – под коленом в подколенной ямке.


Нечастой, но самой опасной, можно считать гигрому головного мозга, которая называется субдуральной. Ее рост может спровоцировать довольно существенные последствия, и такие прогрессирующие образования обязательно должны быть удалены нейрохирургом.
Причины возникновения
Медицине и науке на сегодняшний день не слишком понятно, откуда и почему берутся гигромы. Есть предположения, что они могут наследоваться, а это означает, что ребенок может просто унаследовать если и не саму доброкачественную опухоль, то предрасположенность к ее возникновению в любом возрасте.
Травматологи обратили внимание, что примерно в трети всех случаев перед появлением желеобразной опухоли-кисты ребенок получает травму. Необязательно, что это должен быть перелом или вывих – достаточно простого ушиба. Есть также предположение, что повторные травмы существенно повышают вероятность развития синовинальной кисты. Некоторые детские ортопеды являются сторонниками теории, согласно которой гигрома развивается при постоянной сильной физической нагрузке.
Если говорить об опухоли мозга, то обычно она является следствием черепно-мозговой или родовой травмы. Хотя и тут довольно много неизученного, не очевидного и непонятного. Например, есть предположение, что причастной к образованию кист может быть экология, а также питание и индивидуальные особенности обмена веществ.
В теории развиться опухоль может в любом месте человеческого тела, где есть соединительная ткань. Иными словами, врач не удивится, обнаружив гигрому на ключице или шее, но он обязательно скажет о том, что это редкий случай. Чаще всего образуются такие кисты на конечностях.
Капсула кисты всегда состоит из соединительной ткани. Часть клеток этой ткани – сама капсула, другая ее часть начинает вырабатывать жидкостную среду, которая и наполняет постепенно капсулу.

Этот процесс мало изучен, но совершенно точно известно, что прервать столь аномальное поведение соединительной ткани в этом участке довольно сложно. Именно по этой причине консервативное лечение обычно не дает нужного эффекта, а после оперативного лечения или удаления гигрома часто со временем снова возвращается.
Достаточно оставить всего несколько клеток аномальной соединительной ткани, и опухоль появится опять.
Симптомы и признаки
На самой начальной стадии в области сустава или в месте прикрепления к нему сухожилия появляется небольшая отечность, которая почти сразу становится заметной. В большинстве случаев у детей встречаются одиночные гигромы, но порой может образоваться одновременно или последовательно и несколько кист.
На ощупь они могут быть и мягкими, и довольно твердыми. Но и в том, и в другом случае очертания образования четкие. Они не выглядят как отеки – скорее, как шишечка с не измененным или почти не измененным цветом кожи на вершине или поверхности. Реже встречается локальное покраснение и шелушение кожи.
Кожа над кистой может свободно двигаться и смещаться, а вот сама капсула почти неподвижна, так как она прочно крепится к нижележащим тканям.
Если надавить на гигрому пальцем, ребенок пожалуется на боль. Болезненность зависит от размеров и места расположения, приближения или удаленности от нервных окончаний. В некоторых случаях киста практически не болит, а иногда наблюдается слабая ноющая, почти постоянная боль, которая заметно усиливается после физической нагрузки.
У каждого третьего ребенка ганглион не имеет никаких симптомов.

Размер образования – величина не постоянная. Она может в покое уменьшиться, а после нагрузки – визуально увеличиться.
Может наблюдаться медленный постепенный рост или довольно быстрое увеличение. Чаще всего ганглион не превышает 3 см в диаметре, реже встречаются образования большего размера, диаметр которых достигает 5-6 см.
Самостоятельно ганглион не проходит – он не может вскрыться, лопнуть, рассосаться, регрессировать. Но и в раковую опухоль он никогда не превращается, поэтому и считается доброкачественным, а прогнозы врачей всегда благоприятные.
Что касается мозговой гигромы, то ее симптомы напоминают гематому в области мозговой оболочки. Ребенок может потерять сознание, его тошнит, ухудшаются зрение и слух, нарушается речь, у малыша появляются проблемы с координацией движений, могут быть судороги. Прогнозы неоднозначны и во многом зависят от того, какой оказалась степень компрессии головного мозга, насколько быстро ребенку была оказана помощь.


Как проводится диагностика?
Определение гигромы не вызывает затруднений у специалистов. Чтобы исключить возможные костные и суставные патологии, которые внешне могут быть похожими, врач рекомендует рентгенографическое исследование. Если сомнения остаются, проводится ультразвуковое сканирование.
На УЗИ хорошо видна структура капсулы – врач без труда определяет, чем она наполнена, однородно ли это наполнение.
Если сомнения остаются, проводится МРТ или делается пункция кисты, чтобы точно установить ее наполнение. Очень важно установить, есть ли поблизости важные кровеносные сосуды.

Лечение
Существует два подхода к лечению гигром у детей. Первый – это консервативный, второй – хирургический.
Ранее гигромы лечили давлением – фактически ее просто пытались раздавить, вызвать разрыв капсулы. Нужно ли говорить, что метод был болезненным и бесполезным, так как оставшиеся внутри патологические клетки соединительной ткани образовывали новую капсулу, порой больше прежней. Гигрома прокалывалась, внутрь ее вводились энзимы. Прописывались лечебные грязи и массаж, повязки с мазями.
Современные методы лечения недалеко ушли от прежних: многие врачи продолжают их практиковать, несмотря на очевидную бесполезность всех этих мер. По этой причине в консервативном лечении необходимости нет, если киста небольших размеров присутствует и не растет, не доставляет никаких неудобств, например, находится на пальчике или ладони грудничка или ребенка старшего возраста.
В тех случаях, когда гигрома начинает мешать нормальной жизнедеятельности, необходимо ее хирургическое лечение. Правда, прежде чем лечить, врачи обязательно предупреждают родителей, что в 20% случаев опухоль вернется снова. Для операции есть определенные основания, например, ее проводят только в том случае, если ребенок испытывает боль при движении или болевые ощущения в состоянии покоя, сустав оказывается ограниченным в движении, скованным, или опухоль сильно заметна и уродует внешний вид. Также рекомендуется хирургическое вмешательство в том случае, если опухоль быстро растет.
Если опухоль не затрагивает нервов, является небольшой, ее можно удалить в поликлинике. Рекомендуется госпитализировать пациента, ведь не исключено, что операция может оказаться сложнее, чем предполагалось, и придется открывать сустав или место врастания сухожилия.

Операции проводятся под местным наркозом детям старшего возраста. Малышам могут дать общий наркоз, поскольку сложно гарантировать, что ребенок будет вести себя спокойно в процессе операции.
Сегодня нередко проводятся эндоскопические операции, при которых делается небольшой разрез, при этом ткани меньше травмируются, а восстановление после вмешательства протекает существенно быстрее.
Применять народные средства при детской гигроме нет необходимости. Если опухоль не нуждается в том, чтобы лечить ребенка начал хирург, то от примочек и компрессов пользы не будет.
Самолечение к тому же может представлять опасность для жизни и здоровья малыша – так считает известный педиатр и телеведущий Евгений Комаровский. Доктор уверен, что лечение гигромы у ребенка в 7 месяцев, в год и даже в полтора года – это пустая трата времени. Если опухоль не мешает, следует оставить ее в покое. Но если мешает, то стоит согласиться на операцию.
В первом случае нужно внимательно наблюдать за поведением опухоли, посещать доктора и дважды в год делать УЗИ для установления темпов ее роста, увеличения размеров, если они будут иметь место.
Достаточно часто гигромы уменьшаются или исчезают по мере взросления. Особенно это касается периода полового созревания, когда у ребенка меняется гормональный фон.

медицинский обозреватель, специалист по психосоматике, мама 4х детей
Отек ноги ниже колена и голеностопа весьма привычная проблема в пенсионном возрасте. Если вы заметили такой симптом у себя, не стоит преждевременно ставить диагноз. Для начала необходимо выяснить причины такой патологии.
Чаще всего припухлость ног сигнализирует о скоплении лимфы в нижней части конечности. Также сильно отекают ноги ниже колен из-за застоя крови и отложения лишних жиров. В любом случае назначить дальнейшее лечение можно только после посещения специализированного врача.
Почему отекают ноги
Если отекает правая нога от колена до стопы нужно обратить внимание на собственное здоровье. Такой симптом появляется как первый тревожный сигнал и предупреждает о развитии сердечно-сосудистых заболеваний.
Бытует мнение, что отеки образуются из-за чрезмерного употребления жидкости или в связи с малоподвижным образом жизни. Однако если опухло под коленом спереди или сзади больному нужно пройти детальное обследование. Такая патология может предупреждать о развитии воспалений не только в сердечно-сосудистой системе, но и формировании недуга в почках, печени, сосудах.
Сдавливание подвздошных вен может стать причиной многих опасных заболеваний, поэтому только своевременная диагностика позволит выявить болезнь и предугадать развитие осложнений.
Обратите внимание на фото опухоли на ноге ниже колена.
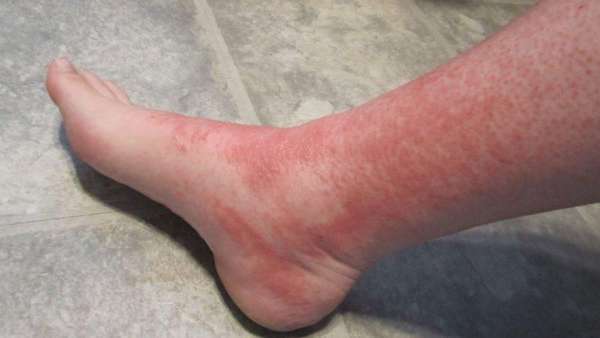
При обнаружении опухоли под коленом, что это может быть гадать не стоит. При осмотре патологии в кабинете врача возможно диагностирование правожелудочковой недостаточности. Для такого заболевания характерно образование следующих симптомов:
- одышка,
- снижение возможности выполнения физических нагрузок,
- трудность при подъеме по лестнице,
- плохое самочувствие при длительных прогулках,
- слабость и вялость,
- быстрая утомляемость,
- кислородное голодание тканей,
- плохое кровообращение,
- отечность голеней,
- изменение цвета кожного покрова,
- жалобы на тесноту,
- образование следов от носков и обуви.
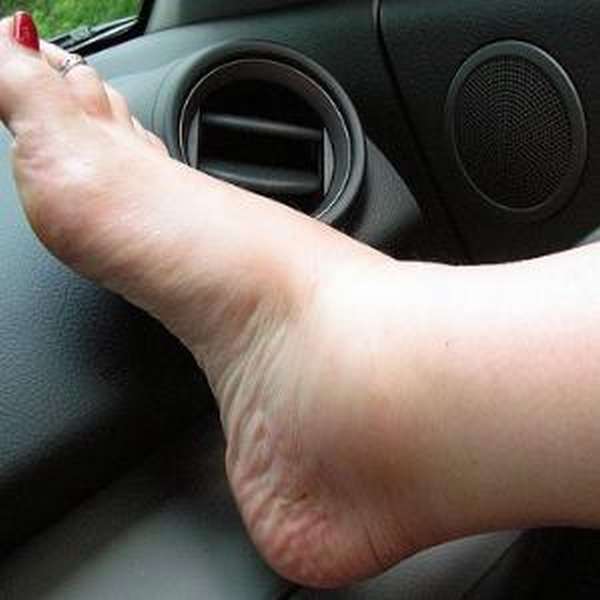
Причина образования правожелудочковой недостаточности кроется в нарушении работы сократительной области желудочков.
Такая патология развивается из-за плохого кровоснабжения тканей и органов.
В связи с активацией симпатоадреналовой системы, в венулах и артериолах сужается просвет, что в дальнейшем вызывает увеличение числа сердечных сокращений.
Как результат, у пациента повышается кровяное давление и снижается почечный кровоток. В связи с этим в организме происходит задержка натрия и жидкости, которые наполняют сосуды.
Увеличенная проницаемость свидетельствует о снижении синтеза белка. Отечность при таком процессе развивается медленно, но максимально выражена в конце дня. При этом кардиогенные отеки распространяются снизу вверх.
При отсутствии вышеперечисленных симптомов и диагноза, у больного возникает вопрос, почему отекает правая нога ниже колена? Иногда отечность сигнализирует о развитии сердечной астмы. При этом пациент не может совершать длительные прогулки, подниматься по лестнице, носить обувь на каблуках. Такие отеки развиваются довольно быстро и распространяются сверху вниз.
Часто пациенты жалуются на холодную кожу, образование следов от застежки обуви. При пальпации ноги на коже остается выемка.
При длительном сидении у больного может появиться отек на поясничном отделе.
При нарушении работы левой части желудка отеки обретают распространенный характер, вследствие чего брюшная полость наполняется жидкостью.
Также для левожелудочковой недостаточности возможно образование одышки. Вследствие повышенного наполнения капилляров, больной жалуется на тяжелые приступы. Преимущественно они появляются в ночное время и сопровождаются сильными хрипами и свистящим дыханием. Также патология вызывает сильный кашель и цианоз лица.
Причины отечности ног ниже колена в утреннее время кроются в почечных отеках. Для такой болезни характерно образование следующих симптомов:
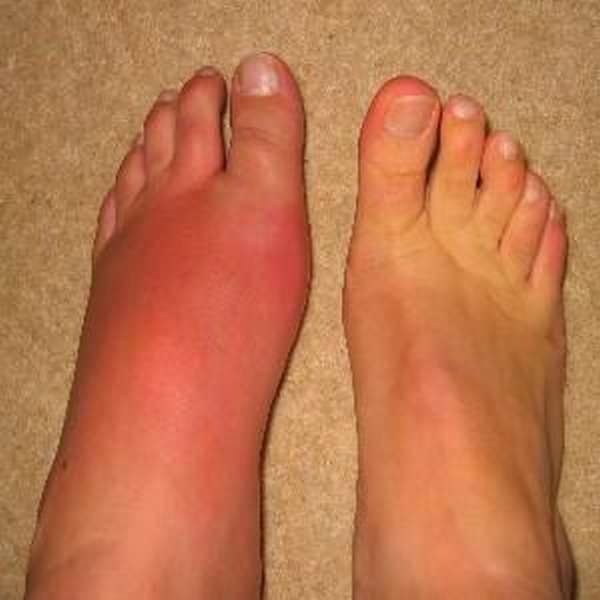
припухлость лица,
Отечность может локализоваться не только в области колен. Эта особенность отличает данное заболевание от многих других. Также больные жалуются на повышение кровяного давления и значительное ухудшение самочувствия.
Такую патологию связывают с токсико-иммунным поражением клубочков почек. Из-за снижения скорости фильтрации и сильной задержки жидкости в организме, кровяной объем значительно увеличивается. Вследствие этого растет увеличение проницаемости сосудов и снижение онкотического давления в крови.
Жидкость под коленом сзади может скапливаться из-за варикозной болезни. Для такого заболевания характерно покраснение кожного покрова и шелушение в области вен. Болезнь сопровождается ноющей болью, быстрой потерей сил, тяжестью в ногах.
При тяжелой стадии воспаления возможно образование трофических изменений кожи, в том числе дерматита, язвы, гиперпигментация. При обращении к доктору еще на визуальном осмотре диагностируют образование венозных рисунков, отечности и расширения вен.
При этом отеки не симметричны и носят разный характер. В зависимости от степени воспаления образуется ряд дополнительных симптомов:
- одышка,
- вялость и усталость,
- кашель,
- отечность на лице,
- лихорадка,
- повышение температуры тела.
Выраженность клинической картины – это первый сигнал для обращения к квалифицированному врачу.
Не всегда отечность сигнализирует о начале воспаления выше описанных заболеваний. Если колено опухло и болит, стоит пройти обследование с помощью электрических полей. Иногда хронизация симптомов свидетельствует о начале развития следующих недугов:
- флеботромбоз,
- венозная недостаточность,
- артриты,
- системные заболевания,
- геморрагический васкулит Шенлейна,
- гемофилия,
- чрезмерное употребление алкоголем,
- частое употребление соленой пищи,
- задержка жидкости,
- частые перегревания организма,
- повышенная нагрузка на стопу,
- частая и длительная ходьба,
- неудобная обувь,
- повышение давления в венах,
- малоподвижный образ жизни,
- физиологические отеки при физической работе,
- лишний вес,
- беременность,
- предменструальный синдром.
Диагностирование
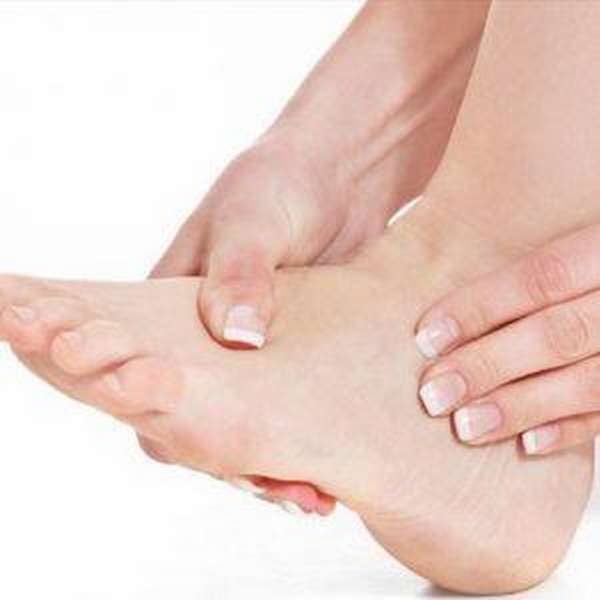
Для подтверждения того или иного диагноза пациенту необходимо пройти электрокардиографию. Методика регистрации и исследования электрических полей, образующихся при работе сердца позволяет выявить нарушения ритма и проводимости, а также наличие патологических зубцов.
Дальнейшим этапом становится эхокардиография. Метод УЗИ позволяет обследовать морфологические и функциональные изменения сердца и его клапанного аппарата. Также ЭХОКГ позволяет изучить фракцию сердечного выброса, толщину стенок предсердий и желудочков, наличие повреждения клапанов или стенозов, структурные изменения в перикарде.
Следующим этапом становится суточное мониторирование и ЭКГ.
При выявлении дисфункций, больному проводят рентген грудной клетки и тест под нагрузкой для определения функционального класса сердечной недостаточности.
Для точности диагноза нужно сдать мочу на исследование содержание белка и анализ крови для определения маркеров поражения миокарда.
Как лечить опухоль под коленкой сзади
Медикаментозное лечение включает в себя применение следующих препаратов:
Народная практика может снять симптомы воспаления и улучшить местное кровообращение. Для этого врачи советуют использовать различные компрессы и употреблять настойки. Мочегонные напитки помогут вывести из организма лишнюю жидкость и улучшить общее самочувствие.
Лечение народными средствами припухлости под коленом сзади направлено на снятие симптомов. Однако устранить заболевание полностью целебными травами, компрессами и примочками невозможно.
Узнайте, что делать с температурой при артрите и артрозе.
Помимо этого, следите за рационом. Добавьте в ежедневное меню сухофрукты. В процессе лечения не будет лишним употребить семена льна. Они очистят организм от шлаков и токсинов, а также возобновят отток застоявшейся лимфы.
Для поддержания эффекта после медикаментозного воздействия каждый день прикладывайте к воспаленной части лед или другой холодный предмет. После холодной терапии, распаривайте ноги в теплой воде с добавлением соли в течение десяти минут.
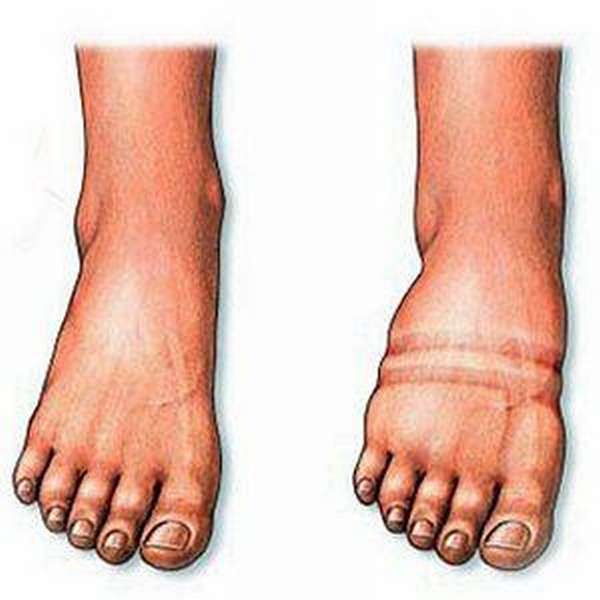
При обнаружении опухоли под коленом сзади что делать дальше должен обозначить ваш лечащий врач. Самостоятельное врачевание опасно для жизни пациента, так как вы можете спровоцировать развитие опасных заболеваний и создать условия для стремительного прогрессирования недуга.
В случае появления отечности нужно пройти лечебную гимнастику. Хорошим эффектом обладает поднятие с пола мелких предметов при помощи пальцев ног, а также вращения ногами в сидячем положении. Полезно напрягать и расслаблять пальцы каждые два часа.
Снять напряжение можно подняв ноги на возвышение. Лежать в такой позе нужно каждый день в вечернее время по тридцать минут.
Профилактические меры
При склонности к отекам человеку необходимо следить за состоянием здоровья. Не забывайте больше времени проводить на свежем воздухе, стараться заниматься спортом и следить за питанием.
При ожирении следите за рационом. Каждый день употребляйте два литра воды. Исключите из употребления газировку, кофе, алкогольные напитки.
Чтобы нормализовать кровообращение питайтесь блюдами, приготовленными на пару. Не употребляйте острое, жирное, кислое и мучное.
Старайтесь больше времени ходить пешком. При сидячей работе каждый час делайте зарядку.
Заключение
При отечности ног запрещено лечиться самостоятельно. Ввиду неправильного воздействия вы можете усугубить ситуацию и спровоцировать развитие опасного заболевания. Также не забывайте о профилактических методах.
Читайте также:

