Опухоль мозга помогите спасти
В Институте Склифосовского бросили вызов одной из самых агрессивных опухолей головного мозга — глиобластоме. Ее трудно обнаружить, она маскируется под здоровые ткани. Поэтому диагноз ставится, как правило, слишком поздно. Но врачи искали новые подходы в лечении, и один из них оказался эффективным. Он уже подарил несколько лет жизни одному из пациентов и надежду — тысячам.
Несколько лет назад Владимиру в Институте Склифосовского удалили глиобластому — опухоль мозга размером с куриное яйцо. Потом были облучение, химиотерапия. Но прогнозы медиков не обнадеживали. Давали год, максимум 1,5. Прошло четыре.
Но недавно болезнь снова вернулась. Потребовалась повторная операция. Огромная опухоль практически вросла в крупные сосуды. Сложнейшая задача для хирургов: максимально аккуратно убрать ее, при этом не повредив артерию. Сколько времени займет операция — предсказать невозможно:
В операционной только ультрасовременная аппаратура. Нейронавигация — это множество датчиков, считывающих электрические сигналы мозга, что помогает буквально заглянуть в его глубину и определить точную локализацию опухоли. Каждое движение хирург сверяет с виртуальной картой.
А вместо скальпеля хирургический пылесос. Он всасывает частички опухоли словно ненужный мусор, сохраняя при этом здоровую ткань. Это жизненно важные зоны мозга, отвечающие за движение. Если их повредить, человек навсегда останется инвалидом. И порой борьба идет за каждый миллиметр.
На экран транслируется картинка, которую видит хирург в микроскоп. Хорошо видно опухоль, которая светится красным, так хирург определяет ее точные границы. Эффект свечения получают благодаря специальному лекарству. Оно накапливается в опухоли, что помогает обнаружить и удалить раковые клетки, невидимые человеческому глазу. Чем больше таких клеток уберет хирург, тем дольше будет жить пациент после операции.
Глиобластома — самая коварная и агрессивная злокачественная опухоль головного мозга. Она стремительно растет, ежедневно появляются миллионы новых раковых клеток. Долгое время они маскируются под здоровую ткань. И даже современные методы исследования не всегда позволяют увидеть опухоль на ранних стадиях развития.
В последние годы глиобластому выявили у нескольких российских звезд: Жанны Фриске, Дмитрия Хворостовского, Михаила Задорнова. Разумеется, малоизвестных людей среди пациентов еще больше. Если опухоль не удалить, человек погибает примерно через три месяца. Во всем мире, как и в России, пытаются найти способ борьбы с тяжелой болезнью, и часто именно наши специалисты помогают, казалось бы, безнадежным больным.
В клинике Склифосовского сегодня применяют новейшие операционные технологии, используют современные химиопрепараты и точечное облучение — комплекс мер, открывающий новые возможности для борьбы с онкологическими заболеваниями.
На следующий день после операции Владимир уже ходил по палате. А через неделю его отпустят домой. Конечно, говорить о полном излечении нельзя, мужчину будут наблюдать. Но уже сейчас понятно: результаты операции превзошли самые смелые ожидания специалистов. И это дарит надежду многим пациентам на долгую и, главное, полноценную жизнь.

Постепенно мы начинаем привыкать к тому, что онкологический диагноз ещё не означает конец жизни. Для излечившихся взрослых порой это новое начало. А дети, победившие тяжёлую болезнь, получают шанс на счастливое будущее.
Никаких последствий

Помочь врачам побеждать детский рак в Пермь из Москвы приехала онколог с 30-летним стажем Ольга Желудкова. Она один из главных специалистов в сфере лечения опухолей мозга у детей и председатель экспертного совета Благотворительного Фонда Константина Хабенского. Врач рассказала о том, почему все врачи должны знать основные признаки онкологических заболеваний и можно ли эффективно лечить опухоли мозга у детей в Перми.
Ольга Желудкова: Раньше считали, что опухоли мозга с трудом поддаются лечению. Сейчас это не так. 70% больных выздоравливают. Например, самая частая злокачественная опухоль у детей – медуллобластома. Её можно излечить полностью. Прежде мы говорили о том, что если не применять лучевую терапию, то такие пациенты имеют мало шансов на излечение. А сейчас можно обойтись только химиотерапией. И это важно, потому что для ребёнка в возрасте одного-двух лет лучевая терапия всегда токсична и приводит к тяжёлым последствиям в будущем. Мы лечим маленьких пациентов индивидуально, в зависимости от их возраста, результатов исследований и распространения опухоли. Проведя исследования опухоли и обследование ребёнка, мы можем сказать, какой прогноз, как это лечится, будут ли сложности. Нередки случаи, когда по ребёнку, который вылечился, никогда не скажешь, что у него была опухоль мозга. Последствий практически никаких. Они сами становятся родителями, несмотря на перенесённую химиотерапию и облучения. Например, на Новый год я получила поздравления от мальчика, у которого была медуллобластома. Он рассказал, что женился и стал папой сына. Другая моя пациентка стала дважды мамой. Это большое счастье – ради этого мы и работаем.

Для меня важно, чтобы такие пациенты рассказывали о своём излечении. Это поможет вдохновить других. Но они далеко не всегда готовы это делать.
– С чем это связано?
– Боятся, что узнают родственники, знакомые, сослуживцы. Опасаются, что им нанесут психологическую травму. Поэтому хотелось бы, чтобы все в нашей стране понимали – опухоли мозга излечимы.
Ошибаться нельзя
– Есть ли шанс на полное, как у этого мальчика, излечение у больных детей в Пермском крае?
– Да, конечно. Опухоли центральной нервной системы успешно лечат в Перми по современным протоколам. Мы работаем с пермскими врачами в полном контакте, они отправляют на исследование в референсные центры томограммы, гистологические препараты для подтверждения диагноза. Это важно, потому что в онкологии ошибаться нельзя. В регионе есть детская нейрохирургическая служба, и она справляется со своими задачами.

Есть, конечно, и над чем работать. К примеру, в городе пока не проводят очень эффективную диагностику – ПЭТ (позитронно-эмиссионная томография. – Ред.). Пациентов отправляют в Москву или Санкт-Петербург. Но у меня есть информация, что в Перми планируют открыть ПЭТ-центр. В регионе нет и молекулярной диагностики. Сейчас небольшие блоки опухоли для анализа направляют в Институт им. Н. Н. Бурденко, научный центр рентгенорадиологии в Москву. Исследование дорогое, но родители маленьких пациентов за него не платят: деньги выделяют благотворительные фонды. Они же оплачивают процедуру протонной лучевой терапии, которую недавно начали проводить детям с опухолями головного мозга в Санкт-Петербурге. Видите ли, не все виды терапии целесообразно проводить в регионах, так как оборудование таких центров, хранение препаратов и т. д. обходятся очень дорого, а пациентов, которым это нужно, порой совсем мало.
Внимание к деталям
– А как обстоят дела с выявлением злокачественных опухолей мозга у детей? Педиатров, как известно, не хватает, времени на осмотр пациентов мало.
– Как вовремя заметить развитие рака мозга? Что должно насторожить врачей и родителей ребёнка?
– Прежде всего рвота, если она начинается вдруг и без причины, а потом повторяется. Можно, конечно, объяснить это тем, что ребёнок переел, но лучше всё-таки направить к неврологу или окулисту для осмотра или на МРТ. Также должна насторожить шаткость при ходьбе, когда ребёнок начинает спотыкаться. Нужно обращать внимание на ухудшение зрения, косоглазие. Например, мама одного нашего пациента заметила, что у ребёнка появилось косоглазие с одной стороны. Она пошла с ним на процедуру МРТ, и это был единственный случай, когда мы диагностировали опухоль ствола мозга величиной около сантиметра. То есть выявили заболевание рано.
Если у ребёнка злокачественная опухоль, то симптомы появляются в течение одного-двух месяцев: чаще проявляется рвота, головная боль, её интенсивность нарастает. При низкой степени злокачественности или при доброкачественной опухоли всё это порой длится годами. Ребёнок может посещать детский сад или школу. Нужно всегда обращать внимание на то, когда симптомы (рвота, головная боль) повторяются. Если вовремя заметить развитие заболевания, лечить его будет проще.
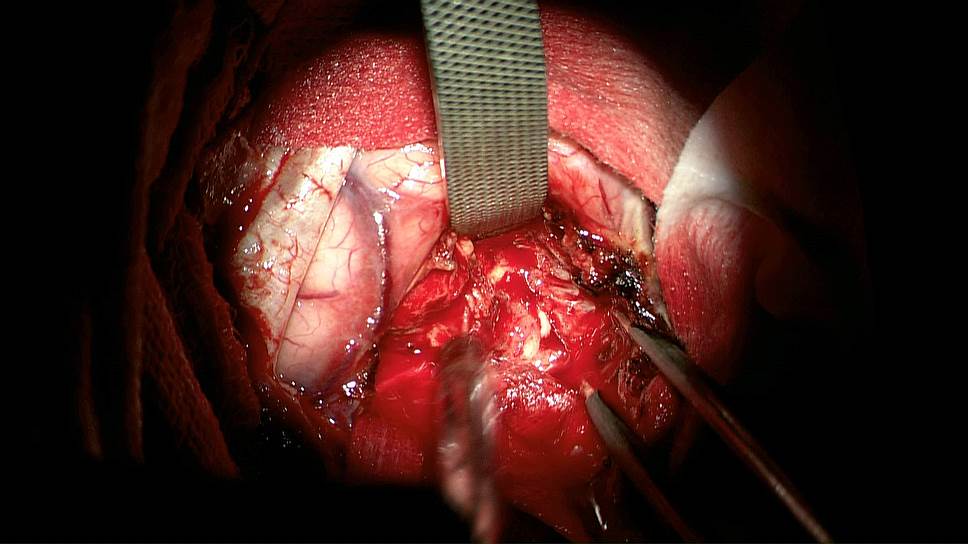
фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко
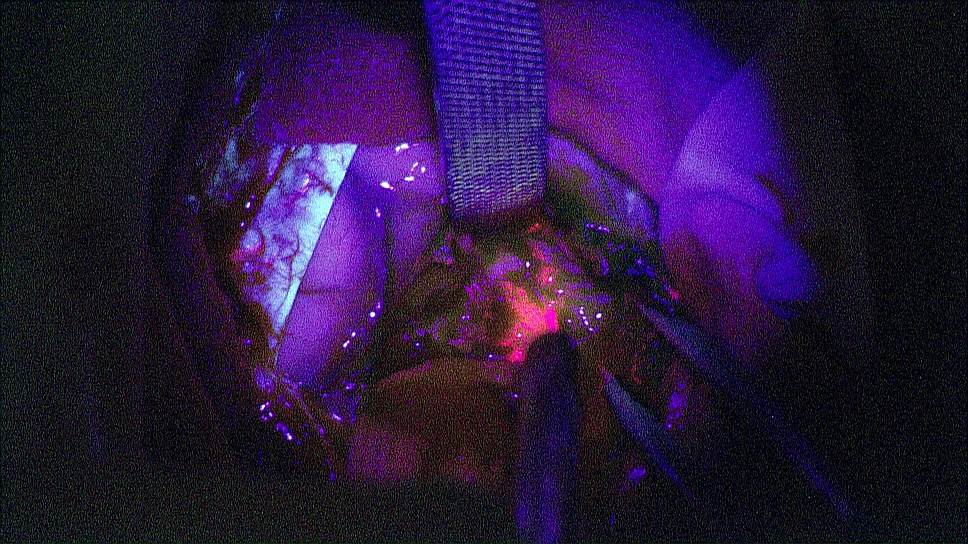
фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко


фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко
фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко
Глиома — это аномальное разрастание опухолевой структуры в мозговой ткани человека. Это образование представлено совокупностью очень разных клеток, это "гетерогенная опухоль" по терминологии ученых. Особенностями глиомы считают ее отличное от других опухолей происхождение и отсутствие метастазирования. Однако ее опухолевые клетки обладают способностью мигрировать в здоровую ткань мозга, что значительно усложняет ее лечение. Глиобластома — самая агрессивная стадия глиомы.
Традиционные подходы: хирургическое удаление опухоли, лучевой метод и химиотерапия, к сожалению, не очень продлевают жизнь пациентам. Хирургическое вмешательство не позволяет полностью удалить опухолевые клетки, так как, во-первых, нейрохирург не может удалить лишнее, щадя жизненно важные ткани мозга; во-вторых, опухоль представляет собой неровную структуру без четких границ, и неизвестно, сколько опухолевых клеток уже проникло в ткани здорового мозга. Лучевое лечение и химиотерапия способны лишь притормозить рост опухоли, но не остановить его.
Развитие молекулярных методов позволило изучить глиомы на уровне генов. Результатом исследований явилось изменение классификации Всемирной организации здравоохранения в 2016 году, куда вошли понятия о ключевых для развития глиом мутациях нескольких генов. Классификация стала более четкой и основанной не на визуальных особенностях клеток опухоли, а на их молекулярных характеристиках.
Но и это не очень продвинуло терапию заболевания и не улучшило перспективы пациентов. Ученые во всем мире создают международные консорциумы для поиска решения.
Она объединила специалистов в области медицины, биологии, химии, физики и биоинформатики, которые разрабатывают новые подходы к диагностике и лечению глиомы. Физики, химики, биологи и медики активно ищут отличия между различными формами злокачественности глиомы.
Предполагается, что успех может быть достигнут при трех условиях: 1) максимально ранней диагностике, 2) усовершенствовании технологий, позволяющих четко визуализировать опухоль и максимально полно удалить ее, 3) индивидуальной терапии для целевого подавления опухолевых клеток на основе анализа молекулярных характеристик опухоли.
Демаркация границ опухоли
При хирургическом удалении опухоли крайне важно не затронуть жизненно важные зоны мозга. Одна из передовых технологий — это операция на головном мозге с пробуждением пациента во время удаления опухоли. В мозге нет болевых рецепторов, и достаточно местного обезболивания. Врач во время операции разговаривает с пациентом и просит его решать простые задачки. Нарушение поведения пациента говорит о том, что врач вторгся в опасную зону. Подобный подход позволяет оперировать опухоли, которые раньше считались неоперабельными.
К успешным достижениям в этой области можно отнести разработку российских нейрохирургов и физиков, которые используют методику интраоперационной нейровизуализации глиом. Перед операцией пациенту вводят перорально 5-аминолевулиновую кислоту (5-АЛК), которая совершенно безопасна для человека, поскольку является промежуточным продуктом обмена в организме. Эта кислота превращается во флуоресцирующее вещество протопорфирин IX.
«Одна из задач, поставленных перед наукой руководством России,— найти эффективные способы диагностики, обнаружения и лечения онкологических заболеваний, среди которых выделяются глиомы головного мозга человека. Российский фонд фундаментальных исследований в кратчайшее время создал соответствующее направление в своей работе: за несколько месяцев был сформирован рубрикатор, собран пул экспертов, проведены конкурсы и открыто финансирование.
Удивительным кажется тот факт, что это флуоресцирующее вещество накапливается именно в опухоли, делая ее видимой при использовании нейрохирургами специальной приставки к операционному микроскопу. Подобная технология позволяет максимально полно удалить опухоль.
На сегодня самый значительный технический прорыв наблюдается в области дооперационной диагностики опухоли. Магнитно-резонансная томография (МРТ) позволяет охарактеризовать расположение и объем опухоли еще до операции. Используют МРТ с контрастным усилением в трех проекциях и в трех режимах.
Также используют МРТ-спектроскопию для оценки метаболизма в опухоли и установки степени анаплазии (потеря клеткой внешних характеристик, по котором ее можно отнести к какому-нибудь типу), а МРТ-перфузию — для определения объема крови, проходящего через опухоль.
Появилось очень важное для пациента исследование — функциональное МРТ-картирование, которое необходимо для определения близости двигательных, речевых, зрительных зон мозга к опухоли. Это необходимо для того, чтобы нейрохирург мог рассчитать, как ему удалить опухоль, нанеся минимальный урон пациенту.
Всемирная организация здравоохранения в 2007 году ввела принцип классификации глиом, разбив их по степени злокачественности и по характеристикам клеток опухоли на четыре группы, которые назвали степенями (Grade). Самая доброкачественная I Grade, самая агрессивная IV Grade, или по-другому — глиобластома. Классификация использовала гистологические характеристики опухолевых клеток. В 2016 году ВОЗ вводит новую классификации глиом, которая требует при постановке диагноза опираться не только на гистологические особенности клеток опухоли, но и на результаты иммуногистохимии и FISH-анализа и секвенирования. Требуется оценивать мутации IDH1/2 и ТР53, делеции ATRX и ко-делеции 1p/19q.
Молекулярный паспорт опухоли
Но одних этих достижений оказывается недостаточно. Опухоли сильно отличаются друг от друга на генетическом уровне. Современные молекулярные подходы позволили характеризовать глиомы по ряду маркеров, однако ученые находят все новые генетические нарушения, которые влияют на чувствительность опухоли к терапии. Вполне вероятно, что через некоторое время ВОЗ предложит новую классификацию опухолей, основанную на большей выборке генетических нарушений и более приближенную к индивидуальной медицине.
Кроме того, растет понимание, что важны не только мутационные исследования генома пациента, но также нужно обратить внимание на транскриптом (результат прочтения генов в данном организме) и протеом опухолевых клеток (набор белков в них, синтезированных в результате прочтения их генома). Они сильно меняются и могут служить как диагностическим фактором, так и терапевтической мишенью. Так, например, обнаружено, что в опухоли часто изменяются транскрипты (молекула РНК) известных генов, подобное нарушение может приводить к продуцированию измененного белка или вовсе к тому, что белок не будет продуцироваться. Эти изменения могут служить для диагностики степени злокачественности, а также могут войти в панель прогностических признаков.
Новые направления в лекарственной терапии глиомы

Фото: предоставлено проф. А,В Головиным
Фото: предоставлено проф. А,В Головиным
Фото: предоставлено проф. А,В Головиным
Современные препараты химиотерапии стимулируют гибель опухолевых клеток. Но они также уничтожают и нормальные активно делящиеся клетки организма, что ухудшает общее состояние пациента. При этом не достигается полная гибель опухолевых клеток глиомы. Подобное лечение не позволяет продлить жизнь пациенту на длительный срок. Нужно искать новые подходы. Один из векторов таких исследований — это таргетная терапия, которая увеличивает вероятность доставки терапевтических молекул-киллеров непосредственно к клеткам опухоли. Например, есть разработки по использованию наночастиц, которые позволяют доставлять к клеткам глиомы пониженные дозы токсических веществ.
Как определить, преобладание какого типа клеток наблюдается в той или иной глиоме? Как понять, какое лекарство на нее подействует и насколько оно будет эффективно? Можно поставить еще много вопросов, ответы на которые можно дать, получив клеточные культуры из опухолевой ткани пациента. По ним мы можем проанализировать состав опухоли, оценить маркеры, характерные именно для этой опухоли, оценить способность клеток мигрировать и охарактеризовать их. Все современные технологии и новые лекарства могут быть проверены на клеточных культурах глиомы человека. Наконец, можно подобрать вариант терапии (условия лучевой терапии, химиотерапию), которые будут лучшими именно для этого пациента, а это большой шаг к индивидуальной терапии для каждого пациента.
Другой подход предполагает использование онколитических вирусов, которые могут как стимулировать апоптоз (образно говоря, принуждение к самоубийству) опухолевых клеток, так и вызывать иммунный ответ, который также приводит к гибели клеток опухоли. Несмотря на ряд недостатков этой терапии, известно, что некоторые из подобных вирусов уже проходят первую и вторую фазы клинических испытаний.
Появилось новое направление по применению структурированных малых молекул ДНК и РНК, называемых аптамерами, которые предполагают использовать в терапии глиом вместо антител, а также для диагностики опухолей. И такие разработки ведутся у нас в стране. Выбирается мембранный белок, наиболее характерный для опухолевой клетки, и подбирается к нему высокоточный аптамер (как ключ к замку). Подобный аптамер может служить для терапии, диагностики, а также для таргетной доставки другого лекарства.
Нельзя не упомянуть развитие иммунотерапии опухоли, за что была вручена Нобелевская премия по медицине 2018 года. Разрабатываются антитела, которые способны заставить клетки собственно иммунной системы пациента узнавать опухоль и уничтожать ее, как все чужеродное.
Понять происхождение глиом
Он не бессмертен.
Галина Павлова, доктор биологических наук, профессор РАН, заведующая лабораторией нейрогенетики и генетики развития Института биологии гена РАН
PDF-версия
- 18
- 19
- 20
Глиобластома - это одна из самых злокачественных форм рака. Продолжительность жизни людей с этим диагнозом в среднем составляет всего 12 – 14 месяцев. Поэтому так быстро ушли от нас и Дмитрий Хворостовский, и Михаил Задорнов, и Жанна Фриске, и жена Константина Хабенского Анастасия. Список этот можно продолжать, перечисляя много имен знаменитых и менее известных людей по всему миру.
- Действительно, очень часто таким агрессивным раком мозга заболевают именно известные личности. Есть популяционное исследование, показывающее, что люди с более высоким интеллектом и образованием чаще болеют глиобластомами , - говорит Алексей Кривошапкин . – При этом факт такой есть, но научного объяснения ему нет.
За 50 лет развития технологий – хирургии, химиотерапии, лучевой терапии, иммунотерапии – в мировой медицине добились увеличения средней продолжительности жизни пациентов со злокачественной опухолью мозга всего на несколько месяцев.
Что здесь самое важное? Максимально радикальным способом удалить опухоль из мозга. Хирурги стараются выкорчевать все в надежде на то, что иммунная система организма сможет справиться с онкологическим процессом. Но они же не могут удалить весь мозг! Поэтому всегда есть опасность, что раковые клетки все-таки остались после операции.
- И что за метод разработала ваша группа врачей и ученых?
- Мы знаем, что более 90% рецидивов глиобластомы происходят из оставшихся после первой операции клеток опухоли. Но как максимально радикально удалить опухоль, при этом не вызвав неврологических расстройств у пациентов и сохранить для них хорошее качество жизни? Мы разработали технологию локального контроля опухолевого роста с минимальным разрушением защитных барьеров, которые строит сам мозг. Мозг борется с этой болезнью, борется с опухолью. Нам нужно помочь ему справиться.
По-научному наш метод называется – интраоперационная баллонная электронная брахитерапия (разновидность лучевой терапии). Мы уничтожаем клетки опухоли по стенкам опухолевой полости, остающейся после удаления глиобластомы, определенной дозой радиации после максимального безопасного ее удаления.
- Получается, что это метод запатентованный, но все же – экспериментальный?
- Мы сейчас проводим исследования с разрешения этического комитета по использованию нашего метода у больных с уже развившейся повторной опухолью, с рецидивом. А это происходит у более чем 90% больных глиобластомой в течение 8 – 10 месяцев после первого стандартного лечения. Наш вариант лечения мы пока не можем использовать при первично выявленных глиобластомах, поскольку для них существует стандартный протокол лечения.
Поэтому для нашего лечения мы взяли тех пациентов, у которых случился рецидив. У нас есть две группы. В первой группе – пациенты с рецидивами глиобластом, проходящие общепринятое лечение с использованием химиотерапии и повторного наружного облучения после удаления рецидива.
Во второй группе мы отказались от наружного облучения и от использования химиотерапевтических препаратов, применяем после повторного удаления опухоли наш метод.
Когда мы сравнили две группы, то получили достоверное продление жизни у пациентов из группы с экспериментальным лечением. Это нас очень радует и дает надежду тем пациентам, заболевание которых на сегодня считается неизлечимым. В контрольной группе с общепринятым лечением, к сожалению, все пациенты скончались в течение 3-х лет. Так происходит во всем мире. А в нашей группе с экспериментальным лечением есть 6 человек, которые продолжают жить при хорошем качестве жизни. Мы, конечно, отдаем себе отчет в том, что нам предстоит продолжать еще работу над предложенной технологией, прежде чем сможем заявить, что мы побеждаем это страшное заболевание. Да, такое часто бывает в медицине, когда первое время новые методы показывают хорошие результаты, но затем происходит откат. Мы надеемся, что с накоплением данных по использованию интраоперационной баллонной брахитерапии результаты станут еще убедительней.
- Насколько доступным может быть разработанный вами метод?
- Любая технология, где используется современная хирургия и сложные электронные устройства не может быть дешевой. С другой стороны, а на что еще человечеству тратить деньги? Не на бомбы же. Поэтому скажу так, наш метод не дешевый, но если мы получим результаты и скажем, что да, мы можем справляться с этой болезнью, то это было бы очень здорово для всех. Наше государство сейчас активно финансирует высокотехнологичную медицину, таким образом больные могут получать и дорогостоящее лечение. И потом, в зависимости от объемов лечения, цена обычно снижается.
Наше лечение позволяет избежать полутора месяцев нахождения в госпитале после операции, поскольку нет необходимости в наружном облучении. Это само по себе улучшает качество жизни больных и сохраняет расходы на лечение. Мы сделали повторную операцию, использовали нашу технологию уничтожения остаточной опухолевой ткани и затем больной уже может быть дома с родными.
- Может ли быть какая-то профилактика опухолей мозга?
- Дело ведь в том, что с возрастом мутации в организме неизбежны. Иммунная система ослабевает, поэтому мутации начинают формировать клоны клеток, которые не подчиняются организму. Это и есть опухоль. Да, на это влияет и дополнительное облучение, которому подвергается человек, и дополнительное химическое воздействие, - это может способствовать более сильному мутационному процессу. Почему сейчас люди бьют тревогу, мол, давайте думать об окружающей среде? Потому что мы уничтожаем не только окружающую среду и экологию планеты, так мы уничтожаем себя. Наверное, главная так скажем профилактическая мера – это сохранение естественного природного баланса, естественной среды для жизни человека.
Одно из самых страшных заболеваний – это рак. До сегодня так и не было найдено лекарство, позволяющее полностью избавиться от недуга. В зависимости от того какая опухоль головного мозга сформировалась, доброкачественная или злокачественная, лечение может проводиться посредством хирургического вмешательства, химиотерапии, лучевой терапии.
![]()
Почему появляется заболевание
Лечение доброкачественной или злокачественной опухоли во многом будет зависеть от стадии развития. Главными провоцирующими факторами считаются:
- Возрастные особенности мозговых клеток;
- наследственность;
- работа на вредных производствах;
- отравление химикатами (свинец, ртуть, свинец, пестициды);
- ослабление иммунитета;
- стрессы, травмы;
- химиотерапия.
Начать прогрессировать заболевание может совершенно в любом возрасте, но чаще всего идентифицируется у людей за 50. До сегодняшнего дня ученым не удалось точно сказать, что именно является провоцирующим фактором. Известно только, что канцерогенны живут в организме каждого человека. При благоприятных условиях они начинают быстро размножаться, образуя нарост. Не так важно найти причину появления глиомы, как начать быстро лечение. Основные изменения касаются молекул белков. Ученые сделали вывод, что изменения, чаще всего, происходят в клетках, которые имеют способность к активному делению.
В детском гипофизе развитие менингиомы начинается из-за отклонений строения генного материала, который отвечает за формирование нейронов. Причиной может стать появление 1-2 онкогенов, отвечающих за рост, формирование нейронов нормальной ДНК. Дефект может быть врожденным. Так имея уже с детства предрасположенность к раку, человек может заболеть в любой момент при воздействии провоцирующих факторов.
В категорию риска входят люди после 50 лет, а также дети до 8 лет. В первом случае риск связан с особенностями развития организма. Во втором случае риск увеличивается из-за того, что в детском сером веществе, нейронов, способных к делению намного больше. Частое использование мобильного телефона, сон рядом с ним также ставит людей в группу риска.
Наиболее часто канцерогенны начинают прогрессировать у людей, которые являются ликвидаторами ЧАЭС, а также работающих с пестицидами. Провоцирующим фактором рака является угнетение иммунной системы, поэтому при наличии пары хронических заболеваний, появление глиомы не редкость.
Симптоматическая картина
При глиоме в головном мозгу происходит ускоренное деление нейронов. Глиомой серого вещества также называют распространение метастаз из костей черепа или же попадание канцерогенны в гипофиз через кровоток. Первые стадии могут протекать бессимптомно. В этом состоит вся опасность заболевания, ведь зачастую, уже на 3-4 этапе развития сделать нельзя ничего, используется только поддерживающая терапия. Если диагностирована 4 стадия рака, то человек проживет в лучшем случае еще год.
Главным симптомом является постоянная периалгия, сохраняющаяся длительное время. Из-за повышения ВД может наблюдаться тошнота, рвота, которая не приносит облегчения. Возможны потери сознания, нарушения сна, проблемы с контролем опорно-двигательного аппарата. Симптоматика и лечение опухоли головного мозга во многом зависит от места ее локализации:
- Лобная доля;
- височная доля;
- мозжечок;
- темя;
- затылочная часть.
![]()
Чаще всего, болевые ощущения в голове наблюдаются в утренние часы или, когда человек меняет положение тела во время сна. При локализации новообразования в теменной области и затылке с утра начинаются сильные мигрени, сопровождающиеся пульсацией, световыми эффектами, галлюцинациями. Чаще всего, место поражения патологическими наростами – лобная доля. Болевые ощущения начинают преследовать человека с утра, пока он не начнет передвижение. Это связано с застоем жидкости в сером веществе за время отдыха. Когда же днем она начинает понемногу отходить, боли стихают.
На первых этапах развития симптоматика практически отсутствует. В основном, человек мучается от продолжительной периалгии, но, к сожалению, обычно на этой стадии терапевты не считают нужным проводить обследование.
При нормальном функционировании всех органов и иммунной системы, делящиеся патологические клетки распознаются и уничтожаются. Мозговая ткань окружена специальной оболочкой, которая блокирует доступ иммунитета, поэтому патология так быстро развивается в сером веществе.
Чаще всего, до тех пор, пока не начнется сдавливание соседних тканей или распространение в крови, симптоматическая картина не проявляется вовсе. На первых стадиях могут наблюдаться такие симптомы:
- Ухудшение памяти;
- невозможность сосредоточить свое внимание;
- судороги;
- светобоязнь;
- нарушение чувствительности;
- гормональные нарушения;
- снижение качества зрения.
Как определить заболевание
Назначает обследование врач невропатолог. Изначально доктор должен проверить рефлекторные функции организма, посмотреть, как работает вестибулярный аппарат. Диагноз ставит не только этот специалист. Кроме невропатолога, следует пройти осмотр у:
- Лора;
- окулиста;
- онколога.
![]()
Затем проводится электроэнцефалограмма, МРТ, компьютерная томография, позитронно-эмиссионная томография, магнитно-резонансная ангиография. Эти методы диагностики позволяет определить место локализации опухоли. Ни одна из этих методик не поможет поставить точный диагноз и определить, доброкачественная опухоль образовалась в головном мозгу или нет.
Качественный состав новообразования определяют при помощи биопсии – от нароста отщипывают небольшой участок и проводят лабораторные исследования. Также проводят диагностику всех органов, находящихся в полости, в которые опухоль могла распространить метастазы.
Как вылечить опухоль головного мозга
Что делать, если была диагностирована опухоль? Существует несколько методов лечения, которые используются на разных стадиях заболевания:
- Хирургическое вмешательство;
- химиотерапия;
- лучевая терапия;
- целевая терапия;
- иммунотерапия;
- криохирургия;
- народные методики.
![]()
В предоперационном периоде проводится подготовка тканей. Для этого в полость вводится Маннитол – мочегонное средство, для выведения лишней жидкости из организма, и Дексаметазон – гормональный препарат для блокировки размножения патологических микроорганизмов. Кроме них назначают противосудорожные и обезболивающие средства.
Как остановить рост опухоли головного мозга? В предоперационном периоде назначают лучевую терапию. Это помогает снизить скорость разрастания опухоли, а также четко разграничить пораженные участки и здоровые ткани. При блокировании отхода спинномозговой жидкости, проводится процедура шунтирования. Процедура представляет собой установку системы гибких трубок, которые и будут выполнять функции ликвороносных капилляров.
Лечение головного мозга посредством удаления нароста, считается самым эффективным методом. Хирург онколог может удалить новообразование скальпелем или лазером. Доброкачественная опухоль головного мозга лечится при помощи ультразвука. Образование под его воздействием распадается на несколько кусков, которые затем убирают из черепной коробки отрицательным давлением. Для устранения может использоваться радионож – патологические ткани выпариваются и одновременно производится облучение локализующихся рядом мозговых тканей.
После операции, при наличии метастаз или неполном удалении новообразования, назначается радиотерапия. Приступают к следующему этапу лечения через 2-3 недели после операции. Количество сеансов назначает врач, исходя из множества факторов. Часто этот метод комбинируется с химиотерапией. Пациенты довольно сложно переносят лучевую терапию, поэтому понадобится дополнительная медикаментозная поддержка организма. Показаны противорвотные, противосудорожные и снотворные средства.
Лечение опухоли головного мозга без операции при помощи химиотерапии проводится только после определения гистологического типа. Подбирается специальный химический препарат, который находит раковые клетки, блокирует их размножение. Полный курс составляет от 7 до 21 дня. Препараты вводятся внутривенно, с интервалом в 1-3 дня.
При лечении посредством химиотерапии, в любом случае, назначают поддерживающие препараты. Химическое вещество практически всегда разрушительно влияет на спинной мозг. Этот тип лечения имеет массу побочных действий, которые проявляются рвотой, анемией, кровотечениями, периалгией, выпадением волосяного покрова.
Еще одной разновидностью химиотерапии является целевая терапия. Этот тип лечения без операции предполагает использование препаратов, которые не замедляют процесс деления, а блокируют реакции, провоцирующие рост канцерогенов. Благодаря этому снижается токсичность.
Совместная терапия химией и облучением значительно улучшает прогноз. Пациенты могут повысить свою выживаемость при помощи сочетаний этих методов на 75 %.
Как вылечить опухоль головного мозга, если нельзя удалить ее обычным хирургическим путем? Замораживание раковых тканей может применяться в качестве самостоятельного лечения или в комплексе со стандартной хирургической процедурой. Для осуществления заморозки в полость вводится криозонд и накладывается непосредственно на очаг.
Криохирургия показана пациентам:
- С глиомой, локализующейся в глубоких слоях серого вещества;
- с множественными метастазами;
- когда традиционная хирургия будет неэффективной;
- у которых остатки опухолевого тела после операции приклеились к мозгу;
- пожилого возраста.
Как лечат неоперабельную опухоль головного мозга? При диагностировании 3-4 стадий рака, обычно хирургическое вмешательство уже мало чем сможет помочь, поэтому врачи делают все, чтобы облегчить жизнь пациента альтернативным лечением. Радиотерапия используется в послеоперационном периоде или же при невозможности удаления опухоли. Представляет собой облучение метастазов, радиолучами, направленными из разных точек.
Лучевое лечение может проводиться в сочетании с брахитерапией. В этом случае источник излучения располагают непосредственно в очаге. Когда опухоль является повторной, проводится облучение всей черепной коробки, но более низкими дозами.
Как лечат глиому головного мозга нетрадиционными методами? Часто в комплексе со стандартными методами применяются и народные средства. Капуста брокколи, куркума и темный изюм помогли мне побороть рак мозга.
Видео история лечения опухоли головного мозга
Прогнозы, выводы
Лечится ли опухоль головного мозга? На этот вопрос врачи затрудняются ответить. Во многих случаях, после удаления новообразования на ранней стадии, симптомы больше не беспокоят пациента. Но, рецидив не исключается и при благоприятных условиях, раковые клетки вновь начнут размножаться, поэтому после удачного лечения больным нужно проходить ежегодные обследования. Доброкачественная опухоль полностью излечима. Без соответствующей терапии существует риск преобразования доброкачественной опухоли в злокачественную.
Читайте также:


