Опухоль из бурой жировой ткани
Доброкачественные опухоли мягких тканей встречаются чаще, чем доброкачественные опухоли кости. Они могут возникать практически в любом участке тела человека, как внутри мышц, так и между мышцами, связками, нервами и кровеносными сосудами. Эти опухоли различаются по внешнему виду и характеру образования. Некоторые опухоли могут быть весьма агрессивными.
Вторжение в близлежащие ткани увеличивает риск неполного удаления и возможности повторного появления опухоли. Среди наиболее распространенных опухолей, которые могут быть классифицированы как доброкачественные опухоли мягких тканей, отмечены липомы, фибромы, ангиолипомы, доброкачественные фиброзные гистиоцитомы, нейрофибромы, шванномы, нейролипомы, гемангиомы, гигантская опухоль клеток сухожилия и миксомы. Некоторые состояния, например, узловой фасциит, не относятся к опухолям, но могут потребовать подобного лечения. Небольшое количество этих опухолей может быть связано с наследственными заболеваниями.
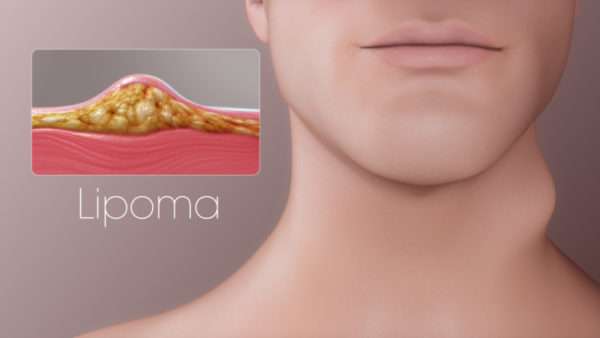
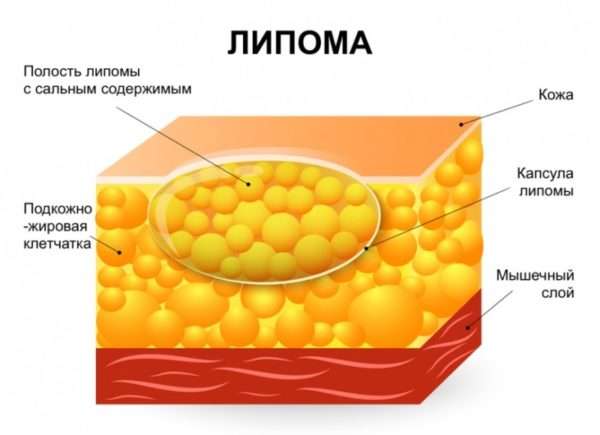
Развитие опухолей жировой ткани, их диагностика. Строение липомы
Опухолями жировой ткани являются липомы и ангиолипомы. Они доброкачественные. Встречаются липомы чаще всего в виде мягких, безболезненных новообразований под кожей головы, шеи, туловища или конечностей. Распространены также липомы области грудной клетки, реже встречаются опухоли жировой ткани внутрибрюшных органов и семенного канатика.

Рисунок 1. Строение липомы
Если кроме жировой ткани в опухоли присутствует и другая ткань, на МРТ имеющая вид более темного участка, необходимо провести биопсию.
Подавляющее большинство доброкачественных опухолей жировых тканей можно лечить с помощью разового хирургического вмешательства с минимальным риском для окружающих мышечных тканей, кровеносных сосудов, нервов, мышц или костей. Это обеспечивает пациенту максимально качественное восстановление и наименьшие шансы рецидива опухоли. Хирург-ортопед проводит биопсию прежде, чем приступает к удалению опухоли. Лишь в редких случаях допускается резекция без биопсии.
Особенности липом и ангиолипом
Особенностями липомыявляется то, что эта опухолевая масса располагается обычно между кожей и подстилающим слоем мышц. Липома перемещается под кожей в пределах нескольких сантиметров. Чаще обнаруживается в среднем возрасте, но встречается и у детей. Причинами появления этих образований являются нарушения жирового обмена, а также сбои в активности липолитических ферментов. Чаще всего встречаются липомы в области живота, бедер, рук, ног, головы, шеи, спины. Средняя липома имеет менее 5 см в диаметре, но встречаются и более крупные. Существует риск перерождения липомы в злокачественную опухоль, однако он минимален.
Если новообразование затрагивает нервные окончания или сосуды, человек может испытывать болевые ощущения: покалывание, жжение, онемение. Опухоль семенного канатика приводит к бесплодию (постоянному или временному, в зависимости от степени поражения окружающих тканей).
Особенности ангиолипом
Ангиолипома — тип доброкачественной опухоли, которая содержит кровеносные сосуды и зрелую жировую ткань. Ангиолипома также известна под названием кавернозной или телеангиэктатической липомы. В отличие от липом, ангиолипомы часто бывают болезненны. Основные компоненты ангиолипом — гладкомышечные и жировые клетки. Разновидности ангиолипом: хрящеподобные липомы (новообразования мозолистого типа), гиберномы (состоящие из бурой жировой ткани). Цвет ангиолипомы желтый.
Преимущественно встречаются у людей молодого возраста. Бывают мягкими и болезненными, а также безболезненными. Имеют тенденцию к распространению на нервы, мышцы, кости. Иногда появляются у подростков в период полового созревания.
У людей в возрасте 20-60 лет ангиолипома часто бывает множественной. Размер опухолей обычно меньше 2 см в диаметре.
Причины появления данной опухоли доподлинно неизвестны. Врачи склоняются к наследственной предрасположенности и нарушениям липидного обмена. Также существует определенный риск перерождения ангиолипомы в злокачественную опухоль, но он очень мал.
Симптомы опухолей жировой ткани, методы лечения липом и ангиолипом
Доброкачественные опухоли жировых тканей могут варьироваться по внешнему виду, но боль причиняют редко. Болевые ощущения обычно появляются в результате сдавливания какого-либо участка здоровой ткани, находящейся в соседстве с опухолью. Внешне липома представляет собой участок ткани, одинаковый по цвету с остальной поверхностью тела. Чаще всего — это безболезненный мягкий бугорок, который несколько возвышается над поверхностью кожи и имеет размытые границы и различный диаметр. Липомы могут быть как маленькими, так и очень большими. У некоторых людей может быть несколько липом в разных частях тела. Например, на шее, голове, в области грудной клетки или органах брюшной полости.
Основные методы лечения:
- хирургическое удаление (резекция, иссечение при помощи скальпеля);
- липосакция (откачка содержимого опухоли шприцом);
- прием стероидов (ограничивают рост опухоли, но не удаляют её);
- лазерное удаление;
- криотерапия (использование жидкого азота).
Может использоваться комбинация методов, например, курс стероидов с последующим удалением. Заживление занимает около двух недель, в зависимости от места расположения и повреждения других типов тканей. Небольшой риск послеоперационных осложнений всё же существует: это инфекции, кровотечения, а также повреждения нервов.
Диагностика опухолей жировой ткани, факторы риска осложнений
Основные методы диагностики: биопсия, физический осмотр, ультразвуковая диагностика. Если липома не растет интенсивно, врачи не рекомендуют удалять её. Однако если новообразование обнаруживается на открытых участках тела, у пациентов всех возрастов может возникать психологический дискомфорт в связи с тем, что липома видна окружающим.
Вероятность перерождения липомы в липосаркому мала, но она существует. Липосаркомы — раковые опухоли жировых тканей. Они быстро растут и обычно не сопровождаются болевыми ощущениями. При подозрении на липосаркому обязательна процедура МРТ и КТ.
Факторы риска, увеличивающие вероятность осложнений липомы:
- возраст от 40 до 60 лет;
- наличие других заболеваний, например, ожирения, синдрома Гарднера, миофасциальный синдром Долороса, увеличивающий риск образования многоплодной лимфомы;
- генетическая предрасположенность и вероятность передачи предрасположенности детям.

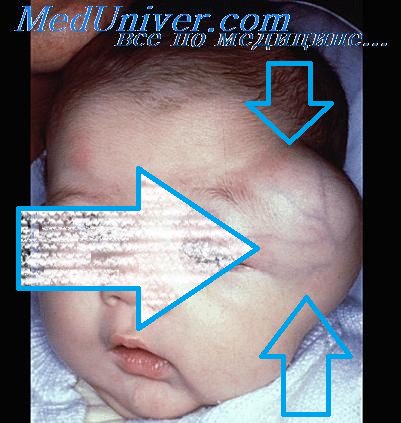
Гибернома – очень редкая опухоль, происходящая из бурой жировой ткани, в основном развивающаяся в паравертебральной области, на шее, в подмышечных впадинах, в большинстве случаев доброкачественная, но встречается и злокачественная форма. Проявляется как эластичное, шаровидное, медленно растущее образование на коже диаметром 1-13 сантиметров, безболезненное; воспалительные проявления отсутствуют. Диагностика гиберномы основывается на осмотре у дерматолога или онколога, а также на гистологическом изучении тканей новообразования. Лечение этой опухоли только хирургическое, другие методики (например, рентгеновская терапия) малоэффективны.
Гибернома
Причины гиберномы
Несмотря на то, что широко распространено мнение о бурой жировой ткани как источнике гиберномы, с этим согласны далеко не все врачи-дерматологи. Существуют указания, что это новообразование развивается из зародышевой жировой ткани. Гистохимические исследования гиберномы у разных больных иногда обнаруживают противоречивые данные, возможно, речь идет о клинически очень схожих, но разных по происхождению опухолях из жировой ткани. Несмотря на то, что отложения бурой жировой ткани имеются не только под кожей, но и в межмышечных прослойках, практически всегда гибернома развивается только под кожей. На сегодняшний день пока нет достоверного объяснения этому факту.
Доказательством того, что гибернома берет свое начало из клеток бурой жировой ткани, является наличие в ее клетках большого количества митохондрий со сложной внутренней структурой, аналогичной бурым адипоцитам. Это придает цитоплазме данных клеток зернистый вид. Предположительно, поводом к росту и дифференцировке клеток бурой жировой ткани является определенный ферментный дефект. Поиски генетических и наследственных факторов в развитии гиберномы не дали однозначных результатов. Среди других причин развития этого новообразования предполагают влияние обменных нарушений, женских половых гормонов, эмбриональных нарушений.
Гистологические исследования биоптатов гиберномы выявили определенные различия в ее структуре у разных больных. Обработка данных и результатов биопсии большого количества пациентов позволили определить четыре основные патогистологические формы этой опухоли:
Дольчатый тип – является наиболее распространенным вариантом гиберномы. Дифференцировка клеток может быть достаточно разнообразной, в основном прослеживается тенденция развития от мультивакуолярных форм к моновакуолярным. Отмечаются отдельные обычные адипоциты.
Миксоидный тип – подавляющее большинство клеток такой гиберномы являются пенистыми, то есть мультивакуолярными. Помимо них встречаются отдельные клетки, которые намного меньше адипоцитов, не содержат жировых включений и обладают эозинофильной цитоплазмой.
Липомоподобный тип – большинство клеток имеет моновакуолярную структуру, схожую с обычными адипоцитами.
Веретеноклеточный тип – мультивакуолярные пенистые клетки гиберномы беспорядочно располагаются среди веретенообразных, сходных по своему строению с элементами веретеноклеточной липомы.
Как правило, прямой корреляции между клеточной структурой и симптомами или клиническими проявлениями гиберномы не наблюдается.
Симптомы гиберномы
Начав свой рост, гибернома очень долго протекает бессимптомно, лишь по достижении определенного размера она становится заметной и ощутимой для пациента. Обычно это плотный и эластичный кожный узел диаметром от 3 до 13 сантиметров, покрытый неизмененной кожей. Излюбленная локализация гиберномы – около позвоночника, на шее, в подмышечных впадинах, иногда в паховой и на ягодичной областях. В редких случаях новообразование может несколько затруднять движения человека (при расположении в подвижных участках тела) или оказывать давление на близлежащие сосуды или нервы. Это может стать причиной выраженных нарушений, для устранения которых потребуется удаление гиберномы.
Диагностика гиберномы
В дерматологии и онкологии диагностика гиберномы производится на основании осмотра больного и выполнения биопсии с последующим гистологическим изучением тканей опухоли. Иногда дополнительно производят изучение макроскопической структуры новообразования после его удаления. При осмотре на поверхности кожи больного гиберномой определяется возвышение шаровидной формы диаметром 3-13 сантиметров, плотное на ощупь, но безболезненное. Кожные покровы в области опухоли не изменены, при опросе выявляется, что ее рост очень медленный и занимает много лет, резких скачков увеличения размеров выявлено не было.
Проведение тонкоигольной биопсии с последующим микроскопическим изучением выявляет множество пенистых клеток с большими митохондриями. Иногда, при некоторых патогистологических формах гиберномы, могут встречаться обычные адипоциты с одной крупной жировой вакуолью и периферически расположенным ядром. В отличие от них, адипоциты гиберномы и бурой жировой ткани имеют множество мелких вакуолей в цитоплазме и центрально расположенное ядро. При окраске клеток Суданом 3 клеточные включения окрашиваются в желтый цвет.
Макроскопически гибернома представляет собой инкапсулированную плотную опухоль, которая достаточно хорошо васкуляризирована. От соединительнотканной оболочки новообразования внутрь идут перегородки, придавая ему дольчатое строение. Гибернома не спаяна с окружающими тканями и при удалении легко отделяется от них. Дифференциальный диагноз следует проводить с другими формами липом, бурой липосаркомой (иногда называемой злокачественной гиберномой), ксантомой.
Лечение и прогноз гиберномы
Лечение гиберномы исключительно хирургическое, никакие консервативные меры не помогут устранить это новообразование. В зависимости от локализации и размеров опухоли операция производится под местным обезболиванием или общим наркозом. После удаления гиберномы производят ее осмотр и дополнительное гистологическое исследование для подтверждения диагноза. Прогноз заболевания в целом благоприятный при доброкачественной форме новообразования, рецидивов после полного устранения опухоли практически никогда не возникает. Случаев развития гиберномы на других участках тела также зафиксировано не было.
Липома – широко распространенная подкожная доброкачественная опухоль, формирующаяся из жировой ткани. Наиболее часто опухолевые образования встречаются у женщин среднего возраста. Они могут появляться на различных участках тела, кроме ладоней и ступней.
По статистике, подкожные липомы отмечаются в 95% случаев, остальные приходятся на внутренние органы, грудную клетку, спинной и головной мозг.
Факторы, провоцирующие появление липом
Опухоли возникают в результате нарушения метаболического процесса в организме (недостаточное количество белков-ферментов), несвоевременного удаления продуктов распада, а также из-за излишков жировых отложений.

- Генетическая предрасположенность к липоматозу (множественным образованиям). Она может передаваться наследственным путем от родителей или их предков ребенку вне зависимости от пола.
- Нарушение липидного (жирового обмена). Отмечается у людей различной комплекции. При негативных изменениях в процессе выработки, расщепления жиров и их транспортировки в плазме крови резко повышается уровень холестерина и триглицеридов (основного вида жира), что вызывает патологические нарушения. Одним из них является возникновение липом.
- Неправильный механизм регуляции обмена жиров. В организме каждого человека существует отлаженный механизм распределения жировых прослоек. При его нарушении происходит неравномерное накопление жира. В местах избыточных жировых отложений возможно появление доброкачественного разрастания.
- Патологические нарушения эндокринной системы.
- Недостаточное количество витаминов и минералов в организме.
- Регулярное употребление в пищу продуктов питания, содержащих вредные добавки и примеси.
- Гормональные изменения у женщин.
- Нарушение работы кишечника и почек.
- Паразитарное инфицирование. Личинки легко перемещаются с кровью и скапливаются в жировых прослойках, нарушая процесс липолиза (расщепления жировой ткани), что приводит к опухолевым новообразованиям, в которых паразиты концентрируются в огромном количестве.
- Несоблюдение правил личной гигиены. Существует мнение, что причина заболевания кроется в отсутствии или неправильном уходе за проблемной кожей (с множественными фурункулами и прыщами). Самостоятельное их выдавливание ведет к неполному удалению гнойных масс и закупорке сального протока, что способствует скоплению кожного сала в полости и образованию липом, заключенных в капсулу.
- Вредные привычки (алкоголизм и курение).

Клиника проявлений
Липома формируется в виде мягкого округлого безболезненного узелка эластичной структуры, состоящего из жировых тканей, поэтому в народе ее называют жировиком. Она имеет дольчатое строение и окружена капсулой.
Липомы могут быть как единичные, так и множественные, распространенные по всему телу. В последнем случае они имеют симметричное расположение, если опухоль возникла на предплечье слева, такое же образование может появиться и справа.
В месте формирования опухоли отсутствуют какие-либо изменения на поверхности эпидермиса, она легко смещается при надавливании, потому что не соединяется с кожей.
Новообразование может оставаться в одном размере или очень медленно увеличиваться, причем контролировать этот процесс невозможно. Если рост липомы происходит в ускоренном темпе – это значит, что она опасна и необходимо незамедлительно показаться врачу.
Иногда липома увеличивается вместе с массой человека, а при похудении уменьшается. Она может достигать огромных размеров, что провоцирует растягивание и отвисание кожи, и опухоль выглядит, как будто растет на ножке. В этом случае существует опасность застоя крови, появления отечности и возникновения некротических разрушений тканей.
При значительном разрастании, кроме непривлекательного внешнего вида опухоли, существует опасность смещения и сдавливания близлежащих органов. Места локализации опухоли разнообразны: подкожные, межмышечные и забрюшинные пространства. А также она возникает:
- на бедре,
- верхней части спины,
- голове,
- в зоне легких, печени и почек,
- в области матки,
- молочной железе,
- на грудной клетке вблизи от сердца,
- в спинномозговом канале или области позвонков,
- в суставной части или между сухожилиями.
Зачастую липому путают с атеромой, потому что по своей форме они идентичны. Атерома – это образование из сальной железы незначительного размера (до 3 см), по своим внешним признакам похожее на липому. Оно встречается в зоне произрастания волос. В результате закупорки протоков сальной железы происходит скопление густого секрета и увеличение атеромы.
По своей консистенции это плотный подвижный шарик, соединенный с кожей. Эпидермис в месте образования атеромы темнее, чем обычно. Часто содержимое атеромы инфицирует сальный проток, что провоцирует его нагноение, поэтому необходимо своевременно удалять образование.
Классификация липом
Практически во всех случаях липома имеет четкие границы (заключена в капсулу) и не выходит за их пределы. Однако существует диффузная форма, которая характеризуется сосудистой сеткой, соединяющей образования, и отсутствием оболочки. При разрастании она проникает в соседние ткани и органы и нарушает их функционирование. По своей гистологической структуре различаются следующие разновидности липом:
- классическая (жировик) – уплотнение, состоящее только из жировой ткани,
- миолипома – преобладание в структуре опухоли мышечных волокон,
- фибролипома – твердое образование, состоящее в основном из фиброзных волокон,
- ангиолипома – плотное безболезненное подкожное узелковое новообразование из жировой ткани, содержащее большое количество сосудов,
- оссифицированная – образование, в котором происходит формирование костной ткани,
- миелолипома – сочетание жировой ткани и кроветворной, встречается очень редко.

Наиболее редкой формой липомы является гибернома – образование из бурого жира (остатков зародышевой жировой ткани). В группе риска по образованию жировиков преобладают женщины. Основные места расположения: шея, подмышечные впадины, зона вдоль позвоночника, реже встречается в ягодичной области. Проявляется в виде плотного шаровидного образования, медленно увеличивающегося в размерах (до 13 см). Отсутствуют болезненность и признаки воспаления. Перерождение в злокачественную опухоль практически не происходит. Встречается разлитая липома, которая состоит из огромных скоплений гроздьев жира, не имеющих четких границ, они разрастаются, приводя к увеличению размера конечностей.
Расположение липом
Основная локализация опухоли отмечается в слое подкожной ткани, но иногда встречается межмышечная липома, которая прорастает между мышцами и сосудами, распространяясь на внутренние органы и ткани.
Этот вид липом отличается болезненностью из-за близкого расположения нервных окончаний и сосудов. При разрастании происходит сдавливание сосудов, что приводит к возникновению ноющей боли, усиливающейся при физических нагрузках.
Эти виды опухолей невозможно увидеть, потому что жировики располагаются глубоко внутри тела. Их можно почувствовать, поскольку внутренние липомы характеризуются резким ухудшением самочувствия и появлением тошноты и рвоты, отеков конечностей, болей в поясничной области. Также наблюдается нарушение мочеиспускания с содержанием кровяных примесей в моче, скачки давления. Среди паренхиматозных органов более всего поражаются почки, печень, селезенка, щитовидная и поджелудочная железы.
Жировик в легких появляется довольно редко. Образуется он из жировой ткани в результате патологического разрастания здоровой клетчатки.
Существует абдоминомедиастинальная и парастернальная форма липомы легких, при которых отсутствует симптоматика проявлений и обнаружить присутствие новообразования можно только при обследовании близко расположенных органов.
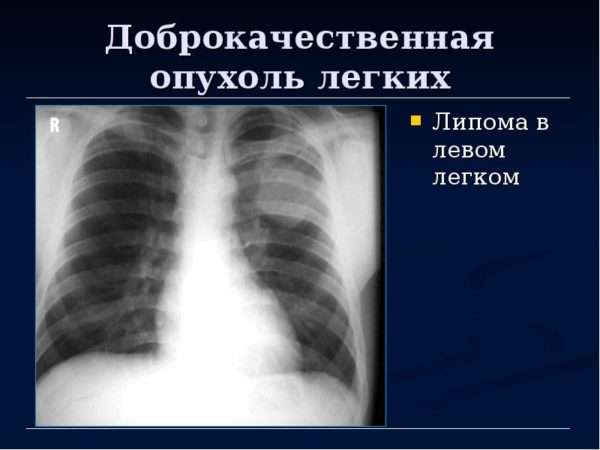
Опухоль в легких очень редко прорастает в соседние ткани и не образует метастазов. Со временем структура тканей вокруг липомы видоизменяется и образует своеобразную оболочку из соединительных тканей, так организм пытается оградить здоровые клетки от пораженных.
Если происходит разрастание опухоли, она начинает оказывать давление на окружающие органы и ткани, это сопровождается болевыми ощущениями, появлениями одышки. Сосуды легких под негативным воздействием претерпевают патологические изменения, которые могут сопровождаться приступами кашля с мокротой, иногда примесями крови.
В таких случаях необходимо срочное хирургическое вмешательство и удаление опухоли вместе с капсулой. При незначительных размерах липомы можно воспользоваться малоинвазивным способом – липосакцией (удалением жирового содержимого капсулы). Но такая процедура проводится только в случае расположения липомы на поверхности легкого.
Наиболее часто этот вид образований диагностируется у женщин. Одной из причин появления является частое переохлаждение головы. По форме опухоль напоминает обычную шишку с гладкой поверхностью, мягкую на ощупь и не причиняющую боли. Единственным недостатком является косметический дефект.
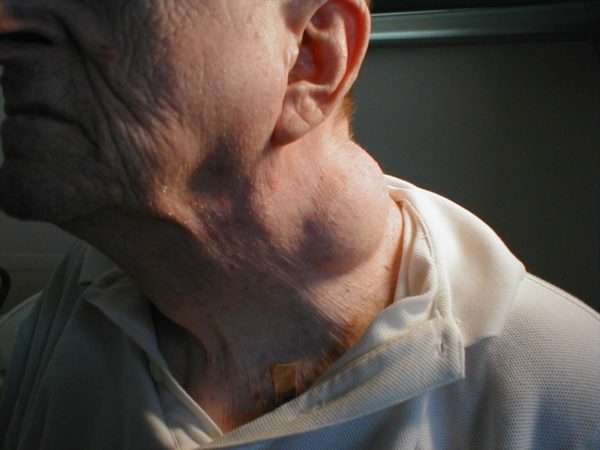
Жировик может появиться на любом участке шеи. Наиболее часто он располагается на задней стороне, долго оставаясь незамеченным. Зачастую его путают с увеличенным лимфатическим узлом. При возникновении опухоли на передней стороне шеи могут возникнуть чувство сдавливания, изменения голоса, нарушение глотания.
У женщин в период гормональной перестройки организма и при злоупотреблении гормональными препаратами и контрацептивами в молочной железе может появиться доброкачественное образование. В начальной стадии болезни не наблюдается никаких необычных проявлений, но по мере роста опухоли возникает болезненность, иногда происходит деформация груди. При расположении опухоли в жировой клетчатке она проступает над уровнем кожи и легко диагностируется. Усиление боли и отсутствие видимой картины болезни могут свидетельствовать о нахождении опухоли внутри молочной железы, и выявить ее можно только на УЗИ.
Лечение зависит от степени тяжести болезни и ее проявлений. Если липома небольшого объема, возможно проведение консервативного лечения с помощью инъекций непосредственно в опухоль, что способствует ее рассасыванию. Процедура занимает не менее 2 месяцев, а то и более.

В качестве дополнительных методов лечения образований в молочной железе применяются:
- лазерное воздействие (вылущивание липомы вместе с капсулой) проводится под местным наркозом, не оставляя следов,
- радиоволновая терапия (выжигание новообразования), но метод имеет противопоказания.
При риске возникновения рецидива проводится откачка содержимого опухоли. При значительном увеличении опухоли и сдавливании железистых тканей проводится эндоскопическая операция. Для этого врач делает прокол кожи и тканей молочной железы и аккуратно вводит видеоприборы. Под их контролем проходит извлечение новообразования. Ранки зашиваются, после их заживления остается лишь небольшой рубец. Операция длится около двух часов без госпитализации. В дальнейшем пациентке назначается медикаментозное лечение в домашних условиях.
При запущенной форме липомы проводится липоэктомия, которая включает не только удаление самой опухоли, но и лишней жировой клетчатки в молочной железе. Такая операция требует дальнейшего восстановления формы груди с помощью маммопластики.
Самую большую опасность представляют липомы, расположенные в области сердца. Они могут встречаться в любом отделе, но наиболее часто в левом желудочке, правом предсердии. В редких случаях может развиться липоматозная гипертрофия межпредсердной перегородки, приводящая к снижению сократительной способности сердца, нарушению ритма, сердечной недостаточности и даже смерти.
Диагностические мероприятия
Опухоли, находящиеся внутри тела, невозможно увидеть визуально или прощупать. Поэтому, чтобы установить точный диагноз и выяснить, в какой стадии находится заболевание, проводится дополнительная диагностика посредством:
- пункционной биопсии – для уточнения природы образования,
- магнитно-резонансной томографии – для изучения состояния внутренних органов в очаге поражения,
- рентгенологического обследования – для определения местоположения новообразования,
- компьютерной томографии – для определения структуры, размеров опухоли, ее содержимого, а также идентификации образования,
- ультразвукового обследования – для выяснения размеров и очертаний липомы.
После проведенных исследований определяется, нужна ли операция в конкретном случае или можно обойтись наблюдением за состоянием больного.
К какому врачу обращаться
При возникновении какого-либо подкожного новообразования необходимо обследоваться в онкологической клинике у врача-онколога. При отсутствии в месте проживания необходимого специалиста можно обратиться в поликлинику к хирургу.
Если отсутствуют внешние симптомы, но отмечается болезненность, чувство тяжести, одышка, кашель или другие негативные проявления, нужно незамедлительно посетить терапевта, который назначит необходимые обследования.
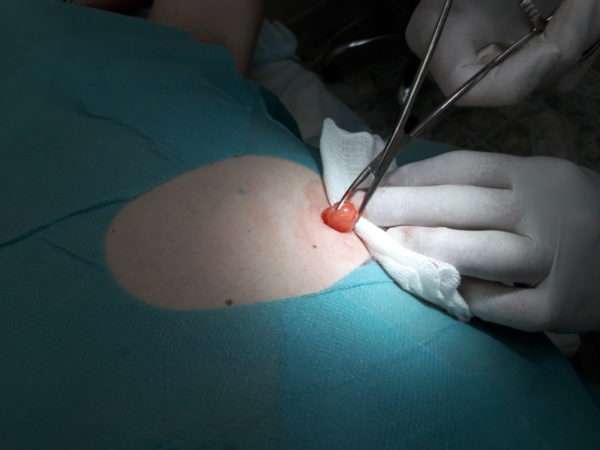
Лечение липом
Липома, образованная в подкожном слое, не представляет серьезной опасности и не несет риска перерождения в злокачественную опухоль, так как она развивается в своей оболочке из соединительной ткани и не проникает в соседние органы.
Однако липомы, образовавшиеся в подкожно-жировой клетчатке, хоть и редко, но могут перерождаться в злокачественные опухоли (липосаркомы), у которых отсутствует оболочка. Они могут передавливать сосуды, нервные окончания и прорастать в другие органы. Так как медикаментозных средств лечения не существует, в этих случаях рекомендуется проведение операции.
Если образование незначительных размеров и находится в доступном месте, она проводится амбулаторно под местным наркозом. В осложненных случаях лечение проводится в стационаре с последующей госпитализацией.
Существуют такие способы удаления опухоли:
- Эндоскопический – делается небольшой надрез, и с помощью специального оборудования разрушается содержимое липомы прямо внутри капсулы. Данный метод не является радикальным, существует вероятность возникновения рецидива.
- Липосакция – отсасывание содержимого капсулы с помощью толстой иглы. При ней не удаляется сама оболочка, что в некоторых случаях может привести к новым образованиям.
- Иссечение опухоли вместе с капсулой. Удаление липомы хирургическим путем является более эффективным методом, чем остальные. Он не вызывает дальнейшего разрастания новообразований. Недостатком хирургического вмешательства является неэстетичный рубец после операции.
Если выявленная липома не причиняет ни малейшего дискомфорта и не затрудняет работу соседних органов, считается, что удалять ее не обязательно. Но человек должен находиться под постоянным наблюдением врача (для контроля размеров опухоли и общего состояния больного). Хотя липома считается безопасным образованием, ни в коем случае нельзя пытаться удалить ее самостоятельно, так как выдавливание или прокалывание опухоли может привести к инфицированию и перерождению в злокачественное образование.
Жировая ткань в эмбриогенезе возникает из мезенхимальных клеток липобластов, первоначально связанных со стенками капилляров.
Накопление жира в липобластах происходит на 12—13-й неделе внутриутробного периода; по одним данным, в форме мелких вакуолей, в дальнейшем сливающихся в одну крупную, по другим сразу в виде одной вакуоли, постепенно увеличивающейся. В эмбриональных жировых клетках много гликогена, который накапливается в них до начала отложения жировых веществ. Жир накапливается неравномерно, и в одной и той же дольке наряду со сформированными липоцитами могут находиться клетки, еще не содержащие жира, что придает жировой ткани в раннем эмбриональном периоде значительный полиморфизм. В ней, помимо волокнистой стромы, имеется аморфная слизистая промежуточная субстанция, содержащая мукоидные вещества, а также очажки кроветворения, скопления гистиоцитарных элементов. Некоторые авторы считают жировую ткань близкой к ретикулярной, а возможно, одной из ее разновидностей, другие - указывают на тесную генетическую связь жировой и волокнистой соединительной ткани. Для обычной жировой ткани характерно значительное преобладание нейтрального жира.
В организме взрослых людей иногда можно обнаружить островки бурого жира, морфологически и но составу жировых веществ напоминающего бурый жир животных, впадающих в зимнюю спячку.
Такие островки, определяемые только при микроскопическом исследовании, находят иногда в подкожной клетчатке шеи, спины, подмышечной области, вокруг надпочечников. У эмбрионов человека островки бурого жира встречаются всегда.
Микроскопически бурый жир отличается от обычного преобладанием в нем так наливаемых мультилокулярных жировых клеток, цитоплазма которых выполнена мелкими жировыми вакуолями, вследствие чею имеет пенистый вид, ядро расположено центрально. Клетки бурою жира меньше обычных липоцитов. Оии сгруппированы в дольки, обильно снабженные кровеносными капиллярами, к которым клетки тесно прилежат.
В буром жире преобладают фосфатиды, двоякопреломляющие липиды (особенно холестерин), много насыщенных жирных кислот, а также белковых веществ. О различном составе жира можно судить но окраске срезов нильским голубым, даюшим разные оттенки сине-фиолетового и оранжевого цвета.
Вопрос о том, является ли бурый жир особой разновидностью жировой ткани, или, как считают некоторые авторы, эмбриональной стадией обычной жировой ткани, в настоящее время можно считать решенным в пользу первого.
Липома одна из самых частых доброкачественных опухолей (30-40%) Может возникать всюду, где есть жировая ткань. При локализации в дерме обычно инкапсулирована, в других участках тела часто слабо отграничена. Редко встречается на конечностях и во внутренних органах, в частности, может развиваться в экстрадуральном пространстве, в костях. Рецидивирует часто из-за трудности удаления или же в связи с возможным (например, при забрюшинной локализации) озлокачествлением.
Липомы нередко бывают множественными, иногда развиваются симмет рично. Рост их не связан с общим состоянием организма; так. при истощении липомы не только не теряют жир, но продолжают его накапливать.
Макроскопически липома характеризуется узловатой формой, реже бывает нечетко отграничена. Узел дольчатого строения из-за соединительнотканных прослоек может достигать очень большого размера.
Микроскопически опухоль построена по тнпу обычной жировой ткани и отличается от нее различными размерами долек и жировых клеток. Последние то очень малы, то достигают гигантских размеров. Между обычными унилокулярными клетками (т. е. содержащими одну крупную жировую вакуоль) иногда встречаются мелкие группы мультилокуляриых клеток. Некоторые авторы считают мультилокулярные клетки камбиальными.
В липоме имеется обильная капиллярная сеть, оплетающая клетки. В соединительнотканных прослойках содержатся базофилы. Количество волокнистой соединительной ткани различно, вследствие чего опухоли имеют разную консистенцию и разделяются на мягкие и плотные, называемые также фибролипомами. Обилие сосудов в некоторых опухолях позволяет говорить об ангиолипомах.
При длительном существовании в липоме могут развиваться дистрофические изменения, обызвествление, а иногда и оссификация. Изредка наблюдают ослизнение отдельных участков, что сочетается с атрофией жировых клеток и выраженным отеком. Отличить такую липому от так называемой эмбриональной липомы не всегда возможно.
Интрамуральная (инфильтрирующая) липома отличается тем, что, располагаясь в толще мышц, она не имеет четких границ, симулируя инфильтрирующий рост.
Существуют многочисленные варианты зрелых жировых опухолей, отличающихся от описанной «классической" липомы как клиническими проявлениями, так и некоторыми морфологическими особенностями.
Читайте также:

