Определение лейкоза классификация острых и хронических лейкозов
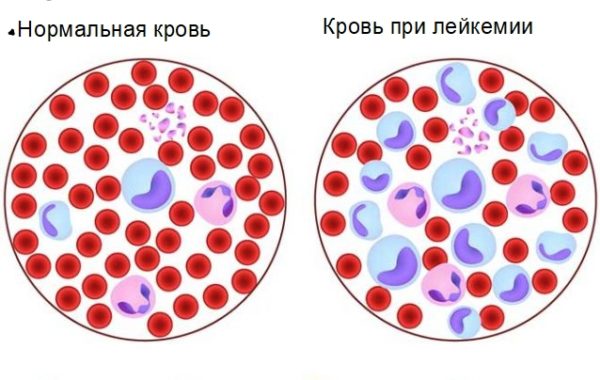
Онкологическими и другими патологическими процессами в организме человека занимается патанатомия. Патофизиология изучает причины возникновения, течение и исход патологического состояния организма. Лейкемия или лейкоз – это злокачественный процесс в костном мозге, нарушающий произведение и деление лейкоцитов. Недозревшая клетка беспорядочно делится и распространяется, при этом заменяет здоровую. По организму расходятся лейкемические инфильтраты.
При лейкозе развивается систёмное поражение организма. Страдают кровеносная, кроветворная и лимфатическая системы, печень, селезёнка и центральная нервная система. Заболевание характеризуют слабость, потеря веса, боли и ломота в теле, присоединение острых инфекционных процессов и т.д. Диагноз подтверждается с помощью лабораторно-инструментальных исследований. Лечение проводят курсами химиотерапии или при помощи трансплантации костного мозга. Болезнь чаще встречается у детей, чем у взрослых. В основном поражает лиц сильного пола.
Аномальные клетки отличаются продолжительной жизнью и активным делением, при этом они не могут быть дифференцированы. Бласты заменяют места других клеток крови.
Причины возникновения болезни
Этиология заболевания заключается в генетических нарушениях человеческого организма, основная причина которых – межхромосомные и внутрихромосомные отклонения. Лейкемия может развиваться на любой стадии кроветворения как первичное моноклоновое заболевание или как вторичное вследствие бесконтрольного разрастания нестабильного клона лейкоза.
Лейкемическая болезнь обычно развивается на фоне других генетических заболеваний, к примеру, при синдроме Дауна или первичном иммунодефиците. Опухолевый процесс может встречаться у людей, чьи близкие родственники имеют в анамнезе онкологическое заболевание.
Состав крови меняется при воздействии на человека радиации, электромагнитных полей, канцерогенных веществ, лучевой и химиотерапии во время лечения других патологий. Механизм развития лейкемии заключается в нарушении нуклеопротеидного обмена. Патогенез обусловлен внедрением в костный мозг опухолевой ткани, которая изменяет нормальный состав крови. Развиваются цитопении, лежащие в основе неясных кровотечений и снижения защитных функций организма.
Классификация лейкозов
Формы лейкоза бывают хронического и острого течения. Острые патологии от лейкозов хронического характера отличает активный рост и деление кроветворных недоразвитых клеток с малой дифференцировкой. В соответствии с цитогенезом выделяют следующие разновидности лейкемии.
Типы острых лейкозов:
- Лимфобластная лейкемия диагностируется у детей в 85% случаев. Состоит из недоразвитых лимфоцитов пролиферативного ростка.
- Миелобластный лейкоз представлен миелобластами и другими видами бластных клеток. Выражен частыми простудными заболеваниями и процессами инфекционного характера.
- Моноцитарная лейкемия основана на предшественниках моноцитов.
- Основа миеломонобластного лейкоза – предшественники моноцитов и гранулоцитов.
- Эритромиелобластный лейкоз представлен повышенным уровнем эритробластов.
- Мегакариобластная форма рака развивается благодаря предшественникам тромбоцитов.
- Недифференцированная опухоль выражена клетками-предшественниками, не имеющими опознавательных признаков, основа которых стволовые и полустволовые клетки.
Виды хронических патологий:
Классификация лейкозов проводится по количеству лейкоцитов и бластов в крови:
- Лейкемический;
- Сублейкемический;
- Лейкопенический;
- Алейкемический.
По гистогенезу выделяют такие виды рака:
- Недифференцированная лейкемия;
- Миелобластный рак;
- Лимфобластная опухоль;
- Монбластный лейкоз;
- Хроническая миелоидная форма рака;
- Лимфолейкоз;
- Парапротеинемическая лейкемия.
Лейкемия имеет следующую классификацию по ВОЗ:
- Миелопролиферативная опухоль;
- Миелоидная/лимфоидная опухоль с эозинофилией и перестройкой определённых генов;
- Миелодиспластический синдром;
- Острый миелоидный лейкоз (ОМЛ) и родственные опухоли;
- Измененный ОМЛ вследствие миелодисплазии;
- Миелоидные терапевтические опухоли;
- Неуточнённые ОМЛ;
- Саркома миелоидная;
- Миелоидные новообразования на фоне синдрома Дауна;
- Острые лейкозы неопределённого происхождения;
- В-клеточная лимфома;
- Т-клеточная лимфома.
По международной классификации ФАБ рак крови бывает:
- Острый лимфобластный;
- Острый миелоидный;
- Острый недифференцированный.
По Боброву Н.Н. определяется 5 видов лейкемии:
- Нейтрофильно-эозинопеническая, при которой развиваются воспалительные и гнойные процессы.
- Нейтрофильно-эозинофильная наблюдается при скарлатине, туберкулезе и узелковом периартериите.
- Нейтропеническая фаза угнетения встречается при вирусных инфекциях.
- Протозойная форма диагностировалась при малярии.
- Моноцитарно-лимфоцитарный рак характеризует инфекционные заболевания, к примеру, мононуклеоз и лимфоцитоз.
Патогенетическая классификация связывает рак крови с дисгемопоэтической и гемолитической анемией.
Незлокачественные процессы кроветворения
Лейкемоидные реакции при анализе крови имеют схожие результаты с лейкемией. В сыворотке крови возникают незрелые клетки. Отличия в том, что этот процесс носит непостоянный характер. Развернутая картина заболевания указывает на перенесенные воспалительные процессы или отравления.
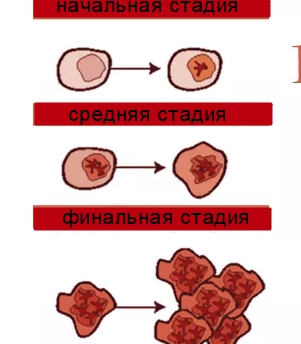
Стадии развития злокачественного процесса
Этапы развития болезни состоят из 7 пунктов:
- Стадия зарождения онкологии;
- Проявление симптомов;
- Вхождение в ремиссию;
- Период отсутствия болезни;
- Вторичный рак;
- Терминальная стадия.
При остром течении болезни больной отмечает слабость, высокую температуру тела, лихорадку, ломоту в костях и суставах, судороги, кровоточивость десен, носовые кровотечения, розовую сыпь, увеличение селезёнки, резкое похудение.
Симптомы проявляются в зависимости от степени поражения организма и наличия вторичных очагов.
По мере развития болезни отмечается воспаление лимфатических узлов на шее, в паху и в подмышечных впадинах, увеличение слюнных желез. Для болезни характерны воспалительные процессы ротовой полости, к примеру, стоматиты и гингивиты, которые не поддаются классическому лечению. Язвы на слизистой оболочке могут увеличиваться и предоставлять больному дискомфорт и боль при приёме пищи.
Последняя стадия рака представлена рвотой, ухудшением зрения, отсутствием речи, болями в суставах и костях, головокружениями, обмороками. У пациента нарушается память, путается сознание, развивается паралич. Злокачественный процесс поражает сердце, головной мозг, лёгкие, органы желудочно-кишечного тракта, почки, органы мочеполовой системы и кожу.

Хроническая форма может развиваться от 4 до 12 лет. Симптомы отсутствуют или слабо выражены. Пик появления признаков приходится на развернутую и терминальную стадии. Атипичные клетки выходят за пределы костного мозга и метастазируют во все органы тела. Больной резко теряет килограммы, внутренние органы увеличиваются, отмечается болевой синдром. Лимфоузлы выпирают над поверхностью кожи. Гнойничковая сыпь распространяется по кожным покровам.
Для миеломы характерно поражение и разрушение костной ткани позвоночника, бедра, рёбер и черепа. Пациент испытывает ломоту и боль в пораженной области. Возникают патологические переломы и кровотечения.
Пациент может скончаться на любом этапе развития болезни, потому что есть риск развития кровотечения внутренних органов, острой сердечной недостаточности или сепсиса.
Лечение проводят с помощью введения в кровоток пациента химиопрепаратов. Интенсивность и продолжительность курсов зависит от стадии и формы заболевания. Для достижения максимального эффекта рекомендовано проведение трансплантации костного мозга.
Лейкоз (от греч. leukos - белый, osis -болезнь) – системное заболевание органов кроветворения бластоматозного происхождения.Характеризуется прогрессивной клеточной гиперплазией кроветворной и лимфоидной тканей, метапластическим разрастанием патологически измененных элементов в паренхиматозных органах.
Лейкозы – опухоль, исходящая из стволовых кроветворных клеток с первичным поражением костного мозга. В основе лейкозов лежит неконтролируемая (безграничная) пролиферация клеток с нарушением способности их к дифференцировке и созреванию.Утратившие способность к созреванию лейкозные клетки могут проходить значительно большее, чем нормальные клетки крови, число циклов деления, что и создает огромную клеточную массу, характеризующую лейкоз.
Лейкоз выявлен у 29 видов домашних и диких животных, в том числе у птиц, рыб. Наиболее часто лейкозом поражаются крупный рогатый скот, овцы и куры.
Классификацию лейкозов производят на основании нескольких принципов:
· количество лейкоцитов в периферической крови;
· степень дифференцировки опухолевых (лейкозных) клеток;
· цитогенетическая характеристика лейкозных клеток.
Классификация лейкозов в зависимости от количества лейкоцитов в периферической крови.
В зависимости от общего количества лейкоцитов в единице объема крови принято различать следующие разновидности лейкоза:
· лейкопенический, с количеством лейкоцитов ниже 4х10 9 /л и наличием бластных, незрелых лейкозных клеток;
· алейкемический, характеризующийся нормальным содержанием лейкоцитов, свойственным животным конкретного вида;
· сублейкемический, с повышением количества лейкоцитов от 10х10 9 /л до 40х10 9 /л и наличием бластных форм лейкоцитов;
· лейкемический, когда содержание лейкоцитов находится в пределах (40-100)х10 9 /л, но может быть даже более 500x10 9 /л, причем обнаруживают большое количество бластных форм гранулоцитов и агранулоцитов.
Классификация лейкозов по степени дифференцировки клеток.
По патогенетическому принципу, исходя из особенностей морфологической характеристики лейкозных клеток, лейкозы подразделяют на острые и хронические. К острым лейкозам относят опухоли с полной остановкой дифференцировки родоначальных кроветворных клеток на каком-то уровне созревания;субстрат опухоли составляют клетки II, ΙΙΙ и IV классов по современной схеме кроветворения. В группу хронических лейкозов входят опухоли с частичной задержкой созревания клеток и накоплением клеток определенной степени зрелости.
Острые лейкозы.Гематологическая картина в развернутой стадии заболевания характеризуется классической триадой:
· изменением содержания лейкоцитов (общее число лейкоцитов снижено, повышено или остается нормальным);
· появлением в крови большого числа бластных клеток;
Уже на ранних стадиях болезни отмечаются нормохромная анемия и тромбоцитопения, развитие которых обусловлено угнетением нормального гемопоэза вследствие продукции лейкозным клоном цитокинов, угнетающих пролиферацию нормальных стволовых клеток.
Составляющие субстрат опухоли бластные клетки при различных вариантах острого лейкоза морфологически трудно различимы, но могут быть дифференцированы с помощью цитохимических методов по разнице в содержании ферментов. Исходя из особенностей цитохимических свойств лейкозных клеток, острые лейкозы (упрощенно) подразделяют на:
Выделенные нозологические формы различаются также по клиническим признакам и, что особенно важно, по ответу на цитостатическую медикаментозную терапию.
Окончательный диагноз острого лейкоза (особенно в тех случаях, когда лейкемические клетки не выходят в периферическую кровь) должен ставиться на основании исследования пунктата костного мозга. При этом основным диагностическим признаком является мономорфная картина костного мозга с преобладанием однотипных бластных клеток. Морфологические критерии последних очень изменчивы; как и все опухолевые клетки, лейкемические бласты атипичны, отличаются прогрессирующей анаплазией. По мере прогрессирования заболевания вследствие опухолевой прогрессии и под влиянием цитостатической терапии бластные клетки могут до неузнаваемости изменять свою морфологию, утрачивать ферментную специфичность.
Хронические лейкозы.Несколько упрощенно классификацию хронических лейкозов можно представить в следующем виде:
Патогенез лейкозов
Согласно мутационно-клоновой теории происхождения лейкозов лейкозогенный фактор (ионизирующая радиация, химическое вещество, вирус и др.) вызывает мутацию (повреждение ДНК, нарушение генетического кода) одной из клеток-предшественниц гемопоэза ΙΙ-Ш классов. В результате нарушается информация деления и дифференцировки клеток, наблюдается выход их из-под контроля регулирующих систем организма. Это приводит к безудержному размножению определенной разновидности клеток. Таким образом, составляющие субстрат опухоли лейкозные клетки представляют собой моноклональное потомство первоначально мутировавшей клетки и сохраняют все присущие ей признаки. В моноклоновой стадии опухолевые клетки чувствительны к химиотерапии.
Убедительным подтверждением клонового происхождения лейкозов является обнаружение у подавляющего большинства людей, больных хроническим миелолейкозом (в 80-90% случаев) аномальной (с укороченным длинным плечом) так называемой филадельфийской (Ph') хромосомы во всех миелоидных клетках, включая гранулоцитарный, эритроидный и мегакариоцитарный ростки, возможно за исключением Т-лимфоцитов. Этот факт является неоспоримым доказательством происхождения хронического миелолейкоза из одного патологического клона, родоначальницей которого является плюрипотентная стволовая клетка-предшественница миелопоэза (КОЕ-ГЭММ).
В процессе развития лейкоза (опухолевая прогрессия)происходят качественные изменения составляющих субстрат опухоли клеток, обусловленные нестабильностью их генетического аппарата. Изменение генетической программы клетки по одному или нескольким свойствам наследуется дочерними клетками. Нарастающая опухолевая прогрессия создает неравнозначные условия для всех дочерних клеток. Часть из них лучше приспосабливается к меняющимся условиям, они интенсивно размножаются, передавая новые свойства своим потомкам. Лейкозы превращаются из моноклоновых в поликлоновые, причем преобладают менее дифференцированные и более злокачественные клеточные элементы.
В процессе опухолевой прогрессии формируется атипизм гемобластозов. Появляются существенные отличия бластоматозных клеток (в обменных процессах, энергетике, росте, структуре и функции) от нормально функционирующих. Трансформированный костный мозг начинает интенсивно продуцировать лейкозные клетки разной степени зрелости. По мере усиления пролиферативных процессов, нарастания массы опухолевой ткани в кровь начинает выбрасываться все большее количество лейкоцитов, их бластных, незрелых форм. Повышается содержание молодых форм гранулоцитарных клеток – базофилов, эозинофилов и особенно нейтрофилов, лимфобластов, пролимфоцитов. Функциональная активность этих клеток извращена или полностью подавлена со всеми вытекающими отсюда последствиями.
Отдельные клоны опухолевых клеток выходят из-под контроля регулирующих систем организма, становятся устойчивыми к проводящейся цитостатической терапии, метастазируют в органы и ткани, в норме в гемопоэзе не участвующие, образуя очаги экстрамедуллярного кроветворения.
Дата добавления: 2018-04-15 ; просмотров: 1513 ;
Понятие и классификация лейкозов, основные причины и предпосылки их возникновения, клиническая картина и симптомы, Этиология и порядок диагностирования данной группы заболеваний, принципы составления схемы лечения. Сестринский процесс при лейкозах.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 28.04.2011 |
Лейкозы - представляют собой опухоли, диффузно поражающие гемопоэтическую ткань костного мозга. Уровень заболеваемости лейкозами в разных странах мира колеблется в широком диапазоне: от 3 до 10 человек на 100 000 населения. При этом мужчины болеют различными формами лейкоза примерно в 1,5 раза чаще, чем женщины.
Лейкозы встречаются с разной частотой внутри разных возрастных групп. Например, характерным для людей 20-30 лет является острый миелобластный лейкоз, для 40-50 лет - хронический миелобластный, а для пожилого и старческого возраста - хронический лимфобластный и волосатоклеточный лейкозы.
Гемабластозы - это опухолевый процесс, новообразования, возникающие из клеток кроветворной ткани.
Гемабластозы подразделяются на 2 группы: 1) системные заболевания, диффузно поражающие кроветворную ткань, - лейкозы; 2) регионарные заболевания - гематосаркомы - образуют солидные опухоли
Острые лейкозы занимают ведущее место в структуре заболеваемости гемобластозами, составляя приблизительно 13 их общего числа. Мужчины болеют чаще, чем женщины. При этом всеми исследователями отмечается 2 пика заболеваемости: в 3-4 и 60-69 лет.
1. Классификация лейкозов
Учитывая степень увеличения в крови общего числа лейкоцитов, в том числе и лейкозных клеток, различают лейкемические (десятки и сотни тысяч лейкоцитов в 1 мкл крови), сублейкемические (не более 15000-25000 в 1 мкл крови), лейкопенические (число лейкоцитов уменьшено, но лейкозные клетки обнаруживаются) и алейкемические (лейкозные клетки в крови отсутствуют) варианты лейкоза.
В зависимости от степени дифференцировки (зрелости) опухолевых клеток крови и характера течения (злокачественное и доброкачественное) лейкозы делят на острые и хронические.
Руководствуясь гисто (цито) генезом лейкозных клеток, выделяют гисто (цито) генетические формы как острого, так и хронического лейкоза. Гистогенетическая классификация лейкозов в последнее время претерпела значительные изменения в связи с новыми представлениями о кроветворении. Принципиальным отличием новой схемы кроветворения является выделение классов клеток-предшественников разных ростков кроветворения.
На основании современных представлений о кроветворении среди острых лейкозов выделяют следующие гистогенетические формы:
- недифференцированный, - миелобластный, - лимфобластный, - монобластный (миеломонобластный), - эритромиелобластный, - мегакариобластный.
Недифференцированный острый лейкоз развивается из клеток-предшественников первых трех классов, лишенных морфологических признаков принадлежности к тому или иному ряду кроветворения. Остальные формы острого лейкоза происходят из клеток-предшественников IV класса, т.е. из клеток-бластов.
Хронические лейкозы в зависимости от ряда созревающих клеток гемопоэза, из которых они возникают, разделяются на:
1) лейкозы миелоцитарного происхождения; 2) лейкозы лимфоцитарного происхождения; 3) лейкозы моноцитарного происхождения.
К хроническим лейкозам миелоцитарного происхождения относят:
- хронический миелоидный лейкоз, - хронический эритромиелоз, - эритремию, - истинную полицитемию.
К хроническим лейкозам лимфоцитарного ряда относятся: - хронический лимфолейкоз, - лимфоматоз кожи (болезнь Сезари), - парапротеинемические лейкозы (миеломная болезнь; первичная макроглобулинемия Вальденстрема; болезнь тяжелых цепей Франклина).
К хроническим лейкозам моноцитарного происхождения причисляют моноцитарный (миеломоноцитарный) лейкоз и гистиоцитозы.
2. Этиология
В настоящее время опухолевая природа лейкозов является общепризнанной, а, следовательно, этиологические факторы для опухолей и лейкозов едины.
Выделяют три основные группы факторов: 1) ионизирующее излучение; 2) химические канцерогены; 3) вирусы.
Так же имеется так называемая генетическая предрасположенность к лейкозам, это может быть вызвано сниженной резистентностью хромосом к действию мутагенных агентов, а также недостаточной активностью ферментных систем репаративного синтеза нуклеиновых кислот. Другим существенным условием, способствующим реализации действия канцерогенных факторов и возникновению гемобластозов, является низкая активность антиканцерогенных механизмов противоопухолевой резистентности организма. Эти механизмы препядствуют реализации эффектов канцерогенных агентов, инактивируя или элиминируя их.
Данные эпидемиологических исследований позволяют утверждать, что в семьях лиц, больных острыми лейкозами, риск заболеваемости повышается почти в 3-4 раза. При наличии острого лейкоза у одного из монозиготных близнецов вероятность заболевания другого составляет 25%. Считается, что роль генетических факторов ограничивается формированием предрасположенности к лейкозу, а затем реализуется под воздействием лучевых, химических факторов. Повышение мутабельности может быть вызвано наследственной нестабильностью генетического аппарата под воздействием онкогенных факторов.
Клинические проявления острого лейкоза являются следствием пролиферации и накопления злокачественных лейкозных бластных клеток. количественно превышающих условный рубеж (более 1000 млрд) за которым истощаются компенсаторные возможности организма.
Клиническая симптоматика развернутой стадии ОЛ складывается из 5 основных синдромов:
1. гиперпластического; 2. геморрагического; 3. анемического; 4. интоксикационного; 5. инфекционных осложнений
Заболевание развивается быстро. Температура тела поднимается до высоких цифр, нарастает общая слабость, беспокоит озноб, сильная потливость, аппетит отсутствует, бывает носовое кровотечение.
При осмотре можно обнаружить многочисленные кровоизлияния на коже. Развивается стоматит, некротическая ангина, шейные и поднижнечелюстные лимфатические узлы увеличены, подкожная жировая клетчатка в области шеи отечна. Наблюдается желудочное кровотечение при разрушении лейкозных инфильтратов стенки желудка. В зависимости от формы острого лейкоза увеличиваются селезенка, печень, лимфатические узлы.
4. Диагностика
Диагностика острых лейкозов строится на данных цитологического исследования крови и костного мозга, обнаруживающих высокий процент бластных клеток. На ранних этапах их в крови обычно нет, но выражена цитопения.
Поэтому при цитопении, даже касающейся одного ростка, необходима пункция костного мозга, которую можно делать амбулаторно. В костном мозге отмечается высокое (десятки процентов) содержание бластов при всех острых лейкозах, за исключением острого малопроцентного лейкоза, при котором в течение многих месяцев в крови и костном мозге процент бластных клеток может быть менее 15-20, причем в костном мозге при этой форме, как правило, процент бластов меньше, чем в крови. Форму острого лейкоза устанавливают с помощью гистохимических методов.
OAK - прогрессирующая анемия, тромбоцитопения, количество ретикулоцитов уменьшено. Около 95% всех лейкоцитов составляют миелобласты или гемоцитобласты (недифференцированные клетки). Отмечается лейкоцитоз в период бластного криза.
Основное диагностическое значение имеет исследование костного мозга. Основу диагностики ОЛ составляет обнаружение в пунктате костного мозга более 30% бластных клеток.
лейкоз симптом этиология сестринский
Применяют патогенетическое лечение для достижения ремиссии с помощью комбинированного введения цитостатиков с целью ликвидации всех явных и предполагаемых лейкемических очагов, при этом возможна выраженная депрессия кроветворения. Госпитализация в специализированное гематологическое отделение. Постельный режим. Питание должно быть высококалорийным.
Гормональная и цитостатическая терапия: преднизолон, антиметаболиты (б-меркаптопурин, метотрексат и др.) винкристин, винбластин, циклофосфан, противоопухолевые антибиотики (рубоминин, карминомицин).
Дезинтоксикационная терапия: гемодез, раствор альбумина.
Иммунотерапия: интерферон, реаферон.
Трансплантация костного мозга.
Лечение инфекционных осложнений: помещение пациента в асептическую палату, назначение антибиотиков широкого спектра действия (полусинтетические пенициллины + цефалоспорины), противовирусные препараты (ацикловир).
Лечение анемии. Лечение геморрагического синдрома (переливание тромбоцитов от ближайших родственников, свежезамороженной плазмы, аминокапроновой кислоты
6. Сестринский процесс при лейкозах
Потенциальная угроза здоровью, связанная с дефицитом информации о своем заболевании
Провести беседу с пациентом о его заболевании, предупреждении возможных осложнений и профилактике обострений. Обеспечить пациента необходимой научно популярной литературой
Трудности в принятии изменений диеты в связи со сложившимися ранее привычками
Провести беседу с пациентом о значении и влиянии диетического питания на течение болезни и выздоровление.
Поощрять пациента к следованию диете. Проводить контроль за передачами родственников
Риск падения из-за слабости, головокружения, высокой температуры; нарушений координации и онемения конечностей
Проводить контроль за соблюдением пациентом режима двигательной активности. Оказывать пациенту помощь при перемещении; сопровождать его.
Оказывать помощь пациенту в выполнении мероприятий по личной гигиене. Обеспечить средствами связи с медперсоналом
Тошнота, изменение вкуса
Создать благоприятную обстановку во время еды.
Следить, чтобы пациент получал любимые блюда и красиво оформленные. Провести беседу с родственниками пациента о характере передач.
Рекомендовать принимать пищу маленькими порциями, но часто (дробное питание)
Слабость, быстрая утомляемость
Проводить контроль за соблюдением пациентом предписанного врачом режима двигательной активности.
Проводить контроль за своевременным приемом пациентом лекарственных препаратов
Затруднения глотания из-за болей в горле
Рекомендовать принимать жидкую и полужидкую пищу маленькими порциями, но часто (дробное питание).
Проводить контроль за своевременным приемом пациентом лекарственных препаратов. Обеспечить уход за полостью рта пациента
Снижение аппетита из-за депрессии и высокой температуры тела; риск снижения массы тела; риск воживания
Провести беседу с пациентом и его родственниками о необходимости полноценного питания. Создать благоприятную обстановку во время
Нарушение целостности слизистой оболочки полости рта
Проводить тщательный уход за полостью рта пациента
Нарушение целостности кожи из-за нарушения трофики
11 Проводить тщательный уход за кожей пациента
Провести беседу с пациентом о значении гигиены.
Следить за ежедневным приемом душа (возить на каталке).
Проводить туалет полости рта и кожи вокруг рта после каждого приема пищи
Незнание положения, облегчающего дыхание во время сна; риск развития пневмонии из-за снижения иммунитета и гиповентиляции
Обучить пациента занимать положение Фаулсра. Обеспечить второй подушкой или поднять изголовье кровати. Обучить дыхательным упражнениям
Трудности с мочеиспусканием из-за невозможности посещать туалет; риск инфицирования мочеполовой системы
Провести беседу с пациентом о необходимости регулярного опорожнения мочевого пузыря. Подавать судно (мочеприемник) в постель по мере необходимости. Подмывать после каждого мочеиспускания
Страх смерти из-за отсутствия полной информации о стернальной пункции и химиотерапии
Провести беседу с пациентом. Оказать психологическую поддержку
Ограничение подвижности из-за слабости, головокружения, высокой температуры тела; дефицит самоухода и зависимость из-за ограниченной подвижности
Ежедневно проводить гигиенический уход по примерному стандарту
лейкоз симптом этиология сестринский
Еще одна опасность лейкозов состоит в том, что очень часто человек не предает значения симптомам на начальной стадии, списывая их на усталость, недостаток сна, городскую неблагоприятную экологию и прочие факторы. А ведь лейкоз, впрочем, как и любое другое онкологическое заболевание, гораздо легче вылечить именно на ранних стадиях болезни.
1. Вершинина С.Ф., Потявина Е.В. Руководство для пациентов с онкологическими заболеваниями. СПб., 2005 - 73 с.
2. Онкологические заболевания: профилактика и методы лечения. Под ред. В.В. Маршака. СПб., 2005 - 141 с.
3. Смолева Э.В. Сестринское дело в терапии. - Ростов н/Д: Феникс, 2007 - 332 с.
4. Чернова О.В. Уход за онкологическими больными. Ростов-на-Дону, 2002.
Современные взгляды на этиологию, клиническую картину, терапию лейкозов у детей. Клиническая картина заболевания. Диагностика лейкозов у детей, принципы лечения. Деятельность медицинской сестры. Примеры реализации сестринского процесса в ряде случаев.
дипломная работа [1,7 M], добавлен 01.08.2016
Понятие и общее описание бронхиальной астмы, причины и предпосылки ее развития, клиническая картина и симптоматика, принципы диагностирования и построения схемы лечения. Профилактика данного заболевания и порядок проведения сестринского процесса при нем.
курсовая работа [53,6 K], добавлен 21.11.2012
Этиология и предрасполагающие факторы лейкозов. Клиническая картина и диагностика, лечение и профилактика. Принципы оказания первичной медицинской помощи. Тактика медицинской сестры при осуществлении сестринского процесса у пациентов с лейкозами.
курсовая работа [64,7 K], добавлен 21.11.2012
Причины возникновения белокровия. Клиническая картина, этиология, патогенез. Принципы оказания первичной медицинской помощи при лейкозах. Методы диагностики и подготовка к ним. Манипуляции, выполняемые медицинской сестрой. Принципы лечения и профилактики.
дипломная работа [75,5 K], добавлен 20.05.2015
Определение, этиология и патогенез острого лейкоза, хронического лимфолейкоза, хронического миелолейкоза, истинной полицитемии. Клиническая картина и диагностика данной группы заболеваний. План обследования пациентов. Лечение лейкозов, прогноз для жизни.
курс лекций [82,0 K], добавлен 03.07.2013
Лейкозы - заболевания опухолевой природы. Их классификация в зависимости от морфологических свойств опухолевых клеток. Причины возникновения заболевания, его клиническая картина, стадии протекания. Анализы и обследования, специфика лечения заболевания.
презентация [586,9 K], добавлен 31.10.2012
Понятие и главные причины возникновения кишечной непроходимости как нарушения пассажа по кишечнику, вызванного спаечным процессом в брюшной полости. Клиническая картина и симптомы данной патологии, принципы ее диагностирования, составление схемы лечения.
презентация [664,0 K], добавлен 29.03.2015
Лейкозы — многочисленные опухоли, возникающие из кроветворных клеток и поражающие костный мозг. Продолжительность заболевания, этиология и патогенез. Причины острых и хронических лейкозов, клиническая картина, лечение и применение антибиотиков.
реферат [25,2 K], добавлен 17.09.2009
Этиология и способствующие факторы возникновения острого гастрита. Клиническая картина и диагностика заболевания. Методы обследования, принципы лечения и профилактики. Манипуляции, выполняемые медицинской сестрой. Особенности сестринского процесса.
курсовая работа [4,1 M], добавлен 21.11.2012
Понятие и общая характеристика сердечной недостаточности, основные причины и предпосылки развития данного заболевания. Клиническая картина и симптомы, этиология и патогенез, принципы постановки диагноза. Подходы к составлению схемы лечения, профилактика.
история болезни [28,0 K], добавлен 23.12.2014
Читайте также:

