Онкомаркеры са 125 при раке легких
Онкомаркерами называют вещества, которые вырабатываются раковыми опухолями и выделяются ними в биологические среды человеческого организма, в которых они могут быть обнаружены с помощью лабораторных методов диагностики. Выявление онкологических маркеров в биологическом материале пациента в настоящее время является одним из критериев постановки диагноза онкопатологии.
Виды онкомаркеров
Раковые клетки возникают в процессе нарушения деления или дифференциации (специализации) здоровых клеток человеческого организма. Этот процесс называют атипизмом, а раковые клетки – атипичными. От здоровых клеток организма они отличаются структурой и метаболизмом.
В результате метаболических изменений на поверхности раковой клетки и внутри нее образуется множество соединений, нехарактерных для здоровых клеток, а также веществ, которые синтезируются у человека в норме, но в гораздо меньших количествах.
Но не каждое вещество, вырабатываемое атипичными клетками, может играть роль онкомаркера.
«,Идеальным», онкомаркером считаются только те соединения, которые:
- обладают 100%-ной специфичностью, то есть выявляются только при онкопатологиях,
- имеют 100%-ную клиническую чувствительность, то есть определяются уже на ранних стадиях рака,
- являются признаком гетерогенности опухоли, то есть признаком одновременного присутствия в опухоли клеток различной степени зрелости и морфологии,
- быстро распадаются, чтобы по ним можно было определять эффективность консервативной терапии.
Кроме этого, количество онкомаркера в биологической жидкости должно соответствовать размеру опухоли и стадии заболевания, чтобы была возможность по его концентрации в биоматериале судить о вероятном прогнозе. Чаще всего онкологические маркеры лабораторно определяют в крови пациента, реже – в экссудате, биоптате, моче.
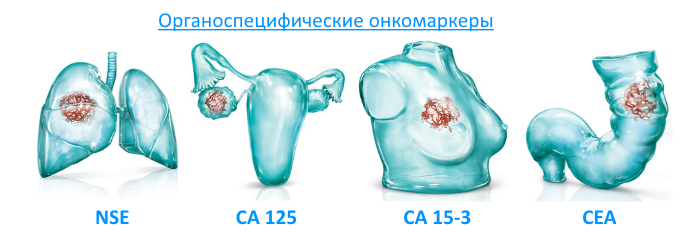
Онкологическими маркерами наличия карциномы могут быть:
![]()
антигены раковых клеток и антитела к ним,- гормоны,
- ферменты,
- продукты обмена – креатинин, гидроксипролин, полиамины,
- белки плазмы – церулоплазмин, бета-2-микроглобулин, ферритин, цитокины,
- продукты распада клеток и другие соединения.
На сегодняшний день нет ни одного «,идеального», маркера, но в клинической практике свое значение все же нашли около двух десятков соединений, которые обладают достаточной диагностической или прогностической значимостью.
Определение онкомаркеров при раке легких
Показаниями к назначению исследования онкологических маркеров при подозрении или наличии карциномы легких у пациента являются:
- Проведение дифференциальной диагностики опухолей, например, доброкачественных от злокачественных.
- Обнаружение локализации первичной опухоли при наличии отдаленных метастазов.
- Установление стадии процесса.
![]()
Определение степени дифференцирования карциномы.- Оценка эффективности проводимого лечения (консервативного или оперативного): снижение концентрации маркера после терапии или операции свидетельствует об успешности лечения, снижение концентрации показателя после предыдущего его повышения указывает на эффективность второй линии лечения, длительное нахождение концентрации маркера на низком уровне указывает на период ремиссии, повышение уровня онкомаркера после его снижения свидетельствует о рецидиве патологии, отсутствие нарастания уровня показателя после проведенного лечения говорит о частичном успехе лечения, устойчивое нахождение концентрации онкомаркера на стабильно высоком уровне на фоне проводимого лечения указывает на резистентность опухоли и неблагоприятный прогноз.
- Определение прогноза.
В зависимости от морфологического строения, клинического течения и чувствительности к лучевой и химиотерапии рак легких разделяют на гистологические типы:
- Мелкоклеточный (мелкоклеточная карцинома).
- Немелкоклеточный: аденокарциному, плоскоклеточную карциному, крупноклеточный рак.
- Смешанный гистологический тип.
Основными независимыми показателями для определения гистологического типа рака легких являются:
- при мелкоклеточном раке – NSE, ProGRP,
- при аденокарциноме и крупноклеточном раке – CYFRA 21.1, CEA,
- при плоскоклеточной карциноме – SCCA, CYFRA 21.1, CEA,
- при неустановленном гистологическом типе – РЭА, CYFRA 21.1, NSE, ProGRP.
Определение уровней этих показателей онкологии проводится с помощью иммуноферментного анализа крови на рак легких. Рассмотрим такие онкомаркеры:
-
Онкомаркер NSE. Концентрация онкомаркера NSE в сыворотке крови свыше 100 мкг/л с большой долей вероятности указывает на наличие мелкоклеточной карциномы легких, поэтому этот маркер используют для его обнаружения, дифференциальной диагностики с другими видами рака (немелкоклеточным раком легких, нейроэндокринными опухолями, раком печени, лимфомами, семиномами) и контроля эффективности проводимого лечения.
Показатель ProGRP. ProGRP является специфичным маркером мелкоклеточной карциномы. Благодаря тому, что он обладает высокой чувствительностью, его часто используют для постановки диагноза рака легких на ранних стадиях. Высокая вероятность рака легких определяется при уровне ProGRP свыше 200 нг/л, а его повышение до 300 нг/л и выше указывает на высокую вероятность мелкоклеточной карциномы.
Однозначным диагностическим критерием мелкоклеточного рака является концентрация этого маркера более 500 нг/л.
Маркеры CYFRA 21.1 и SCCA. Для проведения дифференциальной диагностики новообразований в легких используют онкомаркер CYFRA 21.1.
Этот маркер рака легких является высокочувствительным при немелкоклеточных типах онкопатологии. SCCA менее чувствителен, чем CYFRA 21.1, но при плоскоклеточном раке его диагностическая значимость намного выше: при его уровне свыше 2 мкг/л с вероятностью 95% указывает на наличие именно этого типа рака.
К дополнительным онкомаркерам легких при подозрении на рак относятся:
- СА125.
- ТРА.
- ТРS.
- TU-M2 PK.
Эти показатели не являются независимыми маркерами рака легких, однако в комбинации с основными они повышают чувствительность онкодиагностики.
Для постановки диагноза злокачественного новообразования в легких применяют рентгенологические и эндоскопические методы, биопсию с гистологией и цитологией. Онкомаркеры рака легких в современной онкологии также являются неотъемлемой диагностической процедурой.
Кроме того, практикующие онкологи часто применяют анализ онкомаркеров легких для оценки эффективности проводимой консервативной терапии или оперативного лечения, а также для контроля ремиссии.
Рак легких представляет собой группу онкологических заболеваний злокачественной природы. Эти новообразования развиваются из клеток эпителия бронхов и легких, и характеризуется их атипией. Согласно статистическим показателям прослеживается четкая тенденция к стремительному увеличению распространения рака легких среди различных групп населения.
Статистика показывает, что более подвержены развитию этого заболевания мужчины, жители крупных мегаполисов, а также лица, подверженные действию неблагоприятных факторов (работа на шахтах, в запыленных помещениях и т.п.), имеющих вредные привычки (высокий стаж курения табака) и отягощающий анамнез (наследственность).
Рак легких способен протекать как с характерной клинической картиной, так и скрыто, бессимптомно.
Диагностика рака легких не представляет трудностей. Существует ряд лабораторных и инструментальных методов исследования, которые способны с высокой долей вероятности обнаружить рак легких и определить его локализацию и стадию прогрессирования.
Одним из наиболее информативных лабораторных методов диагностики является исследование крови на онкомаркеры при раке легких.
Названия онкомаркеров при раке легких
Онкомаркеры представляют собой группу органических специфических соединений. Они являются продуктами жизнедеятельности атипичных опухолевых клеток или веществами, продуцируемыми здоровыми клетками в ответ на воздействие злокачественного новообразования.
Выявление в анализе крови онкомаркеров позволяет заподозрить развитие злокачественного опухолевого процесса в ткани легких даже на ранних стадиях заболевания. Это спровоцирует специалиста на проведение более высокоинформативных методов обследования для получения необходимых данных (место локализации злокачественного процесса, его размеры, стадию, степень злокачественности, наличие метастазов и др.).
Принято различать два основных вида онкомаркеров:
- Опухоль-специфичные. Эти вещества в норме отсутствуют в здоровых тканях. Появляются только в случаях опухолевого перерождения.
- Опухоль-ассоциированные. Эти соединения могут в норме присутствовать в клетках здоровых тканей. В случаях развития злокачественных процессов их количество значительно увеличивается.
В практическом здравоохранении медики используют исследование периферической крови на большое количество онкомаркеров при раке легких. К ним относятся:
Представляет собой нейроспецифическую изоформу энолазы. Энолаза принимает участие в реакциях окисления глюкозы и формировании высокоэнергетической фосфатной связи. Нейрон-специфическая энолаза в норме встречается в нейронах и клетках нейроэндокринного происхождения. Уровень этого соединения резко повышается не только при онкологических процессах, но и при различных неврологических патологиях. Повышенный уровень нейрон-специфической энолазы также сопровождает процессы массивного разрушения нейронов (напр. при инсультах).
В онкологической диагностике используется как маркер различных опухолевых заболеваний, в частности для выявления мелкоклеточного рака легких.
Является представителем группы ингибиторов сериновых протеаз, по своему строению — гликопротеин. В норме в небольшом количестве синтезируется клетками эпителия в коже, шейке матки, анального канала. Находится в полости клеток и не выходит во внеклеточный матрикс.
Существует 2 его формы:
- SCC-1. Эта форма способно экспрессироваться как на здоровых, так и на атипичных онкологических клетках.
- SCC-2. Этот вид антигена плоскоклеточной карциномы способен экспрессироваться только на злокачественных клетках опухолей или метастазов.
Является гликопротеином, входим в группу онкофетальных белков. В норме синтезируется в эмбриональном периоде у плода клетками органов пищеварительного тракта (поджелудочная железа, печень, тонкая и толстая кишка). В постэмбриональном периоде синтез этого вещества резко уменьшается и его количество в плазме периферической крови в норме минимальное.
Повышенные показатели CEA наблюдается при:
- Опухолевом росте (в частности при раке легких);
- Активном метастазировании опухоли;
- Длительном табакокурении;
- Наличии острых и хронических воспалительных процессов в респираторном тракте;
- Наличии доброкачественных опухолей различной локализации.
Определение количества этого антигена назначается в комплексной лабораторной диагностике онкологии легких.
Цитокератины – химические соединения белковой природы, из которых образованны структуры цитоскелета клеток эпителия. Фрагмент цитокератина 19 — Cyfra 21-1 определяется в большом количестве при таком злокачественном новообразовании, как карцинома легкого. Не используется для диагностики рака легких при бессимптомном течении или у курильщиков с большим стажем из-за своей невысокой чувствительности и специфичности. Также повышенные показатели Cyfra 21-1 наблюдаются при опухолях матки и мочевого пузыря.
Это соединение является протеином. Его концентрация в крови увеличивается при росте рака яичек и его метастазировании. Однако, также наблюдается его увеличение при немелкоклеточном раке легких. Исследуется при дифференциальной диагностике легочных новообразований при невозможности получения биопсийного материала. Позволяет определить прогноз течения онкологического заболевания легкого, а также производить мониторинг применяемого лечения.
Значения и расшифровка результатов анализа крови на онкомаркеры на рак легких
Только специалист онколог может правильно расшифровать и оценить полученные результаты анализа крови на онкомаркеры при раке легких!
При условии, если содержание онкомаркера в анализе периферической крови повышено, то возможно потребуется дополнительное обследование.
Многие онкомаркеры в норме содержаться в организме в определенном количестве.
Ниже представлены цифровые показатели содержания онкомаркеров в норме.
- Нейрон-специфическая энолаза — в сыворотке крови до 13,3 нг/мл;
- Референтные величины SCC (антиген плоскоклеточной карциномы) в периферической крови до 1,5 нг/мл;
- Карцином-эмбриональный антиген (CEA) — до 37 Ед/мл;
- Cyfra 21-1 — до 3,5 нг/мл;
- CA 125 — до 46 Ед/мл.
Повышение показателей онкомаркеров не всегда свидетельствует о развитии рака легких. Их количество может повышать и при других онкологических патологиях или при воспалительных заболеваниях острого и хронического характера.
Показания и подготовка к исследованию онкомаркеров на онкологию легких
Исследование на определение показателей вышеуказанных онкомаркеров назначают при подозрении на развитие рака легких. Полученные данные позволяют подтвердить или наоборот, опровергнуть диагноз. Исследование онкомаркеров применяют при обнаружении каких-либо неясных, похожих на злокачественные новообразования структуры в легких или дыхательных путях на рентгенограмме или при бронхоскопии.
Еще одним показание для проведения данного исследования является уточнение типа, происхождения и степени злокачественности опухоли. Новообразование может развиваться как непосредственно из ткани дыхательных путей, так и быть метастазом другой злокачественной опухоли.
Также эту диагностику проводят перед и во время проведения лечебных мероприятий для мониторинга их эффективности.
Исследование периферической крови на онкомаркеры при раке легких необходимо до и после проведения оперативного вмешательства для произведения оценки ее результативности.
Исследование на онкомаркеры рака легких может проводиться в качестве профилактического мероприятия, которое способно выявить минимальные атипии клеток еще задолго до развития и появления первых симптомов заболевания.
Особых подготовительных мероприятий для проведения исследования не требуется. Однако, целесообразно проводить забор крови на онкомаркеры рака легких натощак (не менее чем через 8-9 часов после последнего приема пищи), с утра. Минимум за 3 -4 дня до проведения обследования в строгом порядке следует исключить употребление алкоголя.
Забор крови на анализ нецелесообразно проводить во время или сразу после перенесенного инфекционного заболевания. Это снизит информативность полученных данных. Также рекомендуется уменьшить физические нагрузки, курение и употребление лекарственных препаратов (только по жизненным показателям) за день до забора крови.
Как проводится анализ на онкомаркеры
После назначения лечащего врача и проведения подготовительных мероприятий пациент направляется в лабораторию для забора периферической крови на анализ на онкомаркеры легких и бронхов. С утра натощак в специально оборудованном кабинете в стерильных условиях медсестра производит забор крови с помощью шприца или вакуумной системы — вакутайнер. Кровь берут чаще всего из кубитальной вены (в локтевом сгибе). После чего полученный биоматериал направляют непосредственно в лабораторию, где и будет происходить анализ на онкомаркеры при помощи реагентов.
После получения данных специалист делает вывод и при необходимости может назначить дополнительные лабораторные и/или инструментальные методы обследования.
CA-125 (Cancer Antigen 125) – особое биологическое вещество (белково-углеводный комплекс, гликопротеин), которое вырабатывается клетками, выстилающими брюшную полость, поверхность между поверхностью легких и ребрами (плевральная полость), а также клетками некоторых других органов. CA-125 используется в современной клинической практике в качестве опухолевого маркера (онкомаркера). Его повышение наиболее часто наблюдается у пациенток с опухолями яичников, маточных труб или брюшины. Определение концентрации CA-125 в крови вошло в клиническую практику в 1980-ых годах, когда исследователи обнаружили, что изменение его концентрации может отражать течение заболевания у пациенток со злокачественными новообразованиями яичников. Для анализа используется венозная кровь.
На фоне наличия злокачественной опухоли яичников происходит активное размножение раковых клеток, которые способы вырабатывать СА-125, кроме того, их наличие вызывает значительное раздражение ткани, выстилающей брюшную полость (брюшины), что также приводит к повышению концентрации СА-125. Необходимо отметить, что повышение концентрации данного онкомаркера также возможно при других злокачественных опухолях, например, раке легкого, молочной железы, желудочно-кишечного тракта.
Здоровые ткани тоже могут продуцировать СА-125, поэтому в качестве диагностически значимого уровня было выбрано значение его концентрации ≥35 Ед/мл. У 99% здоровых женщин концентрация СА-125 в крови ниже указанного значения. Колебания концентрации СА-125 в пределах нормальных значений (0-35 Ед/мл) не являются признаком наличия патологии. Повышение концентрации СА-125 отмечается у 85% пациенток с диагнозом рака яичников, при этом менее, чем у 1% пациенток без наличия опухоли выявляются высокие уровни этого маркера. Необходимо, отметить, что на ранних стадиях рака яичников концентрация СА-125 не выходит за пределы нормальных значений. Это означает, что нормальная концентрация СА-125 не исключает диагноз рака яичников.
Все опухоли обладают различной способностью вырабатывать СА-125. По этой причине наиболее полезна оценка не отдельных значений концентрации СА-125, а динамика изменений концентрации этого онкомаркера в процессе лечения.
Кроме того, концентрация этого маркера в крови может повышаться при доброкачественных опухолях яичников, а также заболеваниях, сопровождающихся воспалением в плевральной или брюшной полости. Это связано с тем, что в норме небольшое количество СА-125 вырабатывается здоровыми клетками, выстилающими эти полости. Раздражение брюшины или плевры (оболочки, выстилающие брюшную и плевральную полости) вследствие наличия воспаления, проведенной хирургической операции, травмы, или воздействия других факторов может приводить к повышению концентрации СА-125 в крови. Необходимо учитывать, что при определении концентрации СА-125 возможно получение ложноположительных результатов, что означает высокую концентрацию этого маркера в крови при отсутствии злокачественной опухоли. Такое может наблюдаться следующих заболеваниях:
- Инфекционные и воспалительные заболевания органов брюшной полости: дивертикулит, перитонит, туберкулез, панкреатит, а также воспалительные заболевания кишечника (язвенный колит, болезнь Крона) и другие инфекции;
- Заболевания печени;
- Недавно проведенная хирургическое вмешательство на органах брюшной полости;
- Доброкачественные заболевания женских половых органов, включая фиброиды, эндометриоз, поликистоз яичников и т.д., а также при беременности.
По этой причине повышение концентрации СА-125 не означает диагноза онкологического заболевания. Интерпретировать результаты исследования должен только лечащий врач. Диагноз рака яичников устаналивается только на основании результатов гистологического заключения, сделанного в ходе изучения послеоперационного материала (удаленного яичника и/или других органов, подозрительных в отношении вовлечения в опухолевый процесс).
В настоящее время определение концентрации СА-125 используется в процессе обследования пациенток с подозрением на рак яичников, в процессе лечения этого новообразования для оценки динамики течения болезни и эффективности проводимой терапии, а также после завершения лечения для выявления рецидивов заболевания:
1. Прогнозирование дальнейшего течения заболевания.
В ряде исследований было показано, что если концентрация СА-125 после проведенного лечения возвращается в нормальные пределы, это может означать более благоприятный прогноз течения болезни. Необходимо отметить, что, как и любые другие статистические данные, это применимо только в отношении больших групп пациентов. Невозможно предугадать течение болезни у отдельно взятого пациента.
2. Выявление рецидивов болезни после проведенного лечения.
Рак яичников – хроническое заболевание. К сожалению, после первоначально проведенного лечения у многих пациенток развиваются рецидивы болезни, которые могут потребовать повторного проведения химиотерапии или хирургического лечения. Для выявления рецидивов в процессе наблюдения за пациентками регулярно проводится определение концентрации СА-125 в крови. Как правило, возрастающая концентрация СА-125, особенно в тех случаях, когда это подтверждается в нескольких исследованиях, выполненных с интервалом в несколько недель, означает рецидив болезни, что может потребовать более тщательного обследования и/или решения о начале лечения.
Необходимо отметить, что в тех случаях, когда отсутствуют какие-либо симптомы болезни и маловероятно их скорое появление, повышение концентрации СА-125 не требует немедленного начала терапии, так как было показано, что раннее начало лечения не приводит к улучшению его результатов. Решение о необходимости начала лечения должен принимать лечащий врач с учетом пожеланий пациентки. Необходимо отметить, что не всегда повышение концентрации СА-125 на фоне лечения означает прогрессирование заболевания. У пациенток, прошедших лечение по поводу рака яичников, повышение концентрации СА-125 может наблюдаться по вышеуказанным причинам.
3. Оценка течения болезни во время лечения.
4. Ранняя диагностика рака яичников.
Как и при других злокачественных опухолях, ранняя диагностика рака яичников, как правило, приводит к достижению наилучших результатов лечения. Отсутствие специфичных симптомов затрудняет раннюю диагностику заболевания, по этой причине CA-125 иногда используется с этой целью. Тем не менее, низкая информативность теста при небольших размерах опухоли, ограничивает его использование с этой целью.
В настоящее время предпринимаются активные попытки повысить информативность и целесообразность использования опухолевых маркеров для ранней диагностики злокачественных опухолей яичников. Наиболее широкое применение нашел диагностический тест, получивший название ROMA (Risk of Ovarian Malignancy Algorithm, алгоритм оценки риска наличия злокачественного новообразования). В его основе лежит оценка соотношения концентрации СА-125 и еще одного опухолевого маркера, повышение которого также наблюдается при раке яичников – HE4 (human epididymis protein 4). В случае выявления объемного образования в яичниках индекс ROMA позволяет оценить вероятность, с которой выявленная опухоль может являться злокачественной. Высокое значение индекса ROMA - веская причина для тщательного обследования и обращения к специалисту-онкогинекологу с целью решения вопроса о выполнении оперативного удаления выявленной опухоли.
Онкомаркерами в медицине принято именовать ферменты, выработка которых осуществляется посредством злокачественных опухолей. Онкомаркеры формируются опухолями, и проникают в человеческий организм, где и обнаруживаются посредством лабораторных методик диагностирования. Определение онкомаркеров в биоматериале пациента гласит о наличии онкологического недуга. Такой вариант выявления патологии является одним из наиболее востребованных и эффективных, поэтому далее узнаем, что такое онкомаркеры рака легких.
- Анализы на онкомаркеры: когда показано пройти обследование
- Виды онкомаркеров: какими они бывают
- Как выявить онкомаркеры
- Особенности исследования
Анализы на онкомаркеры: когда показано пройти обследование
Онкомаркеры на онкологию рака легкого выявляются при наличии следующей симптоматики:
- Симптомы кашля, при проявлении которого возникают признаки мокроты с частичками крови.
- Потеря веса и аппетита без явных причин.
- Увеличение температуры тела, сопровождающееся отсутствием различных заболеваний.
- Понижение работоспособности.
Анализ на рак может также быть назначен не только с целью определения наличия патологии, но и для контролирования результатов осуществляемого лечения. Рациональность терапевтического лечения видна только путем сравнения начальных результатов с конечными.
Виды онкомаркеров: какими они бывают
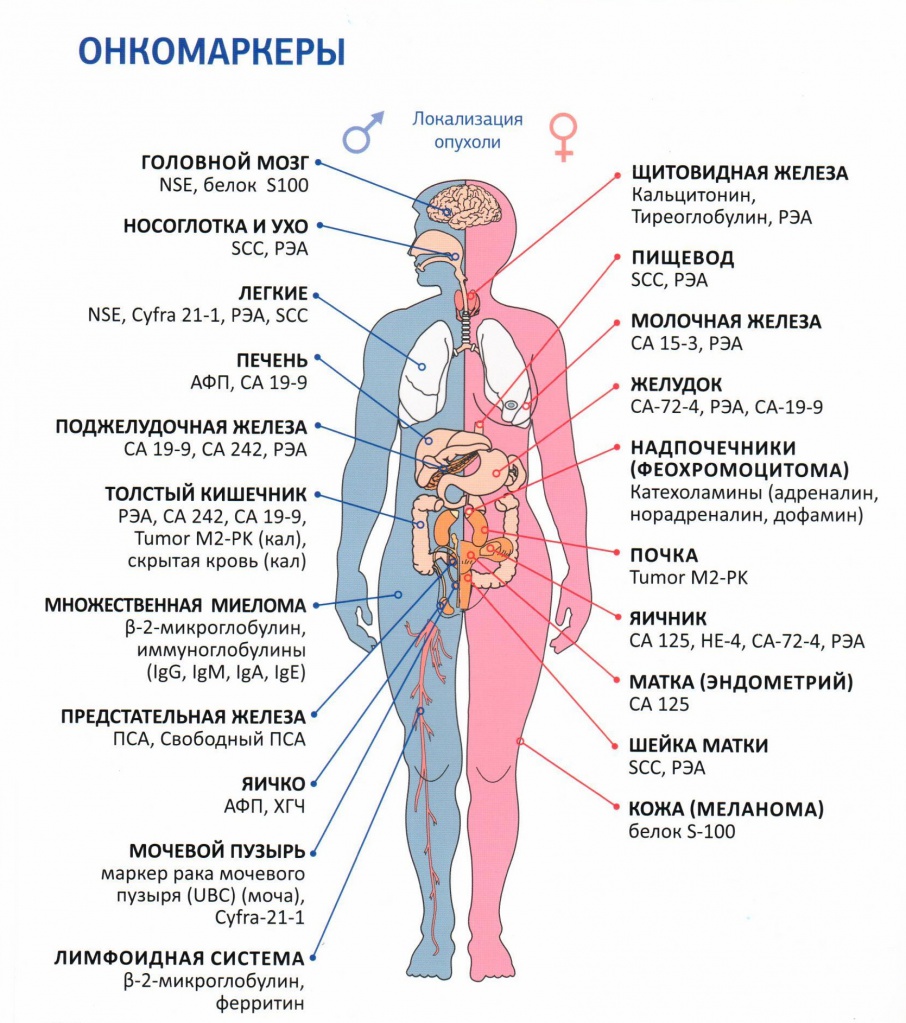
Раковые или мутирующие клетки формируются посредством различных нарушений, которые формируются в ходе деления или дифференциации здоровых клеток. Процесс возникновения раковых клеток именуют атипизмом, а раковые клетки – атипичными. От полноценных клеток раковые отличаются структурой, а также метаболизмом.
В процессе метаболизма происходит образование внутри или на поверхности раковых клеток множества соединений, которые способствуют формированию опухоли. Онкомаркер рака легких может быть не только последствием новообразований, но и нормальным следствием жизнедеятельности человека. К идеальным онкомаркерам относятся такие соединения, для которых характерно:
- Наличие 100% специфичности принадлежности к онкопатологии.
- Возможность определения на ранних стадиях патологии.
- Высокая скорость распада, посредством чего удается определить эффективность консервативных методов лечения.
- Гетерогенность опухоли. Свидетельствует о присутствии в составе опухоли клеток различной степени зрелости.
Онкологические маркеры определяются зачастую посредством анализа крови, и реже при помощи мочи, экссудата и биоптата. В качестве онкомаркеров карциномы выступают следующие вещества:
- гормоны;
- ферменты;
- белки плазмы;
- антигены и антитела.
Важно знать! До сих пор не было установлено ни одного идеального онкомаркера, который бы позволял со 100% уверенностью судить о развитии онкологического недуга. Однако за долгие годы клинических практик было установлено около 20 соединений, обладающих достаточно высокой диагностической значимостью.
Как выявить онкомаркеры
Рак легких в зависимости от морфологии, клинического протекания и чувствительности к лучевой и химиотерапии, подразделяется на следующие виды:
- Мелкоклеточный. Такой вид еще называется мелкоклеточная карцинома.
- Немелкоклеточный, к которому относятся: аденокарцинома, плоскоклеточная карцинома, а также крупноклеточный рак.
- Смешанный или гистологический тип.
Главными значениями по выявлению гистологического типа рака легких принято считать:
- При мелкоклеточной форме рака: NSE и ProGRP;
- Аденокарцинома или крупноклеточный рак: CYFRA 21.1, CEA.
- Плоскоклеточный рак: SCCA, CYFRA 21.1 и CEA.
- Гистологический тип не выявленного характера: РЭА, CYFRA 21.1, NSE и ProGRP.
Выявление уровня вышеперечисленных показателей на онкологию осуществляется при помощи иммуноферментного анализа крови на рак легких. Выявим особенности этих показателей более подробно.
- Онкомаркер NSE. При значении онкомаркера NSE в крови свыше 100 мкг/л, следует говорить о развитии мелкоклеточной карциномы легких. Этот маркер применяется для выявления мелкоклеточной карциномы, а также диагностирования с иными видами рака: рак печени, лимфома, немелкоклеточный рак легких.
- ProGRP. Специфический показатель немелкоклеточной карциномы. Посредством высокой чувствительности данного показателя, его используют с целью постановки диагноза рак легких на ранних стадиях. Большая значимость рака легких выявляется посредством высокого уровня значения ProGRP, который превышает значение в 200 нг/л. Если значение данного показателя достигает 300 нг/л, то высока вероятность развития мелкоклеточной карциномы. О развитии мелкоклеточного рака можно судить при значении концентрации маркера свыше 500 нг/л.
- CYFRA 21.1 и SCCA. Диагностика онкологии включает в себя использование онкомаркера под названием CYFRA 21.1. Его основным преимуществом является высокая чувствительность при развитии немелкоклеточных типах онкопатологий. По сравнению с CYFRA 21.1, онкомаркер SCCA является менее чувствительным. Однако для диагностирования плоскоклеточного рака значимость показателя SCCA намного выше, так как уже при значении свыше 2 мкг/л можно судить о наличии рака данного типа.
- Антиген РЭА. Увеличение антигена РЭА в крови осуществляется при развитии аденокарциномы и крупноклеточного рака. Если значение антигена РЭА превышает показатель в 10 мкг/л, то высока вероятность развития аденокарциномы или крупноклеточной карциномы.
К ряду дополнительных онкомаркеров для диагностирования патологии применяются:
- CA125.
- TPA.
- TPS.
- TU-M2 PK.
Важно знать! Статистика гласит о том, что даже отрицательные значения анализов не могут быть гарантией отсутствия онкологического заболевания. В таком случае немаловажно прибегнуть к проведению комплексного обследования организма пациента.
К ряду дополнительных методик для выявления плоскоклеточной формы рака легких относятся: рентген, биопсия или бронхоскопия.
Особенности исследования
Врач может направить пациента на сдачу анализов на онкомаркеры при заболевании бронхов, пневмонии, периодическом кашле и т.п. Любые инфекционные заболевания могут стать причиной развития онкологических процессов в легких.
Прежде чем осуществлять взятие анализов на онкомаркеры, требуется пройти некоторую подготовку к исследованию:
- За 3-5 дней до забора анализа требуется исключить употребление алкоголя, курение сигарет, а также пересмотреть свой рацион.
- Прекратить употребление медикаментозных препаратов, предварительно уведомив специалиста.
- Отказаться от физических упражнений.
- Анализ требуется сдавать натощак. Состояние пациента при этом должно быть спокойным и размеренным.
- Во время взятия анализа у пациента не должно быть вирусных заболеваний, так как это может отразиться на информативности анализа.
Повышение того или иного показателя онкомаркеров говорит не только о гистологическом типе опухоли, но и о наличии метастаз. Чем раньше будет выявлена патология, тем выше вероятность успешного излечения пациента.
Важно знать! Забор крови для исследования онкомаркеров осуществляется непосредственно из вены в утреннее время натощак.
После выявления патологии, немаловажно оперативно прибегнуть к проведению лечения. Лечение рака зависит от различных факторов, основным из которых является стадия развития. Оперативное вмешательство, лучевая и химиотерапия – это основные методики для лечения рака легких. После химиотерапии обязательно проводится повторная сдача анализов на онкомаркеры, посредством которых удается определить эффективность выполненного лечения.
В завершении требуется отметить, что взятие анализа на онкомаркеры является ключевым моментов в определении онкологических заболеваний у человека.
Читайте также:



